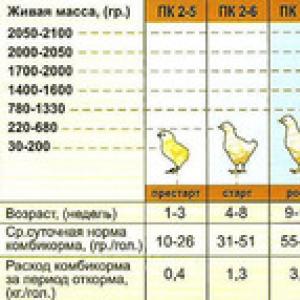
Осмотр молочных желез. Советы по пальпации молочных желез. Опишите правильное положение и движение пальцев, а также методику надавливания.
Важным подходом к снижению частоты далеко зашедших форм РМЖ и смертности от этого заболевания является самообследование. Эффективность программ самообследования с целью более своевременной диагностики РМЖ изучается во многих странах под эгидой ВОЗ. Самообследование рекомендуется проводить 1 раз в месяц 1-ю неделю после менструации, так как в этот период молочные железы в норме не увеличены и не напряжены. Женщины в постменопаузе выбирают по своему усмотрению любой, но всегда определенный день месяца (например дату своего рождения). Рекомендуется проводить самообследование в ванной комнате перед зеркалом. Во время инструктажа врач просит женщину сесть перед зеркалом и разъясняет особенности техники осмотра и пальпации. При любых подозрениях женщина на следующий день должна обратиться к специалисту по заболеваниям молочной железы.
Хотя желательно проконсультироваться с врачом, для многих, большинство из этих конкреций являются абсолютно безопасными или доброкачественными. Известно, что как фиброзно-кистозное заболевание груди, правда в том, что больше, чем заболевание, является условием, которое связано с ежемесячным гормональным циклом женщин в течение их плодородных лет. Диета также может влиять.
Установлено, что у 50% североамериканцев есть узлы в груди. Только микроскопическое исследование ткани позволяет установить без рака. Однако необходимо знать, что доброкачественные заболевания груди имеют определенные характеристики, а также злокачественные.
Осмотр. Становитесь перед зеркалом с опущенными, затем с поднятыми кверху руками. При этом обращайте внимание на следующие признаки: а) имеется ли вытяжение или выбухание участка кожи; б) имеется ли вытяжение соска или укорочение радиуса ареолы; в) имеются ли изменения обычной формы и размера одной из молочных желез; г) имеются ли желтоватые или кровянистые выделения из соска или патологические изменения на соске (корочки, мокнутие).
Как правило, мы должны учитывать. Доброкачественные грудные узлы обычно формируются в верхнем внешнем квадранте одной или обеих грудей. Они имеют определенный контур и легко перемещаются внутри них. Они чувствительны к прикосновению и становятся более очевидными перед менструацией.
Злокачественные, в общем, являются уникальными, твердыми и мало определенными границами. Если они чувствуют, что они не двигаются, они, похоже, прикреплены к структуре груди. В большинстве случаев они не болят. Они наводят на размышления о раке: кожа груди, которая имеет ямочки, недавнюю ретракцию соска и наличие кровотока через него.
Пальпация (ощупывание). Осуществляется в положении лежа на спине. Под лопатку обследуемой стороны подкладывается небольшой валик или подушечка, чтобы грудная клетка была слегка приподнята. Ощупывайте каждую молочную железу противоположной рукой. Исследование должно проводиться нежно, с использованием всей длины пальцев и ладони. Избегайте грубого ощупывания и захвата большого участка ткани молочной железы, так как это может создать впечатление уплотнения, которого на самом деле нет. Исследование проводится в трех положениях: рука вверх за голову, рука в сторону, рука вдоль тела. Пальцами противоположной руки ощупывайте наружную половину молочной железы, начиная от ее соска и продвигаясь кнаружи и кверху к боковой части грудной стенки. Затем ощупывайте все участки внутренней половины молочной железы, начиная от соска и продвигаясь к грудине. Определите, нет ли узлов, уплотнений или изменений в структуре ткани молочной железы в толще кожи.
Фиброаденома: основным фактором риска, который следует учитывать для вероятности того, что грудной узел является доброкачественным или злокачественным, является возраст пациента. В возрасте от 15 до 30 лет появление грудного узла имеет высокую вероятность быть фиброаденомой, которая является доброкачественной опухолью, обычно от 1 до 3 сантиметров, которая имеет гладкую поверхность и довольно подвижная пальпации. Его содержание является твердым, и это можно подтвердить с помощью экотомографии или тонкой иглы, чей материал можно отправить в цитологическое исследование, чтобы иметь больший диагностический подход. Они часто могут быть краткими. Клинические особенности пальпации зависят от размера, глубины, внутри-скелетного напряжения и консистенции соседней ткани, но обычно менее подвижны, чем фиброаденомы, могут быть несколько колеблющимися и более мягкими, а поверхность менее нерегулярной, чем карцинома. Маммографически они могут рассматриваться как узлы более плотной ткани груди с относительно хорошо разграниченными контурами, так что их можно спутать с фиброаденомой. По этой причине тонкая пункция иглы или экотомография важны при дифференциальной диагностике. Фиброзно-кистозные изменения: Фиброзно-кистозные изменения являются основной причиной боли в груди, которая обычно циклична с преобладанием предменструального, от нескольких дней до нескольких недель, с облучением плеча и руки. Эти фиброзно-кистозные изменения обычно расположены в суперо-внешних и симметричных квадрантах. При пальпации участки с большей плотностью, образующие нити или пластины, без четко выраженного контура. В грудях молодых пациентов наблюдается пальпация, которая является нормальной, и некоторые пациенты называют ее массой. У пожилых женщин более уплотненная, вытянутая и симметричная область может быть пальпирована по направлению к нижнему и внутреннему квадрантам, даваемым сжатием жира, вырабатываемого весом груди. Рак молочной железы: заболеваемость раком молочной железы постепенно возрастает с возрастом. Это очень редко до 30 лет. Кривая заболеваемости начинает увеличиваться через 30 лет с максимумом между шестым и седьмым десятилетием, а затем снижаться через 75 лет. Рекомендации по маммографическому скринингу для выявления рака молочной железы - это ежегодная маммограмма после 40 лет. Это основано на низкой чувствительности маммографии до 40 лет и относительно низкой распространенности рака молочной железы до этого возраста. Маммографически это наблюдается как узелок четко определенных контуров. . Существуют высокие факторы риска развития рака молочной железы, такие как прямой семейный анамнез рака молочной железы, личная история предыдущего рака молочной железы и предыдущая биопсия с атипичной эпителиальной гиперплазией.
Если самообследование и профилактические осмотры могут снизить частоту обнаружения РМЖ в 3 и 4 стадиях, то активное выявление преинвазивного рака и минимальных (до 1 см в диаметре) непальпируемых опухолей возможно только при проведении специальных скрининг-программ. С этой целью применяются низко дозная маммография, термография, УЗИ.
Существуют и другие факторы риска, такие как недействительность, первая беременность после 35 лет, менархе до 12 лет, менопауза после 55 лет, воздействие ионизирующей радиации, ожирение, использование эстрогена Экзогенная, городская среда и алкоголь. Обычно рак молочной железы появляется клинически как жесткий нерегулярный узел, прикрепленный к соседнему самолету. В некоторых случаях он может быть прикреплен к глубокой или поверхностной плоскости с кожным участием вследствие ретракции, отеков, эритемы и изъязвления.
Маммографический рак молочной железы обычно может проявляться как плотный узел с нерегулярными контурами со звездообразной или спикулей. Он может также представлять собой область асимметричного уплотнения или искажения железистой архитектуры. Изучение пациента с грудным узелоком или изменение текстуры груди должно начинаться с анамнеза и физического обследования. Клиническая история должна установить время эволюции узелок, появление симптомов и связанных признаков и наличие факторов риска рака молочной железы, о которых уже говорилось.
ПОДГОТОВКА ЖЕНЩИНЫ К ВЫСКАБЛИВАНИЮ СЛИЗИСТОЙ ОБОЛОЧКИ МАТКИ И УДАЛЕНИЮ ПЛОДНОГО ЯЙЦА.
Цель: научить студента подготовить женщину к выскабливанию слизистой оболочки матки и удалению плодного яйца, ассистировать врачу во время операции, направить на исследование материал, полученный при диагностическом выскабливании слизистой оболочки шейки матки и матки.
Эффективность грудного клинического обследования улучшается благодаря обучению и практике. Физический осмотр груди имеет положительную прогностическую ценность 73% и отрицательную прогностическую ценность 87% в опытных руках. Маммография: поскольку молодые пациенты имеют маммографически плотную ткань, маммография дает мало полезной информации у пациентов моложе 35 лет. Маммография увеличивает чувствительность через 35 лет и поэтому становится фундаментальным исследованием при изучении грудного узла после этого возраста. Его общая чувствительность составляет менее 82% у пациентов с осязаемым раком молочной железы и, вероятно, намного ниже у пациентов в пременопаузе. Подобно тому, как подозрительная маммограмма может увеличить вероятность злокачественного узла, маммография, которая сообщается как нормальная, не исключает возможности рака при наличии клинических подозрений. Главной ценностью эктомографии груди является дифференциация между твердым и кистозным узелоком, который является альтернативным методом тонкой пункции иглы. Его ценность является фундаментальной в нечувствительных молочных конкрециях, которые появляются как маммографические находки, которые стали значительно более частыми при массовом применении маммографии. Это также считается важным дополнением к маммографии или физическому обследованию у пациентов моложе 35 лет, когда ткань груди более плотная. Если обнаруженный узел представляет собой простую кисту, он не требует дальнейшего изучения или дальнейшего лечения. Тонкая пункция иглы: тонкая пункция иглы - недорогая, простая в использовании, практически безболезненная процедура, которая может быть выполнена в любом офисе консультации без необходимости местной анестезии. Когда получается желтая, коричневая или зеленоватая жидкость без остаточной массы и не воспроизводится немедленно, ее безопасно обрабатывают простой кистой, которая будет требовать контроля через одну или две недели, чтобы оценить, если она рецидивирует. Нет необходимости посылать жидкость в цитологическое исследование с учетом очень низкой вероятности рака в этих случаях. Если циста рецидивирует, ее следует повторно прокалывать, что чаще встречается в крупных кистах, в которых получается более 20 см3 жидкости, в результате чего повторные проколы, наконец, исчезают. Экотомография молочной железы. . Если проколотый узел имеет твердый тип, материал, который получают цитологией, может быть отправлен, для которого материал распространяется на слайде и фиксируется цитосклеивающим аэрозолем.
Выскабливание слизистой оболочки матки проводится:
- с целью диагностики;
- при самопроизвольном аборте;
- при искусственном аборте;
- после родов при задержании в полости матки частей плаценты или оболочек.
Оснащение:
Гинекологическое кресло, зеркало Симпса с подъемником, корнцанг, пулевые щипцы, маточный зонд, набор расширителей Гегара, набор кюреток, вакуум – кюретки, электроотсос, анатомический пинцет, перчатки, флакончик с 10% раствором формалина для сохранения соскоба.
Цитология является зависимым оператором, и правильная интерпретация будет зависеть от подготовленного цитолога. Ложные положительные результаты для рака составляют менее 1%, а ложные отрицательные - около 15%. Гистологическая биопсия с толстой иглой: Гистологическая биопсия с толстой иглой является альтернативой открытой хирургической биопсии. Также возможно получить достаточный образец для рецепторов эстрогенов и маркеров опухолей. Игла позволяет собирать осязаемые опухоли, а также непальпируемые опухоли, руководствуясь экотомографией или стереотаксией. Стереотаксическая биопсия с использованием этого же типа иглы выполняется с помощью цифрового маммографа, который позволяет с высокой точностью определять расположение поражения в трех измерениях. Этот метод особенно проявляется в некоторых типах микрокальцификаций и непальпируемых опухолей, но его роль еще не определена, так как это новая методика, доступная в нескольких центрах и с высокой стоимостью. Открытая хирургическая биопсия: открытая хирургическая биопсия является заключительной стадией изучения многих узловых узелок, особенно твердых. Это позволяет гистологическое подтверждение и, наконец, решает диагностическое подозрение на определенный узел. Если клинические и визуализирующие характеристики обладают высокой вероятностью быть доброкачественным узелоком, можно выполнить лумпэктомию с минимальным количеством здоровой ткани вокруг. Если, с другой стороны, существует подозрение, что узелковый узел может быть злокачественным, необходимо выполнить частичную мастэктомию, при этом здоровый размер ткани превышает один сантиметр, что предпочтительнее для подтверждения быстрой биопсии замораживания, для продолжения лечения окончательный рак. Непальпируемые конкреции следует маркировать проволочной направляющей, которая вставляется через иглу, оставляя кончик проволоки, содержащей крючок, ближайший к узлу, руководствуясь экотомографией, маммографией или стереотаксией. Следующие меры помогают уменьшить дискомфорт.
Методика выполнения.
| Этапы | Обоснование |
| Подготовка к процедуре | |
| 1. Объяснить пациентке цель, необходимость и ход выполнения процедуры. | Соблюдение права пациента на информацию, осознанного участия в совместной работе |
| 2. Предупредить о необходимости опорожнения мочевого пузыря, подмывании наружных половых органов. | Условие выполнения процедуры. |
| 3. Сбривание волос с наружных половых органов и туалет их проводится в приемном покое или санитарной комнате отделения. | |
| 4. Постелить на кресло подкладную клеенку (пеленку). | Соблюдение инфекционной безопасности |
| 5. Предложить пациентке лечь на кресло. Ноги развести и согнуть в коленных и тазобедренных суставах и уложить на ногодержатели кресла | Условие проведения процедуры. |
| 6. Надеть бахилы на ноги пациентки. | |
| 7. Подложить под таз пациентки почкообразный лоток. | |
| 8. Одеть фартук. | |
| 9. Обработать руки. | Соблюдение правил антисептики. |
| 10. Облачиться в стерильную одежду в такой последовательности: маска, халат, 2 пары перчаток. | Соблюдение правил асептики. Примечания: помогает облачиться в стерильную одежду санитарка. |
| 11. Накрыть стерильный столик. | |
| Выполнение процедуры | |
| 1. Ассистировать врачу во время операции, подавая необходимые инструменты, перевязочный материал, придерживая ложкообразное зеркало, слегка надавливая на промежность. | |
| Завершение процедуры | |
| 1. После окончания процедуры снять перчатки и опустить в емкость с дезсредством. | Соблюдение инфекционной безопасности. |
| 2. Вымыть и высушить руки. | Соблюдение личной гигиены. |
| 3. Переложить пациентку в каталку и транспортировка в палату. | |
| 4. Переложить пациентку на кровать. | |
| 5. Придать пациентке горизонтальное положение, повернуть голову на бок. | С целью профилактики аспирации в случае возникновения рвоты. |
| 6. Положить пузырь со льдом на низ живота на 20-30 минут. | С целью сокращения кровеносных сосудов и профилактики кровотечения. |
| 5. Предупредить пациентку о том, что ей в течение двух часов рекомендуется не вставать с кровати. | С целью профилактики послеоперационных осложнений. |
Для ее проведения необходимы:
(1) правильное расположение пациентки;
(2) знание границ молочной железы;
(3) выполнение адекватной схемы обследования;
(4) правильное расположение пальцев, их перемещение и надавливания ими.
Сократите потребление соли: уменьшите ее в течение 10 дней до менструального периода, ослабьте отеки. Анальгетики: использование аспирина, ибупрофена и ацетаминофена может быть всем, что некоторые должны чувствовать себя комфортно. Витамин Е: Небольшой процент аффектов сумел контролировать свою боль и даже размер их узелок при проглатывании этого витамина. Но будьте осторожны, высокие дозы могут быть вредными.
- Один из них измеряется для дневного использования.
- Сокращение кофеина: эта мера предохраняет многих женщин.
- То же самое касается чая, шоколада, напитков и кофеинсодержащих препаратов.
На результат пальпации решительным образом влияет ее продолжительность, так как в среднем более продолжительное обследование обеспечивает лучший результат. Следует учитывать, что тщательное обследование молочной железы средних размеров занимает по меньшей мере три минуты (т.е. на обследование обеих молочных желез потребуется шесть минут). Обычно же терапевт тратит на обучение женщины приемам самообследвания молочных желез и обследование обеих молочных желез в среднем 1,8 мин.
2. Опишите правильное расположение пациентки.
Пациентка должна находиться в положении лежа на спине, поскольку для проведения КОМЖ требуется, чтобы ткань молочных желез размещалась по отношению к грудной клетке плоско. Чтобы дополнительно расслабить ткань молочных желез, можно, особенно у пациенток с крупными молочными железами, применить специальные приемы обследования. Например, чтобы уплощить латеральную часть молочной железы, следует попросить пациентку повернуться на противолежащее бедро, отвести плечи назад, чтобы они были прижаты к кушетке, и положить руку пациентки с обследуемой стороны на лоб. И наоборот, чтобы распластать медиальную часть молочной железы, можно попросить пациентку лечь на спину и поднять локоть, чтобы он оказался на одном уровне с плечом.
3. Что при проведении обследования нужно помнить о границах молочной железы?
Поскольку ткань молочной железы тянется вбок в сторону подмышечной ямки, а вверх - в сторону ключицы, следует обследовать область, сверху ограниченную ключицей, медиально - телом грудины, латерально - средней подмышечной линией, снизу -инфрамаммарной складкой. При этом вся ткань молочной железы будет обследована.
4. Опишите методику пальпации молочных желез.
Хотя 40% врачей не применяют какого-либо одного определенного метода, правильная методика обследования исключительно важна для обнаружения патологического очага. Общепринятыми считаются варианты «спицы в колесе» и «концентрические круги». Однако было установлено, что более тщательное обследование обеспечивает метод вертикальных полос. Обследование следует начать в области подмышечной ямки и продолжать вниз по средней подмышечной линии в сторону инфрамаммарной складки. Перемещая пальцы медиально, пальпацию продолжают вертикально вверх в сторону ключицы. Обследованию подлежит вся ткань молочной железы, при этом пальпацию следует проводить по направлению вверх и вниз между ключицей и инфрамаммарной складкой, следуя методу вертикальных полос, или «методу газонокосилки». Чтобы охватить всю ткань молочной железы, линии должны частично накладываться одна на другую.
Непосредственное обследование молочной железы .А. Осмотр в положении сидя со свободно свисающими по бокам руками.
Б. Осмотр с поднятыми над головой руками.
В. Систематическая пальпация ладонной поверхностью кисти и пальцев в положении пациентки лежа на спине.
Г. Пальпация надключичной области в положении сидя; при этом врач отводит и приподнимает руку пациентки.
Д,Е. Обследование подмышечной области ладонной поверхностью пальцев. Врач стоит напротив пациентки и поддерживает ее руку, полностью расслабленную.
5. Опишите правильное положение и движение пальцев, а также методику надавливания.
Метод «MammaCare» - это методика пальпации молочной железы, сочетающая метод вертикальных полос и специфические движения пальцами, позволяющие обнаружить на экспериментальной модели ткани молочной железы мягкую опухоль диаметром 2 мм. При использовании этого метода три средних пальца следует держать вместе, при этом пястно-фаланговые суставы должны быть слегка согнуты. Поверхность пальпируется подушечками, а не кончиками пальцев. При пальпации каждой области следует:
• очерчивать небольшие кружки размером с монетку;
• в каждой точке очерчивать три круга, применяя три вида надавливания: легкое - для обследования поверхностных структур (кожи и подкожной клетчатки), умеренное - для пальпации самой молочной железы, сильное - для стенки грудной клетки. Такая методика пальпации гарантирует, что все подлежащие ткани будут обследованы;
• каждую область, вплоть до стенки грудной клетки, тщательно обследуют. При пальпации следует оценивать качество кожи, подкожного жира, ткани молочной железы;
• переходить к следующему участку, используя ту же последовательность действий.
6. Опишите заключительный этап при КОМЖ.
Обследование завершают пальпацией лимфатических узлов для выявления лимфаденопатии в области надключичной и подмышечной ямок. Затем проводят пальпацию и сдавливание соска. Хотя обследование для выявления лимфаденопатии проводят при КОМЖ обязательно, рак молочной железы обнаруживают только в 10-30% случаев изолированного увеличения подмышечных лимфатических узлов при в остальном нормальных результатах КОМЖ.
7. Какова нижняя граница области обследования молочной железы?
Методом вертикальных полос обследуют всю ткань молочной железы, совершая круговые движения подушечками трех средних пальцев. При обследовании каждой области применяют три варианта надавливания. На каждую молочную железу отводят по три минуты.
8. Опишите характеристики нормальной ткани молочной железы.
Они различны в зависимости от фазы менструального цикла. В пре- и перименструальном периоде молочные железы отечны и болезненны, с заметными железками. Болезненность молочных желез обычно (но не всегда) свидетельствует о доброкачественности и часто встречается при таких заболеваниях, как мастит или фиброзно-кистозная мастопатия.
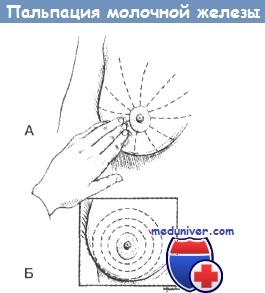 Традиционные методы пальпации молочной железы.
Традиционные методы пальпации молочной железы.
А. Вариант «Спицы в колесе».
Б. Вариант «Концентрические круги».
9. Как следует описывать опухоль (или узел) в молочной железе?
• Размер лучше всего оценивать с помощью линейки, сантиметровой ленты, а еще лучше - пластиковым циркулем (штангенциркулем). Следует помнить, что крупные образования (более 2 см) чаще являются неопластическими.
• Локализацию описывают относительно четырех квадрантов молочной железы и расстояния от края ареолы. В амбулаторной карте все изменения можно отражать по аналогии с часовым циферблатом.
• Болезненность обычно считают доброкачественным признаком.
• Консистенция, или плотность. Рак чаще оказывается каменистой плотности и неподвижным относительно окружающих тканей. Напротив, доброкачественные образования можно сжать, они более мягкие, и иногда даже кистозные.
• Форму описывают как ровную или неровную, указывая четкость контура. Поражения с расплывчатыми и неправильными краями чаще оказываются злокачественными.
• Связь с окружающими тканями. Подвижность на поверхностном и глубоком уровнях часто определяют с помощью приемов Хаагензена. Неподвижные образования с большей вероятностью оказываются злокачественными.
• Состояние кожи над образованием. Обращают внимание на повышение температуры, покраснение, припухлость или втяжение.
10. Опишите признаки злокачественности образования в молочной железе.
Злокачественные образования обычно безболезненные, неправильной формы, с неровными очертаниями, плотной консистенции, неподвижные и плохо отграничены от окружающих тканей. Признаки ретракции обычно проявляются поздно. Серозные или серозно-кровянистые выделения из соска важны, поскольку могут оказаться симптомом внутрипротокового рака.
11. Могут ли какие-либо объемные образования не быть патологическими?
Да. Нормальные молочные железы часто содержат образования, но обычно они подвижные, правильной формы, мягкие или кистозные. Они могут изменяться в течение менструального цикла. Напротив, новообразования обычно твердые, неподвижные, и форма их неправильная.
Неподвижные и крупные (> 2 см) поражения прогностически очень неблагоприятны (отношение шансов равно 2,4). Однако злокачественные опухоли не читают книг. Так, в одном исследовании, посвященном образованиям в молочной железе, злокачественные опухоли примерно в половине случаев оказались четко отграниченными, мягкими и подвижными. Верно и обратное: доброкачественные образования нередко напоминают рак.
Однако повысить или уменьшить вероятность заболевания позволяет корреляция с наличием или отсутствием факторов риска. Тем не менее рак молочной железы по данным одного только КОМЖ диагностируют редко, поскольку характеристики злокачественных и доброкачественных опухолей нередко частично совпадают. И все же применять КОМЖ для обнаружения патологии и определения дальнейшего плана обследования целесообразно.
12. Насколько распространен рак молочной железы? Опишите факторы его риска.
Рак молочной железы развивается примерно у 12% американок старше пятидесяти лет. Возраст влияет на риск развития заболевания (годовой риск развития заболевания в возрасте 70 лет оказывается в 20 раз выше, чем в 30 лет), как и семейный анамнез (наличие двух ближайших родственниц, больных раком молочной железы, повышает риск развития заболевания в четыре раза).
К другим факторам риска относят мутации генов (гены BRCA1 и BRCA2), а также воздействие эстрогенов (возраст наступления первой менструации - менархе, первая беременность, менопауза, наличие родов в анамнезе, заместительная терапия эстрогенами). Наличие значимых факторов риска увеличивает вероятность обнаружить опухоль при обследовании.
13. Насколько информативно в диагностике образований молочной железы непосредственное обследование?
Это зависит не только от квалификации исследователя, но также от размеров и локализации образования. Например, опухоли диаметром менее 1 см пальпируются с трудом (за исключением очень поверхностных), тогда как образования диаметром 2-3 см обычно определяются достаточно легко.
Чувствительность обследования на силиконовых моделях составляет от 17 до 83%, повышаясь в зависимости не только от продолжительности обследования, но и от опыта исследователя.
У реальных больных чувствительность выявления новообразований в молочной железе составила от 24% до 62%. Маммография обладает значительно более высокой чувствительностью и должна дополнять (но не заменять) непосредственное обследование. Частота ложноотрицательных результатов маммографии колеблется от 3 до 63% (обычно в пределах 20%).
Например, в исследованиях Хикса 7% всех злокачественных опухолей, выявленных при непосредственном обследовании, во время маммографии были ложно расценены как доброкачественные. В то же время более четверти всех злокачественных новообразований были выявлены при самообследовании в период между маммографиями.
14. Насколько высока частота расхождений в описании образований молочной железы?
Довольно высока. Например, при обследовании 232 женщин с опухолями молочной железы расхождения в описании консистенции и контура образования наблюдались в трети случаев. Также в половине случаев были выявлены расхождения в отношении увеличения подмышечных лимфатических узлов. В другом исследовании четыре хирурга-маммолога определили новообразования у 32 из 42 пациенток и провели биопсию у 11 из 15 пациенток, у которых в итоге был диагностирован рак.
15. Назовите наиболее распространенные доброкачественные образования молочной железы.
• Фиброаденомы из доброкачественных опухолей молочной железы встречаются чаще всего. Они представляют собой одиночные, хорошо отграниченные, эластичные, подвижные и безболезненные образования. Чаще форма их круглая, но также они могут быть овоидными или продолговатыми. Опухоли могут возникать в любом возрасте после пубертатного периода, но после менопаузы частота их развития снижается.
• Доброкачественные кисты - наиболее распространенные доброкачественные образования молочной железы. Они обычно представляют собой часть фиброзно-кистозной структуры и поэтому сочетаются с другими кистами, имеют округлую форму, подвижные и мягкие, с кистозной консистенцией.
Размеры кист на протяжении менструального цикла меняются; перед менструацией кисты становятся болезненными, а сразу после нее уменьшаются (поэтому во избежание ошибочной диагностики следует проводить обследование молочной железы только в эту фазу менструального цикла). Регрессируют после менструации.
16. Что такое аденома соска?
Аденома соска является доброкачественным образованием и имеет вид узелка на ареоле. Узел часто изъязвляется, и его можно спутать с болезнью Педжета.
17. Какова дифференциальная диагностика воспалительных образований в молочной железе?
Образования, связанные с воспалением, могут быть диффузными или локализованными.
• Диффузное воспаление молочной железы включает острый мастит и воспалительный рак.
• Локализованное воспаление обычно является острым абсцессом молочной железы и выглядит как хорошо отграниченное, болезненное, отечное, эритематозное и часто - флуктуирующее образование. У больных также появляются общие симптомы воспаления (лихорадка, недомогание и лейкоцитоз). Абсцесс обычно вызван острым маститом и поэтому встречается главным образом в период лактации.
18. По каким признакам можно отличить острый мастит от воспалительного рака молочной железы?
Оба состояния проявляются диффузными и болезненными образованиями в .
• Острый мастит представляет собой диффузную инфекцию железистой ткани. Обычно она охватывает только один квадрант молочной железы и чаще всего возникает в период лактации. Пораженный участок железы красный, отечный и болезненный, а у больных наблюдаются общие симптомы интоксикации (лихорадка, недомогание и лейкоцитоз).
• Воспалительный рак молочной железы обычно поражает ее полностью и, как правило, сопровождается подмышечной аденопатией (которой при остром мастите обычно нет). Отсутствие связи с лактацией и отсутствие реакции на курс антибактериальной терапии вызывает подозрение на новообразование и указывает на необходимость срочного проведения биопсии.
19. Опишите лимфатическую систему молочных желез.
От поверхностных и центральных участков молочной железы отток лимфы осуществляется по лимфатическим протокам, которые сходятся в области ареолы и оттуда направляются к подмышечным и подключичным лимфоузлам. Глубоко расположенные ткани дренируются через пекторальные, подключичные и парастернальные лимфоузлы. От них лимфа оттекает в лимфатические узлы средостения. Остальные лимфатические сосуды молочной железы впадают в печеночные и поддиафрагмальные лимфатические узлы.