Таблетки от межреберной невралгии. Симптоматика межреберной невралгии. Почки сирени и внутренний свиной жир.
Такое заболевание, как межреберная невралгия, приносит много боли и связано с перспективами всевозможных осложнений, так как относится к позвоночной системе. Скачки боли в ребрах — это основной симптом невралгии, который является веским поводом обратиться к врачу.
Болезнь поражает людей с ослабленным иммунитетом, утерей костной эластичности, перенесших большие физические нагрузки, чаще женщин, чем мужчин. И старше 27-30 лет. В старческом возрасте признаки невралгии путают с сердечным приступом, настолько идентичны симптомы, однако хотя невралгия не настолько опасна, как функциональные сбои сердечных мышц, стоит прислушаться к своему организму. За невралгией часто скрываются другие патологии.
Когда человек думает, что делать, как избавиться от межреберной невралгии, у него есть два пути — воспользоваться нетрадиционными методами лечения или обратиться к медицине. Каждый выбирает сам, в зависимости от постановки диагноза и сложности заболевания, но важно принять во внимание рекомендации врача.
Обращение в поликлинику
Медикаментозное лечение начинается с консультации, где доктор на основе собственных наблюдений и анализов назначает соответствующие лекарства, мази и процедуры. Отличительным критерием лечения межреберной невралгии является комплексный подход — одно без другого просто немыслимо в сложившихся устоях фармацевтики.
Иногда невралгия протекает настолько агрессивно, что терпеть боль в грудной клетке слева становится невозможно, в этом случае нужно оказать первую помощь. Необходимо смазать согревающей мазью больной участок и плотнее перетянуть хлопчатобумажной тканью торс, чтобы немного снять боль.
Исключены физические нагрузки, нужен постельный режим. И, естественно, в приоритете остается поход к невропатологу.
Хорошо снимают боль и воспаление следующие препараты:
Есть некоторые противопоказания, ознакомиться с которыми можно в прилагаемой к лекарству инструкции. Лучшим решением будет проконсультироваться со специалистом, хотя бы по телефону, прежде чем употреблять любые болеутоляющие средства при приступе межреберной невралгии дабы избежать нежелательных последствий самостоятельного лечения.
Медикаментозные способы лечения включают в себя приём нестероидных препаратов, обезболивающих средств, противовоспалительных лекарств, мази, физиотерапию и многое другое, опять же по назначению врача. Миорелаксанты являются самым важным звеном в терапии, так как помогают снять мышечные спазмы в грудной клетке слева, провоцирующие боль :
- тизанидин;
- баклофен;
- клоназепам.
Для стимуляции нервных волокон и снижения их гипоксии обязательна помощь витаминов группы В (В12,В1,В6), потому что во многих случаях авитаминоз играет большую роль в развитии межреберной невралгии.
Ещё одним преимуществом медикаментозного лечения становится блокада болевого синдрома специальными препаратами, не отпускаемыми в аптеках без рецепта. Иными словами, если боль невыносима и ее нужно снять, инъекций (уколов) не избежать — лидокаина, новокаина, глюкокортикостероидов (гормональных средств).
Как лечить межреберную невралгию, какими методами, решает не только невропатолог, но и невролог и фтизиатр. Физиотерапия заключается в следующих процедурах:
- лазеротерапия;
- иглоукалывание;
- фонофорез;
- диадинамические и синусоидально модулированные токи;
- электрофорез лекарственных препаратов;
- прижигание;
- ультрафиолетовое облучение.
Но прежде чем вылечить, нужно диагностировать болезнь, для этих целей существует масса лабораторных приборов, таких как:

С помощью этого арсенала оборудования выявляется истинная причина невралгии. В случае простуды либо аллергической реакции, инфекции и стресса устранение первоисточника боли автоматически излечивает невралгию. При проблеме позвоночной системы применяется строго медикаментозный комплекс лечения в сочетании с лечебной физкультурой, мазями и массажем .
Препарат в тему
Самым популярным лекарственным средством против таких заболеваний позвоночника, как межреберная невралгия, болезни Бехтерева, ревматизме, остеоартритах, бурсите и т. п. является препарат «Найз».
Выпускается в виде геля, суспензии и таблеток. Средство обладает такими актуальными свойствами как:
- анальгезирующее;
- противовоспалительное;
- антиагрегантное;
- липидо-реокислирующее;
- стимулирующее;
- обезболивающее.
- Гель-мазь «Найз» применяют как вспомогательное согревающее средство при дегенеративных болезнях опорно-двигательного аппарата, в число которых входит межреберная невралгия. Диспергируемые таблетки следует принимать во время еды в растворенном виде. Дозировка для взрослых — 100-400мг в сутки в два приёма, для детей приём лекарства рассчитывается от массы тела. Суспензия рассчитана на детей 2-12 лет.
Препарат «Найз» имеет противопоказания, поэтому его надо принимать только под наблюдением врача . Его нельзя пить беременным и кормящим женщинам, младенцам до 2-х лет. При применении таблеток или суспензии прописывается постельный режим.
Медикаменты и массаж
 Лечение невралгии обусловлено рядом целенаправленных действий, одно из которых мануальный массаж. Сеансы разминают сжавшиеся мышцы, принося облегчение, а лекарственные средства снимают воспаление и нейтрализуют очаг поражения.
Лечение невралгии обусловлено рядом целенаправленных действий, одно из которых мануальный массаж. Сеансы разминают сжавшиеся мышцы, принося облегчение, а лекарственные средства снимают воспаление и нейтрализуют очаг поражения.
Для процедуры массажа используются специальные согревающие крема и мази, дополнительно стимулирующие нервные волокна. Ущемленные нервы образуют провалы, которые опытный специалист восстанавливает с помощью мануальной техники массирования, предотвращая перспективу рецидива.
Однако приоритетным остаётся медикаментозное лечение. При межреберной невралгии часто назначают следующие средства:
- противовоспалительные — диклофенак, ибупрофен, вольтарен, пироксекам (уколы и таблетки);
- стабилизирующие — вирапин, апизартрон, випералгин и випратокс (мази с пчелиным и змеиным ядом);
- обезболивающие — седалгин, анальгин и спазган;
- группа витаминов В — помощь для поднятия иммунной системы;
- миорелаксанты — баклофен, сирдалуд, клоназепам;
- успокоительные — различные суспензии и капсулы;
- анестезирующие — блокаторы боли новокаин и ледокаин.
Ни в коем случае нельзя заниматься самолечением — хотя невралгия и носит второстепенный характер и зачастую достаточно просто избавиться от очага поражения, пользование несанкционированными средствами и мазями способно нанести вред, устранить который будет значительно сложнее. Как лечить межреберную невралгию, знает только специалист.
Самолечение имеет мало общего с нетрадиционными методами лечения, которые также должны проводиться с рекомендации квалифицированного врача. Запущенная межреберная невралгия осложняется воспалительными процессами, обратить которые возможно только медицинскими средствами и мазями.
В последнее время популярно лекарственное средство Нейродикловит, в нем также содержатся диклофенак и нейротропные витамины, которые могут помочь, если применять их в правильной дозировке.
Важность медикаментозного лечения нельзя переоценить. Лишь своевременное обращение за помощью к врачу спасает человека от множества неприятностей, связанных с межреберной невралгией, в том числе, от злоупотребления болеутоляющими мазями. Последствия слишком непредсказуемы, чтобы пренебрегать ими — с суставами лучше не шутить, а болевой синдром крайне раздражает нервную систему, добавляя ко всем бедам стресс и депрессию.
Полезное видео: как отличить боль при межреберной невралгии от опасных болезней?
Если видео не загрузилось, попробуйте обновить страницу (нажать клавишу F5 на клавиатуре), это может помочь.Межреберная невралгия: «искры, летящие с клинка».
Уж если с чем и сравнивать ребро, то с сабельным лезвием, которое, взяв за концы, согнули полукругом: изогнутое дугой, широкое и плоское, есть настоящая острая грань и «обушок» — тупой «затылок» клинка.
Нижний острый край ребра – точнее, каждого из рёбер – образуется за счёт того, что здесь по внутренней стороне проходит канавка-ложбинка, в которую «уложен» сосудисто-нервный пучок: «силовой кабель» межреберного нерва и того же названия (здесь всё межреберное) вена и артерия.
А «ножнами» для костяного клинка служат прикреплённые в межреберьях – опять же межрёберные – мышцы, внутренние и наружные, расширяющие грудную клетку на вдохе и сжимающие её на выдохе. Прикрепляется каждое ребро: спереди – к грудине с помощью хрящевой «сварки», а сзади – посредством головки ребра и «ямкой» в теле позвонка – образуется настоящий полноценный сустав.
Анатомически-причинная связка
Казалось бы, всё продумано до мелочей и все требования «техники безопасности» соблюдены. Но жизнь удивительна и не всегда прекрасна, и в природе существуют токсины.
Это микробные, вирусные (туберкулёзные, бруцеллёзные, гриппозные) и иного химического состава яды, воздействующие на нежную нервную ткань, в том числе – на межрёберный нерв, начало своё берущий в спинном мозге, в грудном его отделе.
Отсюда следует ещё одна опасность для «силового кабеля», поставляющего электрическую энергию для жизни внутренних органов, содержащихся в грудной клетке. Опасность, исходящая из десятками лет неграмотно эксплуатировавшегося позвоночника, название коей: остеохондроз. Его «тупые зубы» – остеофиты (краевые солевые отложения на телах позвонков) способны «закусить» нерв на уровне его выхода из позвоночника – в межпозвоночном отверстии.
Возможность механической травмы (ущемления) нерва опасно и резко сблизившимися позвонками также невероятно высока. Для не особо  тренированных людей это может случиться при падении на ноги с приличествующей случаю высоты, либо по причине «оступившейся» ноги, либо просто при резкой встряске. Для тяжелоатлетов и занятых тяжёлым физическим трудом причина заключается в резкой силовой нагрузке (осевом ударе в позвоночник) при подъёме штанги либо перемещении тяжестей.
тренированных людей это может случиться при падении на ноги с приличествующей случаю высоты, либо по причине «оступившейся» ноги, либо просто при резкой встряске. Для тяжелоатлетов и занятых тяжёлым физическим трудом причина заключается в резкой силовой нагрузке (осевом ударе в позвоночник) при подъёме штанги либо перемещении тяжестей.
И вот по одной из причин этого воздействия – «по вертикали» или «по горизонтали» – возникает феномен межреберной невралгии.
Вторая половина слова – «альгос» переводится как «боль», и боль эта бывает настолько сильна, что заставляет подумать даже об инфаркте миокарда (если межреберная невралгия проявляет свои симптомы слева).
Но возможны и иные причины, по которым развивается межреберная невралгия:
- возраст и заболевания обмена веществ (менопауза, диабет), болезни ЖКТ, крови, сосудов и сердца, привычные бытовые интоксикации (в том числе, медикаментозные), приводящие к изменению структуры кости – остеопорозу;
- сдавливание нервов в суженных костно-сухожильных каналах, либо сдавливание опухолью, рубцовой тканью (и по иной причине).
Боль, боль, боль… И ещё раз о симптомах
Симптомы межреберной невралгии наиболее показательны при воздействии на нерв (нервы) чрезвычайно сильного яда, выделяемого вирусом опоясывающего лишая. Но осложнённый развитием невралгии остеохондроз также очень демонстративен.
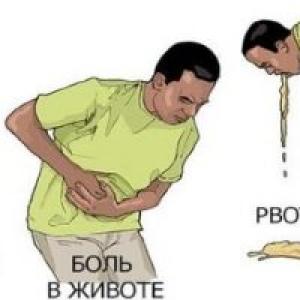
Болевой припадок наступает внезапно и бывает настолько силён, что может вызвать даже невольное мочеиспускание, человек же с низким порогом болевой чувствительности способен потерять сознание – наступает .
В более лёгком варианте организм реагирует на внезапную резкую боль тошнотой (либо рвотой), и с «потемнением» в глазах, «холодом» в кистях и стопах, побледнением либо гиперемией кожи, часто «прошибает пот». В общем, стандартный ответ на близкую к шоковому порогу боль.
 Возникает боль при межреберной невралгии «вдруг и ниоткуда»: порывистое, резкое (или не столь уж и резкое) движение – потягивание после долгого сидения за компьютером, кашель (обычное для курильщиков явление), смех– и вот «накрыло», как шубой!
Возникает боль при межреберной невралгии «вдруг и ниоткуда»: порывистое, резкое (или не столь уж и резкое) движение – потягивание после долгого сидения за компьютером, кашель (обычное для курильщиков явление), смех– и вот «накрыло», как шубой!
Дальше легче не становится: прожив первую решительную атаку боли и панику: не смерть ли пришла в лице инфаркта? – пострадавший от недуга становится осторожнее в движениях и проявлениях чувств, заметив, что в этих случаях боль усиливается.
Затем он обнаруживает, что боль локализована в строго определённых межрёберных промежутках, которые становятся гиперемированными и резко чувствительными к прикосновению, реагируя на него усилением болевых ощущений. А потом – ещё и бесконечно долгим «эхом» от дотрагивания в виде «муравьиной возни», жжения, покалывания либо кратковременных подёргиваний. Это создающие защитный «кожух» – спазм межреберные мышцы, микросудорожно сокращаясь, предупреждают: осторожно, туннель временно закрыт!
На ремонт.
Только справиться с ремонтом сам организм может очень редко – слишком изнежен современный человек. Он звонит в службу «скорой помощи» и обречённо роняет: приезжайте срочно, у меня инфаркт… Конечно, миокарда! – и называет адрес.
Инфаркт ли? Камень выходит из печени? Или плеврит?
Об этих диагнозах можно подумать в зависимости от того, на каком уровне идёт процесс. Но прибывший врач, сняв ЭКГ, спешит успокоить: при ИМ и стенокардии характер болей другой.
Болит под левой грудью — значит инфаркт?
Чем стенокардийные боли отличаются от признаков межреберной невралгии:
- как быстро возникают, так же и столь быстро исчезают;
- не зависят от телодвижений и не способны резко усиливаться при них;
- не носят опоясывающего характера;
- имеют локализованное за грудиной расположение.
Еще раз о том, как отличить симптомы межреберной невралгии от сердечных болей:
Что еще может ввести в заблуждение?
Против плеврита (несмотря на усиление боли при глубоком вдохе, приводящее к щадящему, поверхностному дыханию) говорит отсутствие признаков микробно-вирусного поражения плевры: нет повышения температуры, интоксикации и прочих признаков.
Нет и типичных признаков почечной либо печёночной колики – налицо типичная общая реакция на боль.
Да, боли мучительные, но они – неврологического характера. Это либо «прострел» в грудном отделе – боль усиливается при надавливании в паравертебральных точках, либо инфекционное заболевание – только начавшийся herpes zoster (опоясывающий лишай). А сыпь выступит позже.
Отягощённый этой информацией, больной погружается во мрак своей первой бессонной ночи. Либо сразу отправляется за разъяснениями и лечением к невропатологу.
Невропатолог резюмирует
После подробнейшего расспроса (предшествующее состояние, привычки, проводимое лечение и операции) и осмотра для уточнения – предположительного пока – диагноза предлагается пройти необходимый минимум исследований в виде:
- рентгенографии позвоночника и грудной клетки – для анализа состояния костной системы;
- общего анализа мочи и крови (общего и на биохимию) – для исключения системного заболевания и определения общего состояния и возможностей организма.
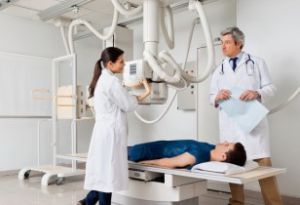 Исследовать не только костные, но и мягкие ткани позволяет применение КТ (компьютерной томографии) и МРТ.
Исследовать не только костные, но и мягкие ткани позволяет применение КТ (компьютерной томографии) и МРТ.
Использование в диагностике (с введением в спинномозговой канал контрастного вещества) выявляет все нюансы жизни спинного мозга и нервных спинномозговых корешков, а применение контрастной дискографии – состояние дисков между позвонками.
Возможности электроспондилографии – новейшая страница в вертебрологии – позволяют оценить все тонкости «состояния стояния» позвоночного столба и влияние на него проводимых лечебных мероприятий.
Что можно предпринять дома?
Лечение невралгии межреберного нерва – это врачевание причины, её вызвавшей. Поэтому на все манипуляции, проводимые дома, необходимо получить одобрение лечащего невропатолога.
Острейший период состояния требует постельного режима не менее 1-3 дней. А также нахождения позвоночника в максимально физиологическом положении, для достижения коего необходимо возложение тела на щит, подложенный под матрац для создания непроминаемо-твёрдой и ровной поверхности.
Если межреберная невралгия только начала свое путешествие по нервным путям, то в качестве метода лечение в домашних условиях  допустимо использование источников сухого лёгкого тепла: насыпанного в мешочек прогретого песка либо соли, электрической грелки, горчичников, наложение перцового пластыря на проблемную область.
допустимо использование источников сухого лёгкого тепла: насыпанного в мешочек прогретого песка либо соли, электрической грелки, горчичников, наложение перцового пластыря на проблемную область.
Движения – щадящие позвоночник, максимально плавные, без резкости при наклонах и поворотах туловища (лучше избегать их вовсе), с исключением долгого сидения и совершенным исключением подъёма тяжестей.
Эффективным является ношение в продолжение нескольких дней создающего опору спине корсета либо её тугое бинтование-утягивание широкой тканью (полотенцем).
Для снятия мучительных болей применимо смазывание (без втирания!) всей спины – кроме линии позвоночника и паравертебральных зон – смесью взятых поровну настойки йода и глицерина, тщательно смешанных встряхиванием в склянке тёмного стекла. Процедуру повторяют 15 раз (через ночь), используя для сна бельё из натуральной (хлопок, лён) ткани.
Кроме этого, обязательно выполнение лечебной гимнастики, предписанной врачом.
Возможности безмедикаментозного лечения
Лечить межреберную невралгию можно без применения медикаментов с применением следующих методик:
- массажа;
- точечного массажа;
- иглоукалывания;
- мануальной терапии;
- постановки банок.
Более подробно о каждом методе лечения:
Как и все вышеприведённые методики, столь же широко применимы и особенно актуальны в случае межрёберной невралгии у беременной методы физиотерапевтического воздействия с применением:
- магнитного либо электромагнитного поля;
- ультразвукового, ультрафиолетового и инфракрасного излучения;
- электро- и ионофореза, с минимальной для риска плода дозой лекарственного вещества.
Когда без медикаментов не обойтись
Целесообразно применение препаратов категории анальгетиков, противовоспалительных нестероидных средств, восполнение B-витаминного дефицита; в особо тяжёлых случаях применимы блокады анестетиками и гормоны.
Конкретные препараты, которые включаются почти в любую схему лечения, если у пациента диагностирована межреберная невралгия:

Лечение заболевания тканевыми препаратами (Хондроитина сульфатом, Румалоном) не у всех врачей вызывает одобрение – эффективность их не доказана.
А если невралгию не лечить?
Межреберная невралгия сама по себе не опасна, но если она не излечена, то ситуация чревата повторением пережитых страданий.
Невралгия также может стать кончиком нити, приводящей к целому клубку проблем со здоровьем организма и отдельных его органов, либо к проблеме одной, но архиважной (такой, как опухоль), поэтому нуждается в серьёзном к себе отношении.
Позабыть про докторов постарайся
Предотвратить развитие невралгии и перехода ее в хроническую форму позволяет активный образ жизни с достаточной (в радость для тела) подвижностью, как отдельных его частей, так и их совокупности. Обременение себя излишней массой (как жировой, так и мышечной у «качков»-бодибилдеров) приводит как к проблемам с позвонками, так и к пространствам между рёбрами.
Пеший туризм, игры, танцы в сочетании с закаливанием тела, грамотное обращение с передвигаемыми тяжестями и с собственным организмом – вот те «ключи», что запирают на замок дверь с надписями: усталость, старость, болезни.
В случае же, если всё-таки «накрыло», следует вверить свои больные межреберья рукам и разуму медиков.
Невралгия – это острая, жгущая боль по ходу нерва («прострел»), которая возникает в результате сдавления нерва окружающими его тканями. Невралгия может поразить практически любой нерв человеческого тела. В медицинской практике наиболее часто встречается невралгия тройничного нерва, затылочного нерва, межреберная невралгия и невралгия седалищного нерва. Невралгия, развивавшаяся после перенесенного опоясывающего лишая , носит название постгерпетической невралгии. Основная причина развития невралгии – это ущемление нерва в узких нервных каналах, через которые он проходит. Развитию такого ущемления и появлению невралгии могут способствовать различные факторы: воспаление, опухоли, нарушение кровоснабжения, грыжи межпозвонковых дисков и пр. Диагностика невралгии осуществляется врачом-неврологом на основании характерных симптомов и дополнительных методов обследования: компьютерной томографии, ядерно-магнитного резонанса и пр. Лечение невралгии зависит от пораженного нерва и причин развития заболевания. Для облегчения болей при невралгии используют лекарства, из группы нестероидных противовоспалительных средств (НПВС), противоэпилептические средства (Карбамазепин, Габапентин), антидепрессанты (Амитриптиллин, Дулоксетин) и местные обезболивающие средства (Новокаин, Лидокаин и пр.). Хороший эффект при невралгии оказывает иглоукалывание, физиотерапия, массаж и лечебная гимнастика. При неэффективности вышеперечисленных мер может быть рекомендована хирургическая операция, во время которой удаляются ткани, давящие на нерв или расширяется канал, по которому проходит нерв.Что такое невралгия и почему она возникает?
Невралгия — это острая болью по ходу нерва. Чаще всего невралгия возникает в областях тела (например, шея, спина), где нерв проходит через узкие костные каналы и может быть легко сдавлен, или ущемлен, окружающими его тканями. Невралгию следует отличать от другого заболевания — неврита . Неврит – это воспаление нерва, которое проявляется не только болями, но и нарушением чувствительности кожи и движений в мышцах, которые иннервирует воспаленный нерв. Как правило, диагноз невралгии ставится врачом на основании характерных симптомов: острой боли по ходу нервов и др. Для уточнения причины появления невралгии могут быть назначены дополнительные обследования:- Рентгенография позвоночника: в зависимости от места появления болей, может быть рекомендован рентген шейного, грудного или пояснично-крестцового отдела позвоночника. С помощью рентгенографии можно обнаружить заболевания позвонков и межпозвонковых хрящей (дисков), например, остеохондроз, следы травм позвоночника и т.д.
- Компьютерная томография (КТ) и ядерно-магнитный резонанс (ЯМР) помогают обнаружить причины невралгии тройничного нерва, затылочного нерва, седалищного нерва и др. С помощью данных методов обследования обнаруживаются опухоли головного мозга и мозжечка, аномально расположенные сосуды, аневризмы сосудов и другие причины невралгий.
Основные причины и симптомы невралгии тройничного нерва
Тройничный нерв выходит из полости черепа через узкое отверстие в черепе и поэтому легко может быть сдавлен окружающими тканями с развитием невралгии. Основные причины развития невралгии тройничного нерва:- Аномальное расположение сосудов головного мозга (чаще верхней мозжечковой артерии), которые сдавливают нерв в области его выхода из полости черепа через узкий костный канал.
- Аневризма (участок ограниченного расширения) одной из артерий в полости черепа.
- Переохлаждение лица.
- Хронические инфекции в области лица (кариес зубов , хронический гайморит). Нередко первые симптомы невралгии тройничного нерва появляются после удаления больного зуба.
- Опухоли головного мозга.
- Нарушения кровообращения в сосудах мозга, например, при атеросклерозе .
- Рассеянный склероз – это хроническое заболевание нервной системы, при которой происходит замещение нервных клеток клетками соединительной ткани.
Симптомы и признаки невралгии тройничного нерва
Тройничный нерв обеспечивает чувствительность кожи лица. Невралгия тройничного нерва, как правило, появляется у людей после 40 лет, чаще данным заболеванием страдают женщины. Невралгия может начаться внезапно, с появлением острых болей в области лица, либо постепенно, когда в течение дня больной отмечает кратковременные стреляющие боли, проходящие самостоятельно. Приступ острой боли в области лица при невралгии носит название тригеминальный приступ:- Типичный тригеминальный приступ начинается после раздражения особых точек в области лица во время умывания, чистки зубов, пережевывания пищи и т.д. Приступы боли практически никогда не появляются во время ночного сна.
- Длительность приступа боли в лице может достигать нескольких минут.
- Обычно, боли появляются только в одной половине лица, чаще справа. Реже при невралгии тройничного нерва боль затрагивает обе половины лица.
- Во время тригеминального приступа может отмечаться онемение кожи лица, подергивание отдельных мышц лица на больной стороне.
Лечение невралгии тройничного нерва
Эффективное лечение невралгии тройничного нерва осуществляется с помощью лекарств в виде таблеток и уколов:- Карбамазепин (Финлепсин) является средством, используемым в лечении эпилепсии , однако обладает хорошим эффектом и при невралгии тройничного нерва, оказывая обезболивающее действие. Выпускается в виде таблеток, которые следует принимать внутрь после еды. Дозировка препарата и длительность лечения определяется лечащим врачом. Как правило, установленную дозу принимают в течение нескольких месяцев или даже лет. Отмену препарата обычно осуществляют в том случае, если в течение 6 месяцев у больного не было ни одного тригеминального приступа.
- Другие противоэпилептические средства: Дифенин (Фенитоин) иногда используется в лечении невралгии тройничного нерва, если лечение Карбамазепином неэффективно. Габапентин (Габагамма, Лепситин и др.) может оказывать эффект в лечении невралгии, вызванной рассеянным склерозом. Оксакарбазепин (Трилептал) по строению и действию очень близок к Карбамазепину. Выпускается в виде суспензии для приема внутрь и таблеток.
- Баклофен снимает мышечный спазм и обладает обезболивающим эффектом при невралгии тройничного нерва. Выпускается в виде таблеток.
- Амитриптилин относится к группе антидепрессантов (средств, применяемых в лечении депрессии), однако может снимать приступы очень интенсивной боли при невралгии тройничного нерва.
- Чрескожные процедуры (операции) не требуют госпитализации и производятся в условиях поликлиники под местным обезболиванием или краткосрочным наркозом. Основной принцип чрескожных операций заключается в частичном разрушении тройничного нерва: с помощью радиоволн, химических веществ (глицерола), или механически — с помощью баллонного катетера. После таких операций может наблюдаться потеря чувствительности некоторых зон кожи лица. Эффект чрескожных процедур тем лучше, чем раньше начато лечение.
- Гамма-«нож» также широко используется в лечении невралгии тройничного нерва и может быть применен в условиях поликлиники. Основной принцип этого метода лечения заключается в частичном разрушении тройничного нерва с помощью пучков ионизирующего излучения (без разрезов!). Лечение с помощью гамма-ножа позволяет полностью избавиться от боли, либо значительно ослабить ее. Недостатком данного метода является отсроченный эффект: иногда для исчезновения болей требуется несколько недель или месяцев. Кроме того, в результате лечения может появиться онемение и потеря чувствительности некоторых участков кожи лица.
- Микрососудистая декомпрессия применяется в том случае, когда причиной невралгии тройничного нерва является аномально расположенные артерии в полости черепа. Операция производится под общим наркозом. Во время операции врач производит трепанацию (вскрытие черепной коробки), выделяет тройничный нерв и определяет его взаиморасположение с окружающими сосудами. Между нервом и близкорасположенными сосудами устанавливается прокладка. Уже спустя 7-10 дней после операции больного выписывают.
Основные причины и симптомы невралгии затылочного нерва
Затылочные нервы выходят из спинного мозга между вторым и третьим шейными позвонками и обеспечивают чувствительность кожи в области задней части шеи, затылка и позади ушных раковин. Основные причины невралгии затылочных нервов это:- Остеохондроз — разрушение хрящей между позвонками, которое приводит к сдавлению нервов, выходящих в этой области. Подробнее об этом заболевании вы можете прочесть в статье .
- Травмы шейного отдела позвоночника.
- Переохлаждение в области шеи и затылка.
- Опухоли в области шейных позвонков.
- Подагра – это хроническое заболевание, которое характеризуется воспалением суставов.
Основные симптомы невралгии затылочного нерва:
- Приступ боли возникает внезапно, либо после небольшого раздражения затылочных нервов: почесывания в области прохождения нерва, определенных поворотов шеи.
- Сильная боль в виде «прострела» отмечается в области задней части шеи, затылка, позади ушей, иногда отдает в глаза. Чаще боль возникает в одной половине шеи и головы, но возможно и двустороннее поражение затылочных нервов.
Лечение невралгии затылочного нерва
Лечение невралгии затылочного нерва зависит от причины ее развития и того, насколько сильна боль.- Если невралгия развилась на фоне переохлаждения шеи и головы, а боль слабая или умеренная, как правило, назначаются : Аспирин , Ибупрофен , Напроксен и пр.
- Хороший эффект оказывает тепло, приложенное на область шеи и затылка, легкий массаж напряженных мышц шеи, иглоукалывание.
- При сильных болях и неэффективности мер описанных выше, могут быть назначены противоэпилептические лекарства, например, Карбамазепин (Финлепсин), Габапентин и др., антидепрессанты (Амитриптиллин, Дулоксетин и др.)
- Нервная блокада при затылочной невралгии помогает устранить или значительно ослабить боль. Для осуществления нервной блокады врач вводит под кожу в болезненной области раствор анестетика (обезболивающего средства) и стероидного гормона (который снимает воспаление). Как правило, уже спустя несколько минут после введения раствора боль исчезает. Через несколько часов боль может вернуться вновь, однако она будет слабее и вскоре пройдет в результате действия стероидного гормона. Иногда требуется повторить блокаду через некоторое время.
- Микрососудистая декомпрессия производится в том случае, если причиной невралгии является кровеносный сосуд, касающийся нерва и раздражающий его. Во время операции врач устанавливает прокладку между сосудом и нервом.
- Нейростимуляция затылочного нерва позволяет устранить боль при затылочной невралгии благодаря прекращению передачи болевых импульсов по нервам. Это осуществляется с помощью электродов, которые накладываются на нерв и стимулируют его электрическими импульсами.
Основные причины и симптомы межреберной невралгии
Межреберная невралгия является причиной появления острых болей в области груди. Часто при межреберной невралгии возникают симптомы, напоминающие признаки острого инфаркта миокарда , пневмонии и других заболеваний. О других причинах болей в грудной клетке и области сердца читайте в статье . Основные причины развития межреберной невралгии:- Заболевания грудного отдела позвоночника, такие как остеохондроз (разрушение хрящей между позвонками), искривление позвоночника и пр.
- Травмы грудной клетки: недавние или перенесенные в прошлом.
- Переохлаждение области грудной клетки или спины.
- Неудачный поворот туловища, либо длительное пребывание в неудобном положении (сидячая работа и пр.), непривычные физические нагрузки на позвоночник.
Основные симптомы межреберной невралгии следующие:
- Приступы «стреляющих» болей, чаще в одном межреберном промежутке. Боли, как правило, носят опоясывающий характер.
- Приступы боли могут появляться спонтанно, но чаще обусловлены переменой положения тела, поворотом, глубоких вдохом, кашлем, а также появляются после ощупывания определенных точек позвоночника.
- Боли при межреберной невралгии усиливаются при кашле, смехе, глубоком вдохе, могут длиться несколько часов или дней.
- Может отмечаться онемение («ползание мурашек» по коже) в области «больного» межреберного промежутка.
Лечение межреберной невралгии
Лечение межреберной невралгии зависит от причин ее появления и силы болей. При несильных и умеренных болях помогает следующее лечение:- Постельный режим: следует как можно больше лежать, избегать физической работы.
- Оберните грудную клетку теплым шерстяным шарфом. Во время приступа боли помогает тепло, приложенное на область больного межреберного промежутка или в области позвоночника.
- Облегчить боль и снять воспаление помогут нестероидные противовоспалительные средства (НПВС) : Напроксен, Ибупрофен и др. Мази с противовоспалительным эффектом также применимы при межреберной невралгии: Диклофенак (Вольтарен Эмульгель), Ибупрофен и др. Мазь следует наносить на кожу в области межреберных промежутков 3-4 раза в день.
- Иглоукалывание, физиотерапия, прием витаминов группы В.
- Нервные блокады с помощью средств для местного обезболивания (анестетиков): Лидокаин, Новокаин, Ксилокаин и др. Во время процедур врач вводит раствор анестетика под кожу в области раздраженного межреберного нерва. Боль проходит через несколько минут после укола. Может понадобиться несколько таких уколов, особенно если боли очень сильные.
- Противоэпилептические лекарства: Карбамазепин (Финлепсин), Габапентин и др., антидепрессанты (Амитриптиллин и др.) также помогают ослабить или устранить боль.
Основные причины и симптомы постгерпетической невралгии
Постгерпетическая невралгия развивается у людей, перенесших опоясывающий лишай, или герпес зостер (Herpes Zoster). Это заболевание вызывается вирусом герпеса человека и характеризуется появлением на коже по ходу нервов покраснения и высыпаний в виде небольших пузырьков с жидкостью, а также появлением «стреляющих», жгущих болей по ходу пораженного нерва. Чаще всего высыпания при опоясывающем лишае появляются на коже груди, спины или лица. В большинстве случаев выздоровление при опоясывающем лишае наступает в течение месяца. Если боль не прошла через 4 месяца после начала заболевания, говорят о постгерпетической невралгии. Развитию постгерпетической невралгии способствуют ослабленный иммунитет (после тяжелых заболеваний, радио- и химиотерапии онкологических заболеваний, у ВИЧ -инфицированных людей и пр.), возраст старше 60 лет. Более вероятно развитие этого заболевания, если опоясывающий лишай протекал тяжело, с обильными высыпаниями на коже и сильными болями по ходу нервов.Симптомы постгерпетической невралгии:
- Постоянная «стреляющая» или ноющая, жгущая боль по ходу нервов. Боли могут наблюдаться в течение нескольких лет, особенно если не проводится никакого лечения.
- Повышенная чувствительность кожи в пораженной области ограничивает движения больного человека, мешая ему нормально одеваться, выполнять простые движения, работать.
Лечение постгерпетической невралгии
В лечении боли при постгерпетической невралгии используются следующие лекарства:- Антидепрессанты (Амитриптиллин, Дулоксетин и др.)
- Противоэпилептические средства (Габапентин)
- Местные обезболивающие лекарства в виде пластырей (например, Эмла, Версатис и др.)
- Наркотические обезболивающие (Трамадол, Оксикодон) могут быть назначены при очень сильных болях и неэффективности других лекарственных средств.
Основные причины и симптомы невралгии седалищного нерва (ишиаса)
Седалищный нерв является самым крупным нервом в человеческом теле, он обеспечивает чувствительность кожи ягодиц и ног. Основные причины невралгии седалищного нерва (ишиаса) следующие:- Седалищный нерв образуется из спинномозговых корешков, которые выходят из спинного мозга между позвонками. При заболеваниях позвоночника, сопровождающихся разрушением межпозвоночных хрящей (или дисков), например, остеохондрозе, межпозвонковых грыжах и пр., происходит ущемление корешков с развитием невралгии седалищного нерва.
- Травмы поясничного отдела позвоночника, переломы бедер, таза, как недавние, так и перенесенные в прошлом.
- Опухоли в области прохождения седалищного нерва.
- Инфекционные и воспалительные заболевания органов малого таза.
- Переохлаждение в области поясницы, ягодиц, бедер.
- Чрезмерная физическая нагрузка на поясничный отдел позвоночника: поднятие тяжестей, либо неудачный поворот туловища.
- Развитию ишиаса способствует малоподвижный образ жизни, сидячая работа, избыточный вес , беременность.
Основные симптомы и признаки невралгии седалищного нерва (ишиаса) следующие:
- «Стреляющая» боль и чувство жжения по ходу седалищного нерва: в нижней части спины, ягодицах, по задней поверхности бедра и голени, вплоть до стопы и пальцев ног. Боли усиливаются в положении сидя и несколько ослабляются в положении больного лежа.
- Чаще всего поражается только один седалищный нерв, поэтому боли затрагивают половину спины и одну ногу.
- Возможно появление онемения кожи («ползания мурашек») и слабости в мышцах ноги с больной стороны.
Лечение невралгии седалищного нерва (ишиаса)
Лечение невралгии седалищного нерва зависит от причин развития заболевания. При появлении невыраженных симптомов ишиаса можно ослабить боль самостоятельно, в домашних условиях:- Лягте на спину, подложив под колени небольшую подушку.
- Примите одно из нестероидных противовоспалительных средств (НПВС): Ибупрофен, Напроксен, Нимесулид и т.п. Лекарства из этой группы имеют противопоказания, в связи с чем перед приемом ознакомьтесь с инструкцией.
- Мази с противовоспалительным эффектом, например, Диклофенак (Вольтарен Эмульгель), Ибупрофен, наносят на кожу в области поясницы, ягодиц и других болезненных областей 3-4 раза в день.
- Противоэпилептичские лекарства: Карбамазепин, Габапентин, антидепрессанты (Амитриптиллин).
- Нервная блокада при ишиасе подразумевает введение раствора местного анестетика (обезболивающего), например, Новокаина, в сочетании с кортикостероидом в пространство, окружающее воспаленные корешки спинного мозга.
- Физиотерапия: электрофорез, УВЧ-терапия и пр., иглоукалывание (акупунктура), массаж и лечебная гимнастика оказывают благоприятный эффект на течение ишиаса и ускоряют выздоровление. Эти процедуры должны быть назначены только лечащим врачом и осуществляются специально подготовленным медицинским персоналом.
- Чрескожная электрическая стимуляция нерва — это техника, позволяющая снять спазм мышц и устранить боль при ишиасе. Во время процедуры врач накладывает электроды на область прохождения нерва и посылает электрические импульсы, которые подавляют болевые сигналы, идущие по нерву к головному мозгу.
- Микродискэктомия – это эффективный метод лечения ишиаса, развившегося в результате грыжи межпозвоночного диска. Во время операции удаляется грыжа диска, сдавливающая корешки, образующие седалищный нерв.
- Поясничная ламинэктомия – это операция, во время которой удаляются костные структуры позвонка, сдавливающие спинные корешки, образующие седалищный нерв. Эта операция применяется в том случае, если причиной невралгии седалищного нерва является спинальный стеноз (сужение канала, в котором расположен спинной мозг).
С проявлениями межреберной невралгии сталкиваются многие.
Боли в грудной клетке, нередко сопровождающиеся жжением, онемением и покалыванием, схожи с проявлениями других болезней.
Межреберная невралгия возникает при сдавливании и раздражения периферических нервов, которые находятся в области ребер.
Ткани, которые окружают нервные окончания, воздействуют на них и вызывают сильнейшие болевые приступы.
Причины возникновения межреберной невралгии

Основные причины, которые приводят к возникновению болей невралгического характера в области межреберья, следующие:
- Заболевания нервов или нервных сплетений;
- Отеки и сдавливания нерва;
- Надрывы нервных окончаний;
- Остеохондроз;
- Патологии, которые развиваются в расположенных рядом тканях и органах. Причинами могут быть перенесенные травмы, бактериальные инфекции, резкое переохлаждение, сильные стрессы, тяжелые физические нагрузки;
- Позвоночная грыжа, которая локализуется в позвоночном столбе (в его грудном отделе);
- Миофасциальный синдром или спазмы мышечной ткани;
- Аллергические реакции организма, стрессы, понижение иммунной защиты;
- Резкие повороты туловища, наклоны, поднятие тяжестей.
Симптомы
В большинстве случаев воспаление и сдавливание нервов проявляют себя такими симптомами:
- Боли, которые возникают в области груди. Они острые, пульсирующие, имеют периодичность. Часто болезненность распространяется на соседние области: лопатки, шею, верхние конечности. Кашель, чихание, глубокий вдох провоцируют усиление боли. Иногда болезненность носит настолько резкий характер, что человек боится пошевельнуться.
- Если провести по ходу нерва в области межреберья, можно спровоцировать сильный приступ боли или усилить уже имеющиеся неприятные ощущения;
- Довольно часто межреберную невралгию сопровождает боль, «отдающая» в верхнюю часть спины или область сердца. Одновременно появляются: прилив тепла, жжение, неприятные покалывания в пораженной области;
- Если причиной невралгии являются мышечные боли, то болезненность усиливается при напряжении пострадавшей мышцы во время ее растяжения (при наклонах, попытках движения плечами).
Чтобы правильно оказать помощь человеку, у которого возник приступ боли непонятного происхождения, важно уметь отличить сердечную боль от невралгии. Так как первопричиной невралгии является раздражение, повреждение, сдавливание нервов, которые расположены в области спинного мозга или в межреберье, различия между невралгической и сердечной болью существенны.
Запомните их:
- Невралгическая боль усиливается при кашле, глубоких вдохах или выдохах, физической нагрузке или движении. Сердечная боль - нет!
- Боль в сердце поможет снять таблетка нитроглицерина или капли Валокордин. На невралгическую боль эти лекарства не действуют;
- Симптомы поражения сердечной мышцы сопровождают учащенный пульс, изменение показателей артериального давления. Для невралгии такие признаки нехарактерны;
- Невралгический приступ боли неожиданный, острый, резкий. В отличие от невралгических проявлений, сердечная боль чаще всего - тянущая, тупая, обволакивающая;
- Локализация боли при поражении нервов строго определенна. Больной может даже хорошо нащупать болезненный участок и проследить по ходу нерва «движение» боли.
Люди, которые впервые сталкиваются с приступом невралгии, часто впадают в панику, считают, что у них случился инфаркт или что-то произошло с легкими.
Признаки отличия сердечной и невралгической боли помогут принять верное решение и успокоиться. Важно обратиться к врачу, чтобы понять причину боли, поставить диагноз и своевременно начать лечение.
Лечение
Какой врач лечит межреберную невралгию

Занимается лечением таких патологий нервной системы .
Необходимо срочно обратиться к нему за консультацией, так как сильная боль при невралгических проявлениях может спровоцировать сердечный приступ, почечную колику и другие побочные эффекты.
Не ставьте диагноз сами!
Лечение невралгий и других заболеваний, симптомы которых очень похожи, часто резко отличается, поэтому неправильно поставленный диагноз иногда может стоить пациенту жизни.
Только комплексное обследование организма поможет определить причину приступа боли. Обязательно делают кардиограмму, рентгенограмму легких, проводят УЗИ.
Комплексный подход
Чтобы победить неврологические приступы, важно использовать весь спектр методов, которые снимут боль и уменьшат воспаление.
В большинстве случаев выделяют два этапа терапии:
- Купирование болевых ощущений;
- Восстановление деятельности нервных окончаний, спровоцировавших приступы боли.
- Постельный режим.
- Сон на твердой поверхности.
- Применение сухого тепла.
- Прием успокоительных и болеутоляющих препаратов.
Для ускорения процесса выздоровления у врача-невролога имеется целый арсенал эффективных физиотерапевтических процедур, которые в комплексе с препаратами, подавляющими приступы боли, способны помочь пациенту.
В настоящее время широко применяются:
- Несколько видов массажа: шиацу, биоэнергетические сеансы, приемы мануальной терапии;
- Щадящая лечебная гимнастика;
- Ультрафиолетовое облучение;
- Специальные упражнения, которые способствуют вытяжению позвоночника;
- Иглорефлексотерапия, применение лазера.
- Согревающие сухие компрессы. Простейший способ: поставить горчичник на область груди и рядом с позвоночником. Сам позвоночный столб греть нельзя!
- Можно обвязать область межреберья теплым платком из натуральной или собачьей шерсти. Не допускайте переохлаждения организма;
- Согревающий перцовый пластырь, который прикрепляют к болезненному месту, уменьшают неприятные симптомы;
- Мази, в основе которых лежат продукты пчеловодства или же змеиный яд, втирают в болезненные места. Эффект - ярко выражен.
Консервативная терапия помогает восстановить состояние поврежденного нерва. Когда причиной боли является защемление нерва, грыжа позвоночного диска, без хирургического вмешательства не обойтись. После операции состояние пациента нормализуется, так как устраняется основная причина, вызывающая боли.
Лекарства (медикаментозная терапия).
Без лекарственных препаратов на всех этапах лечения не обойтись, особенно в самом начале сильнейших болевых проявлений. Без эффективного обезболивания может наступить болевой шок, случиться сердечный приступ, повыситься давление.
Невролог назначает следующие лекарства:
Противовоспалительные, обезболивающие:
- На основе диклофенака: Диклоран, Наклофен, Вольтарен-гель.
- На основе клофезона: Перклюзон.
- На основе кеторолака: Кеторол, Торолак, Кетанов, Долак.
- На основе трамадола: Трамигит, Адамон, Синтрадон, трамолин.
- На основе пироксекама: Эразон, Пирореум.
- Спазмалитики: нош-па.
Лекарственные препараты, которые действуют на нервную систему:
- В основе лежит карбамезипин: Тимонил, Кар-басан, Зептол, Тегретол.
- В основе лежит вальпроевая кислота: Орфирил, Дипромасал, Апилепсин.
- Лиорезал на основе баклофена.
Препараты, которые предупреждают повторные приступы и не дают заболеванию перейти в хроническую форму:
- Комплекс витаминов, среди которых В1, В6, а также, В12 играют важнейшую роль.
Как избавиться от межреберной невралгии в домашних условиях
В домашних условиях для снятия мучительных симптомов невралгии можно применять следующие методы народной медицины:
- Натертый хрен прикладывают к воспаленным местам;
- Яйцо нужно сварить вкрутую, разрезать. Приложить половинки сваренного яйца к месту пульсации боли. После полного остывания яйца боль стихает;
- Листочки герани прикладывают к болезненному месту, накрывают льняной (другая не подходит!) тряпочкой, несильно прибинтовывают и укутывают место шерстяным платком;
- Готовят мазь из свиного жира и небольшого количества крепкого отвара сирени. Аккуратно втирают ее с места пульсирующей боли;
- Хорошо помогает сок целебной черной редьки. Свежеотжатый сок тщательно втирают по ходу нерва, затем накрывают пораженную область чем-то теплым;
- Агава американская - хороший помощник в борьбе с невралгией. Сочные листья разрезают, прикладывают к нужным местам. Если появляется раздражение или сильное жжение, на время нужно нанести слой творога. После опять приложить листья агавы;
Отвары, настои из целебных трав, фиточаи и лечебные сборы являются незаменимыми при снятии боли от приступов межреберной невралгии.
- Отвар из коры ивы. Заливают кипятком (1 стакан) чайную ложку нарезанной коры, 20 минут томят на небольшом огне. Остуженный и процеженный отвар нужно принимать до 4-х раз в день по ст. ложке;
- Делают отвар из листьев мяты перечной. Пьют по утрам и вечерам (около100 мл);
- Ромашка аптечная отлично снимает воспаление, предотвращает судороги. 70 г цветков ромашки заливают около 200 мл кипятка, кипятят 5 мин. Четверть стакана отвара принимают внутрь после еды;
- Бессмертник измельчают, около 2 ст. л. кладут в термос, заливают 500 мл кипятка. Настой томится в течение ночи. С утра его процеживают. Рекомендовано за день выпить все количество;
- Абрикосовые косточки (3 ст.л.)+ лимоны (полкило) + мед (500грамм). Натереть лимон с кожурой, смешать с измельченными косточками и теплым медом. Тщательно растереть. В течение месяца по утрам и вечерам принимают по столовой ложке приятной на вкус смеси.
Примочки и растирки из трав эффективно снимают болезненность пораженных мест. Вот несколько проверенных временем рецептов:
- Взять спирт 70% - примерно, 1 литр. Подготовленные цветы арники горной измельчают, смешивают со спиртом, смесь переливают в бутылку из темного стекла, настаивают несколько дней. Растирают места по ходу воспаленного нерва и обязательно укутывают;
- Молодые березовые почки - пригоршня. Водка - пол-литра. Смешать компоненты, настоять. Делать спиртовые компрессы на пораженных местах.
- Ванны с отваром осиновой коры помогут унять боль, снимут воспаление. Каждый вечер заваривают кору осины, отвар наливают в ванну. Вода - достаточно горячая, чтобы хорошо прогреть болезненные места. После процедуры аккуратно вытирают тело, и область межреберья оборачивают теплым, желательно шерстяным платком.
Профилактика
Чтобы не допустить невралгических осложнений и приступов боли, достаточно соблюдать несложные правила:
- Нужно сохранять правильную осанку, чтобы не допустить ущемления нервов и сдавления нервных окончаний неправильно расположенными органами при искривлении позвоночника или остеохондрозе;
- Во время длительного пользования компьютером, при «сидячей» работе нужно держать спину прямо, каждый час вставать из-за стола, чтобы уменьшить давление на межпозвоночные диски;
- Если появились боли, жжение в области груди или спины, немедленно нужно сделать перерыв, помассировать места, утомленные однообразным положением тела;
- Важно делать зарядку, чтобы сохранять тонус мышц;
- По возможности нужно избегать стрессов, так как страдают все отделы нервной системы;
- Своевременно нужно лечить остеохондроз, болезни позвоночника. Ведь грудной радикулит появляется в результате сдавливания раздражения нервных окончаний, что позднее приводит к болезненным проявлениям в межреберной области.
Для межреберной невралгии (грудного радикулита) характерно наличие болевого синдрома в области грудной клетки, который часто ассоциируется с болью в сердце.
Во время сдавливания или ущемления нервных окончаний возникает острая и сильная боль, локализующаяся в межреберном пространстве.
Межреберная невралгия в основном встречается у взрослых и людей преклонного возраста.
Причины возникновения межреберной невралгии
У каждого человека присутствуют 12 пар ребер. В межреберных промежутках имеется нерв, при сдавливании или раздражении которого возникает боль. Болевой синдром может носить воспалительный или травматический характер.
Основной причиной сдавливания нерва является деформация пространства между смежными ребрами.
Факторы, которые способствуют появлению болевого синдрома в грудном отделе:
- Искривление позвоночника
- Спондилит
- Сколиоз
- Кифоз
- Остеопороз
- Переохлаждение спины
- Большие физические нагрузки.
Межреберная невралгия может развиваться при инфекционных заболеваниях, склерозе или туберкулезе. Ушибы, переломы грудной клетки, ребер, позвоночника и позвонков также способны вызвать неприятные ощущения в грудине.
Нехватка в организме витамина В и D приводит к нарушению обменных процессов и деформации костной ткани, что также влияет на появление

межреберной невралгии.
Изменения в структуре костной ткани, отравление свинцом, употребление алкоголя и прием некоторых медикаментов – все это может привести к возникновению данной патологии.
Симптомы и признаки грудного радикулита
Главным признаком межреберной невралгии является усиленная боль в левой части в зоне межреберий. Во время движения грудной клетки, на вдохе, при чихании и кашле боль может принимать острый или тупой характер. Боль отдает преимущественно в шею, верхние конечности. Реже она ощущается под лопаткой или в области поясничного отдела. В данном случае болевой синдром жгучий и стреляющий. Обычно болевые приступы появляются неожиданно и длятся несколько часов.
Кроме болевых ощущений у больного могут наблюдаться следующие клинические признаки:
- Мышечные сокращения и подергивания
- Онемение и жжение в грудине
- Наблюдается потливость
- Изменение цвета кожи
- Появление пузырьков с прозрачной жидкостью
- Воспалительный процесс в организме.
При повреждении нерва на коже в этой области больной ощущает покалывание и появление мурашек.
Эти признаки увеличиваются при резкой смене положения тела, пальпации, громком разговоре и т.д.
Чтобы , больной наклоняет корпус в правую сторону. Такой способ положения тела снижает ярко выраженные болезненные ощущения из-за уменьшения давления и раздражения нервных окончаний.
Большинство признаков грудного радикулита имеют сходство с различными заболеваниями: язва желудка, панкреатит, пневмония, стенокардия, инфаркт миокарда. Для уточнения диагноза проводятся инструментальные и лабораторные исследования. Во многих случаях боль в грудине считают признаком заболевания сердечно-сосудистой системы. Следует отличать боль в области сердца от боли в грудной клетке, характерной для межреберной невралгии.

Болезненность в грудном отделе носит постоянный характер, особенно усиливается при резких движениях. Симптомы заболевания сердца проявляются периодически и длятся непродолжительное время. При невралгии боль острая и колющая, при боль тупая и жгучая.
Унять боль в области сердца можно с помощью лекарственных препаратов, что не характерно для межреберной невралгии. Болевой синдром при патологии сердца не усиливается во время движения. Артериальное давление при болях в сердце может увеличиваться или уменьшатся. Этот показатель не изменяется при грудном радикулите.
Имеющиеся симптомы следует, как можно быстро устранить, чтобы предотвратить дальнейшее осложнение. Невралгические боли могут привести к возникновению сердечного приступа, почечной колике и другим патологиям.
Медикаментозное лечение невралгии
Диагностикой данного заболевания занимается врач-невролог. После осмотра пациента доктор назначает обследование грудной клетки и сердца для исключения пневмонии или плеврита. Также методы диагностики включают проведение следующих мероприятий:
- ЭКГ сердца
- Рентгенография позвоночника
- Компьютерная томография
- Миелография
После всех способов диагностики, с учетом выявленной патологии, ставят диагноз «межреберная невралгия».
Основа медикаментозного лечения межреберной невралгии заключается в устранении причин заболевания, которые вызвали защемление и воспаление нерва. Правильно подобранная терапия поможет избавиться от невралгической боли и ускорить процесс выздоровления.
Терапевтический курс лечения включает 2 этапа: медикаментозное и физиотерапевтическое лечение. Первый этап заключается в устранении болезненных ощущений. С этой целью назначают обезболивающие и противовоспалительные препараты. Особенно эффективно их применение на начальном этапе. Для этого могут применяться такие лекарственные препараты, как Но-шпа, Трамигит, Кетанов, Перклюзон, Наклофен, Синтрадон,

Анальгин, Спазмалгон и др. Врач подбирает препарат с учетом индивидуальных особенностей организма. Помимо медикаментов для снятия болей используют мази: Кетонал, Вольтарен, Випросал, Финалгон и др.
Огромную роль для предупреждения повторных болей играют витамины В1, В6, В12 и витаминные комплексы: Кальций пантотенат, Пентовит и др. Они помогают восстановить поврежденные нервные волокна.
Второй этап предусматривает восстановление нервных окончаний, которые вызывали болевой синдром. Существует ряд , которые применяют в комплексе, при лечении межреберной невралгии.
Воздействовать на воспаленный или раздраженный нерв можно с помощью лазерной и УВЧ терапии, электрофореза, током Дарсонваля, иглорефлексотерапии. Эти методы активизируют защитные механизмы, усиливают кровоток, оказывают противовоспалительный и антиаллергический эффект.
В период лечения больному следует придерживаться постельного режима, спать на твердой поверхности. Также следует избегать физических нагрузок, стрессовых ситуаций и употребление алкоголя. При начинающихся болях в домашних условиях рекомендуется применение согревающих компрессов.
Самый простой способ – на грудную область. Запрещается ставить компресс на позвоночник. Грудной отдел можно обвязать теплым шерстяным платком или наклеить перцовый пластырь на область межреберий.
Если консервативная терапия не дает нужного результата, то показано оперативное вмешательство.
Профилактические мероприятия включают соблюдение следующих правил:
- В положении сидя держите корпус прямо, следите за осанкой
- При появлении незначительных болей в грудине во время «сидячей» работы помассируйте ее, сделайте перерыв и отдохните
- Занимайтесь физкультурой, выполняйте лечебные упражнения
- Избегайте стрессов, чрезмерных физических нагрузок и переохлаждения
- Укрепляйте мышцы спины, посещайте бассейн.
О симптомах и лечении межреберной невралгии больше расскажет специалист на видео:
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter , чтобы сообщить нам.