Дифференциальный диагноз при суставном синдроме. Суставной синдром: симптомы и лечение.
Страница 27 из 72
ГЛАВА VI
СУСТАВНОЙ СИНДРОМ
- Характеристика артралгий.
- Диагностическое значение артралгий при различных заболеваниях.
- Дифференциально-диагностические признаки заболеваний, сопровождающихся артралгией.
Термин «артралгия» происходит от двух греческих слов: arthros - сустав и algos - боль, т.е. суставная боль. Мы чаще говорим о боли в суставе. Причинами артралгии могут быть воспаление сустава, дистрофические изменения в нем, инфекционные или инфекционно-аллергические заболевания, опухолевый процесс в каком-либо органе или системе, сопровождающийся суставным синдромом, гемобластоз, травма, некоторые соматические и кожные заболевания. Это далеко не полный перечень возможных причин артралгий, так как практически все ревматические заболевания, которых по современной классификации около 100 форм, сопровождаются артралгией.
Артралгии по своему характеру, времени возникновения, продолжительности отличаются значительным разнообразием, что обусловлено силой раздражителя, состоянием самого рецепторного аппарата, индивидуальной чувствительностью больного. При определении причины артралгии необходимо учитывать следующее очень важное обстоятельство. Субъективно дети первых лет жизни часто жалуются на общие боли в конечностях или указывают на отдаленный от очага воспаления участок, в который иррадиирует боль. С одной стороны, это объясняется склонностью растущего организма к обобщенным, генерализованным реакциям, а с другой, неумением ребенка определить характер и локализацию болей. В связи с этим нередко допускаются диагностические ошибки.
ОСНОВНЫЕ ВАРИАНТЫ АРТРАЛГИЙ У ДЕТЕЙ
Кратковременные, «летучие», боли в суставах возникают преимущественно в ночное время, чаще в суставах нижних конечностей - коленных и голеностопных. Их возникновение связывают с усиленным ростом ребенка в так называемые периоды вытягивания, с интенсивной физической нагрузкой и занятиями спортом. Клинически и рентгенологически суставы обычно не изменены, и с течением времени боли проходят без каких-либо вмешательств. Исключение представляет болезнь Осгуда-Шлаттера, характеризующаяся поражением апофиза большеберцовой кости в области ее бугристости. Это заболевание наблюдается чаще у мальчиков в возрасте 13-17 лет. Воспаление при этом отсутствует. Дети ощущают боль в коленном суставе и в области бугристости большеберцовой кости при движениях, прыжках и ходьбе. В той же области иногда возникает припухлость. Рентгенологически отмечается утолщение мягких тканей над апофизом большеберцовой кости. Заболевание проходит через 1-2 года без специальной терапии. При сильных болях можно рекомендовать покой, обезболивающие средства.
Основной причиной артралгий у детей являются артриты - различного рода воспалительные процессы, как непосредственно в суставах, так и не имеющие к ним отношения. Это в известной степени обусловлено тем, что синовиальная оболочка сустава является одним из плацдармов иммунологических реакций. Она богата лимфоидными клетками и реагирует на антигенные раздражители подобно лимфатическим узлам. Освобождающиеся при этом биологически активные вещества, раздражая чувствительные нервные окончания, могут вызывать боль в суставе. При развитии артрита усиление боли обусловлено механическими факторами - повышением тканевого давления, появлением выпота в суставе, колебаниями осмотического давления и т.д. При артралгии, возникающей в результате воспалительного процесса в суставе, боль чаще всего бывает во второй половине ночи или утром, т.е. после длительного покоя. Это так называемые утренние, или «стартовые», боли, связанные с поражением мягких тканей - фиброзной и синовиальной оболочек сустава.
В этом случае артралгии уменьшаются после движения и к вечеру.
При ревматизме - ревматической лихорадке интенсивные боли в суставах могут появиться через 2-3 нед. после ангины одновременно с субфебрильной температурой, чаще всего без клинических признаков артрита.
В это же время или спустя 1-2 нед. возникают изменения в сердце (ревмокардит) или, реже, нервной системы (хорея). В одних случаях артралгии спустя 7-10 дней исчезают без последствий, в других развивается истинный ревматический артрит. Боли усиливаются, чаще поражаются крупные суставы нижних конечностей, причем симметричность поражения необязательна. Воспаление как бы переходит с одного сустава на другой. Первыми поражаются коленные и голеностопные, затем лучезапястные, локтевые суставы.
Иногда боли в суставах при ревматизме сопровождаются лихорадкой до 38-39 °С. Часто наблюдаются полиартралгии без видимых изменений в суставах. Отличительной особенностью ревматического процесса в суставах является его острый характер без перехода в хроническое течение. Суставы при этом не деформируются, и в них полностью сохраняется объем движений. Для дифференциальной диагностики ревматических полиартралгий необходимо использовать иммунологические пробы и инструментальные методы исследования сердечно-сосудистой и нервной систем.
Нередко стойкие артралгии сопровождают обострения хронического тонзиллита или острую ангину, могут наблюдаться при инфекционных заболеваниях (входными воротами инфекции чаще всего являются носоглотка, мочеполовые органы и кишечник), на фоне кишечных инфекций (иерсиниозные, сальмонеллезные, шигеллезные и др.). При последних воспаление синовиальной оболочки носит реактивный характер и может развиваться спустя 1-1,5 нед. от начала инфекции. Инфекционный возбудитель в синовиальной жидкости, как правило, не обнаруживается. Подобного рода суставные проявления получили название реактивных артритов.
Хламидийная инфекция индуцирует так называемый уретро- окулосиновиальный синдром. В этом случае болезнь часто начинается с малосимптомного уретрита, а затем присоединяются артралгии, артрит и конъюнктивит. Этот симптомокомплекс называется болезнью Рейтера. Поражение суставов (коленных, голеностопных, суставов стопы), как правило, асимметрично. Характерны упорные артралгии, развитие артрита. Чаще поражается сустав большого пальца стопы. Наблюдаются сине-багровая окраска кожи пальца и «сосискообразная» дефигурация его. Процесс распространяется на крестцово-подвздошное сочленение (обычно с одной стороны). Диагностически, помимо триады клинических симптомов, важны обнаружение хламидий в соскобах из уретры и с конъюнктивы, наличие положительной серологической реакции, а также рентгенологического признака - одностороннего сакроилеита. Болезнь Рейтера в 65 % случаев возникает у детей, имеющих антиген гистосовместимости В27.
Наиболее часто артралгии с последующим артритом возникают у детей при ювенильном ревматоидном артрите (ЮРА). Это сложное заболевание неясной этиологии с аутоиммунным патогенезом, имеющее две основные формы - суставную и системную, или суставно-висцеральную (чаще наблюдается суставная форма). Болезнь носит хронический, прогрессирующий характер. В 40- 50 % случаев больные становятся инвалидами. Боли могут возникать в одном, двух или сразу в нескольких суставах. Стойкая болезненность в одном суставе, чаще всего в правом или левом голеностопном, может сопровождаться повреждением глаз - односторонним или двусторонним ревматоидным увеитом, нередко полной потерей зрения. При стойком моноартрите, особенно у детей раннего возраста, необходима консультация окулиста. При вовлечении в воспалительный процесс 2-3 (олигоартрит) и более (вначале крупных) суставов типична симметричность поражения. Период артралгий без видимых изменений в суставе чаще всего бывает кратковременным (1-2 нед). В последующем возникают типичные воспалительные изменения с нарушением конфигурации сустава и ограничением объема движений в нем вследствие мышечных контрактур. Иногда, при аллергосептическом варианте ЮРА, артралгии носят особо интенсивный характер. Возникая в утренние часы, они, как правило, сопровождаются подъемами температуры до 39- 40 °С и появлением аллергических сыпей на разгибательных поверхностях конечностей.
Эта триада симптомов в данном случае имеет большое диагностическое значение.
В целом постановка диагноза сложна, и при этом используют диагностические критерии американской и восточноевропейской ревматической ассоциации. Важны раннее выявление болезни и наблюдение ребенка у ревматолога, так как при ЮРА требуется довольно серьезная и длительная терапия, включающая нестероидные противовоспалительные («базисные») препараты, а иногда кортикостероиды. Лечение проводят под контролем клинико-лабораторных и инструментальных исследований.
Анкилозирующий спондилоартрит, или болезнь Бехтерева, чаще всего наблюдается у мужчин и юношей. Боли возникают в различных отделах позвоночника (центральная форма), крупных «корневых» (плечевых, тазобедренных) суставах (ризомиелическая форма) одновременно с болями в позвоночнике или предшествуя им, в периферических суставах (периферическая форма) или в мелких суставах не только позвоночника, но и кисти (скандинавская форма). Заболевание развивается медленно, в течение 15-20 лет, поэтому у детей диагностируется значительно реже, чем у взрослых. Этиология заболевания неизвестна. Отмечаются наследственная предрасположенность, а также ассоциированность с антигеном гистосовместимости В27 (HLA-В27). Ранним признаком может быть появление боли в пятках - в местах прикрепления ахиллова сухожилия к пяточной кости, а также в местах прикрепления других сухожилий к кости (энтесопатии). Патологический процесс распространяется в основном на крестцово-подвздошное сочленение и позвоночник. Наблюдается прогрессирующая деструкция хряща с анкилозированием илеосакрального сочленения. Основным клиническим признаком болезни является анкилоз мелких суставов. Постепенно происходит дегенерация межпозвоночных дисков и суставной капсулы с хондроидной метаплазией и последующим окостенением фиброзного кольца и капсулы, спаиванием хрящей - синхондроз. В результате оссифицируются все суставные ткани и позвоночник становится полностью неподвижным. В ранней диагностике имеет значение рентгенологическое выявление двустороннего сакроилеита. В последующем при оссификации межпозвоночных связок позвоночник на рентгенограмме напоминает «бамбуковую палку». При подозрении на анкилозирующий спондилоартрит необходимо направить больного на консультацию к ревматологу и окулисту, так как возможно развитие увеита. При болезни Бехтерева применяют неспецифические противовоспалительные препараты (НПВП) и методы функциональной реабилитации. Лечение малоэффективно.
Диффузные болезни соединительной ткани у детей (ДБСТ). По данным разных авторов, артралгии в дебюте СКВ - яркого представителя ДБСТ - встречаются в 80-100 % случаев. Суставный синдром при СКВ может иметь несколько вариантов. Для начального периода болезни характерны полиартралгии летучего характера и несимметричное поражение суставов. В разгаре заболевания более типична симметричность поражения суставов с признаками умеренно выраженного артрита, отеком периартикулярных тканей, утренней скованностью. В дифференциальной диагностике важное значение имеют критерии ранней диагностики СКВ.
Артралгии часто являются одним из начальных симптомов системной склеродермии. Они нередко переходят в подострый или хронический артрит, по клинической картине сходный с ревматоидным. Суставы поражаются симметрично. Характерно вовлечение в процесс мелких суставов кисти и лучезапястных с минимальными экссудативными проявлениями, но выраженным уплотнением мягких тканей, развитием сгибательных контрактур, подвывихами. Для дифференциальной диагностики поражения суставов при склеродермии очень важны изменения собственно кожи и подкожной клетчатки (нарушение пигментации, уплотнение, атрофия, характерный блеск) и такие рентгенологические признаки, как остеолиз или резорбция концевых фаланг пальцев рук, а иногда кальциноз мягких тканей (синдром Тибьержа-Вейссенбаха).
Выраженные артралгии могут быть обусловлены туберкулезным поражением суставов. Туберкулезный очаг обычно расположен в глубине спонгиозной части кости и в области эпифиза или метафиза. Чаще поражаются позвоночник и крупные суставы - тазобедренные, коленные. Начальный период процесса в кости может развиваться без клинических проявлений. Больной жалуется на слабость, быструю утомляемость, возможны нарушения походки. При переходе процесса на суставные поверхности костей и поражении синовиальной оболочки и периартикулярных тканей возникает резкая болезненность в суставе, сопровождающаяся болевой контрактурой; нарастают признаки воспаления. Рентгенологическая картина туберкулезного поражения сустава: выраженный остеопороз с истончением кортикального слоя трубчатых костей, образованием очагов деструкции, каверн, содержащих секвестры, и расплавление покровных суставных хрящей. Для диагностики имеют значение анамнез, положительные туберкулиновые пробы, состояние внутренних органов, особенно лимфатического аппарата грудной и брюшной полости, данные рентгено- и томографии, пункционной биопсии. Необходимы также микробиологические исследования (посев флоры на среды, заражение лабораторных животных), но при проведении последних следует учитывать, что длительное применение антибиотиков резко снижает ценность их результатов (до 15 %). Хороший результат (в 100 % случаев) при диагностике туберкулезного артрита можно получить только при условии удачного взятия биопсийного материала из костного очага.
Боли в области сустава нередко связаны с развитием новообразований, в частности синовиомы - опухоли, исходящей из синовиальной оболочки сустава; хондробластомы (опухоль Кодмаки), чаще всего локализующейся в проксимальном эпифизе плечевой и большеберцовой кости; остеобластокластомы, или «миелоидной опухоли», состоящей из гигантских клеток остеобластов и остеокластов. Опухоли бывают доброкачественными и злокачественными. В диагностике опухолей особую ценность представляют радиационные, рентгенологические и гистологические данные.
Артралгии и артриты могут быть одним из проявлений опухолевого процесса, локализующегося не только в пределах опорнодвигательного аппарата, но и вне его, - в виде паранеопластического синдрома. В таком случае имеют место упорные артралгии, сопровождающиеся стойкой лихорадкой, микроаденопатией, прогрессирующей дистрофией и анемией. Из злокачественных опухолей, сопровождающихся суставным синдромом, у детей чаще наблюдается нейробластома с изменениями в грудном и поясничном отделах позвоночника, длинных трубчатых костях.
Выраженные артралгии и артриты наблюдаются при некоторых гематологических заболеваниях. Так, при лейкозах одним из паранеопластических синдромов является суставной, характеризующийся вначале летучими артралгиями с несимметричным поражением суставов, а затем более выраженным артритом с резкими постоянными болями в суставах, экссудативным компонентом и болевыми контрактурами. При лейкозах артралгии нередко сопровождаются оссалгиями. В этих случаях основное диагностическое значение имеют исследование материала трепанобиопсии, рентгенография костей, при которой обнаруживаются крупные очаги деструкции в метафизарных областях кости и участки деструкции в компактном костном веществе в виде узур (кость, «съеденная молью»). Характерно уплощение тел позвонков - лейкемическая бревиспондилия.
Поражение суставов, проявляющееся в виде артралгии или артрита, может быть одним из признаков геморрагического васкулита (болезнь Шенлейна-Геноха). Этиологически геморрагический васкулит относят к заболеваниям инфекционно-аллергической природы, однако причины его возникновения полностью неясны. Основным симптомом заболевания является полиморфная, преимущественно геморрагическая сыпь, локализующаяся на нижних конечностях, крупных суставах, ягодицах. У 42-72 % больных наблюдается и суставной синдром, обычно в виде артралгий, чаще симметричных, в крупных суставах - коленных, голеностопных. Иногда развивается артрит с экссудативным компонентом в периартикулярных тканях или с ангионевротическим отеком в области сустава (отек Квинке). Суставной синдром, как правило, нестоек и проходит без последствий в течение нескольких дней. Диагноз ставят на основании типичной экзантемы и сочетания ее с абдоминальным и почечным синдромами.
Травматическое повреждение сустава. Травмы, особенно коленного сустава, чаще всего наблюдаются у детей подросткового возраста во время занятий спортом, подвижных игр. При незначительных травмах возможен только болевой синдром, иногда с внешними проявлениями в виде ссадины или синяка. При более выраженной травме развивается посттравматический синовит, в полости сустава накапливается выпот, значительно изменяются контуры сустава, нарушается его функция, появляется болезненность при движениях. В таких случаях необходима помощь травматолога.
Дифференциально-диагностические признаки заболеваний, сопровождающихся артралгиями и артритами, приведены в табл. 7.
Таблица 7. Некоторые дифференциально-диагностические признаки заболеваний, сопровождающихся артритом и артралгией
Заболевание |
Диагностические признаки |
Ревматизм |
Полиартрит мелких и крупных суставов, артралгии и артриты (летучего характера, с полной обратимостью процесса), связь с инфекцией |
Продолжительность более 3 нед, симметричность поражения суставов, поражение шейного отдела позвоночника, утренняя скованность, ревматоидное поражение глаз, эпифизарный остеопороз, сужение суставной щели (на рентгенограмме) |
|
Ювенильный анкилозирующий спондилоартрит |
Моноолигоартрит суставов ног, энтесопатии (боли в области прикрепления сухожилий), ранний двусторонний сакроилеит, анкилозирующий тарсит (поражение суставного и сухожильно-связочного аппарата стоп), наличие HLA-B27 |
Болезнь Рейтера |
Связь с урогенитальной инфекцией (чаще с хламидийной), асимметричный олигоартрит по «лестничному» типу, периоститы в пяточной области, односторонний сакроилеит, конъюнктивит, уретрит, наличие HLA-B27 |
Паранеопластический |
Асимметричный моноолигоартрит, отсутствие деформаций и патологических изменений суставов на рентгенограмме, устойчивость к противовоспалительной терапии, высокая лихорадка, резкое увеличение СОЭ |
Заболевание |
Диагностические признаки |
Неспецифический язвенный колит |
Асимметричный моноолигоартрит, летучий характер поражения суставов, узловатая эритема, отсутствие изменений суставов на рентгенограмме, параллельное течение артрита и колита, наличие HLA-B27 |
Реактивные артриты (связанные с кишечной инфекцией) |
Асимметричные артралгии или артрит, возникающие на фоне или после диареи; полное обратное развитие процесса, частое обострение конъюнктивита, узловатая эритема, наличие HLA-B27 |
Туберкулезный артрит |
Лимфоаденопатия, положительные туберкулиновые пробы, утомляемость пораженной конечности при ходьбе, нарушение походки, рентгенологически - наличие мелких очагов разрежения костной структуры эпифиза или метафиза |
Лейкозный артрит |
Упорные артралгии без выпота в суставах, оссалгии, приступы болей в ночное время, высокая упорная лихорадка, выраженное увеличение лимфатических узлов, специфические показатели при исследовании биоптата костного мозга; рентгенологически - деструкция в компактном костном веществе в виде узур («съеденность молью») |
СУСТАВНОЙ СИНДРОМ
Пособие
для студентов лечебного факультета
и клинических ординаторов
ГрГМУ, Гродно
Авторы: доц. каф. госпитальной терапии, канд. мед. наук И.Р. Ерш; доц. каф. госпитальной терапии, канд. мед. наук Е.В. Мирончик; ассист. каф. госпитальной терапии, канд. мед. наук Е.С. Пелеса; ассист. каф. госпитальной терапии Д.В. Пицко.
Рецензент: зав. каф. Факультетской терапии УО «Гродненский государственный медицинский университет», канд. мед. наук В.И. Шишко.
Суставной синдром в клинике внутренних болезней: пособие для студентов лечебного факультета и клинических ординаторов/И.Р. Ерш, Е.В. Мирончик, Е.С. Пелеса, Д.В. Пицко. – Гродно: ГрГМУ, 2011 – 191с.
В пособии изложены современные данные об этиопатогенезе, клинике, диагностике и лечении суставного синдрома при наиболее распространенных заболеваниях опорно-двигательного аппарата: ревматоидном артрите, остеоартрозе, болезни и синдроме Рейтера, подагре, системной склеродермии (системном склерозе), системной красной волчанке, дерматомиозите и острой ревматической лихорадке.
Данное пособие предназначено для студентов лечебного факультета и клинических ординаторов, а также может быть полезно в качестве справочного пособия в практической работе врача-терапевта (ревматолога).
1. ВВЕДЕНИЕ………………………………………………………….6
2. СУСТАВНОЙ СИНДРОМ (доц. И.Р. Ерш)……………………….7
3. РЕВМАТОИДНЫЙ ПОЛИАРТРИТ
(доц. Е.В. Мирончик, доц. И.Р. Ерш 13
4. ОСТЕОАРТРОЗ (доц. И.Р. Ерш)…………………………………..70
5. ПОДАГРА (ассист. Д.В. Пицко)…………………………………..101
6. БОЛЕЗНЬ И СИНДРОМ РЕЙТЕРА (доц. И.Р. Ерш)……………150
7. ОСОБЕННОСТИ СУСТАВНОГО СИНДРОМА ПРИ…..
ДИФФУЗНЫХ БОЛЕЗНЯХ СОЕДИНИТЕЛЬНОЙ ТКАНИ…
(ассист. Е.С. Пелеса)………….164
8. ЛИТЕРАТУРА………………………………………………………170
9. ВОПРОСЫ ДЛЯ САМОПОДГОТОВКИ…………………………171
10. ВОПРОСЫ ДЛЯ КОМПЬЮТЕРНОГО ТЕСТИРОВАНИЯ…….173
Список сокращений
АРА – Американская ревматологическая ассоциация
АНФ – антинуклеарный фактор
АПФ – ангиотензин-превращающий фермент
БАБ – бета-адреноблокаторы
БКК – блокаторы кальциевых каналов
БР – болезнь Рейтера
БРА – блокаторы рецепторов ангиотензина
ГАГ – гликозаминогликан
ГКС – глюкокортикостероиды
ДРФ – диагностикум ревматоидного фактора
ДБСТ – диффузные болезни соединительной ткани
ДМ – дерматомиозит
ЖКТ – желудочно-кишечный тракт
ИБС – ишемическая болезнь сердца
ИК – иммунные комплексы
ИЛ – интерлейкин
ЛТ – латекс-тест
МК – мочевая кислота
МТ – метотрексат
МУН – моноурат натрия
НПВП – нестероидные противовоспалительные препараты
ОА – остеоартроз
ОМБ – острая мочекислая блокада
ПАП – пирофосфатная артропатия
ПГ – простагландины
ПМ –полимиозит
ПЗВД – потокозависимая вазодилатация
ПФС – плюснефаланговый сустав
РА – ревматоидный артрит
РЭС – ретикуло-эндотелиальная система
РФ – ревматоидный фактор
СОЭ – скорость оседания эритроцитов
СРБ – С-реактивный белок
ССД – системная склеродермия (системный склероз)
ФНО – фактор некроза опухолей
ХПН – хроническая почечная недостаточность
ХСН – хроническая сердечная недостаточность
ЦИК – циркулирующие иммунные комплексы
ЦОГ – циклооксигеназа
IgA,IgM,IgG – иммуноглобулины
ВВЕДЕНИЕ
Суставной синдром в широком понимании является основным проявлением болезней костно-мышечной системы и соединительной ткани. Признаки поражения суставов, мышечно-костных структур могут наблюдаться при артритах известной и неизвестной этиологии, остеоартрозах, обменных и эндокринных нарушениях, инфекционных заболеваниях, лекарственных осложнениях, опухолях (паранеопластический синдром) и других заболеваниях. Причина распространенности суставного синдрома в мезенхимальном происхождении: метаболизм тканей опорно-двигательного аппарата основан на тех же принципах, что и метаболизм соединительной ткани. Независимо от причины суставного синдрома его неотъемлемыми характеристиками являются воспаление и дегенерация.
В настоящее время возникла необходимость более углубленного изучения на 5-6 курсах медицинских университетов заболеваний опорно-двигательного аппарата и всего спектра их клинических проявлений, клинико-лабораторной, рентгенологической, иммунологической диагностики. С учетом тенденции к повышению заболеваемости, изменения характера течения заболеваний, стертостью симптоматики, постоянного внедрения новых препаратов и протоколов терапии суставного синдрома, это становится актуальной задачей системы высшего медицинского образования.
При изучении патологии суставов методически целесообразно выделение 6 основных разделов:
Суставной синдром;
Ревматоидный артрит;
Остеоартроз;
Болезнь и синдром Рейтера;
Подагра;
Особенности суставного синдрома при диффузных болезнях соединительной ткани.
СУСТАВНОЙ СИНДРОМ
Суставной синдром – это симптомокомплекс, представляющий собой сочетание нескольких (или большинства) из перечисленных ниже субъективных и объективных признаков:
Боли в суставе (суставах), позвоночнике;
Болезненность в суставе (суставах), позвоночнике;
Скованность в суставе (суставах), позвоночнике – не болевое затруднение при движениях утром или после периода покоя;
Положение сустава;
Дефигурация сустава (суставов) за счет припухания (периартрита или артрита) и /или деформации;
Изменение температуры в области сустава;
Изменение длины конечности или ее частей;
Искривление позвоночника;
Изменение цвета кожи в области сустава;
Крепитация в области сустава;
Синдром «заклинивания» сустава на почве «суставной мыши»;
Околосуставная амиотрофия;
Узелки в области сустава;
Нарушение функции сустава.
Этапы диагностического поиска:
1 этап – исключение патологии околосуставных мягких тканей (тендовагинит, периартрит, эпикондилит, теносинавит и др.) или костей. Для патологии околосуставных мягких тканей и костей характерными клиническими проявлениями являются: локальная болезненность, спонтанная боль не характерна, пассивные движения сохранены в полном объеме, боль в костях (остеомиелит, абсцесс Броди, миеломная болезнь, остеопороз и др.).
2 этап – выяснение характера поражения опорно-двигательного аппарата:
а) самостоятельное заболевание (артрит, артроз, остеохондропатия, редкие поражения суставов;
б) вторичный суставной синдром.
В диагностике суставного синдрома немаловажное значение отводится подробно собранному анамнезу , включающему:
Возраст, пол, профессию;
Характерные варианты дебютов:
а) острый моноартрит (сепсис, микрокристаллический артрит);
б) мигрирующий артрит (острая ревматическая лихорадка, гонококовый артрит);
в) интермиттирующий артрит (подагра, спондилит, псориатический артрит, артрит, ассоциированный с кишечной инфекцией);
г) распространяющийся артрит (ревматоидный артрит и др.).
Анализ болевого синдрома:
а) где? (локализация, иррадиация, поверхностная или глубокая, локальная или распространенная);
б) когда? (длительность боли, ритм ее в течение суток, наличие светлых промежутков, постоянство боли);
в) почему? (связь с движениями, нагрузкой, погодой, ходьбой по лестнице, без видимых причин);
г) как? (боль сильная, слабая, нарастающая, рецидивирующая).
Перенесенные ранее или имеющиеся в настоящее время заболевания других органов и систем (конъюнктивит, увеит, иридоциклит, уретрит, простатит, цистит, боли в животе, диарея, сыпь на коже, псориатические бляшки, кератодермия и др.).
Семейный анамнез (узелки Гебердена, подагра, спондилит, СКВ, гемохроматоз).
После подробно собранного анамнеза необходимо провести осмотр и физикальное обследование суставов (цвет кожи над пораженными суставами, температура в области суставов, наличие болезненности, припухлости, определения подвижности и деформации суставов).
В заключение второго диагностического этапа проводится оценка функционального состояния внутренних органов. При обнаружении висцеральной патологии уточняют ее связь с патологией суставов. Кроме того, проводятся простейшие лабораторные и инструментальные исследования: общий анализ крови, общий анализ мочи, определение острофазовых показателей, белковых фракций крови; запись электрокардиограммы и рентгенография пораженных и симметричных суставов.
3 этап – установление диагноза заболевания. На заключительном диагностическом этапе определяют:
Ревматоидный фактор;
Уровень мочевой кислоты;
LE – клетки;
Антитела к ДНК;
Антиген HLA В 27;
Уровень комплемента;
Диагностическую пункцию сустава при наличии синовита;
Исследование синовиальной жидкости (вязкость, прозрачность, цвет, характер муцинового сгустка, клеточный состав, ревматоидный фактор, уровень комплемента, рагоциты);
Артроскопия с биопсией синовиальной оболочки и хряща (для исключения туберкулеза, опухоли).
Для артрита при исследовании синовиальной жидкости характерными признаками являются: синовиальная жидкость обладает низкой плотностью, рыхлый муциновый сгусток; количество лейкоцитов более 5х10 9 /л; количество нейтрофилов более 50%. Особая трудность возникает при диагностике моноартрита, который чаще всего встречается при:
Ревматоидном артрите (30%);
Остеоартрозе с реактивным синовитом (10-15%);
Псориатическом артрите;
Анкилозирующем спондилоартрите;
Инфекционных артеритах (туберкулезный, гонорейный, сифилитический, гнойный, бруцелезный);
Реактивных артритах (хламидийный, иерсиниозный, сальмонеллезный, шигеллезный);
Интермиттирующем гидрартрозе;
Травматическом синовите.
При моноартрите боль, припухлость, нарушение функции суставов, как правило, неспецифичны. Решающее значение при диагностике моноартрита отводится динамическому наблюдению за больным.
В основе распознавания артрита лежит представление о поражении субхондрального отдела кости, суставного хряща и синовиальной оболочки. Воспаление сильнее всего проявляется в наиболее васкуляризированной части – в синовиальной оболочке; процесс с синовиальной оболочки переходит на хрящ. Отек околосуставных тканей, экссудат в полости сустава могут полностью резорбироваться без последствий. Артриты с такими особенностями воспаления заканчиваются полным восстановлением всех структур. Примером такого рода артритов могут служить артриты ревматического происхождения. К группе эрозивных артритов относятся артриты, характерной особенностью которых является разрушение хряща (альтерация); происходит рубцевание, суставная сумка теряет эластичность, хрящ замещается соединительной тканью с развитием фиброзного, а затем костного анкилоза. Примером такого артрита может служить ревматоидный артрит. Наиболее доступный и самый важный признак поражения сустава воспалительного происхождения – синовит. Чтобы диагностировать синовит, надо обнаружить припухлость, повышенную чувствительность или болезненность при пальпации и ограничение подвижности сустава. Припухлость сустава (изменение привычной формы сустава, хорошо определяемое при осмотре) может быть вызвано утолщением синовиальной оболочки, выпотом в полость сустава и отечностью периартикулярных тканей. К важным клиническим признакам поражения суставов относятся изменения цвета и температуры над пораженным суставом, крепитация (щелкание или хруст при движении вследствие изменения суставных и внесуставных поверхностей). Выявление при обследовании костных утолщений, вывихов, подвывихов, анкилозов обозначается термином «деформация», что требует уточнения при рентгенологическом обследовании. Ограничение подвижности можно определить по изменению амплитуды движений, свойственных каждому суставу.
При дегенеративных изменениях процесс начинается с хряща. Как физиологический процесс, с возрастом уменьшаются тургор хряща, его эластичность. При патологическом течении процесса дегенерации происходит прогрессивное замещение хряща соединительной тканью, суставная поверхность нарушается, изменяется нагрузка на нее, усиливается окостенение за пределами суставной поверхности, что ведет к появлению остеофитов. Синовиальная оболочка, суставная сумка вовлекаются в патологический процесс вторично, в виде реактивного синовита.
К этим основным патологическим процессам сводятся почти все формы заболеваний с суставным синдромом (за исключением опухолей). Трудность при постановке диагноза определенной нозологической формы может быть обусловлена частым сочетанием воспалительного и дегенеративного процессов. Степень воспаления можно оценить, как указывалось выше, по данным клинического анализа крови и по неспецифическим тестам, неправильно обозначаемым термином «ревмопробы» (повышение уровня фибриногена, серомукоида, С-реактивного белка, диспротеинемии).
Основные отличия дегенеративных поражений суставов от воспалительных изменений, наблюдающихся при синовитах, изложены в представленной таблице № 1:
Таблица 1
Отличие дегенеративного поражения суставов от воспалительных синовитов
| Субъективные симптомы | 1. Симптоматика при нагрузке. 2. НПВС малоэффективны 3. Постоянно прогрессирующее ухудшение 4. Нет признаков воспаления 5. Нет системных проявлений 6. Нет утренней скованности | 1. Симптоматика имеется и в покое. 2. НПВС эффективны 3.Течение в виде атак 4. Обострение в виде вспышек. 5. Системность. 6. Утренняя скованность |
| Объективные симптомы: | 1. Поражение суставов, испытывающих нагрузку весом. 2. Хруст и гипертрофия кистей. 3. Rо-признаки локального дефекта хряща, гиперостозов | 1. Кисти, локти, пястно-фаланговые суставы. 2. Отек мягких тканей. 3. Rо-признаки могут отсутствовать. Характерны диффузная утрата хряща и отсутствие новых костных разрастаний |
| Лечение | Хирургическое | Медикаментозное |
Для постановки диагноза необходимо научиться выделять наиболее значимые симптомы, по которым можно предположить диагноз, подтвердить его или исключить, назначить правильное обследование. Как нами было указано выше, на первом этапе диагностической деятельности все зависит от умения методически выявлять симптомы, группировать их в малые синдромы с привлечением дополнительных методов обследования. Необходимо знать особенности суставного синдрома при отдельных нозологических формах. При этом следует учитывать: пол, возраст, профессию, образ жизни, предшествующее состояние (инфекция, травма, прием лекарств, излишества), наличие признаков нарушенного обмена, состояние кожи, ногтей, ушных раковин и т.д.
Боли в суставе (или суставах) являются самым частым поводом обращения больного к врачу. При исключении травматического артрита решать вопрос о нозологической принадлежности суставного процесса приходится терапевту (ревматологу). Не вызывает затруднений постановка синдромного диагноза артрита. Для постановки нозологического диагноза следует учитывать, как было отмечено ранее, остроту проявления первых признаков артрита, его локализаци. С учетом последовательности вовлечения в процесс следующих групп суставов особое внимание следует обращать на симметричность поражения суставов.
В условиях поликлиники участковому врачу часто приходится иметь дело с суставным синдромом и, естественно, возникают трудности при постановке диагноза определенной нозологической формы заболевания. Поэтому в следующих разделах пособия подробно излагаются вопросы клиники, диагностики, дифференциальной диагностики, лечения и профилактики наиболее распространенных заболеваний суставов.
РЕВМАТОИДНЫЙ ПОЛИАРТРИТ
РА – хроническое аутоиммунное системное заболевание соединительной ткани с преимущественным поражением суставов по типу симметричного эрозивно-деструктивного прогрессирующего полиартрита и системным поражением внутренних органов. РА относится к одному из наиболее распространенных и «инвалидизирующих» ревматических заболеваний. Его частота в популяции составляет примерно 1%. Нарушение трудоспособности в течение первых 3 лет отмечается у 27% больных, 10 лет – у 85%.
Ключевыми признаками РА является хроническое воспаление и необратимая деструкция суставного хряща и кости.
Развитие ревматоидного артрита определяется сложным сочетанием генетически детерминированных и приобретенных дефектов (дисбалансом) нормальных иммунорегуляторных механизмов, ограничивающих патологическую активацию иммунной системы в ответ на потенциально патогенные, а нередко и физиологические стимулы. Это приводит к быстрой трансформации физиологической (защитной) острой воспалительной реакции в хроническое прогрессирующее воспаление с развитием необратимых изменений в суставах.
Причины РА неизвестны. Обсуждаются следующие этиологические факторы:
1. Генетические. У больных РА установлена наследственная предрасположенность к нарушению антигенами системы иммунологической реактивности. Доказана тесная корреляция между развитием РА и HLA DR 1 , DR 4 , DRW 4 , DW 4, DW 14 . Наличие этих антигенов, кодирующих иммунный ответ организма, может видоизменять клеточный и гуморальный иммунный ответ на различные инфекционные агенты. Семейно-генетическая предрасположенность доказывается повышенной частотой заболевания среди родственников больных, особенно монозиготных близнецов.
2. Инфекционные агенты. Вирус Эпштейна-Барра, ретровирусы, вирусы краснухи, герпеса, парвовирус В 19 , цитомегаловирус, микоплазма и другие микобактерии. Выделяют белки, которые способны вызвать артрит у подопытных животных.
Патогенез. Неизвестный этиологический фактор вызывает развитие иммунной ответной реакции. Повреждение начинается с синовита, приобретающего затем пролиферативный характер (паннус) с повреждением хряща и костей. Синовиальная оболочка инфильтрирована Т-лимфоцитами – СД 4 (хелперы), плазматическими клетками, макрофагами.
Фундаментальная роль принадлежит СД 4 стимулирующих синтез макрофагами «провоспалительных» цитокинов (по Th 1 типу). Макрофаги совместно с молекулами II класса HLA-системы DR представляют гипотетический антиген СД 4 , что приводит к их активации. Последние стимулируют пролиферацию В-лимфоцитов, их дифференцировку в плазматические клетки. Плазматические клетки синовии продуцируют измененный агрегированный IgG. Он распознается иммунной системой как чужеродный антиген и плазматические клетки синовии, лимфоузлов, селезенки начинают вырабатывать к нему антитела (а/т) – ревматоидные факторы (РФ), 80% - I gМ.; может быть IgG и IgА.
В ряде случаев у больных РА выявляются и другие а/т (к ДНК, ядрам клеток, форменным элементам крови и др.).
Взаимодействие агрегированного IgG с РФ приводит к образованию иммунных комплексов (ИК), которые фагоцитируются нейтрофилами и макрофагами синовиальной оболочки. Процесс фагоцитоза сопровождается повреждением нейтрофилов, выделением лизосомальных ферментов, медиаторов воспаления, вызывающих воспалительные, пролиферативные и деструктивные изменения синовии и хряща.
Образование ИК способствует также агрегации тромбоцитов, формированию микротромбов, нарушению в системе микроциркуляции.
Повреждение ИК тканей суставов ведет к дальнейшему а/т образованию и хронизации воспалительного процесса. Поражение соединительной ткани и других органов и систем связано с развитием ИК-васкулита.
Большую роль играет дисбаланс синтеза цитокинов при РА: нарушается баланс синтеза «провоспалительных» и «антивоспалительных» цитокинов (Th 2 типа) с преобладанием первых над вторыми.
Среди «провоспалительных» цитокинов центральное место занимают ФНО-α и ИЛ-1, которые индуцируют синтез медиаторов, корригирующих воспаление, и вызывают деструкцию суставов. ИЛ-1-β и ФНО-α резко индуцируют синтез ИЛ-6, который вызывает гиперпродукцию острофазовых белков (СРБ, фибриногена), участвуют в развитии околосуставного остеопороза, способствует дифференцировке В-лимфоцитов и синтезу РФ.
Хроническое воспаление вызывает накопление в агрессивной среде воспаленного сустава генотоксических агентов, вследствие чего происходят генные мутации синовиоцитов, которые формируют паннус (активно пролиферирующие фибробласты, лимфоциты, макрофаги и новообразованные сосуды). Инвазивный рост паннуса приводит к разрушению суставного хряща и субхондральной кости, развивается фиброзный, затем костный анкилоз. Паннус имеет все признаки опухолеподобного органа и плохо реагирует на лекарственные воздействия. Таким образом, на ранних стадиях РА ведущую роль играют аутоиммунные процессы, а на поздних стадиях доминируют неиммунные механизмы, в основе которых лежит образование клона генотипически измененных синовиоцитов.
Из этого следует вывод, что оптимальные сроки воздействия на процессы прогрессирования заболевания – период до развития генных мутаций синовиальных клеток, который исчисляется всего несколькими месяцами.
Патологическая анатомия . В преобладающем большинстве случаев патологический процесс начинается при РА с синовиальной оболочки суставов. Наиболее ранние изменения выявляются в мелких сосудах, преимущественно венулах, - дилатация их, пролиферация клеток сосудистой стенки, формирование периваскулярных инфильтратов, состоящих в основном из лимфоцитов (по некоторым данным, главным образом, из Т-лимфоцитов). В дальнейшем развивается пролиферация кроющих клеток синовиальной оболочки, этот слой ткани значительно разрастается, формируются многочисленные микроворсинки. В них образуется разветвленная сосудистая сеть; ткань микроворсинок инфильтрируется большим количеством мононуклеарных клеток, становится отечной; разрастается соединительная ткань; на поверхности ворсинок часто откладывается фибрин. Лимфоидные инфильтраты в ряде случаев образуют своеобразные фолликулы. Иногда отмечаются образования, напоминающие ревматоидные узелки, - вокруг наложений фибрина на поверхности синовиальной оболочки в виде частокола («палисадообразно») располагаются крупные клетки, которые, в свою очередь, окружены лимфоидным инфильтратом.
Наблюдаются изменения соединительной ткани и других органов и систем. Основу их в большинстве случаев составляет васкулит. Выделяют гранулематозный васкулит, некротический васкулит и облитерирующий эндартериит мелких сосудов.
Клиника. РА чаще болеют женщины. Распространенность заболевания увеличивается с возрастом.
Суставной синдром – ведущее клиническое проявление РА. Типичным для РА является двустороннее симметричное поражение суставов. Начало заболевания связано с неблагоприятными метеоусловиями, периодами физиологической перестройки организма. Развитие РА может быть спровоцировано перенесенной инфекцией, охлаждением, травмой, стрессовой ситуацией. Часто выявляется продромальный период заболевания: от нескольких недель, месяцев, и характеризуется хронической усталостью, артралгиями, похудением, снижением аппетита, потливостью, субфебрильной температурой тела, а у 1/3 больных утренней скованностью.
Начало чаще всего подострое, реже – острое или малозаметное, с постепенным прогрессированием поражения суставов без существенного нарушения функции. Наиболее характерно для РА поражение суставов кистей, стоп, запястья, коленных и локтевых суставов. Редко поражаются плечевые, тазобедренные суставы и суставы позвоночника.
Типичными для РА считаются артрит проксимальных межфаланговых суставов, придающий пальцам веретенообразную форму, и воспаление запястно-пястных суставов. Отчетливая припухлость дистальных межфаланговых суставов для РА не характерна, но болезненность их наблюдается нередко. Часто отмечается воспаление лучезапястных, пястно-запястных и межзапястных суставов. Наряду с артритом мелких суставов следует отметить поражение сухожилий мышц в области кисти. Появление ревматоидных узелков в сухожилиях мышц сгибателей пальцев может вызвать резко болезненное защелкивание пальца.
Одним из ранних симптомов РА (в случае поражения суставов кистей) является уменьшение массы межкостных мышц на тыле кисти, обусловленное снижением их функциональной активности, гораздо реже – прямым поражением (миозит).
Поражение сухожилий и изменения со стороны мышц играют одну из основных ролей в формировании стойких деформаций кистей: латеральное отклонение пальцев, деформации пальца типа «пуговичной петли» (сгибательная контрактура проксимального и переразгибание дистального межфаланговых суставов) или типа «шеи лебедя» (сгибательная контрактура дистального и переразгибание проксимального межфаланговых суставов). Эти деформации встречаются почти исключительно при РА, определяют понятие «ревматоидной кисти» и имеют определенное диагностическое значение.
В области локтевых суставов могут быть найдены такие диагностические признаки, как ревматоидные подкожные или поднадкостничные узелки.
Боль, ощущение скованности в шейном отделе позвоночника – нередкие жалобы больных РА. Характерно отсутствие наклонности к анкилозированию межпозвоночных суставов и развитию синдесмофитов. Редкой особенностью поражения шейного отдела позвоночника при РА является возможность развития подвывихов позвонков (обычно при большой длительности заболевания), в частности, подвывих в атлантоосевом сочленении из-за размягчения и истончения поперечной связки атланта. Подвывихи других шейных позвонков (чаще С3-С4) могут приводить к раздражению спинного мозга, что проявляется в легких случаях лишь утомляемостью при ходьбе, парастезиями, а в выраженных – нарушениями чувствительности и двигательными расстройствами, вплоть до тетраплегии.
Поражение грудного и поясничного отделов позвоночника не характерно для РА. Сакроилеит может иногда отмечаться при РА, но, как правило, обнаруживается лишь через несколько лет от начала болезни.
Нарушения подвижности и боли в тазобедренном суставе у больного РА иногда связаны с асептическим некрозом головки бедренной кости, развивающимся обычно на фоне длительной кортикостероидной терапии.
При поражении коленных суставов рано начинается атрофия четырехглавой мышцы бедра. У ряда больных явная дефигурация сустава может быть связана не с выпотом в полость сустава, а с утолщением периартикулярных тканей. Фиброзные изменения капсулы, сухожилий мышц, прикрепляющихся в области коленного сустава, могут приводить к развитию сгибательных контрактур. Иногда синовиальная жидкость скапливается преимущественно в задних отделах сустава, достигающая подчас больших размеров.
Артрит плюснефаланговых суставов – почти постоянное явление при РА. Иногда он протекает без ярких клинических проявлений. Следствием стойкого артрита этих суставов являются молоточковидная деформация пальцев, подвывихи головок плюсневых костей по направлению к подошве стоп, отклонение пальцев во внешнюю сторону. В результате этих изменений формируется плоскостопие, возникают болезненные «натоптыши», hallux valgus с бурситом в области 1 плюснефалангового сустава. Комплекс указанных изменений принято называть «ревматоидной стопой». Воспаление голеностопных суставов отмечается часто. Стойкий артрит этих суставов может привести к возникновению варусной деформации стопы.
Относительно редко развивается артрит грудино-ключичных и височно-челюстных суставов. Поражение суставов черпаловидных хрящей может приводить к охриплости голоса, а поражение сочленений слуховых косточек – к снижению слуха.
Внесуставные (системные) проявления РА. Системность заболевания практически во всех случаях РА и находит клиническое выражение относительно нечасто. Внесуставные проявления РА, в том числе и поражение внутренних органов, редко бывают яркими, выходящими на первый план в клинической картине болезни, поэтому они требуют целенаправленного поиска. Частота системных признаков увеличивается по мере прогрессирования РА.
Чаще других встречаются подкожные (и субпериостальные) узелки – почти патогномоничный для РА признак – и полинейропатия. Первые наблюдаются примерно у 10-20% больных. Наиболее часто они располагаются в области локтевого отростка и проксимальной части локтевой кости, реже в области суставов пальцев кистей. Узелки обычно безболезненны, умеренно плотные, небольших размеров.
Полинейропатия – проявление васкулита сосудов, питающих периферические нервы. Характерно поражение дистальных отделов нервных стволов, чаще всего малоберцового нерва, с развитием нарушений чувствительности. Больных беспокоят онемение, жжение, зябкость в дистальных отделах конечностей, при осмотре отмечаются болезненность при пальпации не только пораженных суставов, но и тканей, расположенных на отдалении от них, снижение или повышение чувствительности в зоне поражения нервов. Значительно реже возникают двигательные расстройства.
Как правило, нейропатия отмечается у больных серопозитивным РА одновременно с наличием подкожных узелков.
Ревматоидный васкулит (поражаются главным образом сосуды мелкого и среднего калибра) лежит в основе большинства других, реже встречающихся внесуставных проявлений: точечных участков некроза, расположенных чаще всего в области ногтевого ложа (так называемый дигитальный артериит); безболезненных язв, располагающихся обычно на голени; эписклерита; микроинфарктов или кровоизлияний в бассейне легочных, церебральных, коронарных или мезентериальных сосудов.
Клинические признаки ревматоидного поражения внутренних органов (обычно сердца, легких, почек) отмечаются редко. Со стороны сердца, помимо перикардита, могут наблюдаться изменения, обусловленные миокардитом (преимущественно очаговым) и эндокардитом. Известны случаи формирования пороков сердца (почти исключительно в виде изолированной недостаточности митрального или аортального клапана); выраженность пороков сердца обычно небольшая, нарушения гемодинамики возникают редко.
Ревматоидное поражение легких включает: диффузный фиброзирующий альвеолит, узелковое поражение легочной ткани (узелки морфологически идентичны подкожным ревматоидным узелкам), легочный васкулит. Серозиты (чаще плеврит, перикардит), как правило, адгезивные, выявляются лишь при рентгенологическом исследовании (умеренно выраженный спаечный процесс).
Ревматоидное поражение почек (гломерулонефрит) встречается реже, чем амилоидоз и лекарственные нефропатии, и характеризуются умеренной протеинурией и микрогематурией.
Сочетание РА с поражением экзокринных желез, в основном слюнных и слезных, наблюдается, по данным ряда авторов, у 10-15% больных и носит название синдрома Шегрена.
Одним из наиболее серьезных осложнений РА является амилоидоз. Он развивается у 10-15% больных, как правило, через много лет от начала болезни, хотя у отдельных больных – уже в первые годы.
Диагностические критерии ревматоидного артрита в соответствии с рекомендациями американской ревматологической ассоциации (1987) представлены в таблице 2.
Таблица 2
Диагностические критерии РА
| Критерии | Определение |
| 1. Утренняя скованность 2. Артрит трех и более суставов 3. Артрит суставов кистей 4. Симметричность артрита 5. Ревматоидные узелки 6. Сывороточный РФ 7. Рентгенологические изменения | Утренняя скованность в суставе или вокруг него, продолжающаяся не менее 1 ч перед максимальным улучшением. Как минимум три суставные области одновременно, припухание (не костные разрастания) мягких тканей или выпот, наблюдаемые врачом; учитывают 14 областей: проксимальные межфаланговые, пястнофаланговые, лучезапястные, локтевые, коленные, голеностопные и плюснефаланговые суставы (по 7 справа и слева). Припухание как минимум одной области (как определено выше) в лучезапястном, пястнофаланговом или проксимальном межфаланговом суставе. Одновременное поражение одинаковых суставных областей (как определено в пункте 2) с обеих сторон тела (допускается неполная симметричность поражения проксимальных межфаланговых, пястнофаланговых и плюснефаланговых суставов). Подкожные узелки над костными выступами или разгибательными поверхностями или в периартикулярных областях, наблюдаемые врачом. Определение повышенных титров РФ в сыворотке крови любым методом, дающим менее 5% положительных результатов в контроле. Рентгенологические изменения, характерные для ревматоидного артрита, на переднезадней рентгенограмме кистей с лучезапястными суставами, которые должны включать эрозии или неравномерную декальцификацию, локализованную в или непосредственно возле пораженных суставов (изменения, характерные только для остеоартроза, не учитывают). |
Международные критерии диагностики РА впервые изменились со времени их публикации в 1987 году. В новой версии эксперты устранили недостаточную "чувствительность" критериев к ранним проявлениям заболевания.
Консенсус был достигнут усилиями совместной рабочей группы Американской коллегии ревматологов (ACR, бывшей Американской ассоциации ревматизма) и Европейской лигой против ревматизма (EULAR) (табл.3).
Работа была сосредоточена на выявлении среди пациентов с недавно появившимся недифференцированным синовитом факторов, наилучшим образом позволяющих отличать тех, кто имеет высокий риск развития стойких и/или эрозивных форм болезни.
Однако при использовании данных критериев в первую очередь необходимо исключить другие возможные причины развития синовита, например системную красную волчанку, псориатический артрит или подагру. При наличии синовита и отсутствии альтернативного диагноза необходимо воспользоваться новыми классификационными критериями РА. Важным вопросом также является определение наличия эрозий, которые свидетельствуют в пользу поздней стадии РА.
Суставный синдром - раздел Образование, Пропедевтика внутренних болезней УЧЕБНОЕ ПОСОБИЕ ДЛЯ СТУДЕНТОВ ЛЕЧЕБНОГО ФАКУЛЬТЕТА Поражение Суставов Сопровождается Болью, Припуханием, Изменением Конфигурации...
Поражение суставов сопровождается болью, припуханием, изменением конфигурации сустава и ограничением движений в нем.
Боль в суставах может быть связана:
1) с поражением синовиальной оболочки,
2) суставного хряща или
3) периартикулярных тканей (сухожилий, связок).
При поражении синовиальной оболочки и суставного хряща боль возникает в сочленении и усиливается при движениях. При поражении околосуставной ткани (периартрите) боли могут быть такие же, как при артрите, но болезненность определяется при пальпации околосуставной ткани. Характер болей, их интенсивность, время появления в течение суток могут быть различными.
Так, для ревматоидного артрита характерны постоянные ноющие боли, усиливающиеся во второй половине ночи и уменьшающиеся после начала движений.
При остеоартрозе боли тупые, более выражены к концу дня и в первой половине ночи, нарастают после физической нагрузки и при начале движения после длительного покоя, периодические обострения сменяются длительными периодами ремиссии.
При подагре боли очень интенсивны, развиваются внезапно в виде приступа, чаще ночью.
При осмотре суставов наблюдаются припухлость, деформации, изменения покрывающей суставы кожи и окружающих тканей (например, атрофия мышц или отек суставной сумки).
При пальпации можно определить наличие повышения локальной температуры, болезненность, припухлость. Припухлость может быть обусловлена утолщением синовиальной оболочки или выпотом в полость сустава. Выпот в полость сустава можно выявить симптомом флюктуации или пункцией суставной сумки.
Деформация и ограничение движений в суставах. В острых случаях они наступают за счет внутрисуставного выпота и периартикулярной инфильтрации. Позднее - за счет утолщения капсулы, ее разрастания (пролиферации), костных разрастаний, деструкции суставных концов костей, подвывихов и анкилозов.
Неподвижность сустава в острый период зависит чаще от мышечных контрактур, позже - от зарастания полости сустава грануляционно-рубцовой тканью или спаяния костей после атрофии хрящей.
После того, как установлено наличие артрита, следует определить характер поражения сустава (связана ли боль с воспалением синовиальной оболочки или с деструктивными невоспалительными изменениями). Воспаление синовиальной оболочки (синовиит ) с постепенным повреждением структур, окружающих сустав, особенно четко выражено при ревматоидном артрите. Синовиальная оболочка болезненна, утолщена, кожа над суставом горячая, часто покрасневшая, может определяться выпот. Всегда наблюдается боль в покое и при движении. Обычно боль в суставах развивается остро.
Дегенерация суставного хряща особенно выражена при деформирующем остеоартрозе. Характерна деформация сустава в результате костных разрастаний, утолщения и сморщивания капсулы сустава. Боль, связанная с исчезновением хряща, вызвана трением двух несовпадающих поверхностей, поэтому она обычно возникает при движении; симптомы появляются и прогрессируют медленно.
В зависимости от числа пораженных суставов говорят о моноартрите (вовлечение одного сустава) или полиартрите (вовлечение многих суставов). При вовлечении не более 2-3 суставов иногда применяют термин "олигоартрит ".
Моноартриты могут быть острыми или хроническими. При сохранении поражения сустава более 3-6 месяцев говорят о хроническом артрите . Выделяют мигрирующий артрит . Онхарактеризуется уменьшением поражения в одном суставе и возникновением поражения в другом. Это очень характерный признак при ревматической лихорадке.
Причинами моноартритов могут быть инфекции, отложения кристаллов солей, травмы, опухоли, саркоидоз и др. Однако все моноартриты следует рассматривать как инфекционные, пока не будет доказано обратное, потому что, например, нераспознанный гнойный артрит может привести к полной потере функции сустава.
Полиартриты могут быть разделены на :
1) воспалительные ,
2) дегенеративные ,
3) метаболические .
Основными видами воспалительных полиартритов являются ревматоидный артрит, артриты при системной красной волчанке, вирусные артриты и др. Следует отметить, что при некоторых заболеваниях артрит служит основным клиническим проявлением, а при других - только одним из проявлений системного поражения.
Прототипом дегенеративных артритов (артрозов) является первичный генерализованный остеоартроз.
Метаболические артриты обычно обусловлены отложением кристаллов в суставах или вне их; эти отложения могут вызывать необычную деформацию, сразу выявляемую при физическом обследовании. Отложение уратов в капсуле или сухожилиях придают суставу бугорчатый вид, не похожий на гладкую поверхность обычного воспалительного синовиита. При хроническом подагрическом артрите в процесс вовлекаются чаще асимметрично малые или большие суставы и реже – симметрично.
Большое значение в диагностике заболевания суставов имеет исследование синовиальной жидкости. В норме синовиальная жидкость прозрачная, очень вязкая, образует хороший муциновый сгусток, содержит до 20 г/л белка, до 5 ммоль/л глюкозы; содержание лейкоцитов - 0,2х10 3 /мл; клеточный состав представлен лимфоцитами (37-42%), синовиоцитами (34-37%), гистиоцитами (8-12%), недифференцированными клетками (8-10%), моноцитами (1-3%), нейтрофилами (1-2%). При различных патологических процессах уменьшаются прозрачность синовиальной жидкости, ее вязкость, снижается способность образовывать муциновый сгусток. Содержание белка повышается при артритах в 2-3 раза, значительно повышается содержание лейкоцитов, прежде всего нейтрофилов, содержание глюкозы снижается. При подагрическом артрите и хондрокальцинозе в синовиальной жидкости обнаруживают кристаллы уратов и пирофосфатов кальция.
Рентгенологическое исследование суставов позволяет установить :
1) степень атрофии хрящей по сужению суставной щели;
2) степень растяжения выпотом, что обнаруживается по расхождению концов костей;
3) наличие, степень и характер разрежения кости;
4) наличие краевых разрастаний кости в виде остеофитов шпор и т.д. и окостенения связочного аппарата;
5) изъязвление костной поверхности, наличие особых сопутствующих изменений в костях - некрозы, метастазы и др.
РЕВМАТОИДНЫЙ АРТРИТ
Ревматоидный артрит (РА) – хроническое аутоиммунное системное воспалительное заболевание соединительной ткани с преимущественным поражением суставов по типу эрозивно-деструктивного прогрессирующего полиартрита.
Этиология РА не установлена. В последние годы выявлена роль генетических факторов в развитии заболевания. У 52 % больных РА обнаруживаются антигены гистосовместимости системы HLA - DW4, при этом изменен генетический контроль над иммунными реакциями. Среди возможных причин обсуждается роль инфекционных агентов: стрептококков, микоплазм, гальпровии, вирусов.
К развитию РА предрасполагают охлаждение, травма сустава, холодный и влажный климат. Чаще встречается у женщин.
В основе патогенеза РА лежат генетически детерминированные аутоиммунные процессы, возникновению которых способствует дефицит Т-супрессорной функции лимфоцитов.
Гипотетический этиологический фактор повреждает синовиальную оболочку сустава, развивается ответная местная иммунная реакция, и плазматическими клетками синовии продуцируется измененный агрегированный IgG. В свою очередь, он распознается иммунной системой как чужеродный антиген, и плазматические клетки синовии, лимфоузлов, селезенки начинают вырабатывать к нему антитела - ревматоидные факторы (РФ) . Важнейшим является РФ класса IgM, который обнаруживается у 70-80 % больных РА. Доказано существование также и других типов РФ - IgG и IgA. При определении в крови больных РА классического РФ IgM говорят о серопозитивном варианте РА. Отмечается более легкое течение серонегативного РА. РФ может обнаруживаться и у здоровых лиц (в титре, не превышающем 1:64), при СКВ, ХАГ, синдроме Шегрена, гемобластозах, опухолях.
В ряде случаев у больных РА выявляются и другие аутоантитела (к ДНК, ядрам клеток, коллагену, форменным элементам крови и др.).
Взаимодействие агрегированного IgG с ревматоидными факторами приводит к образованию иммунных комплексов, которые фагоцитируются нейтрофилами и макрофагами синовиальной оболочки. Процесс фагоцитоза сопровождается повреждением нейтрофилов, выделением лизосомальных ферментов, медиаторов воспаления (гистамин, серотонин, кинины, простагландины и др.), что вызывает развитие воспалительных, деструктивных и пролиферативных изменений синовия и хряща. Образование иммунных комплексов способствует также агрегации тромбоцитов, формированию микротромбов, нарушениям в системе микроциркуляции. Повреждение иммунными комплексами тканей сустава ведет к дальнейшему аутоантителообразованию и хронизации воспалительного процесса. Поражения соединительной ткани и других органов и систем (системные проявления РА) связаны с развитием иммунокомплексного васкулита.
Классификация
(Республиканская научно-практическая конференция по реевматологии, Минск, 2003)
Клинико-иммунологическая характеристика
Серопозитивный ревматоидный артрит (М 05) :
· Полиартрит (М 05)
· Ревматоидный васкулит (М 05.2)
· Ревматоидные узлы (М 05.3)
· Полинейропатия (М 05.3)
· Ревматоидная болезнь легких (М 05.1)
· Синдром Фелти (М 05.1)
Серонегативный ревматоидный артрит (М 06.0) :
· Полиартрит (М 06.0)
· Синдром Стилла взрослых (М 06.1)
Таблица 27.
Степень активности (с сокращениями)
Рентгенологическая стадия (по Штейнброкеру)
I - околосуставной остеопороз
II - остеопороз, сужение суставной щели (единичные узуры)
III - то же + множественные узуры
IV - то же + костные анкилозы
Функциональные классы (ФК):
I – полностью сохранены А, Б, В.
II – сохранены: А, Б, ограничена: В.
III – сохранена А, ограничены: Б, В.
IV – ограничены: А, Б, В.
А – самообслуживание: одевание, принятие пищи, уход за собой и т.д.
Б – непрофессиональная деятельность: элементы досуга, отдыха, занятия спортом и др. с учетом пола и возраста
В – профессиональная деятельность: работа, учеба, ведение домашнего хозяйства.
Клиническая картина. Характерным является поражение мелких суставов кистей, хотя и могут быть олиго- и моноартриты. Беспокоят боли, которые усиливаются во 2-й половине ночи, утром. Очень типична утренняя скованность . К вечеру движения в суставах облегчаются.
Общие жалобы: общая слабость, разбитость, повышение температуры тела, потеря аппетита.
Осмотр . Характерна деформация суставов (рис.86):
1) отклонение пальцев кисти в ульнарном направлении («плавник моржа»);
2) сгибательная контрактура проксимальных и переразгибание в дистальных межфаланговых суставах («пуговичная петля»);
3) расгибательная контрактура в праксимальном межфаланговом суставе и сгибательная контрактура в дистальном межфаланговом суставе (деформация по типу «лебединой шеи»). Возникает «атрофия бездействия» - межкостная атрофия.
Иногда в подкожной клетчатке, в области локтевых суставов, над ахилловым сухожилием, в апоневрозе затылочных мышц определяются плотные 0,5-1,5 см ревматоидные узелки. Они не спаяны, подвижны – это очень характерный признак.
Рис. 86. Деформация кистей при ревматоидном артрите
Лимфаденопатия, сплено-, гепатомегалия может наблюдаться у больных с юношеским РА.
Суставно-висцеральная форма бывает в 20% случаев. При этом развивается миокардит, плеврит, фиброзирующий альвеолит, гломерулонефрит, амилоидоз различных органов, прежде всего почек.
Лабораторные данные
Общий анализ крови : признаки умеренной нормохромной анемии, при высокой активности и большой длительности заболевания анемия более выражена. Количество лейкоцитов и величина СОЭ зависят от степени активности процесса. Наиболее важный и закономерно изменяющийся показатель - повышение СОЭ.
Биохимические исследования неспецифичны и используются для установления степени активности воспалительного процесса. Выявляются диспротеинемия - уменьшение уровня альбуминов и увеличение - глобулинов, прежде всего a 1 - и a 2 -фракции, повышение содержания фибриногена, серомукоида, гаптоглобина, сиаловых кислот в зависимости от активности процесса, появление в крови С-реактивного белка (СРБ).
Иммунные исследования крови:
а) наличие РФ . Определяется с помощью реакции Волера-Роуза, латекс-теста, дерматоловой пробы. Реакция Волера-Роуза основана на способности сыворотки больного РА вызывать агглютинацию сенсибилизированных бараньих эритроцитов, считается положительной с титра 1:32. Латекс-тест и дерматоловая проба заключаются в способности РФ склеивать нагруженные человеческим глобулином частицы латекса и дерматола. Положительны, начиная с титра 1:20. Исследовать РФ в настоящее время рекомендуется параллельно в двух реакциях;
в) цитруллиновые антитела – это аутоантитела, направленные против участка белка (пептида), который содержит нестандартную аминокислоту цитруллин, не присутствующую обычно в организме. Цитруллин образуется обычно из другой аминокислоты - аргинина в результате ферментативного процесса. Обнаружение в крови цитруллиновых антител с высокой вероятностью свидетельствует о наличии у пациента, ревматоидного артрита, в том числе при отсутствии «классических» клинических проявлений в дебюте и отрицательной пробе на ревматоидный фактор.
Инструментальные исследования
Рентгенография суставов . Ведущие признаки: околосуставной эпифизарный остеопороз, сужение суставной щели, краевые эрозии (узуры). Эти изменения развиваются последовательно. Остеопороз околосуставной проявляется крупнопетлистой костной структурой (в связи с рассасыванием части костных балок), истончением и подчеркнутостью контуров кортикального слоя, исчезновением постепенного перехода от серого тона губчатого вещества к более светлому контуру кортикального слоя, «размытостью» трабекулярного рисунка эпифизов. Сужение суставной щели возникает вследствие деструкции хряща. Эрозии (узуры) раньше всего появляются в проксимальных межфаланговых, пястно-фаланговых (чаще в головках II-III пястных костей) суставах, костях запястья, в лучезапястном суставе, головках плюсневых костей. В наиболее тяжелых случаях формируется анкилоз.
При трактовке рентгенологических данных следует учитывать, что нормальная ширина суставной щели составляет: в коленном суставе – 4-8 мм, тазобедренном – 4-5 мм, плечевом - 4 мм, локтевом, голеностопном и грудино-ключичном –3-4 мм, лучезапястном –2-2,5 мм, в пястно-фаланговых и межфаланговых –1,5 мм.
В диагностическом отношении наиболее важны следующие симптомы:
1) стойкий полиартрит с симметричным поражением пястно-фаланговых, проксимальных межфаланговых (особенно II и III пальцев) и плюснефаланговых суставов;
2) постепенное прогрессирование суставного синдрома с вовлечением новых суставов;
3) костные эрозии на рентгенограммах;
4) стойкое наличие РФ в крови;
5) подкожные ревматоидные узелки.
Американской ревматологической ассоциацией предложены диагностические критерии (таблица 28).
Для постановки диагноза ревматоидного артрита необходимо наличие по крайней мере четырех из семи критериев. Признаки 1-4 должны устойчиво сохраняться не менее 6 недель.
Магнитно-резонансное томографическое исследование суставов высокого разрешения. Этот метод исследования позволяет выявить эрозии несколько раньше, чем при проведении обычного стандартного рентгенографического исследования суставов.
Таблица 28.
Диагностические критерии ревматоидного артрита
(Американская ревматологическая ассоциация, 1987)
| Критерии | Определение |
| 1. Утренняя скованность | Утренняя скованность (в области суставов или околосуставных тканей), сохраняющаяся по крайней мере в течение 1 ч |
| 2. Артрит трех или более суставов | Припухлость или выпот по крайней мере в трех суставах, установленные врачом. Возможно поражение 14 суставов на правых и левых конечностях (пястно-фаланговые, проксимальные межфаланговые, запястные, локтевые, голеностопные суставы) |
| 3. Артрит суставов кистей | Припухлость по крайней мере одной группы следующих суставов: запястья, пястно-фаланговых, проксимальных межфаланговых суставов |
| 4. Симметричный артрит | Сходное поражение суставов с двух сторон (двустороннее поражение проксимальных межфаланговых, пястно-фаланговых или плюснефаланговых суставов возможно без абсолютной симметрии) |
| 5. Ревматоидные узелки | Подкожные узелки, локализующиеся на выступающих участках тела или разгиба тыльных поверхностях или в околосуставных участках, определенные врачом |
| 6. Ревматоидный фактор (в сыворотке) | Обнаружение повышенной концентрации ревматоидного фактора в сыворотке любым методом, дающим положительные результаты не более чем у 5% здоровых людей |
| 7. Рентгенологические изенения | Рентгенологические изменения, типичные для ревматоидного артрита в кистях и стопах, включающие эрозии или несомненную костную декальцификацию, локализующиеся или наиболее выраженные в пораженных суставах (только остеоартритические изменения не учитываются) |
Варианты течения
Наиболее часто встречается медленно прогрессирующее течение , при котором повреждение суставных поверхностей развивается медленно.
Быстро прогрессирующее течение обычно сочетается с высокой активностью заболевания; повреждение суставов наступает довольно рано. Стойкая нетрудоспособность развивается в течение нескольких лет.
Течение без заметного прогрессирования сопровождается слабо выраженным полиартритом с незначительной, но стойкой деформацией мелких суставов кистей. Заболевание заметно не прогрессирует в течение нескольких лет. Деформация суставов незначительна. Лабораторные признаки активности слабо выражены. Однако у ряда пациентов описанные виды течения РА могут переходить из одной формы в другую.
Конец работы -
Эта тема принадлежит разделу:
Пропедевтика внутренних болезней УЧЕБНОЕ ПОСОБИЕ ДЛЯ СТУДЕНТОВ ЛЕЧЕБНОГО ФАКУЛЬТЕТА
УО ГРОДНЕНСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ... КАФЕДРА ПРОПЕДЕВТИКИ ВНУТРЕННИХ БОЛЕЗНЕЙ... М А Лис...
Если Вам нужно дополнительный материал на эту тему, или Вы не нашли то, что искали, рекомендуем воспользоваться поиском по нашей базе работ:
Что будем делать с полученным материалом:
Если этот материал оказался полезным ля Вас, Вы можете сохранить его на свою страничку в социальных сетях:
| Твитнуть |
Все темы данного раздела:
Пропедевтика внутренних болезней
УЧЕБНОЕ ПОСОБИЕ ДЛЯ СТУДЕНТОВ ЛЕЧЕБНОГО
ФАКУЛЬТЕТА
Допущено Министерством образования
Республики Беларусь в качестве учебного пособия
СПИСОК ПРИНЯТЫХ СОКРАЩЕНИЙ
А-В - блокада атриовентрикулярная блокада
АГ - артериальная гипертензия
АД - артериальное давление
АКШ - аортокоронарное шунтирование
АСЛО - антистрептолизин О
Основы медицинской деонтологии
Деонтология (греч. deon, deontos должное, надлежащее + logos учение) – совокупность этических норм выполнения медицинскими работниками своих профессиональных обязанносте
МЕТОДЫ КЛИНИЧЕСКОГО ОБСЛЕДОВАНИЯ БОЛЬНОГО
Врачебную деятельность в упрощенном виде можно представить в виде двух основных действий: постановка правильного диагноза и назначение адекватного лечения. Однако за внешней простот
Жалобы больного
Сбор жалоб требует большого мастерства. Чтобы избежать ошибок и напрасной траты времени необходимо строго выполнять несколько обязательных требований. Прежде всего, необходимо помнить, что у многих
Общий осмотр больных
Последовательность общего осмотра больных:
1. Общее состояние больного.
2. Состояние сознания больного.
3. Телосложение и конституция больного.
4. Выражен
II. Продолжительные качественные нарушения сознания
Качественные нарушения сознания (синдромы помрачения, confusional states) характеризуются преимущественным расстройством качества, содержания сознания при более сохранной актив
Мембраногенные – вследствие повышения проницаемости клеточных мембран (воспалительные, ангионевротические отеки); смешанные.
Диагностика отеков осуществляется при помощи:
1) осмотра – отечная конечность увеличена в объеме, контуры ее сглажены, кожа растянута, блестит;
2) пальпации – при надавлива
Диагностические признаки сердечных и почечных отеков
Признаки
Сердечные отеки
Почечные отеки
Анамнез
болезни сердца: пороки, ИБС, артериальная гипертензия и др.
Характеристика перкуторных звуков у здоровых людей
Характеристика звука
Легочной
Тупой
Тимпанический
Интенсивность (громкость)
Громкий
За последние десятилетия отмечается «лавинообразный поток» информации о новейших инструментальных методах исследования, которые в корне изменили наши представления о возможностях диагностики многих
Рентгенологические методы исследования
Рентгеноскопия – просвечивание рентгеновскими лучами за рентгеновским экраном.
Рентгенография – фиксация рентгеновского изображения на пленку. При этом на пленке получается н
Эндоскопические методы исследования
Эндоскопия (endos – внутри, scopeo – смотрю) – исследование полостных или трубчатых органов путем непосредственного осмотра их внутренней поверхности с помощью специальных приб
Радиоизотопные методы исследования
Этот раздел диагностических методов в современных условиях занимает одно их ведущих мест. Прежде всего, это относится к такому методу как сканирование (skia – тень). Сущность его закл
Ядерно–магниторезонансная томография
(ЯМР-томография)
Это – один из самых современных методов исследования, позволяющий так же, как и при компьютерной томографии, «заглянуть» в глубинные структуры любого орга
ЖАЛОБЫ БОЛЬНЫХ С ЗАБОЛЕВАНИЯМИ ОРГАНОВ ДЫХАНИЯ
К основным жалобам относятся одышка, кашель, кровохарканье, боли в грудной клетке. Нередко также наблюдается лихорадка, слабость, недомогание, понижение аппетита.
Одышка
Осмотр грудной клетки
Прежде чем изложить информацию, получаемую при осмотре грудной клетки, целесообразно остановиться на так называемых «опознавательных точках», ориентирах, топографических линиях, которые позволяют в
Пальпация грудной клетки
Цели пальпации: 1) уточнить данные осмотра, касающиеся формы грудной клетки и характера дыхания, 2) установить место и степень выраженности болезненности, 3) определить резистентность и элас
Перкуссия легких
Основы перкуссии как объективного метода исследования изложены нами в соответствующем разделе. Что касается перкуссии легких, то она преследует три основных цели:
1. Установить соответству
Расположение нижних границ легких по вертикальным топографическим линиям у здоровых лиц
Топографические линии
Правое легкое
Левое легкое
L. parasternalis
V межреберье
-
АУСКУЛЬТАЦИЯ ЛЕГКИХ
Физические основы аускультации, ее характеристика как методы исследования подробно изложены нами в главе «Методы исследования больных». Поэтому остановимся на вопросах, касающихся непосредственно а
Бронхиальное дыхание
Оно возникает в гортани и трахее при прохождении воздуха через голосовую щель. При этом возникают турбулентные потоки воздуха (завихрения). Это дыхание в норме выслушивается над гортанью и трахеей
Побочные дыхательные шумы
К ним относят: 1) хрипы, 2) крепитацию, 3) шум трения плевры.
Хрипы делятся на: 1)сухие, 2) влажные. Хрипы возникают в бронхах, трахее и полостях.
Сухие хрипы воз
Мелкопузырчатых хрипов
Признаки
шум трения плевры
крепитация
мелкопузырчатые хрипы
Условия выслушивания
на вдохе и выд
Исследование ФУНКЦИИ внешнего дыхания
Внешнее дыхание изучают с помощью методов спирографии и пневмотахографии.
Методом спирографии исследуют функции легких путем измерения легочных дыхательных объемов,
ИССЛЕДОВАНИЕ МОКРОТЫ
Мокротой называется патологический секрет, выделяемый с кашлем из дыхательных путей. Важно помнить о правилах собирания материала для исследования: мокроту собирают после тщательного полоскания пол
Клиническая картина
Жалобы: одышка экспираторного характера, кашель с трудно отхаркиваемой, вязкой мокротой, не приносящий облегчения больному.
Осмотр и пальпация грудной клетки: грудная клетка
Синдром повышения воздушности легочной ткани
Повышение воздушности легких наблюдается при эмфиземе легких. При этом происходит перерастяжение альвеол или даже их разрушение с образованием маленьких полостей (буллы). Эмфизема легких может быть
Клиническая картина
Жалобы: одышка. В начале заболевания она возникает при физических нагрузках, при которых раньше ее не было. Потом, по мере прогрессирования заболевания, она возникает даже в покое. Интенсивн
Лечение
Излечение эмфиземы легких невозможно в связи с необратимостью структурных изменений легочной ткани и неуклонным прогрессирующим течением ее. Поэтому лечение эмфиземы легких направлено на борьбу с з
БРОНХИТЫ
Бронхиты -воспалительные заболевания бронхов. По течению бронхиты подразделяются на острые и хронические. По патогенезу выделяют первичный
Клиническая картина
Клиническая картина заболевания зависит от этиологии (причины) заболевания. Чаще наблюдается простой катаральный бронхит. Основная причина - вирусная инфекция.
Ж
Лечение
Легкие и среднетяжелые необструктивные формы острого бронхита лечатся амбулаторно. Так как острый бронхит чаще всего является вирусным заболеванием, осложняющим ОРВИ верхних дыхательных путей, то б
ХРОНИЧЕСКИЙ БРОНХИТ
Хронический бронхит - диффузное прогрессирующее воспалительное поражение бронхиального дерева, обусловленное длительным раздражением бронхов различными вредными агентами. По ре
Клиническая картина
Клиническая картина болезни зависит от длительности заболевания, развития осложнений (эмфиземы легких, дыхательной и сердечной недостаточности), характера воспаления, а также наличия признаков нару
Лечение
Важно устранить все факторы, обусловливающие раздражение слизистой оболочки бронхов (курение, вредные условия труда и т. д.). Лечебные мероприятия должны быть направлены на ликвидацию воспалительно
БРОНХИАЛЬНАЯ АСТМА
Согласно основным положениям Совместного доклада национального института Сердце, Легкие, Кровь и Всемирной организации здравоохранения «Бронхиальная астма. Глобальная стратегия» (1995 г.) бронхиаль
Период предвестников, период разгара, период обратного развития.
Период предвестников. За несколько минут или часов до приступа могут появляться предвестники будущего приступа: больной жалуется на заложенность носа, чихание, зуд кожи вокруг
Лечение
Лечение больного БА состоит из: образовательной программы; медикаментозного и физиотерапевтического лечения; исключения факторов, провоцирующих обострение болезни.
Общеобразовательная прог
Неотложная помощь
Легкий приступ удушья может быть купирован приемом внутрь таблеток эуфиллина, теофедрина, 30-60 капель солутана. Эффективны отвлекающие мероприятия (беседа с больным, го
Этиология и патогенез
Первоначально под воздействием различных аэрополлютантов (основными из которых являются компоненты табачного дыма) у предрасположенных лиц происходят последовательные и тесн
Клиническая картина
В течении заболевания выделяют стадии развития:
Стадия 0 – повышенный риск развития ХОБЛ. Характеризуется присутствием профессиональных факторов риска и/или никотиново
Общий анализ крови и мокроты характерен для хронического бронхита (см выше).
Рентгенография легких: Отмечается усиление и деформация легочного рисунка, признаки пневмосклероза и эмфиземы легких.
Бронхоскопия: атрофия и/или гипертрофия слизистой, ее во
СИНДРОМ ОЧАГОВОГО УПЛОТНЕНИЯ ЛЕГОЧНОЙ ТКАНИ
Уплотнение легочной ткани происходит за счет заполнения альвеол фибринозным экссудатом (при пневмониях), кровью (при инфаркте легкого), прорастания участка легкого соединительной тканью (пневмоскле
Исследование ПЛЕВРАЛЬНОЙ ЖИДКОСТИ
Пункцию плевральной полости производят обычно в восьмом или девятом межреберье между задней подмышечной и лопаточной линиями (соответственно области наибольшей тупости) в положении больного сидя со
Клиническая картина
В клинике выделяют 3 стадии: стадия начала, разгара и разрешения. При этом начало заболевания совпадает со стадией прилива, стадия разгара – со стадией красного и серого опе
Клиническая картина
Жалобы. В начале заболевания больных беспокоит преимущественно сухой кашель, который через 3-4 дня сменяется влажным с отделением слизисто-гнойной мокроты; повышение температуры тела до 38-3
Лечение
В стационарном лечении нуждаются больные долевой (крупозной) и очаговой пневмонией с инфекционно-токсическими явлениями, дыхательной и сердечной недостаточностью. В течение всего периода лихорадки
Бактерии (пневмококк, стафилококк, грамотрицательные бактерии и др.),
2) туберкулез (20% больных),
3) вирусы, риккетсии, микоплазмы,
4) грибки.
Причины неинфекционных плевритов: опухоли, системные заболевания соедини
ЭКССУДАТИВНЫЙ ПЛЕВРИТ
Основная жалоба - одышка. Может быть чувство тяжести в области экссудата, иногда боль. Отмечается повышение температуры тела до субфебрильных цифр. При гнойном плеврите температура повышаетс
Лечение
Так как плевриты в большинстве являются вторичными заболеваниями, то лечение должно, прежде всего, быть направленным на ликвидацию основного процесса, приведшего к его развитию.
При экссуд
Лечение
Питание больных острым абсцессом должно быть высококалорийным, витаминизированным и содержать большое количество белка.
Проводятся массивная дезинтоксикационная инфузионная терапия (внутри
БРОНХОЭКТАТИЧЕСКАЯ БОЛЕЗНЬ
Бронхоэктатическая болезнь(БЭБ) – представляет собой приобретенное заболевание, характеризующееся, как правило, локализованным хроническим нагноительным процессом (гнойным эндо
Клиническая картина
Клиническая картина заболевания включает в себя симптомы, характерные для хронического бронхита и хронического нагноительного заболевания легких. Кроме этого в клинической картине наблюдаются симпт
Лечение
Прежде всего, необходимо определить основной метод лечения - хирургический или консервативный. Хирургическое лечение показано при ограниченных в пределах отдельных сегментов
Этиология
Причинами ОДН могут быть различные заболевания и травмы, при которых нарушения легочной вентиляции или кровотока в легких развиваются внезапно или быстро прогрессируют. К ним о
Клинические проявления ОДН
Основными клиническими проявлениями ОДН являются одышка и диффузный цианоз, на фоне которых отмечаются симптомы расстройства деятельности различных органов и систем организма, обусловленные гипокси
Клинические проявления ХДН
Одним из первых признаков ХДН является одышка. При дыхательной недостаточности организм использует те же компенсаторные механизмы, что и у здорового человека при выполнении
Лечение
Лечение больных с ДН должно быть комплексным, включающим при необходимости коррекцию нарушений газообмена, кислотно-щелочного и электролитного баланса, этиотропную и патогенетическую терапию, приме
Методы обследования больных с заболеваниями сердечно-сосудистой системы
основные жалобы
Жалобы больных можно разделить на две большие группы: основные и дополнительные (общего характера).
К основным относятся: одышка, боли в облас
АУСКУЛЬТАЦИЯ СЕРДЦА
Аускультация сердца основана на том, что при сокращении сердца и колебании его основных структур (клапанов, сократительного миокарда, крупных сосудов) возникают звуки, которые в обыденной врачебной
ТОНЫ СЕРДЦА
У здоровых людей выслушиваются два тона. I тон возникает в начале систолы, поэтому его называют систолическим. II тон возникает в начале диастолы, поэтому его называют диастолическим.
Изменения звучности тонов
На звучность (громкость) тонов влияют внесердечные и сердечные причины. Различают усиление и ослабление тонов.
Внесердечные причины, влияющие на звучность тонов сердца
Осл
Факторы влияющие на звучность I тон.
1. Состояние основных компонентов, образующих I тон – клапанного, мышечного, в меньшей мере - сосудистого. Говоря о клапанном компоненте, надо прежде всего иметь в виду недостаточность атриовентрик
Расщепление и раздвоение тонов сердца
Раздвоение тонов определяется как два коротких самостоятельных звука вместо одного, а расщепление – как не дошедшее до конца разделение одного из тонов на две части. Разница между расщеплением и ра
Добавочные тоны сердца
(Трехчленные ритмы)
От раздвоения тонов необходимо отличать появление добавочных тонов сердца.
«Ритм перепела». При митральном стенозе на верхушк
Сердечные шумы
Помимо тонов, при аускультации сердца могут выслушиваться дополнительные звуки, которые называются шумами. У здорового человека шумов нет или выслушиваются функциональные шумы. Не
Недостаточность митрального клапана.
Шум регургитации вследствие обратного тока крови в левое предсердие в систолу левого желудочка. Шум систолический, точка наилучшего выслушивания – верхушка сердца, проводится в двух направлениях: в
ИССЛЕДОВАНИЕ СОСУДОВ
АРТЕРИАЛЬНЫЙ ПУЛЬС
Исследование периферических артерий начинают с осмотра, во время которого может быть обнаружена видимая пульсация, например, сонных артерий на шее. В норме эта пульсация
Аускультация артерий
Она производится без существенного надавливания стетоскопом на артерию, так как при большом давлении искусственно вызывается стенотический шум. Отмечают следующие основные места выслушивания: сонна
АРТЕРИАЛЬНОЕ ДАВЛЕНИЕ
Артериальное давление (АД) - давление, которое кровь оказывает на стенки сосудов. Оно изменяется в связи с фазами сокращений сердца. В период систолы определяется более высокое,
Фазы тонов Короткова
Фазы
Характерные аускультативные признаки
I
Появление постоянных тонов, интенсивность которых нарастает по мере снижения
МЕТОДИКА ИЗМЕРЕНИЯ АРТЕРИАЛЬНОГО ДАВЛЕНИЯ
(из доклада российских экспертов по изучению артериальной гипертензии – ДАГ-1, 2000)
1. Подготовка к измерению АД.
АД следует измерять в тихой, спокойной и удобно
ВЕННЫЙ ПУЛЬС И ВЕНОЗНОЕ ДАВЛЕНИЕ
Венозная система обеспечивает приток крови к правому сердцу. Поэтому при повышении давления в правом предсердии в связи с сердечной недостаточностью происходит расширение (набухание) периферических
Дополнительные методы исследования сосудистой системы
· Плетизмография – позволяет изучать интенсивность объемного кровотока в конечностях с помощью специального прибора плетизмографа.
· Реография – широко распространенный в современных услов
Типы кровообращения (Г.И. Сидоренко и др. 1994).
Тип кровообращения
Показатель
Систолический индекс (СИ)
л /мин м2
Общее периферическое сопротивление (ОПС)
СИНДРОМ НАРУШЕНИЯ АРТЕРИАЛЬНОГО ПЕРИФЕРИЧЕСКОГО КРОВООБРАЩЕНИЯ
Причиной острой артериальной недостаточности чаще всего являются тромбозы или эмболии, хроническая артериальная недостаточность (ХАН) - результат атеросклероза, облитерирующего эндартериита у курил
ЭЛЕКТРОКАРДИОГРАФИЯ
Электрокардиограмма - это графическое выражение изменений во времени интегральной электрической активности сердца.
Выделяют следующие основные функции сердца:
Авт
Гипертрофия левого желудочка
1. Увеличение амплитуды зубца R: RI>RII>RIII или аvF, а Rv5-v6>Rv4. Амплитуда RI превышает 20 мм. Rv5,6
Гипертрофия правого желудочка
1. Увеличение амплитуды зубца RIII и Rv1. Визуально последовательность зубца R в стандартных отведениях (в порядке убывания его амплитуды) RIII>RII>
Этиология аритмий
Все причины аритмий могут быть, в общем виде, объединены в 3 группы:
I. Сдвиги нейрогенной, эндокринной (гуморальной) регуляции, изменяющие течение электрических процессов
Аритмии при нарушении автоматизма СА-узла
При нарушении автоматизма синусового узла нарушается темп выработки импульсов в сторону учащения, урежения или нерегулярности.
Синусовая тахикардия – частота сердечных
Нарушение функции проводимости. Блокады
Блокады могут быть преходящими и постоянными. Преходящая блокада нередко связана с усилением влияния парасимпатической нервной системы. В случ
Полная А-В блокада (А-В блокада III степени)
Импульсы из предсердий в желудочки совсем не попадают. Блокада может произойти в А-В узле, пучке Хиса или в обеих его ножках. Вследствие этого начинает действовать эктопический (вторичный) центр ав
Внутрижелудочковая блокада.
Наиболее часто встречается в виде блокады ножки пучка Гиса - правой или левой. Жалоб нет. При аускультации иногда выслушивается раздвоение или расщепление I и II тона из-за асинхронной систолы желу
Мерцание и трепетание предсердий (мерцательная аритмия)
Наиболее частыми причинами хронической (постоянной) формы мерцательной аритмии ранее считались митральный стеноз, атеросклеротический кардиосклероз и тиреотоксикоз. В настоя
Критерии и степени активности ревматического процесса
Официально степень активности ревматической лихорадки предложено не учитывать (Российская Ассоциация Ревматологов, 2005 г.), однако студент ВУЗа и начинающий врач должен понимать, что от степени ак
Критерии диагностики острой ревматической лихорадки
(модифицированные критерии Джонса, принятые ВОЗ в 1992 г.)
Большие проявления
Малые проявления
Кардит
Артрит
Хорея
Коль
Лечение
Оно должно быть комплексным. При легком течении заболевания в первые 7-10 дней соблюдается полупостельный режим. При выраженном кардите назначается постельный режим на 2-3 недели.
Питание
НЕДОСТАТОЧНОСТЬ МИТРАЛЬНОГО КЛАПАНА
Для этого порока характерно, что левый атриовентрикулярный клапан во время систолы левого желудочка не закрывает полностью отверстие между предсердием и желудочком. Поэтому в систолу происходит обр
МИТРАЛЬНЫЙ СТЕНОЗ
(Стеноз митрального отверстия)
Наблюдается при сращении створок клапана вблизи фиброзного кольца.
Изменение гемодинамики. В норме митральное отверстие 4-6
Нарушения гемодинамики.
В систолу левого желудочка на пути течения крови находится суженное аортальное отверстие. Это увеличивает нагрузку на левый желудочек, особенно если площадь аортального отверстия суживается на 40-5
Лечение приобретенных пороков сердца
Оно зависит от конкретной ситуации. Если у больного полностью компенсированная недостаточность митрального клапана, пациент не нуждается в медикаментозном лечении. Если на фоне существующего порока
МИОКАРДИТ
(воспалительная кардиомиопатия)
Миокардиты представляют собой поражение сердечной мышцы преимущественно воспалительного характера, обусловленное опосредованным через иммун
Клинически значимые причины инфекционного миокардита
Повсеместно распространенные
Редкие в развитых странах
Энтеровирусы (Коксаки А, В,ЕСНО)
Trichinella spiralis (трихинеллез
Согласно МКБ-10 выделяют следующие виды миокардитов
Код
Наименование
J40
Острый миокардит
J40.0
Инфекционный миокардит
Данные объективного обследования
Общий осмотр: бледность кожных покровов, цианоз губ, акроцианоз. При выраженной сердечной недостаточности положение ортопноэ, отеки голеней и стоп.
Осмотр, пальпация и перкуссия
Дополнительные методы исследования
ЭКГ
· Синусовая тахикардия;
· Уплощенные, двухфазные или отрицательные зубцы Т, депрессия сегмента ST. В тяжелых случаях регистрируются глубокие «коронарные зубцы Т и патол
Этиология и патогенез
Особенностью этого заболевания является то, что инфекция локализируется на клапанах сердца или пристеночном эндокарде с последующим поражением многих органов. Возникновению инфекционного эндокардит
Лечение
Больного госпитализируют в ревматологическое или терапевтическое отделение. На весь лихорадочный период назначается постельный режим. Больному назначают диету Н с ограничением поваренной соли до 5
Инструментальные методы исследования
Рентгенологически: Признаки гипертрофии левого желудочка, аортальная конфигурация сердца, аорта расширена, уплотнена.
ЭКГ: Левограмма: RI>RII>R
Этиология и патогенез
Причины развития ЭАГ все еще неясны. Можно лишь с уверенностью сказать, что это полифакторное заболевание и среди предрасполагающих факторов выделяют:
1) нервно-пси
Степени тяжести артериальной гипертензии
Степени АГ
Систолическое АД мм.рт.ст.
Диастолическое АД мм.рт.ст.
Степень I
140-159
90-99
Данные объективного обследования у больных со II стадией болезни.
При общем осмотре может наблюдаться гиперемия лица, однако у ряда больных, наоборот, может быть бледность кожных покровов. Она обусловлена спазмом артериол. При осмотре и пальпации области с
Лечение
Принципы лечения АГ регламентированы приказом МЗ РБ №225 от 3.09.2001 г., а также методическими рекомендациями РНПЦ «Кардиология» (2001 г.) и рекомендациями Европейского общества по гипертензии и Е
СИНДРОМ ГИПЕРТЕНЗИИ МАЛОГО КРУГА КРОВООБРАЩЕНИЯ
Различают первичную и вторичную легочную гипертензию (увеличение среднего АД в легочной артерии более 20 мм. рт. ст. в покое и более 30 мм. рт. ст. при нагрузке).
ПЕРВИЧНАЯ ЛЕГОЧНАЯ ГИПЕРТ
Инструментальные методы обследования
ЭКГ: признаки гипертрофии правого желудочка и правого предсердия: высокий RIII и глубокий SI, высокий RV1 при отсутствии SV1 и глубоких SV5-6
Этиология и патогенез атеросклероза
До настоящего времени этиопатогенез атеросклероза до конца не изучен. Существует большое количество теорий (углеводная, перекисная, инфекционная, генетическая, иммунологическая и другие), но одна и
Ишемическую, некротическую и склеротическую.
Подобное деление во многом условно, но, помня эту простую классификацию, не сложно представить клинические проявления атеросклероза с преимущественной локализацией в тех или иных сосудах.
ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА
ИБС - это группа острых и хронических заболеваний сердечной мышцы, морфологической основой которой является атеросклероз коронарных артерий. В патофизиологической основе
СТАБИЛЬНАЯ СТЕНОКАРДИЯ НАПРЯЖЕНИЯ
Жалобы: Основная жалоба – типичная боль за грудиной или слева от нее. Она приступообразная, чаще всего давящая или сжимающая
Лечение
Применение антиангинальных препаратов является основой лечения стабильной стенокардии напряжения, так как они обладают мощным коронаролитическим эффектом и, таким образом, устраняют несоответствие
ИНФАРКТ МИОКАРДА
Инфаркт миокарда (ИМ) – это острое очаговое некротическое поражение сердечной мышцы.
Этиология. В 90% случаев - это следствие атеросклеротического пор
Лечение
Медикаментозное лечение больных ИМ должно осуществляться в строгом соответствии с «Протоколами (стандартами) обследования и лечения больных с патологией системы кровообращения в амбулаторно-поликли
Лечение
Учитывая то, что и диффузный и очаговый кардиосклероз развиваются как результат атеросклероза коронарных сосудов, лечение этого заболевания проводится как при хронической ишемической болезни сердца
Лечение
Больному придают полусидячее положение с помощью функциональной кровати. Для снятия психоэмоционального возбуждения, чувства страха смерти применяются 1% раствор морфина 1 мл внутривенно медленно в
Лечение
При тромбоэмболии легочной артерии (ТЭЛА) неотложная помощь сводится к следующему:
Обезболивание: вводится внутривенно 1-2 мл 0,005% раствора фентанила с 2 мл 0,25% раствора дропери
Клинические проявления
Жалобы: одышка, инспираторная или смешанная (в зависимости от стадии, она может возникать как при физической нагрузке, так и в покое). Со стороны органов дыхания: кашель (в начале сухой, зат
Инструментальные исследования
Рентгенологически – признаки застойных явлений в легких, гидроторакс; выраженные признаки увеличения отдельных камер или всего сердца; УЗИ сердца - признаки порока, выраженной гипертрофии ми
Лечение
Лечение основного заболевания: (АГ, ИБС, воспалительного процесса в миокарде, анемии, прекращение употребления алкоголя при алкогольной миокардиодистрофии, хирургическая коррекция клапанного порока
ОСТРАЯ СОСУДИСТАЯ НЕДОСТАТОЧНОСТЬ
Этиопатогенез. Острая сосудистая недостаточность – это нарушение нормального соотношения между емкостью сосудистого русла и объемом циркулирующей крови. Сосудистая недостаточность
Лечение
Больному следует придать горизонтальное положение с опущенной головой и приподнятыми ногами, обеспечить доступ свежего воздуха, освободить от стесняющей одежды, побрызгать лицо холодной водой, похл
Лечение
Непременным условием эффективности терапии являются немедленное ее начало, обеспечение покоя и согревание больного. Наиболее важна этиологическая терапия: остановка кровотечения, удаление токсическ
Лечение
Оно проводится с учетом этиологии шока, но принципы его при шоке любой этиологии остаются однотипными.
В зависимости от ситуации назначается обезболивание (наркотики – промедол, морфин; не
Желудочно-кишечный тракт
МЕТОДИКА И ОСОБЕННОСТИ НЕПОСРЕДСТВЕННОГО ОБСЛЕДОВАНИЯ БОЛЬНЫХ С ЗАБОЛЕВАНИЯМИ ЖЕЛУДОЧНО-КИШЕЧНОГО ТРАКТА
Субъективное обследование больного
Исследование желудочного сока
В 1869г. Куссмаулем был предложен забор желудочного сока. В настоящее время исследование проводят с помощью тонкого зонда.
Показания: хронический гастрит, язва желудка
Исследование кала
Применяют при диагностике и оценке результатов лечения заболеваний поджелудочной железы, кишечника и печени. Анализ кала в большинстве случаев производят без специальной подготовки больного, однако
Клиническая картина
Основные проявления болезни - это: изжога, загрудинная боль, дисфагия, отрыжка кислым. Больные могут отмечать появление изжоги при наклоне туловища вперед, в горизонтальном положении. Загрудинные б
Лечение
Основным принципом рациональной диеты является частое, дробное, механически и химически щадящее питание. Снижается общее количество животных жиров, снижающих тонус НПС (сливки, сливочное масло, жир
Синдромом желудочной диспепсии
В настоящее время в зарубежной гастроэнтерологической практике широко используется термин «диспепсия».
Диспепсия в переводе с греческого
ЖЕЛУДОЧНО-КИШЕЧНЫЕ КРОВОТЕЧЕНИЯ
Основной причиной (50-60%) гастродуоденальных кровотечений являются хронические и острые язвы. При язвенной болезни массивное кровотечение наблюдается у 5-10% больных. Наиболее часто кровотечением
Лечение
Лечение должно осуществляться в хирургическом стационаре. Если кровотечение возникло у больного дома, ему оказывается первая врачебная помощь - кладется пузырь с холодной водой или льдом на эпигаст
Клиническая картина
Заболевание возникает остро, через 4-6 часов после принятия недоброкачественной пищи. Беспокоит тошнота, потом появляются рвота, боли в эпигастральной области. В дальнейшем у части больных может бы
Лечение
Лечение острого простого гастрита с легким течением может проводиться и без промывания желудка. Рекомендуется 1-2-дневное голодание, а затем жидкие каши, соки, протертое мяс
ХРОНИЧЕСКИЙ ГАСТРИТ
Хронический гастрит (ХГ) - хроническое воспаление слизистой оболочки желудка с перестройкой ее структуры и прогрессирующей атрофией, нарушениями секреторной, моторной и инкрето
Клиническая картина
Больные жалуются на снижение или даже отсутствие аппетита, ощущение давления и переполнения в эпигастрии после еды, отрыжку воздухом, пищей нередко с тухлым запахом, тошноту, реже рвоту. Со
Лечение
Лечение больных хроническим гастритом проводят в амбулаторных условиях. Госпитализация показана только в случаях выраженного обострения или при необходимости проведения расширенного обследования бо
Этиология
Основную роль в развитии язвенной болезни сейчас отводят Helicobacter pylori. Существует несколько механизмов, с помощью которых этот микроорганизм вызывает развитие заболевания.
1. Воздей
Клиническая картина
Клинические проявления язвенной болезни разнообразны и зависят от многих факторов, например, возраста, пола, давности заболевания и, что особенно важно, от локализации язвы.
Ведущим симпто
Течение заболевания
В течении хронической язвенной болезни можно выделить три стадии:
· I стадия - функциональных расстройств (предъязва);
· II стадия - органических изменений в желудке, 12-перстной
Лечение
Лечение больных язвой желудка и 12-перстной кишки, как правило, проводят амбулаторно, только при осложненном течении желательно проводить в стационаре.
Диета П1А, П1 – предусматривает меха
СИНДРОМ ДИАРЕИ
Диарея – это клинический синдром, характеризующийся увеличением объема каловых масс, числа дефекаций (три и более раз в сутки) и/или наличием неоформленного или жидкого
СИНДРОМ НАРУШЕНИЯ ПИЩЕВАРЕНИЯ
(Синдром мальдигестии)
Нарушения процессов пищеварения объединяют под общим понятием «синдром мальдигестии». В ее основе лежит расстройство сек
Нарушение бродильных и гнилостных процессов в кишечнике
Процессы брожения и гниения являются нормальными процессами, происходящими в кишечнике. Брожение заключается в разложении молекул трудноперевариваемых углеводов (клетчатки) с образованием углекисло
СИНДРОМ МЕТЕОРИЗМА
Повышенное содержание газов в кишечнике и связанные с ним клинические расстройства входят в понятие «метеоризм». Увеличение объема кишечных газов может приводить к чувству р
СИНДРОМ НАРУШЕНИЯ ВСАСЫВАНИЯ
(Синдром мальабсорбции)
Синдром нарушения всасывания (синдром мальабсорбции) – это симптомокомплекс клинических проявлений, возникающих вследствие расстройств проце
Лечение
Общие принципы лечения синдрома мальабсорбции предполагают назначение соответствующей диеты (частое, дробное питание, включающее богатые кальцием продукты, растительные жиры), витамины А, К, Д, Е,
Клиническая картина
Жалобы: больных беспокоит абдоминальная боль, абдоминальный дискомфорт и расстройства стула.
Абдоминальная боль имеет очень разнообразный характер – от неприятных ощущений и ноющих
Лечение
Специальной диеты для больных СРК нет. При запорах в рацион питания включаются злаки (пектины, пищевые волокна), корнеплоды (капуста, морковь, свекла), фрукты (слива), крупы (гречневая, овсяная), о
Особенности течения сегментарных колитов
Тифлит - воспаление слепой и восходящей части толстого кишечника. Боли локализуются в правой подвздошной области и правой половине живота. Они усиливаются при вытягивании право
Инструментальные методы исследования
Колоноскопия. Осматривается слизистая оболочка всего толстого кишечника. Поражения воспалительного характера могут быть очаговыми, сегментарными и диффузными. Признаки колита:
Лечение
В период обострения хронических колитов при наклонности к поносам назначается стол с механическим и химическим щажением слизистой оболочки толстого кишечника. При метеоризме ограничивают употреблен
Исследование больных с заболеваниями поджелудочной железы
Расспрос.Основные жалобы больных: боли, диспепсические явления (тошнота, рвота), иногда желтуха, похудание и общая слабость.
Боли локализуются в левом подреберье, иногда в эпигастра
Этиология
1. Хроническая алкогольная интоксикация.
2. Заболевания желчевыводящих путей (желчнокаменная болезнь, некалькулезный холецистит, аномалии желчевыводящих путей) и печени (хронический гепати
Клиническая картина
Клиника хронического панкреатита разнообразна, что связано, с одной стороны, с многообразием этиопатогенеза, а с другой - со степенью выраженности и распространенности воспалительного процесса в по
Лечение
Лечение хронического панкреатита проводится с учетом этиопатогенеза, фазы обострения, клинической формы заболевания. При выраженном обострении показана госпитализация.
Для подавления желуд
Жалобы БОЛЬНЫХ С ЗАБОЛЕВАНИЯМИ ПЕЧЕНИ И ЖЕЛЧЕВЫВОДЯЩИХ ПУТЕЙ (ЖВП)
Больные, страдающие патологией гепатобилиарной системы, могут предъявлять следующие жалобы.
1. Боли, чувство тяж
Физикальное обследование больного
общий Осмотр
Общий осмотр больных проводится по общепринятой схеме. Обращают внимание на тип телосложения, наличие или отсутствие нарушения сознания, состояние кожи и видимых слизис
ДУОДЕНАЛЬНОЕ ЗОНДИРОВАНИЕ
Применяется для диагностики заболеваний желчных путей и желчного пузыря. Кроме этого, дуоденальное зондирование выполняет и лечебную функцию, так как уменьшает явления застоя желчи в желчном
Функциональные пробы печени
1. Углеводный обмен. В печени синтезируется гликоген. При ее поражении количество гликогена уменьшается, однако оценить содержание гликогена в печени можно только при биопсии и дальнейшем ги
ИНСТРУМЕНТАЛЬНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ
УЗИ печени, желчного пузыря
В последнее время большое диагностическое значение уделяют ультразвуковым методам исследования печени и желчного пузыря. При УЗИ можно оценить р
Синдром механической (подпеченочной) желтухи
Причины возникновения: чаще всего желчно-каменная болезнь с обтурацией общего желчного протока, рак фатерового соска, холестаз.
Жалобы: при желчнокаменной болезни желтухе нер
Синдром гемолитической (подпеченочной) желтухи
Причины возникновения: чаще всего переливание несовместимой крови, врожденные и приобретенные гемолитические желтухи, ДВС-синдром.
Объективно: цвет кожи лимонно-желтый, бледн
Синдром паренхиматозной (печеночной) желтухи
Причины возникновения: вирусные гепатиты, цирроз печени, токсические поражения печени (отравления свинцом, четыреххлористым углеродом и др.).
Объективно: цвет кожи желтый с к
Клиническая картина
В выраженных случаях портальной гипертензии больные жалуются на чувство тяжести в правом подреберье, вздутие живота, увеличение размеров живота.
Объективно: расширение вен передней
Лечение
Лечение печеночной комы проводят в отделении интенсивной терапии, систематически контролируя гемодинамические параметры, диурез, показатели водно-электролитного, кислотно-основного состояния, коагу
ХолециститЫ
Холецистит– это воспалительное заболевание желчного пузыря.
По клиническому течению холециститы делятся на острые и хронические
Клиническая картина
Заболевание начинается остро с появления сильной боли в правом подреберье, подложечной области, иррадиирующей в правую половину грудной клетки, правую лопатку и ключицу. Бол
Лечение
Лечение больного с острым холециститом проводится консервативно, при тяжелом течении, особенно в сочетании с желчекаменной болезнью, проводят оперативное лечение. Назначаются антибиотики, выделяющи
Хронический холецистит
Эта форма заболевания может быть продолжением острого холецистита, но чаще развивается постепенно и незаметно. При этом хроническое воспаление стенки желчного пузыря сочетается с моторнотоническими
Лечение
В фазе обострения хронического холецистита рекомендуется дробный частый (5-6 раз в сутки) прием пищи с уменьшением его объема и калорийности, с исключением жирных, жареных, копченых блюд, яичных же
Хронический гепатит
Гепатиты – воспалительные заболевания печени, проявляющиеся воспалительно-клеточной инфильтрацией стромы, дистрофией, некрозом гепатоцитов. По клиническому течению гепатиты разделя
Клиническая картина
Клиническая картина хронического гепатита проявляется рядом синдромов: 1) диспепсическим, 2) желтушным, 3) гепатолиенальным, 4) астеновегетативным (астеноневротическим), 5) синдромом цитолиза гепат
Лечение
При подборе терапии хронического гепатита необходимо учитывать его этиологию, активность, характер течения и сопутствующие заболевания.
В диете (П5) исключаются жирные, острые блюда, проду
Цирроз печени
Цирроз печени – прогрессирующее диффузное хроническое полиэтиологическое заболевание печени, характеризующееся дистрофией, некрозом ее паренхимы, уменьшением массы функционирующих
Клиническая картина
Зависит от этиологии, морфологической формы цирроза, стадии заболевания. У 20%-30% больных заболевание начинается незаметно, при отсутствии явных жалоб.
Болевой синдром. Нечасто бес
ОСОБЕННОСТИ ЦИРРОЗОВ В ЗАВИСИМОСТИ ОТ ЭТИОЛОГИИ
Алкогольный цирроз печени
Часто наблюдается поражение нервной системы (полиневриты, полинейропатия, миопатия). Развивается у 15-30% лиц с хроническим алкоголизмом (прием 80 г алкоголя в де
Клиническая картина
Клинические проявления ПБЦ зависят от стадии заболевания. В начальной стадии основной жалобой является зуд кожных покровов, который является не только первым, но и дл
Лечение
Тактика лечения цирроза печени определяется характером, активностью патологического процесса, основными клиническими синдромами заболевания и степенью функциональных расстройств.
Необходим
Органов мочеотделения
Почки выполняют уникальные функции в организме:
- участвуют в поддержании осмотического гомеостаза; благодаря нормальной деятельности почек, градиент внутренней среды организма остается ст
Отечный синдром
Механизм возникновения почечных отеков сложен, поэтому не корректно объяснять их появление только снижением онкотического давления плазмы вследствие потери белка с мочой. По своему происхождению по
Синдром артериальной гипертензии
Он может развиваться в результате поражений как самой паренхимы почек (при гломеруло – или пиелонефритах, нефросклерозе), так и при патологии сосудов, питающих почки. В первом случае гипертензия на
Нефротический синдром
Нефротический синдром (НС) – это клинико-лабораторный комплекс, состоящий из массивной протеинурии, гипо- и диспротеинемии, гиперлипидемии, выраженных отеков (иногда с водянкой
Клиническая картина
Внезапно, обычно после ходьбы, тряской езды появляются сильные, схваткообразные боли, локализующиеся в той половине поясничной области, где располагается камень. Боли распространяются вниз по ходу
Мочевыделительной системы
Диагностические
признаки
Острый
гломерулонефрит
Хронический гломерулонефрит
Хронический пиелонефрит
Амилоидоз почек
Синдром острой почечной недостаточности
Острая почечная недостаточность - это состояние, при котором внезапно нарушаются основные гомеостатические функции почек. Она характеризуется олигоанурией, гиперазотемией, нарушением водно-электрол
Олигоанурическая фаза ОПН
В эту стадию больные чаще всего погибают от следующих причин: гипергидратации (отек легких, мозга); гиперкалиемии (остановка сердца); метаболического ацидоза с нарушением дыхания и кровообращения;
Синдром хронической почечной недостаточности
К хронической почечной недостаточности (ХПН) приводят различные хронические диффузные заболевания почек, вызывающие прогрессирующий диффузный нефросклероз. Начальные признаки ХПН появляются лишь пр
Н.А. Лопаткину и И.Н. Кучинскому
1. Латентная стадия - наблюдается снижение клубочковой фильтрации до 50-60 мл/мин. Показатели пробы по Зимницкому в пределах нормы.
2. Компенсированная с
Лечение
Для правильного выбора адекватных методов лечения надо учитывать условное деление ХПН на две стадии:
1. Консервативную с падением клубочковой фильтрации до 40-15 мл/мин с большими возможно
Острый гломерулонефрит
Острый диффузный пролиферативный гломерулонефрит (ОГН) - заболевание, возникающее после инфекции (раньше считалось кокковой природы), приводящей к иммуновоспалительному поражен
Клиническая картина
Для ОГН характерны четыре основных синдрома: изменение мочи, повышение артериального давления, отеки. Реже развивается и нефротический синдром. В зависимости от сочетания этих признаков в острой ст
Лечение
При выраженной клинике острого гломерулонефрита больные госпитализируются, им на 2-4 недели назначается строгий постельный режим (до ликвидации отеков и нормализации АД).
Диета Н – с огран
Хронический гломерулонефрит
Хронический гломерулонефрит – сборная группа заболеваний, разных по происхождению и морфологическим проявлениям, характеризующихся поражением клубочкового аппарата почек, канал
Клинические проявления ХГН
Они характеризуются сочетанием трех основных синдромов: мочевого, отечного и гипертензионного.
Изменения со стороны мочи наиболее типичны и выявляются стабильно. Вс
Лечение
Методика лечения больных хроническим гломерулонефритом (ХГН) определяется особенностями морфологических изменений в почках, клиникой, прогрессированием и осложнениями заболевания.
Больному
Пиелонефрит
Пиелонефрит – инфекционно-воспалительное заболевание слизистой оболочки мочевыводящих путей (чашечки, лоханки) и тубулоинтерстициальной ткани почек.
Это заболевание яв
Лечение
Лечение больных острым пиелонефритом начинается с госпитализации их в урологические или нефрологические отделения. Длительность постельного режима зависит от тяжести, особенностей течения заболеван
Лечение
Режим больного определяется тяжестью состояния, фазой заболевания, клиническими особенностями, наличием или отсутствием интоксикации, осложнениями хронического пиелонефрита, степенью ХПН.
Методы обследования гематологических больных
Расспрос больных
Особенностью многих заболеваний крови является то, что в начальной стадии заболевания у больных преобладают жалобы общего характера: нарастающая общая слаб
Пункционные методы исследования кроветворных органов
1. Стернальная пункция (предложена в 1928 г. М.И. Аринкиным) – проводится специальной иглой с упором (игла Кассирского). После местной анестезии делают прокол передней пластинки в теле груди
Острая постгеморрагическая анемия
Под острой постгеморрагической анемией понимают анемию, развивающуюся в результате быстрой потери значительного количества крови из крупного сосуда.
Основные причины:
Лечение
Начальным этапом лечения острой постгеморрагической анемии является остановка кровотечения и восстановление объема циркулирующей крови (противошоковые мероприятия). При необходимости для остановки
Железодефицитная анемия
Это самая распространенная форма малокровия (75% всех форм анемий). В основе заболевания малокровия лежит дефицит железа, идущего на образование гемоглобина. Организм обычно теряет железа больше, ч
Клинические проявления железодефицитных анемий
Жалобы: общая слабость, утомляемость, головные боли, головокружения, сердцебиение, одышка при физической нагрузке. Могут быть также жалобы на ощущение жжения в языке, извращение вкуса (желан
Лечение
Лечение железодефицитной анемии заключается в воздействии на этиологические факторы – удаление источника кровотечения, противоопухолевая терапия, лечение инфекций, профилактика врожденного дефицита
Витамин В12-(фолиево)-дефицитные анемии
Витамин В12 – (фолиево)-дефицитные анемии – это большая группа мегалобластных анемий, связанных с нарушением синтеза ДНК и РНК вследствие дефицита витамина В12 или фолиевой ки
Лечение
Лечение В12-дефицитной анемии проводится с учетом этиологии, тяжести заболевания и неврологических нарушений.
Диета должна быть богатая белком и витаминами. Полностью исключаетс
Гемобластозы
Гемобластозы – это системное заболевание, относящееся к опухолям кроветворной ткани, главным клиническим и морфологическим признаком которых является безудержная гиперплазия (у
Клинические проявления острого лейкоза
Независимо от формы ОЛ в его развитии можно выделить следующие «большие синдромы».
1. Гиперпластический, или синдром лейкемической пролиферации, обусловленный опухолевым ростом как в костн
Железистая форма ОЛ.
Чаще наблюдается в молодом возрасте при лимфобластном его варианте и характеризуется генерализованным увеличением подчелюстных, надключичных, подмышечных, паховых, мезентериальных, забрюшинных или
Лечение
Терапия острого лейкоза основывается на внедрении программного лечения, включающего поэтапное уничтожение лейкозных клеток цитостатическими средствами различных комбинаций и проведение комплекса ме
Хронический миелолейкоз
В 1845 году Р. Вирхов описал больную 55 лет, умершую от заболевания крови. На вскрытии он обнаружил резко увеличенную селезенку и наличие в сердце и сосудах желтовато-сероватой массы, напоминающей
Клинические проявления
В течении этого заболевания выделяют три стадии:
· 1 стадия – начальная. Характеризуется миелоидной пролиферацией только костного мозга и небольшими изменениями в п
Лечение
В начальной стадии хронического миелолейкоза больному должна рекомендоваться общеукрепляющая терапия, рациональное питание, соблюдение режима труда и отдыха, избегание инсоляции. Один раз в 3-6 мес
Лечение
При отсутствии у больных клинических проявлений лимфолейкоза проводятся лечебные мероприятия общего характера: правильный режим труда, быта, высококалорийное, витаминизированное питание, избегание
ЛЕЙКЕМОИДНЫЕ РЕАКЦИИ
Лейкемоидные реакции (л.р.) – патологические реакции крови, сходные с лейкемическими изменениями крови, но отличающиеся от них по патогенезу. Для л.р. не свойственен закономерный для лейкоза прогре
Геморрагические диатезы
Система гемостаза – это совокупность функционально-морфологических и биохимических механизмов, обеспечивающих остановку кровотечения и, вместе с тем, поддерживающих кровь в жид
Фазы свертывания крови
Основы современной ферментативной теории свертывания крови были заложены отечественным ученым, профессором Тартусского университета А.А. Шмидтом в его работах 1861-1895гг., дополнены П. Моравитцем
Аутоиммунные тромбоцитопении
По данным С. Muller-Eckhardt (1976), на 1000 населения приходится 4,5 лиц мужского пола и 7,5 - женского, страдающих аутоиммунной тромбоцитопенической пурпурой.
До недавнего времени был ши
Клиническая картина
Болезнь иногда начинается исподволь, но чаще остро и всегда характеризуется либо рецидивирующим, либо затяжным течением.
Идиопатическая форма болезни развивается без явной связи с другими
Геморрагический васкулит
Синонимы: геморрагический иммунный микротромбоваскулит, болезнь Шенлейн-Геноха.
Самое распространенное и хорошо известное врачам заболевание, относящееся к гиперсенситивным васкулитам, в о
Клиническая картина
Принято различать следующие основные синдромы ГВ: кожный, суставной, абдоминальный с коликой и кишечными кровотечениями, почечный, протекающий как острый гломерулонефрит, иногда с нефротическим син
Лечение
Обязательны госпитализация и соблюдение постельного режима не менее 3 недель. Исключается аллергизирующие продукты: какао, кофе, шоколад, цитрусовые, свежие ягоды.
Необходимо избегать назн
ОСОБЕННОСТИ ОБСЛЕДОВАНИЯ ЭНДОКРИНОЛОГИЧЕСКИХ БОЛЬНЫХ
Больные с заболеваниями эндокринной системы предъявляют большое количество разнообразных жалоб со стороны различных органов и систем. Это наблюдается из-за того, что при данных заболеваниях
САХАРНЫЙ ДИАБЕТ
Сахарный диабет (СД) - заболевание, обусловленное абсолютным или относительным дефицитом инсулина и нарушением всех видов обмена веществ, в первую очередь углеводного.
Клиническая картина
Основные симптомы: усиленная жажда (полидипсия), повышенный аппетит, полиурия, похудание, слабость, снижение работоспособности, зуд кожи.
Так как при этом заболевании
Лечение
· Положительное влияние на больных сахарным диабетом (СД) оказывает уже сам режим физической активности (утренняя гимнастика, дозированная ходьба по ровной местности до 2-3 км, езда на велосипеде,
Клиническая картина
Кетоацидемическая кома развивается медленно, постепенно. Вначале развиваются явления кетоацидоза. От появления первых признаков кетоацидоза до потери сознания проходит несколько суток. В течении ди
Лечение
Лечение производится только в стационаре под постоянным лабораторным контролем глюкозы, натрия, калия, хлоридов, креатинина, мочевины, показателей КЩР. Необходимо проверять гликемию каждые 1-2 часа
Клиническая картина
Гипогликемическое состояние развивается при снижении содержания сахара в крови менее 2,75 ммоль/л и возникает чаще остро. У больного появляются ощущение общей слабости, голода, уси
Лечение
Требуются быстрые, энергичные действия медперсонала, так как при данной коме развивается выраженный энергетический дефицит в головном мозге.
При первых предвестниках комы бол
Пальпация щитовидной железы
Ориентиром для пальпации щитовидной железы является перстневидный хрящ. Для пальпации перешейка ЩЖ большой палец левой или правой руки располагается ниже перстневидного хряща, а остальные четыре па
ДИФФУЗНЫЙ ТОКСИЧЕСКИЙ ЗОБ
(Тиреотоксикоз)
Диффузный токсический зоб - заболевание аутоиммунной природы, в основе которого лежит гиперфункция щитовидной железы, сопровождающаяся ее гиперплазией.
Этио
Клиническая картина
Основными признаками тиреотоксикоза являются зоб (увеличение щитовидной железы), пучеглазие, тахикардия.
Больных беспокоит общая слаб
Лечение
Лечебная программа диффузного токсического зоба прежде всего включает назначение тиреостатических средств – мерказолила (30 мг в сутки при легкой степени и 40-60 мг в сутки – при тиреотоксикозе сре
ГИПОТИРЕОЗ
Гипотиреоз- заболевание, обусловленное недостаточной секрецией тиреоидных гормонов щитовидной железой.
Этиология и патогенез. Гипотиреоз может быть
Клиническая картина
Больные жалуются на общую слабость, утомляемость, головную боль, снижение аппетита, частые запоры, угнетенное настроение, резкое снижение работоспособности, повышенную сонливость, чувство зя
Лечение
Этиологическое лечение гипотиреоза не всегда эффективно. Только в редких случаях своевременная противовоспалительная терапия, например, при инфекционно-воспалительном поражении гипоталамо-гипофизар
Ожирение
Ожирение (adipositas) – избыточное отложение жировой ткани в организме. Оно может быть самостоятельным заболеванием (первичное ожирение) или синдромом, развивающимся при различных
Этиология и патогенез.
1.Первичное ожирение развивается при избытке поступающей в организм с пищей энергии в сравнении с необходимыми энергетическими расходами. Ведущим в развитии ожирения является а
Клиническая картина
Заболевание развивается постепенно. Вначале самочувствие больного не меняется; в последующем появляется утомляемость, слабость, иногда апатия, одышка, сонливость, повышенный аппетит, полидипсия. Ча
Лечение
Прежде всего лечение должно быть направлено на устранение или подавление этиологических факторов. Естественно, в полной мере этиологическое лечение возможно только при вторичном ожирении (гипоталам
Кахексия
Кахексия (греческое kachexia – плохое состояние, болезненность) - болезненное состояние, связанное с недостаточным поступлением в организм питательных веществ или нарушением их усв
Клинические проявления
Жалобы больных кахексией обусловлены, в первую очередь, тем заболеванием, на фоне которого она развивается. Основной фон – резкая общая слабость, апатия, иногда упорная бессонница, отсутствие аппет
Лечение
Тактика лечебных мероприятий при кахексии, как, впрочем, и при всех других заболеваниях, выстраивается в зависимости от этиологических факторов и патогенетических звеньев развития истощения. При эк
Лечение
Лечение острой крапивницы должно быть комплексным: назначаются молочно-растительная диета с исключением средств, возбуждающих аппетит; для очищения кишечника – клизмы, слабительные средства (сульфа
ПОЛЛИНОЗ
Поллиноз (от англ. рollen – пыльца) – аллергическое заболевание из группы атопических, вызываемое пыльцой растений и характеризующееся острыми воспалите
Этиология и патогенез
В США, а также в некоторых районах Франции, Венгрии, Югославии основная причина данного заболевания - пыльца амброзии, в странах Европы - пыльца деревьев (чаще платана) и злаковых трав.
В
Клиническая картина
Наиболее частым является риноконъюнктивальный синдром. Он проявляется зудом и покраснением век, ощущением «песка в глазах», светобоязнью, слезотечением, в тяжелых случаях блефароспазмом. Одновремен
Лечение
Наиболее эффективна специфическая гипосенсибилизация. Для этих целей используются стандартные пыльцевые, пищевые, пылевые, эпидермальные аллергены, которые вводят подкожно в возрастающих дозах и ко
АНАФИЛАКТИЧЕСКИЙ ШОК
Анафилактический шок (АШ) - острая генерализованная немедленная аллергическая реакция, возникающая на повторное введение в организм аллергена, в результате которой выделяются м
Клиническая картина
Шок может быть легкой, среднетяжелойитяжелой степени.
Для легкого течения АШ характерно наличие короткого продромального периода (от
Лечение лекарственного анафилактического шока
(«Клинические протоколы диагностики и лечения больных», приложение №1 к Приказу МЗ РБ № 274 от 19.05.2005 г).
1) Проводится на месте возникновения анафилактического шока. Все препараты вво
Лечение
При преимущественно суставной форме РА применяют один из быстродействующих негормональных (нестероидных) противовоспалительных препаратов в сочетании со средствами длительного действия. Нестероидны
Лечение
Цели лечения остеоартроза – ликвидация болевого синдрома; нормализация обменных процессов, т.е. прежде всего снижение массы тела, нормализация обменных процессов в суставном хряще; улучшение функци
ВИЧ-ИНФЕКЦИЯ
(СИНДРОМ ПРИОБРЕТЕННОГО ИММУННОДЕФИЦИТА (СПИД)
ВИЧ-инфекция – инфекционный процесс в организме человека, характеризующийся медленным течением, поражением иммунной и нервно
Клиническая картина
В клинической картине ВИЧ-инфекции выделяют 5 стадий заболевания.
I. Острая инфекция (ранее выделялся инкубационный период).
Уже через 3-5 недель с момента зараже
II. Асимптомная инфекция (вирусоносительство).
В эту стадию может наблюдаться умеренное увеличение лимфатических узлов. Длится стадия 1-5 лет.
III. Персистирующая генерализованная лимфоаденопатия.
Увеличиваютс
Лечение
В настоящее время медицина еще не располагает средствами, которыми бы можно было вылечить человека от ВИЧ-инфекции.
Основными задачами терапии ВИЧ-инфекции являются: на стадии первых прояв
НЕОТЛОЖНЫЕ СОСТОЯНИЯ
Клиническая смерть.
Принципы реанимации и интенсивной терапии.
Напомним, что клиническая смерть – одна из стадий развития терминального состояния. Терминальное сос
Алгоритм оказания помощи при клинической смерти
Единственный путь спасти больного, находящегося в терминальном состоянии (в том числе и в состоянии клинической смерти) – проведение реанимационных мероприятий.
Реанимация – это непосредст
Методика непрямого массажа сердца
· Пострадавший должен находиться в горизонтальном положении на спине, на твердом и ровном основании; его голова не должна быть выше уровня груди; до начала непрямого массажа сердца следует приподня
Универсальный алгоритм действий при внезапной смерти взрослых
(по Guidelines 2000 for CPR and ECC).
1. Основные реанимационные мероприятия (базовая СЛР):
· Убедиться в отсутствии сознания у пострадавшего;
· Восстановить проходимость
СВЕРТЫВАНИЯ КРОВИ
Показатель
Норма в единицах СИ
Длительность кровотечения:
- по Дьюку
- по Айви
1-4 мин
1-7 мин
СИСТЕМА ДЫХАНИЯ
Жалобы больных с заболеваниями органов дыхания................................................... 62
Осмотр грудной клетки..................................................................
СЕРДЕЧНО-СОСУДИСТАЯ СИСТЕМА
Методы обследования больных с заболеваниями сердечно-
сосудистой системы.......................................................................................................... 143
Исследование печени и желчевыводящих путей
Жалобы больных с заболеваниями печени и желчевыводящих
путей, их патогенез…………………………………………………………360
Физикальное обследование больного……………………………………..363
Перкуссия, пальпа
Эндокринная система
Особенности обследования эндокринологических больных....................................... 502
Сахарный диабет.............................................................................
1122 0
Суставным синдромом (СС) принято называть комплекс, набор развивающихся вместе признаков какого-либо заболевания или заболеваний опорно-двигательного аппарата.
Причем характеризуется этот синдром не только болью, локализованной в области одного из суставов или сразу нескольких, но также:
- скованностью, в том числе утром или после периодов покоя;
- дефигурацией или деформацией сустава;
- неправильным или непривычным его положением.
Также дополнительно может меняться цвет кожи в области возникновения острого суставного синдрома, наблюдаться заклинивание, наличие узелков и другие нарушения функций.
Суставный синдром является частой причиной обращения людей в официальные медицинские учреждения. Он возникает вместе с 70 процентами всех болезней, в том числе с недомоганиями в области суставов и позвоночника. Именно болевые ощущения заставляют человека обратиться за помощью к врачу.
О чем свидетельствует суставной синдром, на какое заболевание указывает нужно выяснять по дополнительным признакам, истории болезни пациента, его предрасположенности, наследственности и сопутствующим заболеваниям.
Наиболее распространенной причиной сильных , требующих купирования и госпитализации, являются нездоровые процессы, протекающие в соединительных тканях суставов, а также их заболевания.
Перечень наиболее часто диагностируемых причин ОСС (острого суставного синдрома):
- или прилегающих тканей;
- вторичный СС, который является результатом хронических, повторяющихся аутоиммунных заболеваний;
- (как первичный, так и вторичный);
- последствия травм суставов, кожно-мышечной ткани;
- проблемы в обменных процессах позвоночника;
- врожденные болезни суставов или позвоночника.
Для уточнения причин суставного синдрома требуется дифференциальная диагностика.

Дифференциальный диагноз
При постановке столь сложного диагноза, который связан с суставным синдромом, и при наличии подозрения на ревматическое заболевание () процесс диагностирования сталкивается с проблемой разграничения указанного заболевания и нарушений обменно-дистрофического характера.
Так, как лучше всего диагностировать и лечить в первый год развития болезни, именно на ранних стадиях важно организовать прохождение необходимых обследований, чтобы установить верный диагноз.
В артритам относятся такие их разновидности:
Также к этому перечню стоит отнести и не верифицированный артрит, а также тот, который возникает вместе с аутоиммунными заболеваниями.
В свою очередь к обменно-дистрофическим заболеваниям относятся все виды первичных , в том числе . При возникновении вторичного артроза обычно причиной повторного развития болезни и на ее фоне – суставного синдрома – являются воспалительные процессы, протекающие в области больного сустава.
И, наконец, еще два процесса могут вызвать СС, относимые к обменным нарушениям – это (между приступами) и обменно-дистрофические болезни позвоночника.
Помочь установить верный диагноз или для начала отнести болезнь к первой или второй из упомянутых выше групп может дополнительная информация следующего характера.
Нет ли скованности суставов с утра на время, более чем один час? Если да – это первая категория болезней – . Еще признаки, указывающие на группу артритов: симметричные поражения суставов, часто это именно пястно-фаланговая зона.
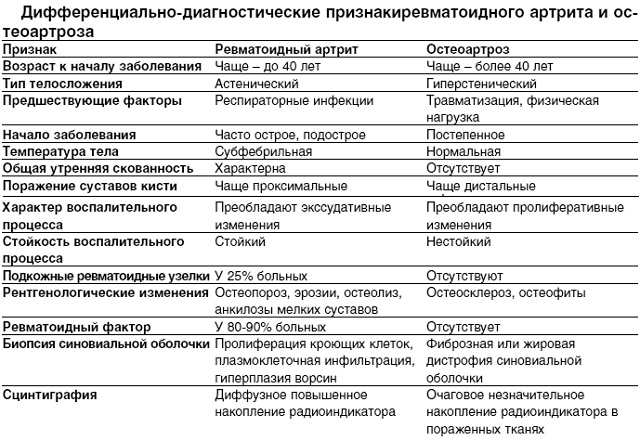
Следует помнить, что при обследовании на ранних этапах могут еще не быть полезными, так как ничего не будет видно ни на одном снимке. На иных стадиях течения болезненных изменений после проведения рентгена обнаруживаются изменения в строении суставов, их смещение, кисты и другие образования, в том числе эрозивные.
Инфекционные корни
При явной связи боли в суставе с перенесенной ранее инфекцией ставится диагноз постинфекционный артрит. Важно убедится в отсутствии любой инфекции в момент развития острого суставного синдрома.
Ведь в противном случае болевой синдром будет именно прямым проявлением, причем совсем иной болезни, а не вторичным фактором, который появился лишь через определенное время после первичной причины. Какие инфекционные “корни” есть у суставного синдрома?

При подагре – весьма распространенном заболевании отмечается связь изменения и возникновения болей в суставах.
Особенностью этой болезни является частая несимметричность, начало идет с фаланговой части, развитие проявляется в поражении других суставов организма.
Если подозревается наличие болезни Шенляйн-Геноха, еще одним добавочным признаком становится обычно мелкоточечная сыпь, локализованная внизу голени.
Если артрит возникает на фоне других болезней – например, аутоиммунных, так он и называется – “аутоиммунный артрит”. Отличительной чертой такого положения дел больного является наличие букета жалоб на разные органы и части тела: сердце, почки, кожа, мышцы.
При затруднении диагностирования останавливаются на временном определении болезни – не дифференцированный артрит. После некоторого количества наблюдений у ревматолога возможна постановка более точного диагноза.
Когда артроз поражает один сустав, соответственно ОСС локализуется в одном месте и называется заболевание: “ ” – для тазобедренного сустава, “ ” – для коленного. Если “болеют” несколько суставов сразу – это .
Анализ клинической картины
Для каждой болезни, характерной при суставном синдроме, есть ряд клинических проявлений, по которым и отличается, пусть и не всегда, течение того или иного заболевания:
Спондилоартрит наблюдается без придания его дискам неподвижности или инвалидности.
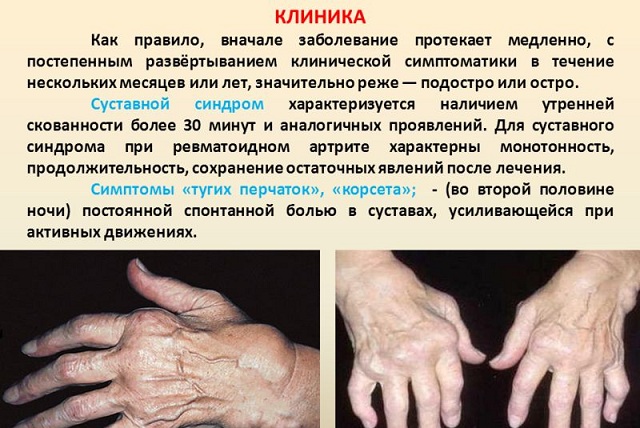
Кроме внешнего состояния и анализов, а также их медицинской интерпретации, истолковывают результаты исследований совместно с учетом жалоб и характера болевого, суставного синдрома. Также делают гониометрию, применяют визуализирующие и индикаторные методы.
Инструментальные методы диагностики
 Гониометрия – безболезненный метод диагностики, который реализуется с помощью измерения углов, на которые могут поворачиваться конечности или части тела за счет своих суставов и дисков. Эта диагностика функций и возможностей суставов проводится при помощи специально для этих целей предназначенных инструментов.
Гониометрия – безболезненный метод диагностики, который реализуется с помощью измерения углов, на которые могут поворачиваться конечности или части тела за счет своих суставов и дисков. Эта диагностика функций и возможностей суставов проводится при помощи специально для этих целей предназначенных инструментов.
Что подразумевают под названием “индикаторные” методы исследования? Это такие процедуры, которые призваны отобразить каким-либо удобным способом информацию касательно состояния здоровья органа или организма.
К индикаторным методам относятся исследования на предмет наличия воспалительного процесса и общих факторов его протекания. В этом врачам помогают лабораторные исследования. Например, анализ крови и соответствующие заболеваниям вещества и частицы, которые своим наличием, отсутствием или количеством показывают, что происходит в организме.
Оценка внешнего состояния путем визуального осмотра называется . Этот процесс внимательного детального исследования с помощью зрительного аппарата также добавляет большое количество информации в анамнез больного человека.
Раннее диагностирование воспалительного процесса, как одного из частых факторов суставного синдрома – один из главных шагов на пути к правильному диагнозу и выздоровлению.
Немаловажным зачастую в комплексном исследовании провести проверку синовиальной жидкости сустава. Это позволяет сказать, что входит в состав этого важного элемента здорового нормального существования человеческого организма. При наблюдении на снимках при проведении медицинской диагностики кальцинирование связок, это говорит о .
Иногда может помочь тепловидение (термография) – метод исследования тканей инфракрасными излучениями, когда проводят дистанционное измерение температуры внутри сустава или в его недосягаемом месте.
На остове карты, составляемой из набора температурных показателей, проставляемых на специальной бумаге, делают выводы про течение болезни или вносят корректировки, уточнения в диагноз.

Подход к терапии
Из всего многообразия методов терапии суставного синдрома выделяют две большие группы:
- базисное;
- симптоматическое лечение.
В состав последней группы входят противовоспалительные лекарства, обезболивающие, как в таблетках, так и инъекции, к которым  прибегают в случаях острой нужды купирования синдрома. К первым относятся такие: , Целекоксиб, Ацеклофинак, Дикловит, .
прибегают в случаях острой нужды купирования синдрома. К первым относятся такие: , Целекоксиб, Ацеклофинак, Дикловит, .
При купировании сильного болевого синдрома используют также специфические препараты, которые могут применяться при других заболеваниях и состояниях, анальгетики разной природы.
Глюкокостеройдные препараты, применяющиеся при суставном синдроме: Преднизолон, Дексаметазон, Триамциалон.
При назначении врачом того или иного препарата пациент обязательно должен наблюдаться некоторое время у специалиста и пройти все нужные исследования, в том числе анализ и инструментальные исследования.