Болит слева под ребрами что делать. Боль только слева без нажатия. Ишемическая болезнь сердца или стенокардия.
Боль слева под ребрами, слева от центра живота – не специфический симптом, так как он выступает признаком конкретной патологии внутреннего органа или нервной системы . При диагностике причины такого симптома человек должен точно назвать характер и место болевого синдрома, чтобы врач смог правильно установить основное заболевание. Рассмотрим подробнее, что может вызвать боль в левом подреберье.
Что может вызвать боль в подреберье?
Боль под ребрами спереди может возникать при следующих заболеваниях: межреберная невралгия, ишемия сердца, патологии селезенки, гастрит, панкреатит поджелудочной железы, мочекаменная болезнь.
Межреберная невралгия
Боль под ребрами слева может указывать на межреберную невралгию, а именно на защемление нерва. При этом не только болят ребра, но и болит слева в груди, то есть в области сердца. Нередко ощущается дискомфорт и в лопатке. Межреберная невралгия может возникать не только в левом подреберье, но и в правом. Так может наблюдаться как резкая , так и резкая боль под левым ребром, особенно, при нажатии.
По мнению многих специалистов, данное заболевание возникает на фоне остеохондроза. Но остеохондроз – не всегда первопричина. Имеются и другие недуги, которые провоцируют защемление нерва и . К таковым можно отнести:
- рефлекторная реакция, которая выступает следствием смещения межпозвоночного диска;
- поражение позвоночно – двигательных сегментов;
- симптом боли при сколиозе – искривлении позвоночного столба;
- если сместились позвонки;
- если имеется опухоль внутреннего органа, которая – причина сдвига межпозвоночного диска или самого позвоночника.
Кроме заболеваний боль в груди слева и под ребрами может быть следствием излишней физической нагрузки, подъема тяжестей, резкого движения. Чтобы предотвратить боль после нагрузок, необходимо предварительно делать разминку. При внизу возникает приступами по несколько минут. Синдром боли не постоянен.
Перед тем, как начать лечение, врач проводит полную диагностику, чтобы поставить точный диагноз. При левосторонних болях назначают эхокардиограмму, чтобы исключить болезни сердца. Также проводят рентген позвоночника, УЗИ, анализ крови.
Чтобы устранить боль в груди слева, назначают противовоспалительные и обезболивающие средства. Если межреберная невралгия является следствием иной болезни, все силы направляют именно на ее устранение. Также необходимо проводить лечебную физкультуру и прогревания пораженного участка. Активно используют физиотерапию, например, воздействие на пораженную область ультрафиолетовыми лучами.
Ишемия сердца
Еще одна причина такого симптома, как боль в груди слева, - ишемическая болезнь сердца. Ишемия сердца – болезнь, которая заключается в нарушении кровообращения миокарда, что вызвано недостаточным поступлением к сердцу кислорода. Препятствовать такому потоку кислорода может атеросклероз. У женского пола ишемия встречается гораздо чаще. Это можно объяснить тем, что организм женщин содержит некоторые гормоны, которые препятствуют возникновению атеросклероза. Когда наступает менопауза, гормональный фон меняется и тем самым увеличивается риск возникновения патологии.

Боль под лопаткой слева и спереди в области сердца, а также в подреберье может быть колющей, пекущей или сжимающей. При этом боль может возникать нежданно и исчезать спустя несколько минут. Кроме боли может возникать одышка, общая слабость, а также может нарушаться сердцебиение. Помимо физических симптомов могут наблюдаться и психологические, например, беспричинный страх и тревога.
Обязательна для постановки диагноза электрокардиография, которая способствует определению сократительной активности мышц и кровотока. Также назначают проведение биохимического анализа крови.
Лечение ишемической болезни сердца заключается в приеме антиагрегантов, которые помогают улучшить приток крови к сердцу, а также адреноблокаторов, которые способствуют снижению частоты сокращений мышцы сердца. Препараты фибраты и статины помогают бороться с атеросклеротическими бляшками. Не только медикаментозное лечение ишемии необходимо в данном случае. Так, необходимо соблюдать умеренную физическую нагрузку на организм.
Чтобы предотвратить развитие такого недуга, рекомендовано исключить из повседневной жизни курение и алкоголь, сбалансировано питаться и регулярно заниматься спортом. Также необходимо регулярно следить за весом тела и осуществлять контроль над артериальным давлением.
Патологии селезенки
Синдром боли при заболеваниях селезенки может иметь различный характер:
- Режущий характер дискомфорта свидетельствует о том, что нарушена целостность органа, например, в результате травмы. При этом у человека возникает холодное потоотделение, бледнеет кожа, понижается артериальное давление, возникает тошнота, рвота.
- Тянущая боль с иррадацией в поясницу может указывать на инфаркт органа, который выступает следствием инфекционной болезни или тромбоза сосудов.
- Дискомфорт с иррадацией в плечевой отдел и грудную клетку указывает на абсцесс органа – возникновение гнойного очага, что сопровождается лихорадкой, повышением температуры.
- Нестерпимая боль с явным увеличением органа, что можно заметить при пальпации, может указывать на туберкулез органа.
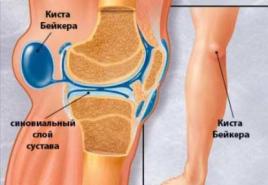
- Тупая боль может свидетельствовать о наличии кисты в органе. Симптомы в этом случае таковы: зуд кожи, крапивница.
Лечение зависит от того, какое заболевание селезенки диагностировал врач.

Гастрит
Гастрит – воспалительный процесс в желудке, затрагивающий его слизистую оболочку. Возникает ноющая боль слева под ребрами (в том числе, сзади слева), а также нарушается функционирование почти всех органов ЖКТ. Возникнуть гастрит может, если человек неправильно питается, голодает, любит острые блюда и злоупотребляет ими, а также имеет пристрастие к алкоголю. Дать толчок к развитию заболевания может сильный стресс, что называет гастрит в этом случае стрессовой болезнью.
Кроме синдрома боли гастрит сопровождается отдаленной симптоматикой: плохим самочувствием, бессонницей, потерей аппетита и апатией. В качестве тяжелого осложнения болезни можно назвать внутреннее кровотечение и возникшую язву, что проявляется голодной болью, снижением веса, дискомфортом в животе и кишечнике. Также может возникнуть рвота.
- запрещено самовольное назначение приема аспирина, анальгина, а также других анальгезирующих препаратов, которые могут стать источником возникновения болезни;
- необходимо следить за пищей, которую принимает человек, чтобы избежать голодной боли и смягчить воздействие кислоты на желудок;
- дома можно делать отвары и настои с добавлением трав.
Лечение медикаментами включает в себя прием антацидных препаратов, которые понижают кислотность желудочного сока. Благодаря им не возникает изжога. Прием обезболивающих средств рекомендован лишь путем внутримышечного введения для предотвращения еще большего раздражения желудка. Также назначают прием противодиарейных, антисептических средств. В острый период заболевания рекомендована перетертая пища, обильное питье, соки из овощей.

Панкреатит поджелудочной железы
Заболеть левый бок может при развитии панкреатита поджелудочной железы – воспаления, которое вызывает отек органа, лихорадку, тошноту и рвоту. Наиболее часто заболевание возникает на фоне алкоголизма, генетической предрасположенности, аутоиммунных патологий, желчекаменной болезни. Также панкреатит возникает после травмирования органа или использования некоторых препаратов.
Основной симптом недуга – боль в области живота при нажатии, охватывающая верхний левый угол. Усиление боли наблюдается после приема пищи или питья, особенно, если пища была слишком жирной. Как правило, боль носит постоянный характер, присутствуя на протяжении нескольких дней. Иррадация боли происходит в спинной отдел и под лопатку. Кроме боли, тошноты и рвоты человек страдает икотой, несварением, пожелтением покрова кожи, возникновением сыпи на коже, вздутием живота, повышением давления.
Иногда диагностировать заболевание бывает достаточно сложно, ведь железа расположена очень глубоко. Как правило, диагностика включает УЗИ брюшной полости, компьютерную томографию, проведение эндоскопического ультразвукового исследования, магнитно – резонансной холангиопанкреатографии, денситометрии.
Кроме инструментальной диагностики назначают проведение лабораторных исследований: анализа крови, который поможет выяснить, насколько повышен уровень амилазы и увеличен уровень липазы в крови. Если имеется панкреатит, уровень показателей повышен, как минимум, в 3 раза.
Лечение такого заболевания проводится в стационаре и заключается в следующем:
- Проведение инфузионной терапии: внутривенного вливания лекарств, которые очищают кровь от токсинов.
- Прием обезболивающих лекарств (анальгетиков).
- Прием лекарств, способствующих разрушению ферментов железы.
- Прием лекарств, способствующих снижению панкреатической секреции.
- Прием гормонов.
- Прием противорвотных препаратов, спазмолитиков и антибиотиков.
Мочекаменная болезнь
Мочекаменная болезнь – недуг обмена веществ, который, как правило, возникает на фоне наследственности и характеризуется возникновением камней в мочевыводящих путях. Выделяют экзогенные и эндогенные причины возникновения заболевания. К экзогенным причинам можно отнести: химический состав воды, которую употребляет человек, ведение малоподвижного образа жизни, вредное производство. К эндогенным причинам относят: имеющаяся инфекция мочевыводящей системы, обменная болезнь (например, подагра), заболевание пищеварительной системы.
Основной симптом мочекаменной болезни – боль, которая, как правило, локализуется в области поясницы, но иррадирует в подреберье. Характер боли – тупой, ноющий или острый. Ныть пораженная область может в случаях езды, тряски, тяжелой нагрузки. Надавливание вызывает острую боль.
После необходимой диагностики врач назначает лечение, который может быть как оперативным, так и консервативным. Обязательно необходимо соблюдать диету. Так, рекомендовано употреблять не меньше двух литров жидкости за сутки. Также необходимо ограничить потребление пищи с превышенным содержанием животных белков, соли, пуриновых оснований, щавелевой кислоты.
В любом случае, боль в области левого подреберья – признак не естественный. Конечно же, лучше обратиться к врачу, чтобы не усугубить ситуацию.
Болевой синдром в подреберье является распространенным симптомом, встречающимся при разных заболеваниях. В качестве диагностической меры, способствующей выбору методики лечения, является определение точной силы, характера и локализации боли (справа или слева, спереди или сзади). Чаще боль возникает из-за поражения определенной болезнью желудка, который находится в верхней левой части живота.
Причины
В зависимости от локации болевого синдрома различают:
- Боли посередине живота слева под ребрами. Симптом говорит о развитии гастрита, сопровождающегося сильным воспалением в желудке. Интенсивная боль говорит о быстром развитии патологии, что может быть спровоцировано множеством причин. В этом месте болит при дисбактериозе, возникшем на фоне приема сильных антбиотиков.
- При внезапном начале боли и периодическом повторении колик справа подреберья подозревают изменения в печени, сопровождающиеся воспалением желчных каналов.
- Хронические патологии вызывают тупые, ноющие боли слева, не отпускающие длительное время. В правом подреберье такие болевые симптомы характерны для воспаления слизистой кишечника, затянувшегося холецистита.
- Схваткообразные колики свидетельствуют о мышечном спазмировании в ЖКТ при патологических изменениях.
Болезненность может ощущаться в разных местах справа сбоку. Каждая локация свидетельствует о развитии патологии определенного органа:
- Боли в средней верхней части живота указывает на дисфункцию и воспаление в толстом кишечнике.
- Боли ближе к пупку говорят о воспалении тонкой кишки - энтерите.
- Колики между ребрами со стороны спины указывают на воспаление плевры груди, развитие гнойного абсцесса в печеночной части.
- Редкие, непродолжительные колики в правом подреберье могут свидетельствовать не о патологиях, а о различных нарушениях:
- неправильное питание;
- длительные физнагрузки;
- неподвижное положение в наклоне вперед;
- травмы;
- постоперационные осложнения.
Острые боли в желудке под ребрами
Если ребро слева и справа болит с характерными кинжальными, резкими проявлениями, это говорит о наличии серьезной патологии, требующей мгновенной квалифицированной помощи и незамедлительного лечения:
- Инфаркт миокарда. Дополнительно проявляется холодным, липким потом, подташниванием, одышкой, головокружением вплоть до потери сознания. Движения тела усиливают болевые ощущения.
- Перфорация желудочной язвы. Сопровождается бледностью кожи, головокружением вплоть до потери сознания. Ощущения усугубляют любые движения.
- Разрыв селезенки. Патология провоцирует посинение пупочной зоны, отек век, резкое падение давления, жар.
- Ущемление желудка грыжей, которая находится в пищеводной диафрагме. Патология сопровождается подташниванием со рвотой, одышкой, синюшностью кожи, тахикардией, резким падением давления. В рвотных массах присутствуют примеси крови. Состояние усугубляется при поворотах, кашле и дыхании.
- Обострения мочекаменного заболевания. Вызывают тошноту со рвотой, появляется кровь в моче.
Острые колющие боли в правом или левом подреберье возникают при следующих заболеваниях:
- Увеличение селезенки, которая давит на органы при остром вирусном мононуклеозе. Болит область пупка, появляется жар, жажда, слабость, головокружение. Воспаляются лимфоузлы. Симптомы усиливаются при кашле, физактивности.
- Сухой плеврит слева. Сопровождается навязчивым кашлем, тяжестью и давлением в груди, цианозом лица и пальцев на руках. Боль усиливается при кашле, выдохе, поворотах и наклонах. Отечность приводит к тому, что легкие давят на диафрагму, следовательно, затрагивают желудок, который начинает болеть при наполнении едой.
Опоясывающие резкие боли свойственны другому перечню заболеваний:
- Межреберная невралгия. Появляется много болезненных мест на теле, особенно между ребрами, слабость, мигрени. Ощущения усугубляется при резких движениях, чихании, кашле, на вдохе, когда легкие расширяются и давят на нервы.
- Острый панкреатит. Патология сопровождается жжением в верхнем левом подреберье, рвотой с желчными примесями, механической желтухой, потемнением мочи. При употреблении тяжелой и раздражающей пищи, алкоголя, симптомы усиливаются. Боли могут перейти и на правую сторону.
- Остеохондроз, который находится в грудном отделе позвонка. Патология характеризуется разлитостью боли, онемением.
Хронические боли
Тупые, ноющие колики в правом или левом подреберье свидетельствуют об обострении хронических патологий:
- Гастрит, язва желудка. Болезни сопровождаются рвотой, тошнотой, нехарактерным привкусом во рту, изжогой, слабостью, повышенной потливостью. При несоблюдении диеты симптомы усугубляются.
- Колит. Патология сопровождается тошнотой со рвотой, лжепозывами к дефекации, диареей, урчанием, вздутием и метеоризмом, поносом.
- Начальные стадии воспаления селезенки. К болям присоединяется слабость, вялость, быстрая переутомляемость, снижение аппетита, расстройство вкуса, запоры/поносы, тошнота после еды.
- Инфекционно-воспалительная патология почечной системы - пиелонефрит. Проявляется тяжелейшей интоксикацией со слабостью, жаром, ознобом, болезненностью процесса мочеиспускания. Боли усугубляются при нарушении питания, переохлаждении во влажную и холодную погоду.
- Ишемия, стенокардия. Недуги сопровождаются нестабильностью пульса и давления. Проявляются тяжестью и жжением в грудной клетке, сильной одышкой. Симптомы усугубляются при физнагрузках, стрессах.
- Левосторонняя пневмония. Сопровождается сухим кашлем, болями в мышцах и голове, жаром, слабостью. Приступы сильного кашля усиливают боль, которая становится режущей.
Болезни ЖКТ, сопровождающиеся болью ребер
Колики в левом верхнем отделе живота характерны дисфункции пищеварительной системы. Симптом особенно характерен гастриту, язве желудка и 12-перстного отростка, панкреатиту и холециститу. При сильном обострении патологий болезненность ощущается и в правой части живота.
Гастрит
Болезненность носит тупой или резкий характер. Возникает боль спереди в ребрах. При гастрите воспаляется желудок с повышением или обычной величиной кислотности пищеварительного сока. Болевой синдром усиливается на голодный желудок, так как кислый пищеварительный сок разъедает стенки органа. Еда не ослабляет боль, а может усугубить, если пища будет слишком жесткой или кислой. Купировать пищевую боль в боку помогут крахмальные супы, кисели, которые оказывают обволакивающий эффект на стенки желудка. Признаки гастрита с повышенной кислотностью:
- изжога;
- неустойчивый стул;
- склонность к запорам.
При возникновении ноющих колик, сопровождающихся тяжестью под солнечным сплетением, развивается гастрит с заниженной кислотностью. Состояние усугубляется после еды. Характерные признаки патологии:
- горькая, кислая отрыжка с кусочками пищи;
- рвота, приносящая облегчение.
Из-за нарушенной всасываемости быстро снижается вес, повышается потливость, развивается хроническая анемия, дефицит витамина В12.
Язва желудка и ДПК
Этим патологиям свойственна резкая боль в левом подреберье и боку, которая возникает посередине живота и отдает в спину или поясницу. Приступы часто появляются ночью, в межсезонье (весной, осенью). Чтобы облегчить болевой синдром, пациенты прижимают ту часть живота, которая болит. Язвенная болезнь провоцирует боли на голодный желудок или через 2-3 часа после еды. Причиной колики может стать физическое перенапряжение, стресс.
Помочь желудку могут антациды. Пациенты улучшают состояние прикладыванием грелки, промываниями содовыми растворами. Дополнительными признаками язвы ДПК с желудком:
- изжога;
- метеоризм;
- запоры;
- мигрени;
- слабость;
- раздражительность;
- похудение.
Рак желудка
Первые стадии онкопатологии протекают бессимптомно и без болевого синдрома. У больного:
- снижается вес;
- меняются пристрастия в еде;
- появляется отвращение к мясу;
- желтеет кожа, склеры;
- появляется быстрая утомляемость.
На последних стадиях проявляется болевым синдромом посередине эпигастрии, в левом или правом боку под ребрами. В рак перерождается гастрит с заниженной кислотностью, полипы и язвенное поражение желудочной кардии.
Болезни поджелудочной
Острый панкреатит проявляется внезапной, невыносимой, опоясывающей коликой между ребрами. Болевой синдром характеризуется разлитостью, поэтому болит вся верхняя часть брюшной полости вплоть до зоны между обеими лопатками. Столь мощный дискомфорт провоцирует рвоту, которая усугубляет недомогание и боль. Тошноту со рвотой вызывает желание поесть и попить, поэтому во время приступа пациент должен придерживаться строгой голодной диеты.
Воспаление поджелудочной проявляется синюшностью кожных покровов, точечными кровоизлияниями у пупка, резким падением давления. Симптомы вызваны отравление кровотока железистыми ферментами.
Лечение и профилактика
Боли в животе, отдающие влево или вправо в бок и под ребра, любой интенсивности и характера должны насторожить человека, особенно при имеющихся хронических патологиях. Помимо желудка, в эпигастральной области расположены жизненно важные органы. Диагностировать причину может только специалист. Если болит левый или правый бок под ребрами, заниматься самолечением строго запрещено. Это может усугубить патологию и усилить симптомы. Перед выбором схемы лечения пациент направляется на обследование.
При инфаркте или разрыве селезенки, прободной язве, остром панкреатите требуется диспансеризация. Возможно применение хирургического и консервативного лечения, что зависит от тяжести обнаруженной патологии. Профилактические меры:
- отказ от чрезмерного употребления крепкого алкоголя;
- уменьшение количества жирной и соленой пищи;
- ежегодное медобследование;
- регулярный контроль посредством УЗИ хронических заболеваний для определения их степени развития;
- при возникновении первых болевых приступов под левым или правым ребром обращаться к врачу.
Боль под ребрами в левом боку встречается при острых и хронических заболеваниях внутренних органов, нервов, мышц. В проекции левого подреберья находятся селезенка, левый изгиб ободочной кишки, дно желудка, хвост поджелудочной железы, левая часть купола диафрагмы, межреберные нервы, нижняя доля левого легкого и плевра. Характер болевого синдрома помогает отличить одно заболевание от другого, назначить диагностическое обследование и определить тактику лечения.
Болит левый бок под ребрами сбоку, что это может быть? Обсудим в данном материале.
Виды боли сбоку в левом подреберье
Болевые ощущения могут отличаться интенсивностью, временем возникновения, зависимостью от физической активности, дыхания или приема пищи. Некоторые виды болевого синдрома свидетельствуют об обострении хронических процессов в организме и требуют проведения адекватной терапии. Острые боли в левом подреберье с высокой степенью интенсивности развиваются при неотложных состояниях. Таких пациентов необходимо незамедлительно доставить в стационар для проведения хирургического вмешательства и реанимационных мероприятий.
По интенсивности болевой синдром бывает:
- острый – постоянные интенсивные боли, вызывающие глубокие эмоциональные переживания, слабо купируются обезболивающими средствами;
- хронический – периодические боли низкой интенсивности, которые купируются обезболивающими лекарственными препаратами.
По характеру ощущений боли бывают:
- колющие;
- режущие;
- сверлящие;
- тупые;
- ноющие;
- распирающие;
- стреляющие;
- опоясывающие.
По очагу возникновению болевые ощущения бывают:
- висцеральные – возникают вследствие воспалительных процессов, травм и кровотечений из внутренних органов;
- мышечные – возникают в результате воспаления или травматического разрыва мышц передней брюшной стенки или грудной клетки;
- неврологические – возникают при воспалении нервных стволов;
- перитониальные – развиваются вследствие раздражения брюшины («острый» живот);
- отраженные – распространяются в область левого подреберья из отдаленных органов по нервным волокнам и требуют дифференциальной диагностики.
При возникновении острой не терпимой боли необходимо вызвать бригаду скорой помощи. В случае хронического болевого синдрома рекомендуют своевременно обратиться к врачу для диагностики заболевания и лечения.
Заболевания селезенки
Селезенка – это кроветворный орган. При воспалении характерно быстрое увеличение селезенки в размерах (спленомегалия), а при травмах высок риск разрыва капсулы органа с обильным кровотечением. Спленомегалия возникает при мононуклеозе, острой и хронической форме лейкоза, анемиях, гиперспленизме, гепатите и циррозе печения, ОРВИ.
При заболеваниях органа характерна распирающая, давящая боль в левом подреберье, которая не зависит от физической активности и приема пищи. При разрыве селезенки формируется участок синюшности вокруг пупка, появляется головокружение, тошнота, слабость. Боль в момент разрыва органа травматической или инфекционной природы носит острый режущий характер.
Заболевания кишечника
Патология тонкого кишечника приводит к висцеральным или отраженным болям в левом боку. Опухоль левого отдела ободочной кишки на поздних стадиях болезни вызывает ноющие боли, которые усиливаются чрез 2-3 часа после приема пищи. Болевой синдром протекает на фоне слабости, похудания, отвращения к пище. Для энтеритов характерны периодические тупые боли в левом боку, которые сопровождаются запорами и поносами, чувством переливания в животе, повышенным газообразованием. При язвенном колите и болезни Крона в кале появляется примесь крови.
Заболевания желудка
Гастрит и язвенная болезнь желудка вызывают боли в эпигастральной области и в левом подреберье. В случае гастрита, боли колющие, сверлящие, стреляющие, усиливаются после приема острой и жирной пищи. Характерно чувство тяжести в желудке, отрыжка тухлым или кислым, изжога, тошнота.
Язвенная болезнь проявляется голодными и ночными болями (усиление дискомфорта натощак), после приема пищи болевой синдром уменьшается. Характерны рвота с примесью крови, снижением веса тела, астенизация. Прободение язвы сопровождается кинжальной острой болью, рвотой, резкой слабостью, заторможенностью сознания, напряжением мышц передней брюшной стенки. Это острое состояние, требующее неотложной медицинской помощи и хирургического вмешательства.
Рак желудка вызывает отвращение к пище (чаще к мясным продуктам), постоянные ноющие боли в эпигастрии и левом подреберье, похудание, слабость, анемию. При прорастании опухоли в крупные нервные стволы возникает острый болевой синдром, который купируется только наркотическими анальгетиками.
Заболевания поджелудочной железы
Воспаление поджелудочной железы носит название панкреатит. Хронический панкреатит вызывает нарушение пищеварения и периодические боли в левом боку. Характерны поносы, стул жирной консистенции с комочками не переваренной пищи, метеоризм. Боль колющего, распирающего, стреляющего характера, возникает через 1-1,5 часа после приема пищи. Часто болевой синдром становится опоясывающим – спазматическая боль сдавливает «кольцом» левое и правое подреберье.
Острый панкреатит относится к опасным состояниям с высокой степенью летальности (до 60%). Появляется острая боль высокой степени интенсивности, тошнота, рвота без облегчения состояния, повышение температуры тела до 39 градусов, озноб, потеря аппетита, жидкий частый стул. Заболевание обычно развивается после обильного приема острой или жирной пищи, злоупотребления алкоголем. При возникновении острого панкреатита больного необходимо срочно доставить в больницу для диагностики и терапии.
Рак поджелудочной железы в течение длительного времени протекает бессимтомно. Иногда появляется жидкий стул, тошнота, рвота после обильного приема пищи. Первым признаком заболевания часто становится желтушность кожи и склер в результате сдавливания опухолью желчных протоков. Боль в левом подреберье возникает на поздних стадиях заболевания постоянно или периодически. Болевой синдром тупой, распирающий, не зависит от приема пищи, реже интенсивный – вследствие прорастания опухоли нервных стволов. Часто сопровождается рвотой и отказом от пищи.
Заболевание мышц
Воспаление мышц – миозит может сопровождать болями в левом боку. Болевой синдром простреливающий и схваткообразный, усиливается при растяжении мышечных волокон во время наклона в противоположную сторону. При прощупывании пораженных мышц определяют болезненное уплотнение. Воспаление диафрагмы чаще возникает при врожденных или приобретенных грыжах. Тупая или жгучая боль развивается при прохождении пищи по пищеводу и наклонах тела после еды. Болевой синдром обычно возникает за грудиной, но может распространяться на левое подреберье.
Межреберная невралгия
Воспаление межреберных нервов принято называть межреберной невралгией. В большинстве клинических случаев заболевание развивается при опоясывающем герпесе. Возникает острая жгучая боль, которая локализуется в левом подреберье, может распространяться на спину в область лопаток и позвоночника. Дискомфорт усиливается при наклоне в сторону поражения. Впоследствии в межреберных промежутках формируется герпетическая сыпь – мелкие сгруппированные пузырьки с прозрачным содержимым.
Заболевание левого легкого
Боль в левом боку может появляться при левосторонней нижнедолевой пневмонии с вовлечением в патологический процесс плевры. Возникает режущая, колющая, сверлящая боль в области левого подреберья, которая усиливается на высоте вдоха. Для пневмонии характерно повышение температуры до 40 градусов, одышка, слабость, сухой или продуктивный кашель, хрипы при выслушивании дыхания.
Сухой плеврит вызывает болевой синдром на высоте вдоха, при этом симптомы со стороны легких отсутствуют. Опухоль левого легкого с распространением новообразования на плевру характеризуется болью в левом боку при дыхании, быстрым снижением массы тела, кровохарканьем, слабостью и сонливостью.
Заболевания сердца
При инфаркте миокарда болевой синдром возникает в левой половине грудной клетки, между лопатками, отдает в руку на стороне поражения. Атипичное течение заболевания приводит к возникновению отраженной боли в левое подреберье. Отмечают острые, схваткообразные, простреливающие боли в левом боку высокой интенсивности, одышку, страх смерти, сердцебиение, онемение левой руки. Прием нитроглицерина или обезболивающих средств не приносит облегчения состояния.
При появлении болей в области левого подреберья необходимо обратиться к врачу для обследования и назначения терапии. Своевременная консультация специалиста снижает риск прогрессирования болезни и развития осложнений.
Боль в левом подреберье - это возникающие в области живота или спины, левом боку под ребрами болевые или неприятные ощущения. Моментов, когда болит в левом подреберье, существует множество, как и причин, вызывающих подобное состояние организма. В целом в медицине выявлено, что боли в левом подреберье спереди или дискомфортное состояние в левом подреберье сзади могут быть вызваны как патологией, так и механическими повреждениями. Кроме того, стоит различать характер этих болезненных ощущений. Так, тупая боль в левом подреберье может указывать на всевозможные нарушения органов области желудочно-кишечного тракта, селезенки. Ноющая боль в левом подреберье может указывать на всевозможные сбои, связанные с сердечно-сосудистой системой.
1 Причины боли в подреберье
К области левой стороны подреберья относятся внутренние органы, например, левая желудочная и диафрагмальная часть, кишечная петля, мочеточник, левая почка, селезенка и поджелудочная железа. Именно по этим причинам в большинстве своих проявлений тупая ноющая боль в левом подреберье сзади или же спереди начинает проявлять себя в силу поражения этих органов. Постоянная боль в этой локации может говорить о присутствии каких-либо недугов хронического характера. Кроме того, нередкостью являются и сильные болевые ощущения в подреберье после еды. Такое положение указывает на поражение области ЖКТ.
Человеческий организм представляет собой сбалансированную и отлаженную систему. Поэтому любое появление дискомфортного состояния не является случайностью. В целом можно сказать, что, если наблюдается дискомфорт в левом подреберье, организм пытается передать мозгу, что в каком-то органе этой области существует либо сбой, либо ему нанесен некоторый урон. Поэтому не стоит оставлять без внимания появления неприятных ощущений в данной локации. Кроме того, если болит в левом подреберье в период после еды, стоит начать волноваться, так как такое положение вещей не является нормой. Стоит воздержаться от самолечения, так как неизвестно к чему это может привести в итоге.
Если болит после еды, необходимо постараться определить характер болевых ощущений максимально точно, так как это облегчит врачу установление диагноза. После точного выявления характера болей можно с большей точностью определить причину их появления.
Острая боль может стать итогом нарушения циркуляции крови в этой области. Нарушение кровообращения приводит к кислородному голоданию и нехватке питательных веществ. Вследствие такого стечения обстоятельств происходит сбой трофики нервных окончаний, что и провоцирует появление болезненного ощущения в левом подреберье. Дискомфорт или тяжесть в левом боку может появиться и в силу образования отека. В целом тяжесть в левом боку может появиться по разнообразным причинам, точный диагноз может установить только квалифицированный врач.

2 Характер боли
Прежде чем предпринимать какие-либо действия, необходимо определить характер появившихся неприятных ощущений. Боль в своих проявлениях многообразна, и в каждом отдельно взятом случае будут свои причины появления. Боль может быть колющая, тупая, ноющая, режущая, кинжальная, острая, жжение - в левом боку могут появиться все перечисленные виды боли. Кроме того, в некоторой степени локализация боли также иногда отличается. Боль может появиться именно в области живота (или же спины). Стоит отметить, что в зависимости от характера боли можно определить, к какому врачу обратиться за точной диагностикой.
3 Колющая боль
Колющие боли могут появляться и у совершенно здоровых людей после или вовремя проведения физических упражнений. Так, колики могут появиться во время бега, прыжков, быстрой ходьбы, тренировочного фитнеса и других физических упражнений. Болевые ощущения такого рода не опасны и не должны вызывать вопроса о том, что может их вызвать. Такое состояние может указывать только на то, что человек мало разминался перед выполнением физических упражнений. Кроме того, такое ощущение обычно проходит очень быстро. Колющая боль, отдающая в спину, не сильно опасна, так как появляется после резкого движения при выполнении упражнений.
Боль является сигнальной системой, которая "оповещает" человека о возможных нарушениях в организме. Однако интенсивность болевого синдрома не всегда отражает тяжесть состояния. Это зависит от особенностей иннервации той или иной системы, чувствительности рецепторов. Именно поэтому нужно неотложно обращаться к врачу, если что-то болит, а не игнорировать тревожные сигналы своего тела и не ликвидировать их обезболивающими препаратами, не зная причин.
Существует множество причин, способных вызвать боль слева под ребром: от вполне распространенных до редких случаев. Некоторые из этих причин могут быть очень серьезными и даже угрожать жизни пациента.
Заболевания селезенки
Увеличение (спленомегалия)
Патологические состояния, характеризующиеся увеличением данного органа (гипертрофией), вызывают появление болевого синдрома в левом подреберье.
В ткани представлено немного чувствительных рецепторов, однако капсула органа реагирует на процессы растяжения за счет наличия в ней барорецепторов. Именно по этой причине боль тупого характера чаще всего возникает при значительном увеличении объема селезенки.
Травма, в результате которой происходит разрыв капсулы, характеризуется болезненностью в левой стороне подреберья, которая усиливается при вдохе и резких движениях.
Помимо этого, появляются и другие симптомы внутрибрюшного кровотечения: учащение пульса, головокружение, падение давления, резкая боль при нажатии под левым ребром, напряжение мышц брюшной стенки.
Заболевания кишечника
В животе слева расположена петля перехода поперечной ободочной кишки в нисходящий отдел толстого кишечника. При возникновении воспалительных процессов в стенке кишки (колита) появляются болезненные ощущения.

Расширение стенки кишки при метеоризме (гиперпневматизация) приводит к появлению тянущих неприятных ощущений. Легкое прикосновение вызывает их усиление за счет растяжения стенки кишки.
Непроходимость толстого кишечника проявляется интенсивными болями, которые усиливаются при нажатии на живот. Характерно вздутие кишечника, а также появление тошноты, рвоты, поносов , запоров и общих симптомов интоксикации организма.
Опухоль поперечно-ободочной кишки проявляется тем, что у пациента долго болит слева под ребрами, неприятные ощущения постепенно (в течение нескольких месяцев) усиливается.
Спаечная болезнь
Любое оперативное вмешательство на пространство брюшной полости чревато развитием спаечного процесса. Причем метод оперативного вмешательства не всегда имеет значение (открытый доступ или лапароскопический).
Доказано, что спайки развиваются в тех случаях, когда в брюшной полости скапливается воспалительный экссудат (жидкость).
При расположении спайки между стенкой толстой кишки и передней брюшной стенкой в области левого подреберья возникают болевые ощущения, усиливающиеся при перистальтике кишечника.
Патология поджелудочной железы
Поджелудочная железа состоит из головки, тела и хвоста. При патологических процессах, возникающих в хвосте поджелудочной железы, слева появляются болевые ощущения. Обычно пациент жалуется на глубокую боль в животе , которая появляется после нарушения диеты (прием жирной пищи).
Заболевания желудка
Большая часть желудка (примерно 80 %) расположена в левой стороне от срединной линии. По этой причине его заболевания могут привести к появлению болезненности в левом подреберье спереди.
Вызвать болевой синдром могут следующие нарушения в работе желудка:
- Воспаление (гастрит) вызывает боль тянущего характера, усиливающуюся при погрешностях в диете.
- Язвенная болезнь в области большой кривизны желудка нередко вызывает болезненные чувства под ребрами. Для язвы характерно появление так называемых "голодных" болей, которые появляются через 4-5 часов после еды.
- Перфорация язвы проявляется возникновением резкой "кинжальной" боли в области подреберья.

Редкие диафрагмальные грыжи
Диафрагма - мышечный орган, который имеет несколько физиологических отверстий, через которые проходят сосудистые пучки, пищевод, аорта и др.
В редких случаях встречаются грыжи реберно-грудинного треугольника диафрагмы, при которых происходит ущемление стенок кишки. При появлении такой грыжи в левой стороне болезненное чувство будет локализоваться в проекции подреберья.
Болезни опорно-двигательной системы
Воспаление мышц (миозит), а также межреберная невралгия могут проявляться болью в пространстве под ребрами слева, которая обычно носит ноющий характер. Характерно ее усиление при движении, наклонах в сторону, при глубоком вдохе.
Иррадиация (отражение) боли от органов грудной клетки
Иногда некоторые заболевания органов, расположенных в грудной клетке, проявляются болями под ребрами. К ним относятся: ишемическая болезнь сердца, левосторонняя нижнедолевая пневмония, левосторонний плеврит, перикардит.
Классическим примером иррадиации является абдоминальная форма инфаркта. При данной патологии у пациента болит не в грудной клетке, а под ребрами слева. По данным статистики примерно 5% случаев инфаркта миокарда протекают с подобным синдромом.

Зеркальное расположение органов брюшной полости
У одного из 10000 человек встречается данная патология: органы расположены зеркально. Иначе говоря, печень локализуется слева, а селезенка - под правым ребром.
У людей с подобным расположением органов болезненность слева будет сигнализировать чаще всего о патологии печени и желчного пузыря. Но, к счастью, такое встречается крайне редко.
Брюшная беременность
Встречается не более, чем в 0,5% от всех случаев беременности вне полости матки. Однако плодное яйцо при брюшной беременности часто прикрепляется к полнокровным, хорошо кровоснабжаемым органам, к которым относятся селезенка, брызжейка кишечника, печень.
В редких случаях болеть в левом подреберье может из-за с брюшной беременностью. Несмотря на кажущуюся абсурдность этой ситуации, в медицине были зарегистрированы подобные случаи.
Причинами появления болезненности в левом подреберье могут стать различные патологические процессы. Некоторые из них требуют проведения интенсивной терапии или даже хирургического вмешательства (разрыв селезенки, перфорация язвы желудка и др).
Любые симптомы должны стать причиной обращения к врачу. Только грамотный специалист может правильно установить, почему возникает болевой синдром, сопоставив его с другими проявлениями различных патологий, и назначить эффективное лечение.