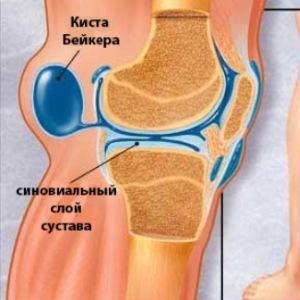
Шейная миелопатия код по мкб 10. Сосудистая миелопатия
Миелопатия.
Миелопатия (МП) – патологическое состояние, развивающееся в спинном мозге вследствие хронического недостаточного кровоснабжения (ишемизации) его участков по различным причинам, приводящая к появлению неврологической симптоматики в зависимости от уровня поражения.
Код по МКБ-10
- G95.1 (сосудистые миелопатии)
- G95.9 (болезнь спинного мозга неуточненная)
Причины
В зависимости от этиологии (причинного фактора) выделяют несколько типов миелопатий:
Алкогольная МП
Развивается, как правило, вследствие дистрофических изменений позвоночника, которые возникают и усугубляются при частых падениях и травмах шеи лиц, находящихся в состоянии алкогольного опьянения. Кроме этого, важную роль в ишемическом повреждении спинного мозга (СМ) играет воздействие на организм самого алкоголя (этанола), причем систематически и в больших количествах с последующим развитием дегенерации СМ (чаще поражаются боковые и задние столбы).
Для подобного вида МП характерно возникновение спастического парапареза (имеется сочетание ослабленности двигательной активности с непроизвольным- спастическим напряжением мышц).
Парапарез- это снижение мышечной силы в обоих нижних или верхних конечностях. Подробнее о силовых парезах .
Миелопатия- как осложнение при артериите Такаясу
МП может развиваться при артериите или болезни Такаясу (аутоиммунной воспалительной болезни, поражающей аорту и ее ветви), синдроме Шегрена (аутоиммунной болезни соединительной ткани, поражающей железы с развитием генерализованной сухости слизистых оболочек), лимфогранулематозе (злокачественной болезни лимфоидной ткани), злокачественных новообразованиях (в качестве паранеопластического синдрома – проявления опухоли из-за продукции ею биологически активных веществ), при введении препарата цитарабин (антиметаболит пиримидинового обмена, применяющийся при лечении лейкозов) эндолюмбально (в эпидуральное пространство – между дуральной мозговой оболочкой и желтой связкой).
Пострадиационная МП (как следствие лучевой терапии)
- Ранняя – возникает через несколько недель после лечения, когда облучается область шеи;
- Поздняя – 1ая форма – прогрессирующая (подострое течение, состояние утяжеляется в течение нескольких месяцев, реже – годами; без спонтанного выздоровления); 2ая форма – синдром двигательного нейрона (развивается часто, когда облучается пояснично-крестцовая область реже – краниоспинальная; характерно появление белка в ликворе, или цереброспинальной жидкости; на электромиограмме участки разной степени денервации; возможна стабилизация дефекта).
Спондилогенная, дискогенная шейная МП

Развивается вследствие компрессии (сдавления) СМ – имеется поражение передних рогов и вентральных отделов боковых столбов с пирамидными пучками при их сдавлении опухолью, задними остеофитами (разрастаниями костной ткани), грыжеобразованием межпозвоночного диска или гипертрофированной желтой связкой.
То есть это осложнение может развиваться на фоне прогрессирования дегенеративно-дистрофического заболевания шейного отдела позвоночника.
Дисциркуляторная ишемическая МП
Когда внутренняя и наружная оболочки сосудов СМ пролиферируют (утолщаются), что приводит к вторичным нарушениям околоспинномозгового и обходного (коллатерального) кровообращения.
Провоцируют пролиферацию тяжелая физическая активность, травматические и стрессовые воздействия, атеросклеротические изменения, инфекционно-воспалительные заболевания и оперативные вмешательства. Чаще в патологический процесс вовлекается шейный, реже – поясничный отдел позвоночника. Протекает длительно, со стабилизацией в течение 6-10 лет.
ВИЧ-ассоциированная (вакуольная) миелопатия
Развивается примерно у 20% пациентов с ВИЧ вследствие демиелинизации и спонгиозной дегенерации в спинном мозге с вовлечением боковых и задних столбов.
Клиническая картина (симптомы) при миелопатии разных отделов спинного мозга
Любая ишемия в организме может сопровождаться приступами болей и МП не исключение.
При облучении шейной области – симптом Лермитта (ощущение, при котором при сгибании или разгибании шеи как будто вдоль позвоночного столба проходит электрический ток с последующим переходом на руки или ноги), сохраняющийся неделями или месяцами с последующей регрессией. Также этот симптом встречается и при . Появляется вследствие демиелинизации задних столбов СМ.
Спондилогенная компрессионная шейная миелопатия проявляется спастикоатрофическим парезом рук и спастическим парезом ног в совокупности с расстройствами глубокой чувствительности ног (вибрационной, мышечно-суставной, двухмерно-пространственной и кинестетической), гипорефлексией.
Реже развивается симптомокомплекс, как при боковом амиотрофическом склерозе, только без вялых парезов рук, фасцикуляций и бульбарных расстройств.
Если остеофиты образовались в просвете позвоночного канала и сдавливают позвоночную артерии (ПА), травмируя и спазмируя ее стенку, развивается синдром позвоночной артерии.
Если синдром ПА двусторонний, то нарушается кровообращение в вертебробазилярном бассейне (ВББ) с развитием головокружений, рвоты, атаксии (шаткой походки), изменениями зрения и даже жизненно важных функций.
Ранняя радиационная МП характеризуется вначале синдромом Броун-Секара (развивается из-за поражения половины поперечника СМ и проявляется выпадениями глубокой чувствительности на стороне очага и выпадениями поверхностной – на противоположной очагу стороне тела), который впоследствии прогрессирует до парапареза или тетрапареза.
Поздняя радиационная МП проявляется вялыми параличами с фасцикуляциями (подергиваниями мышечных волокон) и атрофией без нарушения чувствительности и функций тазовых и половых органов.
Вакуольная миелопатия характеризуется двигательными расстройствами, в основном в нижних конечностях, реже – дополнительно и в верхних. Также сочетается с проводниковыми нарушениями чувствительности (глубокая – на стороне поражения, поверхностная – на противоположной), боли отсутствуют, имеются нарушения в познавательной деятельности.
Поскольку поражение диффузное (массивное), а не сегментарное, выявить точный его уровень не представляется возможным.
МП шейного отдела
Таким образом, шейная МП характеризуется спастическими параличами или парезами ног и атрофическими – рук, расстройствами всех видов чувствительности ниже очага поражения проводникового типа, задержкой мочеиспускания и дефекации, синдромом Горнера (птоз, миоз, энофтальм), нарушениями функций дыхательных мышц, тетрапарезом или тетраплегией, гипорефлексией.
МП грудного отдела
Для МП грудного отдела характерно наличие нижней параплегии или парапареза, патологических рефлексов и изменения чувствительности ниже очага повреждения, отсутствие брюшных рефлексов или исчезновение нижних и средних, а снижение верхних.
МП поясничного отдела
При поражении поясничного отдела возникают вялые параличи или парезы мышц верхних отделов ног, исчезают коленные, но повышаются ахилловы рефлексы, имеют место патологические рефлексы (Россолимо и др.), нарушается вся чувствительность ниже паховых складок.
Лечение и реабилитация
 Миелопатия реабилитация.
Миелопатия реабилитация.
Лечебно- реабилитационные мероприятия обязательно должны сочетаться с медикаментозной или хирургической терапией основного заболевания. Так, оперативное лечение показано при операбельных опухолевых процессах и остеофитах позвоночника.
При радиационной миелопатии используются глюкокортикостероиды. Если имеется атеросклеротическое поражение сосудистого русла, рекомендуется прием средств, снижающих холестерин, его атерогенные фракции (липопротеиды низкой и очень низкой плотности), триглицериды – статины и фибраты в сочетании с антиатерогенной диетой.
Нарушение соотношений фракций холестерина, которые приводят к прогрессированию атеросклероза называется .
С целью улучшения кровоснабжения спинного мозга используются вазоактивные препараты: ангиопротекторы, ноотропы, нейромедиаторы. При алкоголизме рекомендуется систематическая психотерапия, анонимное участие в клубе людей, страдающих алкогольной зависимостью, витаминотерапия (B6, В1, В12, РР).
Так или иначе, любое лечение должно быть направлено на устранение фактора, который приводит к ишемии проводящих путей спинного мозга, ее устранению и предупреждению ее развития в будущем.
Особая роль отводится ранним восстанавливающим мероприятиям (проведение лечебной гимнастики; общеукрепляющих и дыхательных упражнений; физиотерапевтических процедур – электростимуляции, методов биологической обратной связи; массажа; иглорефлексотерапии; кинезотерапии).
Один из главных способов восстановления двигательных нарушений- лечебная физкультура (кинезиотерапия), зачастую, требует внимания, усердия и регулярного выполнения пациентом данных инструктором рекомендаций- под его контролем (с коррекцией их при необходимости).
Инвалидность при миелопатии
К сожалению в большинстве случаев для МП характерно прогрессирующее течение либо с непрерывным, либо с постепенным утяжелением состояния.
Третья группа инвалидности выставляется при умеренном ограничении жизнедеятельности у пациентов с двигательными расстройствами и функциональными нарушениями органов таза.
Для второй группы инвалидности характерно наличие выраженных двигательных изменений (тетрапарезы, сенситивная атаксия, спастические и смешанные парапарезы), частых обострений болезни и ее прогрессирования, а также наличие сопутствующей патологии, утяжеляющей миелопатию. Имеют место неврологические нарушения умеренной степени выраженности, при которых пациент нуждается в частичной помощи посторонних в самообслуживании и выполнении привычных навыков.
Для первой группы характерно наличие нижней параплегии, дисфункции органов таза с церебральной патологией (деменцией), отсутствие способности к самообслуживанию. То есть, в этом случае имеет место грубая неврологическая симптоматика, которая приводит к потребности в постоянной помощи посторонних в самообслуживании.
В организме человека спинной мозг является неотъемлемой частью центральной нервной системы. Этот орган, расположенный в позвоночном канале, ответственен за массу функций, работу систем жизнедеятельности. Заболевания, затрагивающие спинной мозг, несут серьезную опасность, одной из самых распространенных патологий является миелопатия.
В медицинской терминологии под словами миелопатия спинного мозга подразумевается целая совокупность различных поражений отделов спинного мозга. Это понятие объединяет ряд патологических процессов, которые сопровождаются дистрофическими изменениями.
Миелопатия – не самостоятельная патология. Возникновению заболевания предшествует ряд факторов, от которых и зависит какую нозологическую форму диагностируют у человека.
Иными словами, миелопатию, то есть поражение вещества спинного мозга, могут вызвать травмы и всевозможные болезни, от которых зависит, как будет называться последующая форма патологии. Для ясности мысли, рассмотрим простые примеры:
- Ишемическая – развивается из-за ишемии какого-либо отдела спинного мозга, то есть речь идет о нарушении кровотока.
- Диабетическая – возникает на фоне сахарного диабета.
- Алкогольная – ее предвестниками являются нарушения, вызванные тяжелой зависимостью от спиртного.
По аналогии можно привести еще массу примеров. Основная мысль заключается в том, что необходимо точно выяснить форму миелопатии, ведь от этого будет зависеть выстраиваемое лечение.
Патологический процесс может носить подострый или хронический характер, но помимо этого факта и упомянутых форм болезни, она также имеет больше количество видов, различающихся по природе возникновения, характеру поражений тканей спинного мозга, симптомам и методам лечения.
Причины
Как было сказано ранее, болезнь развивается на фоне огромного количества сопутствующих факторов. Основными причинами возникновения патологического процесса являются другие болезни или повреждения позвоночника:
- атеросклероз сосудов;
- остеопороз;
- в результате травм;
- инфекционные заболевания;
- онкология (опухоли спинного мозга);
- нарушения кровообращения (ишемия, кровоизлияния и прочее);
- физиологические изменения позвоночника (сколиоз и другие);
- воздействие на организм радиации.
Учитывая такое многообразие причин, которые могут послужить толчком к развитию миелопатии, можно сказать, что заболеванию подвержены как молотые люди, так и старики.
Помимо причин развития патологического процесса, можно также выделить факторы, предрасполагающие к возникновению болезни:
- активный образ жизни с повышенной вероятностью травматизма;
- заболевания сердечно-сосудистой системы различной этиологии;
- онкологические патологии в организме с риском метастазирования;
- профессиональные виды спорта;
- преклонный возраст;
- проблемы с позвоночником могут развиваться также из-за сидячего образа жизни и массы других менее распространенных факторов.
Классификация
Согласно МКБ 10 к классу заболеваний миелопатий относится целая группа патологических процессов, при которых поражение спинного мозга возникает на фоне других заболеваний.
В международной классификации миелопатии присвоен код по МКБ 10 – G95.9 (неуточненная болезнь спинного мозга).
Что касается более подробной классификации патологического процесса, как уже говорилось ранее, спинальная миелопатия делится на множество отдельных видов. В каждом случае речь идет об разновидности патологии, со своими причинами развития, симптомами и прочими условностями. Для создания полноценного представления о болезни, рассмотрим каждый вид патологического процесса отдельно.
Вертеброгенная
Вертеброгенная миелопатия развивается ввиду повреждений спинного мозга разного характера и степени тяжести. Основной причиной являются всевозможные функциональные поражения позвоночника как врожденного, так и приобретенного характера.
В большинстве случаев участком поражения становится грудной или шейный отдел позвоночника. Объясняется это повышенной нагрузкой на этих участках. Касательно того, что именно приводит к развитию вертеброгенной миелопатии, выделяют ряд наиболее распространенных факторов:
- межпозвоночные грыжи;
- состояние спинного мозга ухудшается при остеохондрозе;
- физические повреждения после ударов, ушибов, переломов;
- любые смещения межпозвоночных дисков, приводящие к защемлению;
- ишемия сосудов, спровоцированная их сдавливанием вследствие одного из упомянутых выше пунктов.
Выделяют острую и хроническую формы вертеброгенной миелопатии. В первом случае болезнь развивается стремительно из-за тяжелых повреждений. Во втором речь идет о вялотекущих патологических процессах, которые приводят к медленному развитию миелопатии.
Инфаркт спинного мозга
Этот вид заболевания опасен тем, что острое нарушение происходит на любом участке спинного мозга. По этому предсказать последствия практически невозможно. Причиной инфаркта спинного мозга в большинстве случаев является тромб, патология чаще наблюдается у людей преклонного возраста.
При этом происходит повреждение нервных волокон, из-за чего можно потерять чувствительность на определенных участках тела, в конечностях, нередко происходит утрата контроля над мышцами и прочее. При инфаркте спинного мозга миелопатия сопровождается параплегией, тетраплегией или моноплегией.
Сосудистая
Сосудистая миелопатия – патологический процесс, который развивается вследствие нарушения кровообращения в области спинного мозга. В большинстве случаев речь идет о патологиях, затрагивающих переднюю и задние спинномозговые артерии.
В зависимости от характера нарушения кровообращения, выделяют два типа сосудистой миелопатии:
- Ишемическая – обусловлена частичной непроходимостью одного или нескольких сосудов, из-за чего нарушается кровоток на определенном участке спинного мозга. В большинстве случаев причиной становятся патологии позвоночник, при которых пережимаются сосуды.
- Геморрагическая – более тяжелый вид болезни, при котором происходит нарушение целостности сосуда, сопровождающееся кровоизлиянием.
Шейная
Ее также часто называют дискогенной спондилогенной миелопатией. Этот вид патологического процесса чаще наблюдается у пожилых людей из-за возрастных изменений костной и хрящевой ткани.
Миелопатия шейного отдела позвоночника возникает при повреждении упомянутого участка позвоночника. Основной причиной становится передавливание структур спинного мозга ввиду смещения позвонков, появление грыж позвоночных дисков и т.д.
Существует также обособленная форма этого вида патологии – цервикальная миелопатия, которая сопровождается более тяжелой симптоматикой (человек может утратить контроль над верхними конечностями) и приводит к инвалидности.
Поясничная
Основным отличием от прошлого вида болезни является место локализации. Кроме того, миелопатия поясничного отдела сопровождается абсолютно другими симптомами и осложнениями.
В таком случае патологический процесс имеет те же причины, но поражения касаются чувствительности нижних конечностей. Кроме того, могут проявиться дисфункции мочеполовой системы и прямой кишки.
Поражение в области позвонков поясницы грозит потерей контроля над нижними конечностями и параличом.
Грудная и торакальная
Миелопатия грудного отдела позвоночника, как ясно из названия, локализуется в области груди. Что же касается торакального типа, речь идет о нижней части грудного отдела. Развитие патологического процесса может быть обусловлено грыжей, защемлением или сужением позвоночных каналов.
Дегенеративная
Дегенеративная миелопатия напрямую связана с нарушением кровообращения вследствие частичной непроходимости сосудов, отвечающих за кровообращение и питающих спинной мозг.
Среди факторов, способствующих развитию описанной ишемии, которая и приводит к нарушению кровообращения, выделяют преимущественно дефицит витаминов группы Е и В.
Симптоматика в этом случае заболевания обширна, у людей наблюдается расстройства двигательных функций начиная от тремора конечностей, и заканчивая снижение рефлекторных способностей.
Компрессионная и компрессионно-ишемичная миелопатия
Эти понятия объединяют целую группу заболеваний, которые приводят к развитию миелопатии у людей различных возрастов.
Ишемическая миелопатия формируется вследствие шейного спондилеза, а также при патологиях, сопровождающихся сужением канала позвоночника или ишемии, спровоцированной новообразованием.
Компрессионная миелопатия исходя из названия, вызвана повреждениями позвоночника с вовлечением спинного мозга. Это тяжелые травмы и переломы, протрузии дисков. А также компрессией сопровождаются незначительные травмы, при которых была нарушена целостность кровеносных сосудов.
Спондилогенная
Локализация патологии приходится на шейный отдел. Миелопатию в этом случае принято считать хронической. Развивается она вследствие постоянного удерживания человеком головы в положении, неправильном с анатомической точки зрения.
Возникает синдром неправильного положения головы после перенесенных травм в области шейного отдела позвоночника, а также при некоторых неврологических заболеваниях.
Дисциркуляторная миелопатия
Дисциркуляторная миелопатия развивается вследствие нарушения кровообращения в шейно-плечевых или передней спинной артерии. В первом случае клинические признаки выражаются в дисфункции мышц верхних конечностей, во втором же речь идет о нарушении работы нервных центров, отвечающих за чувствительность тазовой области. Острота клинической картины зависит от уровня поражения сосудов.
Дискогенная
Между позвонками возникают грыжи или разрастается их костная ткань. При этом сдавливаются сосуды в позвоночной области и сам спинной мозг, что и приводит к развитию дискогенной миелопатии.
Очаговая и вторичная
Когда речь идет об очаговой или вторичной миелопатии, причиной обычно становится облучение радиацией или попадание в организм радиоактивных изотопов. Для этого вида патологического процесса характерна особая симптоматика, при которой изменяется чувствительность кожи рук и других участков тела, патология сопровождается кожными высыпаниями, изъязвлениями, разрушением костных тканей и т. д.
Посттравматическая
Происхождение этого вида болезни становится понятно из названия, речь идет о любых травмах, отражающихся на функциях спинного мозга. Это могут быть удары, ушибы, переломы, после которых пострадавшему ставится инвалидность. Симптоматика и последствия напрямую зависят от масштабов и уровня поражений спинного мозга.
Хроническая
Хроническая миелопатия развивается долго, симптоматика изначально смазанная, но по мере прогрессирования патологического процесса становится все более яркой.
Причины развития этого вида патологии обширны:
- рассеянный склероз;
- спондилез;
- сифилис;
- инфекционные заболевания и многое другое.
Прогрессирующая
Причиной возникновения прогрессирующей миелопатии становится редкое неврологическое заболевание, при котором поражается целая половина спинного мозга – синдром Шарль Броун-Секара.
Прогрессирование этой патологии приводит к ослаблению или параличу мышц половины тела.
Симптомы
Как можно догадаться из всего сказанного ранее, миелопатия имеет самые разные симптомы, все зависит от формы и вида патологического процесса. Однако можно выделить ряд общих симптомов, которые наблюдаются у пациентов в большинстве случаев:
- Первым симптомов всегда является боль в шее или любом другом отделе, в зависимости от особенностей локализации.
- Также заболевание часто сопровождается повышением температуры тела вплоть до 39 градусов ртутного столбца.
- У большинства людей, вне зависимости от причин, симптомом миелопатии является ощущение слабости во всем теле, чувство разбитости, общее недомогание.
- Клинические признаки выражаются в виде дисфункции отдельных участков тела. Например, при миелопатии шейного отдела симптомы проявляются в мышечной слабости и утрате контроля над верхними конечностями.
- Очень часто при поражении спинного мозга отмечаются нарушения функций мышц спины.
Описать каждый симптом невозможно, их слишком много. Но помните, при малейшей мышечной слабости, нарушении координации движений, систематическом онемении конечностей, которые сопровождаются общей симптоматикой, необходимо обратиться к врачу.
Диагностика заболевания
 Диагностические мероприятия нужны для точного установления причин, определения характера и вида патологического процесса, подтверждения диагноза и назначения лечения.
Диагностические мероприятия нужны для точного установления причин, определения характера и вида патологического процесса, подтверждения диагноза и назначения лечения.
Диагностика предполагает следующие действия:
- анализы крови, общий, биохимический;
- пункция спинномозговой жидкости.
В зависимости от показаний и подозрений могут потребоваться дополнительные обследования.
Терапия
Лечение миелопатии проводится преимущественно консервативно, оно предполагает длительную медикаментозную терапию. В тех случаях, когда болезнь быстро прогрессирует или существует угроза жизни человека, требуется хирургическое вмешательство.
Для полноценного и результативного лечения важно обратиться за помощью как можно раньше. Что же касается методов терапии, она предполагает применение таких групп лекарств:
- борьба с болевым синдромом при помощи анальгетиков;
- снижение отека посредством употребления диуретиков;
- купирование мышечных спазмов проводится препаратами миорелаксантами и спазмолитиками;
- при необходимости назначают сосудорасширяющие средства и т. д.
Специфика лечения во многом зависит от причин развития болезни, формы, вида и характера. По этому так важно обращаться к врачу и проходить полноценную диагностику.
Довольно часто, получая медицинскую карточку, где записан диагноз миелопатия, люди не представляют себе, что им делать, на кого надеяться, что их ждет. Кто-то внушает себе, что это рак, иные видят в этом простудное заболевание. Но ведь о своей болезни надо знать все, чтобы научится с ней жить.
Что это за заболевание такое миелопатия?
Именно так, как правило, называют проблемы спинного мозга, возникшие вследствие разнообразных причин. Если сказать в общих чертах, то причинами ее развития можно назвать сдавливание, воспаление, травмы или же проблемы, связанные с кровообращением в спинном мозге.
Если миелопатия вызвана какой-нибудь болезнью, то и название ее имеет соответственную приставку. К примеру, ишемическая миелопатия, диабетическая миелопатия; сосудистая миелопатия и тому подобное.
В разговорной речи часто используют термин спинальная миелопатия.
В МКБ10 утверждено, что к миелопатиям относятся:
- эмболический острый инфаркт спинного мозга;
- неэмболический спинальный инфаркт;
- непиогенный спинномозговой флебит;
- непиогенный спинномозговой тромбофлебит;
- тромбоз артерий спинного мозга;
- отек спинного мозга;
- подострая некротическая миелопатия.
- неуточненная болезнь спинного мозга;
- неуточненная компрессия спинного мозга;
- спинальный мочевой пузырь;
- БДУ миелопатия лекарственная и лучевая.
А теперь рассмотрим все это в более доступной форме.
Вертеброгенная миелопатия
К данной группе принадлежат проблемы спинного мозга, вследствие повреждения последнего, включительно и его заболевание, а именно:
- сдавление спинного мозга дефективным содержимым костного канала (осколками кости, гематомой, некоторыми воспалительными процессами или смещенным диском) либо его стенками;
- вследствие повреждений или сдавливания сосудов спинного отдела – ишемия;
- травмирование, вызвавшее повреждение спинного мозга.
Если подобное повреждение приобретает характер хронического, признаки болезни вполне могут развиваться медленно, постоянно усложняясь или периодически отступая, но в случае резкого снятия эффекта сжимания спинного мозга (декомпрессии) все симптомы могут развиться молниеносно .
Инфаркт спинного мозга
 Данная болезнь может происходить практически в любом его отделе, все, естественно, зависит от того, какая именно причина его развития. К примеру, если у человека артериальная гипотония, то поражаются те участки, которые хуже всего снабжаются кровью.
Данная болезнь может происходить практически в любом его отделе, все, естественно, зависит от того, какая именно причина его развития. К примеру, если у человека артериальная гипотония, то поражаются те участки, которые хуже всего снабжаются кровью.
При этом могут ослабнуть конечности, двигать ими становится очень трудно, мышцы становятся скованными, нарушается речь. При этом понижается чувствительность конечностей.
Довольно часто причины инфаркта найти не получается, при этом принято считать, что причиной возникновения становятся тромбы в мелких сосудах, подающих кровь к спинному мозгу. Во время диагностирования применяют МРТ для того, чтобы исключить другие виды миелопатии или подтвердить их наличие.
Сосудистая миелопатия
Это хроническое заболевание. А его появление спровоцировано остеохондрозом, нарушением сосудистой системы, травмой. Часто оно приводит к снижению чувствительности всех конечностей, бывают также случаи паралича.
При сосудистой миелопатии нижних конечностей, первым делом, наблюдается слабость и утомляемость мышц ног. К этому приводит и недостаточная нейротрофическая активность клеток головного мозга вследствие возрастных изменений, нарушение кровоснабжения не только центральной, но также и периферической нервных систем. Тем не менее, причиной тоже может стать остеохондроз.
Шейная миелопатия позвоночника
 Миелопатия шейного отдела спинного мозга является крайне распространенным заболеванием.
Миелопатия шейного отдела спинного мозга является крайне распространенным заболеванием.
Шейная спондилогенная миелопатия влияет на функционирование спинного мозга и ее симптомом является так называемая скованность мышц рук и ног у немолодых людей. Под влиянием возрастных изменений из дисков уходит вода, они сморщиваются, и происходит фрагментация.
Начинается все это в полужидкой структуре позвоночника, где расположены соединительные волокна, от этого пластины внутреннего кольца перемещаются внутрь, а внешнего – наружу. Может происходить разрушение, когда сама кость начинает разделяться на волокна, образовываться щели, происходит накопление липофусцина, проявляется сморщивание диска и окостенение его.
При шейной цервикальной вертеброгенной миелопатии симптомы наиболее сложные и приводят к очень опасным последствиям. Но и развитие данной болезни в других отделах позвоночника тоже способно привести человека к инвалидности.
При этом имеет место так называемое хроническое сдавливание спинного мозга и проявляются симптомы мышечной слабости не только в ногах, но и в и руках. Да еще и мышцы могут начать атрофироваться, иногда непроизвольно сокращаться, понижается чувствительность конечностей.
Грудная и торакальная
 Эта разновидность миелопатии довольно редкая, поскольку обычно ее вызывает грыжа межпозвонкового диска грудного отдела спинного мозга. А ведь в целом лишь 1% межпозвоночных грыж приходится на этот участок позвоночника. И это благодаря структуре грудного отдела.
Эта разновидность миелопатии довольно редкая, поскольку обычно ее вызывает грыжа межпозвонкового диска грудного отдела спинного мозга. А ведь в целом лишь 1% межпозвоночных грыж приходится на этот участок позвоночника. И это благодаря структуре грудного отдела.
Правда, лечить его тоже мешают особенности его строения. Излечивается он обычно методом оперативного вмешательства. Достаточно часто миелопатию грудного отдела по ошибке принимают за опухоли, чаще за очаги воспалительного процесса.
Торакальная миелопатия развивается в торакальном отделе позвоночника, точнее обычно вызывается грыжей в нижней части грудного отдела. Его причиной может быть аномальное сужение диаметра канала в позвоночнике, особенно если оно размещается в области рискованного кровоснабжения.
Поясничная
Этот вид миелопатии локализован в поясничном отделе спинного мозга и имеет несколько разных симптомов:
- При компрессии спинного мозга между 1-м поясничным и 10-м грудным позвонками возникает синдром эпиконуса. При нем появляются боли корешкового характера в пояснице, задней области бедер и голени. Присутствует некоторая слабость в ногах.
Также наблюдаются парезы стоп, тонус ягодичных мышц снижается, падают объемы мышц стопы и голени. При этом пропадают рефлексы, такие как подошвенные и ахилловы. Происходит деградация чувствительности задней наружной поверхности стопы и голени. - Если компрессия появляется на уровне второго поясничного позвонка, то начинается развитие синдрома конуса. Боли при этом не сильные, но появляются нарушения в работе мочеполовой системы и прямой кишки. Изменяется чувствительность в аногенитальной области. Быстрое появление пролежней и отсутствует анальный рефлекс.
- При компрессии второго поясничного корешка и дисков, находящихся ниже позвонков, возникает синдром поражения конского хвоста. Возникают сильные мучительные боли в районе нижней части тела, отдающие в конечности. Может проявиться паралич.
Дегенеративная
Такая миелопатия возникает при синдроме постепенно прогрессирующей ишемии спинного мозга. Предполагается, что ее появление связано с авитаминозом, недостаточностью витаминов В12 и Е.
Компрессионная и компрессионно-ишемичная миелопатия
 К ней относится целый ряд заболеваний:
К ней относится целый ряд заболеваний:
- Шейный спондилез, вследствие воздействия возрастных изменений в позвоночнике, изношенные диски и позвонки смещаются, вызывая боль и сдавливание спинного мозга.
- Сужение позвоночного канала. Оно может быть, как врожденным, так и вызванным воспалением позвонков, разрушением последних, или сжатием позвоночным диском, который, в итоге разрушения, может спровоцировать также возникновение грыжи.
- Опухоль спинного мозга.
- Гнойное воспаление, разместившееся между стенкой кости и непосредственно спинным мозгом.
- Кровоизлияние в спинном мозге, при котором ощущаются крайне острые боли в спине. Оно может случиться при небольшой физической травме позвоночника, пункции спинного мозга, при существующих уже различных заболеваниях крови.
- Внутреннее кровотечение, пропитывающее спинной мозг кровью.
- Острая протрузия межпозвоночного диска, или, иначе, вдавливание диска в позвоночный канал.
- Острая травма с переломом спины или смещением позвонков.
Спондилогенная
Состояние, которое прогрессирует в результате хронического травмирования спинного мозга и, конечно, его корешков при постоянном вынужденном положении головы называют спондилогенной шейной миелопатией.
Чаще всего она приводит к изменению походки человека с возрастом. Проявление этого вида миелопатии ухудшает состояние больных ДЦП.
Дисциркуляторная миелопатия
Она носит хронический характер. При этом слабнут мышцы конечностей, могут проявляться непроизвольные сокращения мышц, понижается чувствительность, а также возникает расстройство органов малого таза.
Иногда этот вид миелопатии путают c менингомиелитом, опухолью спинного мозга, миелополирадикулоневропатией, боковым амиотрофическим склерозом, сирингомиелией, фуникулярным миелозом.
Дискогенная
Часто ее еще называют позвоночная миелопатия. Стоит отметить, что она может возникнуть как одно из осложнений от дисковых грыж из-за длительного процесса дегенерации и является совершенно самостоятельной болезнью.
Появляются твердые дисковые грыжи, которые в действительности – разрастающиеся костные тела позвонков. Они и сжимают спинной мозг и спинные артерии.
Очаговая и вторичная миелопатия
Может быть последствием внешнего облучения или результатом попадания в организм радиоактивных веществ. Она сочетается с выпадением волос (очагами), кожное воспаление, при котором образовываются мельчайшие пузырьки с жидкостью, или язвами кожи, разрыхлением кожных покровов, рубцовыми изменениями мозговых оболочек, истончением костей, хрупкостью костей.
Ее симптомы зависят только от мест поражения. В результате возникает онемение конечностей, слабость мышц (в особенности в ногах) и дисфункции органов малого таза разной глубины.
Посттравматическая
Посттравматическая миелопатия, как видно и из самого обозначения болезни, развивается вследствие травм спинного мозга. Этот спинальный синдром имеет такие симптомы:
- паралич;
- тазовые нарушения;
- расстройства чувствительности.
Все эти симптомы остаются у больного на протяжении всей оставшейся жизни.
Хроническая миелопатия
Причинами ее возникновения могут быть:
- подострая комбинированная дегенерация спинного мозга. Здесь часто наблюдается нехватка витамина В12 и возникает анемия. Болезнь приводит к поражению соответствующих волокон спинного мозга, отчего появляется частичная потеря контроля над движениями, они становятся неловкими. Иногда может подвергаться поражению зрительный нерв. А это, естественно, приводит к потере зрения;
- сирингомиелия, то есть возникновение небольших полостей в спинном мозгу;
- рассеянный склероз;
- полиомиелит, который обычно приводит к параличу;
- шейный спондилез, протрузия диска (см. выше);
- иные заболевания позвоночника, а также всего спинного мозга;
- сифилис;
- инфекционные заболевания, способные поразить спинной мозг;
- цирроз печени.
Фактически все виды миелопатии могут быть отнесены к хронической миелопатии, но только, если развитие их не прогрессирует. В противоположном случае мы столкнулись с прогрессирующей миелопатией.
Прогрессирующая
Так обозначают миелопатию, возникшую вследствие синдрома Броун-Секара, которая вполне может поразить половину поперечного среза спинного мозга и вызывает паралич или ослабление мышц пораженной стороны тела, а потом за пару месяцев, а то и недель, доводит человека до ослабления мышц и понижению чувствительности нижней части тела.
Обычно болезнь прогрессирует очень быстро, но иногда ее развитие растягивается на несколько лет.
Симптомы миелопатии
Первые симптомы:
- повышение температуры до 39°;
- озноб;
- общее недомогание.
Неврологические симптомы начинают свое проявление не сразу . Среди первых вполне могут появиться несильные боли с корешковым характером, а также слабость всех конечностей. Их месторасположение зависит от того, где находится точка развития воспаления.
Через несколько дней появляются и быстро прогрессируют расстройства опорно-двигательной системы, чувствительности, появляется дисфункция органов малого таза. Время от времени могут возникать неконтролируемые сокращения мышц.
Диагностика
 При обследовании пациентов применяют:
При обследовании пациентов применяют:
- для визуализации спинного и головного мозга, опухолей и межпозвоночных дисков;
- компьютерная рентгеновская томография для лучшей визуализации костей позвоночника, а также обследование кровеносной системы;
- электромиография дает возможность провести оценку прохождения электрического возбуждения по спинному мозгу, а также по периферическим нервам;
- анализ крови, который дает возможность определить инфекционное заболевание, диагностировать обменное или аутоиммунное заболевание спинного мозга, а также дает информацию об изменении вязкости крови.
Лечение заболевания
Лечение спинальной миелопатии абсолютно зависимо от тех причин, которые повлияли на состояние здоровья . При этом лечение посттравматической миелопатии, в том числе и поясничного отдела, проводят обезболиванием и процедурами для коррекции позвоночника.
Сами процедуры заключаются в вытяжении и закреплении тела больного в неподвижном состоянии. Это гарантирует правильное сращивание позвоночника.
Он включает в себя целый ряд необходимых процедур:
- посещение массажного кабинета или сеансы массажа в домашних условиях;
- занятия лечебной гимнастикой;
- процедуры в физиотерапевтическом кабинете.
Если позвонки раскололись или были раздроблены, то проводится операция. При своевременном начале лечения проблема с миелопатией может быть устранена полностью.
Миелопатия, обусловленная инфекционными заболеваниями, требует несколько иного подхода, а сам процесс выздоровления затягивается на более длительный период. Все лечение направляется на борьбу с инфекцией и основными препаратами в таком случае становятся сильные антибиотики.
Для того, чтобы больному стало полегче и его состояние стабилизировалось, применяется ряд жаропонижающих средств и препараты, помогающие справиться с воспалением. Курс лечения медикаментозными препаратами может назначаться только лечащим врачом.
Шейная цервикальная миелопатия имеет целый ряд процедур, позволяющих приблизить выздоровление . Если можно обойтись без вмешательства хирурга, то применяется:
- шейный воротник, который мягко ограничивает все движения шейных позвонков, позволяя шее отдохнуть. Однако долгое его применение может привести к атрофии мышц шеи, поэтому длительное его применение не желательно;
- вытяжение позвоночника в шейном отделе методами физиотерапии;
- упражнения, которые укрепляют мышцы шеи.
- Также широко применяется традиционная медицина, заключающаяся в медикаментозной методике. При этом используются:
- препараты нестероидной группы противовоспалительных веществ выступают в роли основного курса. К ним относятся ортофен, ибупрофен,пиросикам и т.д. Одни препараты могут быть в виде таблеток, иные принимают внутримышечно;
- препараты, снимающие спазмы в мышцах шеи, называющиеся миорелаксантами: пипекуроний, мивакурий, панкуроний и другие;
- препараты, действие которых способствует снятию мышечных болей: габапентин и иные препараты этой группы;
- препараты, которые относятся к группе стероидных медикаментов и используемые локально, то есть укол делают непосредственно в область возникновения мышечных болей прямо к тому на который и производится сдавливание, для облегчения состояния.
Компрессионная миелопатия почти всегда требует вмешательства хирурга , ведь в таких случаях необходимо удалить опухоль или межпозвонковую грыжу. К сожалению, другого способа лечения таких нарушений в медицине не существует.
 Миелопатия, появление которой спровоцировал артрит, все еще остается самым проблемным видом. Полностью вылечить ее практически невозможно, поэтому особое внимание уделяется симптомам. Обычно делается обезболивание и осуществляется лечение артрита, что не устраняет саму болезнь, а только останавливает процесс ее развития.
Миелопатия, появление которой спровоцировал артрит, все еще остается самым проблемным видом. Полностью вылечить ее практически невозможно, поэтому особое внимание уделяется симптомам. Обычно делается обезболивание и осуществляется лечение артрита, что не устраняет саму болезнь, а только останавливает процесс ее развития.
На современном рынке медикаментов появились лекарства, улучшающие состояние спинного мозга при миелопатии. Это Сирдалурд, Толперизон, Мидокалм и др.
На видео показано ортезирование (особое протезирование) при миелопатии:
Прогноз
Насколько поможет лечение, и каких результатов ждать зависит во многом от того, насколько повреждены ткани спинного мозга и какие именно факторы привели пациента к такому состоянию. Хоть какая-то ясность появляется только после того, как будут полностью устранены все причины заболевания.
Миелопатия, спровоцированная переломами, небольшими травмами или инфекцией, поддаются полному излечению, и со временем человек практически забывает о существовании этого заболевания.
Но совсем иначе обстоит дело с хроническими видами миелопатии. Длительное лечение, скорее всего, будет облегчать страдания больного на короткое время, а о полном излечении говорить в таких случаях очень сложно.
Бывают случаи, когда остановить развитие болезни не удается, в результате чего пациент может стать нетрудоспособным.
Миелопатия у детей
Самым распространенным видом миелопатии у детей является острая энтеровирусная транзисторная миелопатия. У многих детей начинается она повышением температуры, хотя так бывает не всегда. Довольно часто этот процесс похож на обычную простуду и не вызывает подозрений у окружающих. Со временем появляется слабость в мышцах, появляется хромота.
Как только вы увидели первые признаки возникающей болезни, необходимо вызвать врача, поскольку чем раньше будет продиагностировано заболевание, тем выше шанс его излечить. Как и другие виды миелопатии, этот вид тоже может привести к нетрудоспособности ребенка.
Крайне распространенная причина детской миелопатии, кроме выше перечисленных, — это нехватка витамина В12. При этом она может развиться у детей с синдромом ДЦП, а также проявить себя атрофией спинных мышц.
Еще несколько слов для вас
Каким бы ни был диагноз, нужно помнить всегда, что у оптимистически настроенных людей все физические недуги надолго не задерживаются. Да, миелопатия – болезнь не из легких и, если вам поставили этот диагноз, придется пройти сложное лечение. Но помните, чтобы от болезни избавится, лечение должно быть начато сразу. Улыбайтесь чаще, думайте о хорошем, и тогда все невзгоды покинут вас.
Динамика результатов лечения миелопатии и врожденного вывиха бедра в Израиле:
http://www.youtube.com/watch?v=ecsbV9W9lO8
Определение
Цервикальная дискогенная миелопатия - относительно частая патология спинного мозга, особенно у лиц пожилого возраста в ее основе лежат сосудистые нарушения.
Причины
С помощью гистологических исследований при дискогенной миелопатии часто выявляются в спинном мозге фиброгиалиноз мелких интрамедуллярных сосудов, который постоянно отмечается и при атеросклеротической миелопатии. Кроме того, при дискогенной миелопатии обнаруживается узость позвоночного канала. При прямом сдавливании спинномозговой грыжей межпозвонкового диска (встречается реже) возникает картина псевдотумора. Шейная миелопатия встречается значительно чаще, чем грудная или поясничная.
Симптомы
Клинически при шейной дискогенной миелопатии обнаруживаются спастико-атрофические парезы рук и спастические парезы нот, спонтанный нистагм, мозжечковая дискоординация, повышенные мандибулярные рефлексы, гиперестезии на лице, фибрилляция языка.
Следует обратить внимание на поражение мышц туловища и ног, наблюдающееся при локализации патологического процесса в области сегментов спинного мозга, расположенных ниже дискоостеофитного узла, который возникает вследствие раздражения чувствительных и спинальных проводников и нередко исчезает после операции (декомпрессия шейного капала). При шейном остеохондрозе поражаются задние столбы спинного мозга, вследствие чего появляются длительные гипестезии и парестезии, напоминающие картину полиневрита.
Среди других осложнений остеохондроза шейного отдела позвоночника наблюдается нарушение спинального кровообращения.
Для спинальной ишемии характерно острое начало с развитием тетралгии, нижней параплегии, нарушение функции тазовых органов. Нередко острое ишемическое спинальное нарушение наступает после физического напряжения и травмы позвоночника.
Диагностик
При отоневрологическом обследовании больных с цервикальной дискогенной миелопатией выявляются вестибулярные нарушения.
Наличие и выраженность миелопатии могут быть оценены с помощью транскраниальной магнитной стимуляции (ТМС), нейрофизиологического метода, который позволяет измерять время, необходимое для нейронной импульсации, чтобы пересечь пирамидальные участки, начиная с коры головного мозга и заканчивается в передней роговой клетке шейного, грудного и поясничного отдела спинного мозга.
Профилактика
Единственным эффективным методом лечение миелопатии является хирургическая декомпрессия позвоночного канала. Врач также назначает пациенту консервативное лечение - НПВС, изменение активности и упражнения, которые помогут облегчить боль.
Миелопатия в МКБ классификации:
Онлайн консультация врача
Специализация: Невролог
Рудольф:
23.01.2013
Здравствуйте! Примерно два года назад я начал задыхаться. Постоянно зевал, чтобы набрать воздуха. Не мог вдохнуть. Обратился к врачу. Мне сделали УЗИ сердца, снимок легких. Все было в норме. Сказали, что у меня вегето-сосудистая дистония. Через некоторое время у меня все прошло, и не беспокоило больше года. Но потом задыхание возвратилось, начало сильно биться сердце, потели руки и ноги. Я быстро уставал, чувствовал себя подавленным. Пошел к тому же врачу, он проверил щитовидку, сделали суточное ЭКГ – все нормально. Врач прописал рибоксин и панангин. Дальше опять мне стало лучше. Но прошел еще месяц, и начали подергиваться мышцы, возник звон в ушах, туман в голове. Что это может быть? Скажите, пожалуйста.
Миелопатия — сборное понятие для обозначения различных хронических поражений спинного мозга вследствие патологических процессов, локализованных преимущественно вне его.
Код по международной классификации болезней МКБ-10:
- G95.9
Причины
Этиология : шейный остеохондроз, атеросклероз, врожденный стеноз позвоночного канала, лучевая терапия, алкоголизм, интоксикации, паранеопластические нарушения.
Патогенез : хроническая ишемизация, дегенеративные изменения, механическая компрессия; нередко комбинация нескольких факторов.
Симптомы, течение . Чаще других поражается шейный отдел спинного мозга. Вследствие повышенной чувствительности к ишемии двигательных структур миелопатия при шейном остеохондрозе и атеросклерозе иногда протекает с картиной, весьма напоминающей боковой амиотрофический склероз. Аналогичная ситуация изредка возникает и при карциноматозной нейромиелопатии. В целом симптоматика определяется уровнем поражения и вовлеченными в процесс спинальными структурами. Для большинства миелопатий характерно прогредиентное течение. Состав цереброспинальной жидкости обычно нормален. Существенную роль играет спондилография, которая позволяет, в частности, выявить критическое уменьшение сагиттального диаметра позвоночного канала; наиболее информативна компьютерная томография позвоночника и спинного мозга. Во всех сомнительных случаях показана миелография.
Лечение
Лечение симптоматическое. При дискогенной миелспатии в случае обнаружения доказательных признаков сдавления спинного мозга - декомпрессивная ламинэктомия.
Прогноз в отношении выздоровления, как правило, неблагоприятный. Однако при наиболее частой шейной дискогенной миелопатии хирургическое вмешательство может стабилизировать процесс и даже привести к существенному улучшению.
Код диагноза по МКБ-10 . G95.9