Parotīts ir vieta, kur patogēns attīstās organismā. Vai parotīts var palikt nepamanīts? augsts iedzīvotāju blīvums
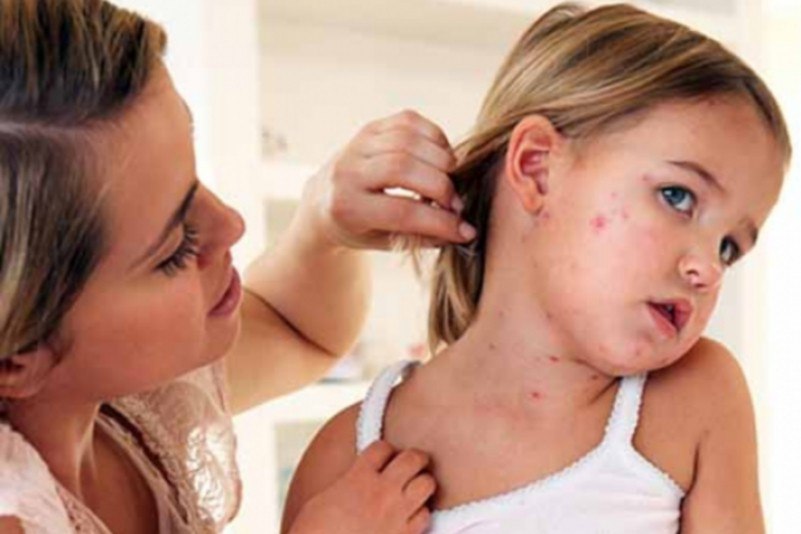
Šo slimību bieži sauc citādi - parotītu, jo galvenie cūciņu simptomi ir submandibular pietūkums limfmezgli, iekaisums siekalu dziedzeri un sejas pietūkums. Vizuāli slimā cilvēka seja sāk atgādināt cūkas seju, jo kakls praktiski pazūd un ausis izvirzās.
Visbiežāk slimo mazi bērni, bet, ja slimība attīstās pēc 5-7 gadiem un pieaugušajiem, palielinās smagu komplikāciju risks.
Kartes tika izstrādātas sadarbībā ar medicīnas ķirurgu Dr. Džovanni Kasāru, kurš specializējas infekcijas slimībās. Ausu slimība - infekcija ko izraisa tās pašas masalu ģimenes vīruss, paramiksovīruss. Tas var skart visu vecumu cilvēkus, bet īpaši skar bērnus vecumā no 5 līdz 10 gadiem, tāpēc ausis tiek klasificētas kā zīdaiņu slimība. Dažkārt slimība skar jauniešus vecumā no 15 līdz 30 gadiem, ar visnopietnākajām sekām, īpaši sēklinieku līmenī, jauniešiem.
Orbs ir ārkārtīgi lipīga slimība, piemēram, masalas un var izraisīt epidēmijas radinieku vidū. Vīrusa pārnešana notiek gaisā, caur siekalu pilieniņām. Tomēr šīs slimības attīstība bieži ir labdabīga. Slimības inkubācijas laiks ir apmēram 3 nedēļas. Sekojoši īpašības ausis izpaužas kā sāpīgs siekalu dziedzeru iekaisums, ko sauc par pieauss dziedzeriem. Šie dziedzeri atrodas zem ausīm. Šai zīdaiņu slimībai raksturīgi arī šādi simptomi: drudzis, iekaisis kakls, apgrūtināta košļāšana un rīšana, sausa mute.
Slimība izplatās ar gaisa pilienu palīdzību, inkubācijas periods– no 11 dienām līdz 3 nedēļām. Pacients kļūst lipīgs jau 2 dienas pirms raksturīgo simptomu parādīšanās un pārstāj radīt briesmas 10. dienā no slimības pazīmju parādīšanās dienas.
Imunitāte, kas iegūta pēc slimības, saglabājas visu mūžu.
Var rasties arī galvassāpes. Retāk sēklinieku sāpes var rasties zēniem un meitenēm, un tās var izpausties ar sāpēm olnīcā. Turklāt nieze var izraisīt meningeālas sāpes ar nuklīdu stīvumu kā raksturīgu signālu. Dziedināšana notiek apmēram 7-10 dienu laikā.
No ausīm var ciest visas pasaules iedzīvotāji, īpaši bērni un jaunieši. Šī ļoti lipīgā slimība karstās valstīs tiek reģistrēta visu gadu. Turpretim aukstā klimatā tapas rodas pavasarī un ziemā. Tāpat kā ar gripu, epidēmijas maksimumi pastāv arī ausīm. Tie notiek ik pēc 2-5 gadiem.
Parotīta simptomi
Slimības sākums ir diezgan akūts. Temperatūra var strauji paaugstināties līdz 40ºС - pusaudžiem un pieaugušajiem tā reti saglabājas 38 ºС.
Pastiprinās siekalošanās, kustinot žokļus, slimajam rodas stipras sāpes, kas pastiprinās, ja ēdienam ir skāba garša.
Bez vakcinācijas ausu saslimšanas gadījumu skaits gadā pieaugtu no 0,1% līdz 1%. Kopš vakcīnas ieviešanas šajos gados norīšanas gadījumu skaits ir ievērojami samazinājies. Piemēram, Amerikas Savienotajās Valstīs pirmsvakcinācijas bezdelīgo skaits sasniedza vairāk nekā tūkstoti, kā rezultātā 50 nāves gadījumi. Pēc vakcinācijas pacientu skaits samazinājās līdz mazāk nekā 1000 cilvēkiem un 0 nāves gadījumu.
Šie pārklājumi palīdz apturēt slimības izplatīšanos. Taču ar pretvakcinācijas kustību nav panākts optimāls vakcīnu pārklājums slimības ierobežošanai, un gadījumu skaits atkal ir palielinājies līdz ar nāves gadījumu skaitu. Tas viss ir daudz satraucošāk, jo tagad ausīs tiek skartas vairāk pieaugušo, un jau ir minēts par nopietnām sekām.
Tā kā parādās pieauss siekalu dziedzeru iekaisums, vaigs un kakls uzbriest zem vaigu kauliem. Auss ļipiņa sabiezē, sāk izvirzīties uz priekšu un saliekties uz augšu.
Tūskas vietas palpācija izraisa sāpes.
Ārējās pazīmes beidzot veidojas līdz 5.-6.dienai - tās kļūst visizteiktākās, saistībā ar kurām parādās slimajam raksturīgais izskats. No 9. slimības dienas tūska sāk pakāpeniski mazināties.
Vīruss izplatās gaisā. Vīruss var arī pārnest priekšmetus caur siekalām, kas pēc tam tiek piesārņoti. Nezinot, jūs varat pieskarties šiem priekšmetiem un inficēties, ja nenomazgājat rokas pirms to uzlikšanas uz mutes vai deguna. Inficēts subjekts ir ļoti lipīgs no nedēļas pirms simptomu parādīšanās līdz aptuveni 8 dienām. Tādējādi jūs varat pārnēsāt vīrusu, to nezinot.
Tā kā vīruss ir ļoti lipīgs, ieteicams vakcinēties. Izmantotā vakcīna ir kombinēta ar masalu un masaliņu vakcīnu. Tomēr, ja slimība ir inficēta, tā ir imūna pret dzīvību. Tāpēc ļoti reti cilvēks atkal saslimst ar ausīm. Vakcīna arī padara viņu imūnu.
Temperatūra var saglabāties apmēram nedēļu.
Slimības diagnostika
Parasti ārsts viegli diagnosticē slimību - tās simptomi ir ļoti raksturīgi. Pieaugušajiem ir grūti noteikt diagnozi - parotīta parādīšanos šajā vecumā, īpaši, ja slimā cilvēka vidē nav bērnu, ir grūti pieņemt. Šajā gadījumā no nazofarneksa tiek ņemts biomateriāls un no tā tiek sētas antivielas pret vīrusiem: RSK un RTNGA.
Kas vēl nav vakcinēts. Četru mēnešu vecumā mazuļi vairs nav pasargāti no mātes antivielām, tāpēc viņi ir jutīgāki pret slimībām. Riska grupā ietilpst ikviens, kurš nav saslimis vai nav vakcinēts. Un otrādi, visi tie, kas dzimuši pēc vakcīnas ievadīšanas un nav vakcinēti, var pārnēsāt slimību pat vecumā, ar visu no tā izrietošo komplikāciju risku.
Jūs varat saslimt ar šo slimību visu gadu, bet parasti tā attīstās īpaši ziemā un dažās kopienās, piemēram, skolās. Vīruss paliek gaisā pilienu veidā. Tāpēc jūs esat īpaši neaizsargāti slēgtās telpās, piemēram, veikalos, darba vietās un skolās.
Apmēram pirms 20 gadiem tika izmantota alergoloģiskā metode - zem ādas tika injicēts tests ar cūciņu diagnostiku. Šobrīd šis tests tiek veikts kā pēdējais līdzeklis, jo zemādas testi netiek uzskatīti par uzticamu rādītāju.
Turklāt, lai novērtētu pacienta stāvokli, vispārīgas analīzes asinis un urīns.
Epidparotīta ārstēšana
Nav specifiskas ārstēšanas, kas slimību likvidētu – tabletes, kas iznīcina cūciņu vīrusus, nav izgudrojuši farmaceiti.
Skatīt arī: ausu komplikācijas. Kopumā pēc replikācijas vīruss nonāk asinsritē un pēc tam uzbrūk pieauss dziedzeriem, kas ir slimības raksturīgie simptomi. Divpusējs pieauss dziedzeru audzējs. Simptomu intensitāte ir lielāka pieaugušajiem. Taču arvien biežāk rodas nopietnas komplikācijas, ja vīruss nonāk citās ķermeņa daļās, piemēram, sēkliniekos, olnīcās, nervu sistēmā, izraisot orhidejas, olnīcas un meningītu.
Abiem dzimumiem vīruss var inficēt arī aizkuņģa dziedzeri, izraisot pankreatītu. Lai izvairītos no liekām ciešanām no parotīta, īpaši pieaugušā vecumā, vēlams vakcinēties. Turklāt vakcinācija samazina uzliesmojumu lielumu, kas samazina slimības pārnešanas risku. Tas ļauj izvairīties no nopietnu komplikāciju rašanās, piemēram, neauglības, kurluma un dažreiz arī nāves.
Žēl, ka slimību vēl nav iespējams apslāpēt pašā sākumā, jo tā izraisa ļoti nopietnas komplikācijas - visbīstamākās no tām kavē reproduktīvās sistēmas darbību:
- Pirmajā nedēļā jāievēro gultas režīms;
- Ir jāmaina diēta - gatavošanas tehnoloģija ir tikai vārīšana un sautēšana;
- Ēdienus pasniedz šķidrā vai sasmalcinātā veidā;
- Drudzis tiek samazināts ar pretdrudža līdzekļiem;
- Terapijā var ieviest antihistamīna līdzekļus un pretiekaisuma līdzekļus, imūnkorektorus - tie veicina vieglāku slimības gaitu.

Simptomu ilgums Lielākā daļa cilvēku ar ausīm atveseļojas bez komplikācijām pāris nedēļu laikā. Slimības diagnoze galvenokārt balstās uz klātbūtni raksturīgie simptomi slimība, bet seroloģijas gadījumā to var apstiprināt arī specifisku antivielu klātbūtne pret vīrusu.
Slimības attīstība parasti ir labvēlīga pēc desmit dienām. Komplikācijas ir izskaidrotas tālāk. Kopumā vīruss iekļūst organismā caur muti vai degunu. Tas vairojas un nonāk asinsritē. Pēc tam vīruss var izplatīties dažādās ķermeņa daļās, īpaši pieauss dziedzerī. Ja tas nonāk citās ķermeņa daļās, komplikācijas ir nopietnākas.
Mutes dobumu ieteicams regulāri skalot. Kā antiseptisks šķidrums, kas palīdz paātrināt siekalu dziedzeru funkciju atjaunošanos, tiek izmantots sodas šķīdums, ārstniecības augu uzlējumi, kuriem piemīt pretiekaisuma un pretiekaisuma iedarbība. antibakteriāla iedarbība, "Hlorheksidīns", mangāna vai furacilīna šķīdumi.
Gultas režīma ievērošana, diēta un terapeitisko pasākumu īstenošana ir ļoti svarīga - pretējā gadījumā pēc vīrusu aktivitātes pārtraukšanas jums būs jārisina komplikāciju ārstēšana - pēc cūciņām tās ir diezgan smagas.
Tomēr ir iespējamas komplikācijas, kaut arī reti. Orhīts: tas skar zēnus pirms pubertātes. Orhīts parādās ar paaugstināta temperatūra un pietūkums sēklinieka priekšā, un pēc tam dažos gadījumos otrais. Parasti iekaisums sadzīst desmit dienu laikā. Tomēr dažreiz orhīts var izraisīt sēklinieku atrofiju un sterilitāti, ja tiek ietekmēti abi sēklinieki.
Iekrist sievietēs. Tāpat kā orhīts, olnīca var izraisīt neauglību. Pankreatīts: tas ir ļoti reti. Pankreatīta simptomi ir sāpes vēderā, dažreiz kopā ar vemšanu. Teratoģenēze: anomāliju risks neinficētai grūtniecei.
Komplikācijas pēc epidparotīta
Bērniem visbiežāk tiek ietekmēta centrālā nervu sistēma. Saslimstība ar meningītu joprojām tiek turēta 10% līmenī - zēniem šī komplikācija notiek 3 reizes biežāk.
Vairumā gadījumu meningīts rodas 5.-7. slimības dienā, bet var sākties vienlaikus ar submandibular dziedzeru pietūkumu. Temperatūra paaugstinās virs 40ºС, sākas vemšana, pacients sūdzas par akūtu galvassāpju uzbrukumu.
Grūtniecības laikā un īpaši pirmajā trimestrī cūciņš var izraisīt piespiedu abortu. Tomēr, pēc ekspertu domām, nekas neliecinātu, ka grūtniecība grūtniecības laikā varētu izraisīt augļa anomālijas.
Sievietēm, kuras plāno kļūt par mātēm, ir jāvakcinē pret cūciņu, ja viņām nav vai vēl nav bijusi slimība. Tāpēc ir ieteicams pagaidīt trīs mēnešus pēc pirmās cūciņas vakcīnas devas, lai iestāties grūtniecība, jo dzīvā vakcīna. Un otrādi, kad vakcinācijas cikls ir pabeigts, t.i. kad sieviete saņem vakcīnas devas, vienkārši nogaidiet mēnesi pēc pēdējās vakcīnas devas, lai iestāties grūtniecība.
![]()
Epidparotīta ārstēšana pieaugušajiem vīriešiem bieži nesākas no pirmajām slimības dienām, tāpēc orhīts viņiem rodas 4 reizes biežāk nekā bērniem.
Orhīts - infekcioza rakstura sēklinieku iekaisums; cūciņā procesā tiek iesaistīti abi pārī savienotie orgāni.
Ausu gadījumā iesakām vērsties pie ārsta. Jo īpaši steidzami jākonsultējas ar ārstu, ja slimība skar pieaugušos. Lai izārstētu slimību, ārsts izmanto simptomātiskas zāles. Nav zāles pret ausīm. Parasti šī slimība izraisa nepatīkami simptomiļoti nepatīkami.
Dažreiz, lai novērstu ausis un to tendenci izraisīt epidēmijas, ārsts var ieteikt vakcināciju. Narkotikas un ārstēšana ausīm. Pretiekaisuma un pretsāpju līdzeklis, ja nepieciešams. Obligāta atpūta un sēklinieku imobilizācija orhideju gadījumā.
Ar komplikācijas - orhīta - izpausmi atkal paaugstinās temperatūra, rodas stipras sāpes sēkliniekos un sēkliniekos, kas tiek dotas vēdera lejasdaļā. Sēklinieku izmērs palielinās. Vispārējais febrils stāvoklis ilgst līdz nedēļai, sēklinieku tūska samazinās 2 dienas pēc temperatūras stabilizēšanās. Pusei pacientu, kuriem bijis orhīts, sēklinieks atrofēsies, ja vien netiks nozīmēta specifiska komplikācijas ārstēšana - kortikosteroīdu injekcijas.
Mēs nevaram novērst vai ārstēt sēklinieku atrofiju orhīta laikā. Orhīts ir ļoti sāpīgs, tāpēc tiek nozīmēti spēcīgi pretsāpju līdzekļi. Ja pankreatīta gadījumā rodas cūciņu komplikācija, tiek noteikti šādas zāles: pretvemšanas līdzekļi un pretsāpju līdzekļi.
Meningīta gadījumā ļoti svarīga ir arī atpūta, ar pretsāpju un pretiekaisuma līdzekļiem. Turklāt, tā kā slimība ir ļoti lipīga, pacientam jāpaliek mājās apmēram 3 nedēļas. Ausu ausis - Vakcinācijas ausis. Aiz muguras Papildus informācija sazinieties ar savu ārstu.
Šī komplikācija var attīstīties 2.-3. slimības dienā vai parādīties pēc tam, kad ir samazinājies submandibular dziedzeru pietūkums.
Vēl viena nopietna komplikācija, kas izraisa epidparotītu pieaugušajiem un bērniem, ir aizkuņģa dziedzera iekaisums. Lai to novērstu, no pirmajām slimības dienām ir jāievēro stingra diēta - jāizslēdz trekni un pikanti ēdieni, jāpalielina raudzēto piena produktu daudzums uzturā.
Ausu gadījumā ieteicams izmantot šādus līdzekļus. Vara-zelta-sudraba maisījums, 2-4 reizes dienā. Cinka-vara maisījums, ja pastāv orhīta risks. Pacienta izolēšana apmēram piecpadsmit dienas, jo viņš ir ļoti lipīgs. Cilvēku, kas nonāk saskarē ar pacientu, profilakse.
Obligāta atpūta un aizkavēta sēklinieku imobilizācija orhideju gadījumā. Ko darīt, ja jūs nekad neesat vakcinēts vai ja mēs nekad neesam slimojuši ar šo slimību? Vakcinācija un slimības saglabātu ausis dzīvas, vakcīnas efektivitāte dažkārt laika gaitā samazinās. Imūnsistēma, saskaroties ar antigēniem, spēs reproducēt antivielas pret ausīm.
Komplikāciju pazīmes: vispārējs drudzis, slikta dūša, atkārtota vemšana, jostas sāpes un epigastrijā.
Ja iekaisums izplatās uz dzirdes orgāniem, tad nākotnē var attīstīties neatgriezenisks vienpusējs kurlums. Pirmā komplikāciju pazīme ir pieaugošs troksnis ausīs. Tad tam pievienojas reibonis, kustību koordinācijas traucējumi un dažreiz vemšana.
Ko darīt, ja netiek ievērots vakcinācijas cikls Ja tika ievadīta viena vakcīnas deva divu vietā, ieteicams pēc iespējas ātrāk kompensēt trūkstošo devu. Katrai devai ir sava vērtība, un nav nepieciešams atjaunot visas 2 vakcīnas devas, pietiek ar vienu.
Ko darīt, ja mēs joprojām sakņojamies, nevis masaliņas vai ausis? Vai mēs joprojām varam vakcinēties ar kombinēto vakcīnu? Vakcināciju joprojām var veikt, jo tā aizsargā pret slimībām, kuras mums nebija, šajā gadījumā no ausīm un masaliņām. Masalu antivielas nogalinās tikai masalu antigēnus.
Atgriezenisks locītavu bojājums ir reta komplikācija. Tas notiek 0,5% skarto pieaugušo, ilgst iekaisuma process līdz 3 mēnešiem. Lielas locītavas uzbriest, kustība izraisa sāpes. Temperatūra ar patoloģisku izmaiņu izpausmi nedaudz palielinās.
Grūtniecēm komplikācijas pēc epidparotīta ietekmē augļa stāvokli.
Vakcinācijas dārzi Profilakse galvenokārt sastāv no vakcinācijas. Arī ārstēšanas sadaļa. Parotīts ir vīrusu izcelsmes infekcijas slimība, kas raksturīga bērnībai. Tas izpaužas kā "siekalu dziedzeru iekaisums". Nosaukums "ausis" ir saistīts tieši ar šādu dziedzeru apjoma palielināšanos, kas piešķir cietušā sejai savdabīgu izskatu.
Parotīts ir infekcijas infekcijas slimība, ko izraisa vīruss, paromiksovīruss parotid. Infekcija notiek caur gaisu un tiešā saskarē ar inficēta pacienta siekalām. Cūciņš, tāpat kā masalas un masaliņas, ir endēmiski epidēmiska slimība: tā vienmēr ir sastopama sabiedrībā, un epidēmijas maksimums notiek ik pēc diviem līdz pieciem gadiem. Slimības biežums ir maksimālais no ziemas beigām līdz pavasara sākumam.
Bērniem var tikt traucētas organisko sistēmu funkcijas - īpaši bieži rodas patoloģiskas izmaiņas hormonālie dziedzeri auglis, kas vēlāk noved pie prostatīta, ooforīta, bartolinīta, nefrīta u.c.
Bērniem nākotnē var attīstīties primārā miokarda fibroelastoze. Zēniem ir paaugstināts prostatīta risks.
Pēc inkubācijas vispārēja slimība rodas ar drudzi, galvassāpēm, muskuļu sāpēm, sliktu dūšu un apetītes zudumu. Pēc 3-4 dienām pakāpeniski palielinās viena vai vairāku siekalu dziedzeru pietūkums. Sasniedzot maksimumu pēc 2-3 dienām, audzējs sāk regresēt nedēļas laikā.
Infekcija var sākties arī nenovērojamā formā ar neskaidrām vai neparedzētām izpausmēm. Infekcijas periods svārstās no 6-7 dienām pirms pietūkušu siekalu dziedzeru parādīšanās, līdz 9 dienām pēc regresijas. Pēc inficēšanās kefale atstāj "noturīgu imunitāti".
Epidparotīta profilakse
![]()
Epidēmiskais paratīts ir nopietna slimība. Tāpēc pirmo vakcināciju bērniem veic jau gadā - nākamo 6 gadu vecumā.
Tomēr tas ne vienmēr pasargā no slimības - tas notiek asimptomātiskā formā.
Tas rada bīstamību apkārtējiem – neskatoties uz asimptomātisku slimības gaitu, pacients paliek lipīgs un inficējas bērni, cilvēki, kas bijuši saskarsmē ar slimnieku.
Ja bērnu iestādēs tiek konstatēta slimība, karantīna tiek noteikta uz 3 nedēļām. Ja preventīvās darbības veikta laicīgi - norādītajā laikā veiktas vakcinācijas - citi bojājumi, izņemot siekalu dziedzerus, slimošanas laikā nerodas.
Epidēmiskais parotīts (parotīts) - plaši izplatīts vīrusu slimība rodas ar dziedzeru orgānu (biežāk siekalu dziedzeru, īpaši pieauss, retāk aizkuņģa dziedzera, dzimumorgānu, piena dziedzeru u.c.) bojājumiem, kā arī nervu sistēma(meningīts, meningoencefalīts).
Parotīta cēloņi
Parotīta avots ir slims cilvēks, kurš ir lipīgs 9 slimības dienas. Infekcijas pārnešanas ceļš ir gaisā. Visvairāk skartais kontingents ir bērni skolas vecums. Ar vecumu, gadījumu skaits cūciņas samazinās imūno indivīdu skaita palielināšanās dēļ. Slimības gadījumi pirmā dzīves gada bērniem ir ārkārtīgi reti. Retos gadījumos slimība rodas pacientiem, kas vecāki par 40 gadiem.
Inkubācijas periods ir no 11 līdz 21 dienai.
Parotīta simptomi
Dažiem pacientiem 1-2 dienas pirms tipiska cūciņa veidošanās tiek novērotas premorbid parādības, kas izpaužas kā nogurums, savārgums, muskuļu sāpes, galvassāpes, drebuļi, miega traucējumi un apetīte.
Ar iekaisuma izmaiņu attīstību siekalu dziedzerisšīs parādības kļūst izteiktākas, ir pazīmes, kas saistītas ar siekalu dziedzeru bojājumu - sausa mute, sāpes ausī, ko pastiprina košļāšana, runāšana.
Tipiskos gadījumos drudzis sasniedz maksimālo smagumu slimības 1.-2. dienā un ilgst 4-7 dienas.
Raksturīga cūciņa pazīme ir siekalu dziedzeru sakāve (lielākajai daļai pacientu - pieauss). Palielinātā dziedzera zona ir sāpīga pieskaroties. Sāpes ir īpaši izteiktas dažos punktos: auss ļipiņas priekšā, aiz auss ļipiņas un mastoidālā procesa rajonā.
Ar palielinātu siekalu dziedzeru tiek atzīmēti arī ādas bojājumi virs tā (atkarībā no paplašināšanās pakāpes). Āda kļūst saspringta, spīdīga, pietūkums var izplatīties uz kakla. Siekalu dziedzera palielināšanās strauji palielinās un sasniedz maksimumu 3 dienu laikā. Šajā līmenī pietūkums ilgst 2-3 dienas un pēc tam pakāpeniski (7-10 dienu laikā) samazinās.
Parotīta komplikācijas
Ar epidēmisku parotītu komplikācijas biežāk izpaužas dziedzeru orgānu un centrālās nervu sistēmas sakāvē. Bērnu slimību gadījumā viena no biežām komplikācijām ir iekaisums. smadzeņu apvalki(meningīts). Šīs komplikācijas biežums pārsniedz 10%. Vīriešiem meningīts attīstās 3 reizes biežāk nekā sievietēm. Parasti nervu sistēmas bojājumu pazīmes parādās pēc siekalu dziedzeru iekaisuma, taču ir iespējami arī vienlaikus siekalu dziedzeru un nervu sistēmas bojājumi (25-30% pacientu). Meningīts bieži sākas vardarbīgi (biežāk 4-7. slimības dienā): parādās drebuļi, ķermeņa temperatūra atkal paaugstinās (līdz 39 ° C un augstāk), smags. galvassāpes, vemt.
Orhīts (sēklinieku iekaisums) ir biežāk sastopams pieaugušajiem. Orhīta pazīmes tiek novērotas 5-7 dienā pēc cūciņu parādīšanās, un tām raksturīgs jauns drudža vilnis (līdz 39-40 ° C), parādīšanās. stipras sāpes sēkliniekos un sēkliniekos, dažreiz izplatoties vēdera lejasdaļā. Sēklinieks palielinās, sasniedzot zoss olas izmēru. Drudzis ilgst 3-7 dienas, sēklinieku paplašināšanās - 5-8 dienas. Tad sāpes pazūd, un sēklinieku izmērs pakāpeniski samazinās. Nākotnē (pēc 1-2 mēnešiem) var parādīties sēklinieku atrofijas pazīmes, kuras novēro 50% pacientu, kuriem ir bijis orhīts (ja komplikācijas sākumā netika nozīmēti kortikosteroīdu hormoni).
Aizkuņģa dziedzera iekaisums attīstās 4-7 slimības dienā. Parādās asas sāpes epigastrālajā reģionā, slikta dūša, atkārtota vemšana, drudzis.
Dzirdes orgāna bojājumi dažkārt noved pie pilnīgas kurluma. Pirmā pazīme ir trokšņa parādīšanās un troksnis ausīs. Par iekaisumu iekšējā auss norāda uz reiboni, vemšanu, kustību koordinācijas traucējumiem. Kurlums parasti ir vienpusējs (skartajā siekalu dziedzera pusē). Atveseļošanās periodā dzirde netiek atjaunota.
Locītavu iekaisums attīstās aptuveni 0,5% gadījumu, biežāk pieaugušajiem, vīriešiem – biežāk nekā sievietēm. Tie tiek novēroti pirmajās 1-2 nedēļās pēc siekalu dziedzeru sakāves, lai gan to parādīšanās ir iespējama pat pirms dziedzeru izmaiņām. Tiek skarti biežāk lielas locītavas(plaukstas locītava, elkonis, plecs, ceļgalis un potīte). Locītavas uzbriest un kļūst sāpīgas. Artrīta ilgums bieži ir 1-2 nedēļas, dažiem pacientiem locītavu bojājumi saglabājas līdz 1-3 mēnešiem.
Tagad ir noskaidrots, ka parotīta vīruss grūtniecēm var izraisīt augļa bojājumus. Jo īpaši bērniem rodas savdabīgas izmaiņas sirdī - tā sauktā primārā miokarda fibroelastoze. Citas komplikācijas (prostatīts, ooforīts, mastīts, tireoidīts, bartonilīts, nefrīts, miokardīts, trombocitopēniskā purpura) ir reti.
Parotīta diagnostika
- Vīrusa izolēšana: tradicionālā vīrusa izolēšana no nazofaringijas gļotu biomateriāla;
- Antivielu noteikšana pret vīrusa antigēniem: RSK, RTNHA (diagnostikas titrs 1:80 un augstāks). Izvērtējot pētījuma rezultātus, tiek ņemta vērā iespējamā pēcvakcinācijas reakcija;
- Alergoloģiskā metode: intradermālas alerģiskas reakcijas inscenēšana ar cūciņu diagnostiku; tagad izmanto reti;
- Asins analīze;
- Urīna analīze.
Parotīta ārstēšana
Nav specifiskas ārstēšanas. Svarīgs ārstēšanas uzdevums ir komplikāciju novēršana. Gultas režīms ir nepieciešams vismaz 10 dienas. Vīriešiem, kuri pirmajā nedēļā neievēroja gultas režīmu, orhīts attīstās apmēram trīs reizes biežāk nekā tiem, kuri tika hospitalizēti pirmajās trīs slimības dienās.
Lai novērstu aizkuņģa dziedzera iekaisumu, turklāt nepieciešams ievērot noteiktu diētu: izvairīties no pārēšanās, samazināt baltmaizes, makaronu, tauku, kāpostu daudzumu. Diētai jābūt piena-veģetārai. No graudaugiem labāk ir izmantot rīsus, brūno maizi, kartupeļus.
Orhīta gadījumā prednizolonu izraksta pēc iespējas agrāk 5-7 dienas, sākot ar 40-60 mg un katru dienu samazinot devu par 5 mg, vai citus kortikosteroīdu hormonus līdzvērtīgās devās.
Meningīta gadījumā tiek izmantots tāds pats ārstēšanas kurss ar kortikosteroīdiem. Parotīta meningīta gaitu labvēlīgi ietekmē mugurkaula punkcija ar neliela daudzuma cerebrospinālā šķidruma ekstrakciju.
Ar aizkuņģa dziedzera iekaisumu tiek nozīmēta šķidrumu saudzējoša diēta, atropīns, papaverīns, saaukstēšanās uz vēdera, ar vemšanu - hlorpromazīns, kā arī zāles, kas inhibē enzīmus, jo īpaši kontrikāls (trasilols), ko ievada intramuskulāri (lēni) glikozes šķīdums, pirmajā dienā 50 000 SV, pēc tam 3 dienas 25 000 SV dienā. un vēl 5 dienas pa 15 000 SV / dienā. Lokāli - sasilšanas kompreses.
Prognoze un profilakse
Parotīta prognoze ir labvēlīga, nāves gadījumi ir ļoti reti (1 no 100 000 gadījumiem); tomēr jāņem vērā kurlums un sēklinieku atrofija ar sekojošu neauglību.
Vakcinācija ar cūciņu vakcīnu 12 mēnešu vecumā. Revakcinācija 6 gadu vecumā: lietot vietējās vai ārvalstu zāles (arī kombinētās).
Ir novērojumi par parotīta gadījumiem starp iepriekš vakcinētiem bērniem. Šajos gadījumos slimība norit samērā viegli, procesā iesaistot tikai siekalu dziedzerus. Pirmo 10 gadu vecumu sasniegušie bērni, kuriem ir bijusi saskarsme ar pacientu, tiek izdalīti 21. dienā no slimās personas izolēšanas brīža.







