Pigmentēti plankumi uz ķermeņa ar ādas vēzi. Kā izskatās ādas vēzis?
Ādas vēzis ir viens no visizplatītākajiem onkoloģiskās slimības visā pasaulē. Krievijas Federācijā šī patoloģija veido aptuveni 11% no kopējās saslimstības, un pēdējā desmitgadē ir vērojama noturīga tendence palielināties jauno diagnosticēto gadījumu skaitam visos reģionos.
Melanoma ir ļaundabīgākā un prognostiski nelabvēlīgākā ādas vēža forma. Par laimi, biežāk tiek diagnosticētas cita veida onkodermatozes, kurām ir mazāk smagas sekas. Lēmumu par ādas vēža ārstēšanu pieņem ārsts atkarībā no slimības stadijas un primārā audzēja histoloģiskā veida.
Kāpēc attīstās patoloģiskais process?
Ādas vēzis, tāpat kā lielākā daļa vēža, tiek uzskatīts par polietioloģisku stāvokli. Un ne vienmēr ir iespējams droši noskaidrot galveno ļaundabīgo šūnu parādīšanās izraisītāju. Tajā pašā laikā ir pierādīta vairāku eksogēno un endogēno faktoru patoģenētiskā loma, un ir identificētas vairākas pirmsvēža slimības.
Galvenie ādas vēža cēloņi:
- UV staru iedarbība, to izcelsme var būt dabiska vai mākslīga (no solārija);
- jonizējošā (rentgena un gamma) starojuma ietekme, kas izraisa agrīna vai vēlīna starojuma dermatīta attīstību;
- infrasarkano staru iedarbība, kas parasti ir saistīta ar arodbīstamību stikla un metalurģijas nozarēs;
- infekcija ar noteiktiem cilvēka papilomas vīrusa (HPV) veidiem;
- regulāra vai ilgstoša saskare ar noteiktām vielām, kurām ir kancerogēna iedarbība (naftas produkti, akmeņogles, insekticīdi, herbicīdi, minerāleļļas), bieža matu krāsu lietošana;
- hroniska arsēna intoksikācija;
- mehāniski ādas bojājumi, ko pavada patoloģiskas rētas vai izraisa latentu posttraumatisku kanceroģenēzi;
- termiski apdegumi, īpaši atkārtoti;
- dažādu etioloģiju hroniski iekaisuma procesi, kas skar ādu un apakšējos audus (fistulas, lepra, dziļa mikoze, trofiskās čūlas, sifilisa smaganu forma, sistēmiskā sarkanā vilkēde un citi).
nozīmīgākais etioloģiskais faktors Tiek uzskatīts, ka UVA starojums tiek uztverts galvenokārt no saules. Tas izskaidro saslimstības pieaugumu ar ādas vēzi cilvēkiem, kuri pārcēlušies uz pastāvīgu dzīvesvietu tuvāk ekvatoram vai bieži vien atpūšas dienvidu valstīs.
Predisponējoši faktori
Cilvēkiem, kuri daudz laika pavada ārā vai apmeklē sauļošanās salonus, ir risks saslimt ar ādas vēzi. Palielina dermato-onkoloģijas iespējamību arī uzņemšana zāles ar fotosensibilizējošu efektu: grizeofulvīns, sulfonamīdi, tetraciklīni, fenotiazīns, tiazīdi, kumarīnu saturoši līdzekļi. Albīniem, baltajiem un cilvēkiem ar 1. un 2. tipa ādas fotosensitivitāti arī ir augsta jutība pret UV starojumu.
Ģenētiskais faktors spēlē diezgan lielu lomu - dažām ādas vēža formām ģimenes nosliece tiek atzīmēta 28% gadījumu. Tajā pašā laikā svarīga ir ne tikai onkodermatoloģiskā patoloģija, bet arī vispārēja tendence uz jebkuras lokalizācijas kanceroģenēzi 1. un 2. radniecības līnijas radiniekiem. Kancerogēni un īpaši ultravioletais starojums var izraisīt tā saukto inducēto ģenētisko nestabilitāti, kas izraisa ievērojama skaita patoloģisku gēnu parādīšanos.
Pēdējā desmitgadē zinātnieki ir pierādījuši, ka mutācijas, kas ir atbildīgas par patoloģijas parādīšanos, lielākajā daļā gadījumu ir lokalizētas 9q22.3 hromosomā. Šeit atrodas arī gēni, kas ir atbildīgi par AB0 sistēmas asins grupu veidošanos. Patiešām, klīniskie un epidemioloģiskie pētījumi, kas veikti 2008. gadā, parādīja paaugstinātu dermatokarcinoģenēzes risku indivīdiem ar 1 (0) un 3 (0B) grupām.
Bieži predisponējoši faktori ir vecums virs 50 gadiem, dzīvošana videi nelabvēlīgos reģionos, darbs bīstamās nozarēs, jebkuras etioloģijas hroniska dermatīta klātbūtne.
Patoģenēzes svarīgākie punkti
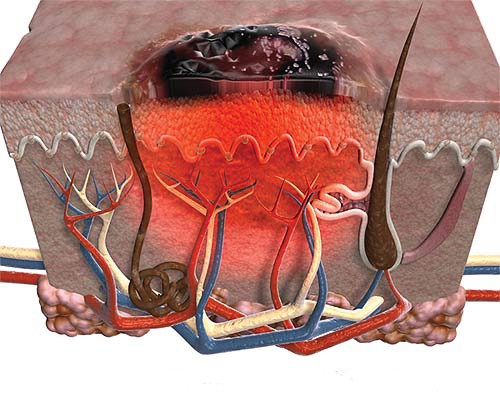
UV starojuma un citu izraisošo faktoru iedarbība vairumā gadījumu izraisa tiešus ādas šūnu bojājumus. Tajā pašā laikā patoģenētiski svarīga ir nevis šūnu membrānu iznīcināšana, bet gan ietekme uz DNS. Daļēja nukleīnskābju iznīcināšana ir mutāciju cēlonis, kas izraisa sekundāras izmaiņas membrānas lipīdos un galvenajās olbaltumvielu molekulās. Galvenokārt tiek ietekmētas bazālās epitēlija šūnas.
Dažādiem starojuma veidiem un HPV ir ne tikai mutagēna iedarbība. Tie veicina relatīvā imūndeficīta parādīšanos. Tas ir saistīts ar dermas Langerhans šūnu izzušanu un dažu membrānas antigēnu, kas parasti aktivizē limfocītus, neatgriezenisku iznīcināšanu. Tā rezultātā tiek traucēts imunitātes šūnu saites darbs, tiek nomākti aizsargājošie pretvēža mehānismi.
Imūndeficīts tiek kombinēts ar paaugstinātu noteiktu citokīnu ražošanu, kas situāciju tikai pasliktina. Galu galā šīs vielas ir atbildīgas par šūnu apoptozi, regulē diferenciācijas un proliferācijas procesus.

Plakanšūnu ādas vēzis
Melanoma
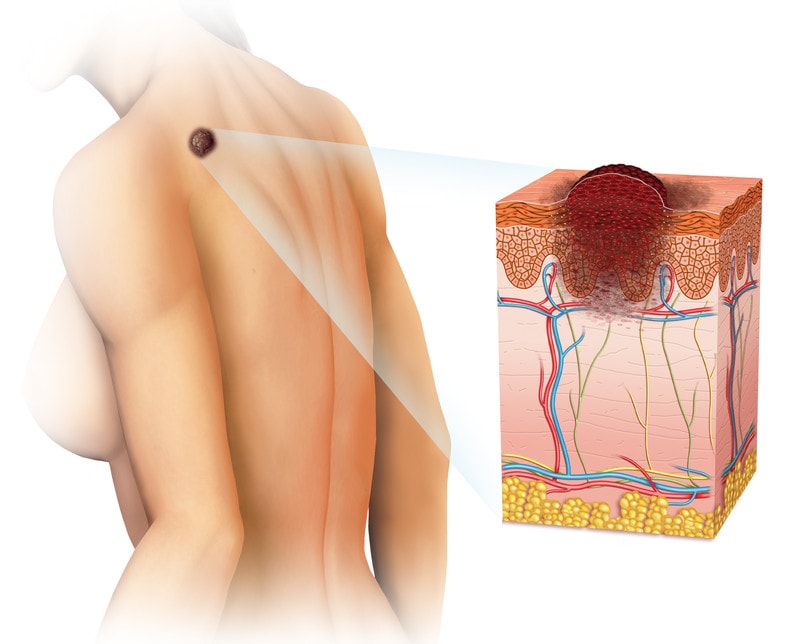
Tas ir pigmentēts, ļoti ļaundabīgs audzējs, kas vairumā gadījumu parādās nevusa vietā. Pirmās ļaundabīgo audzēju pazīmes var būt dzimumzīmes nevienmērīga aptumšošanās, nevienmērīga augšana ar izplūduša plankuma vai mezgliņa veidošanos, apsārtuma vai hiperpigmentācijas parādīšanās perifērijā un tendence uz asiņošanu. Pēc tam var parādīties mezgli, plaši infiltrēti pigmenti plankumi, čūlas, dažādi dažāda lieluma audzēji. Melanomai raksturīgas straujas plašas metastāzes, kuras var izraisīt mazākais ievainojums.
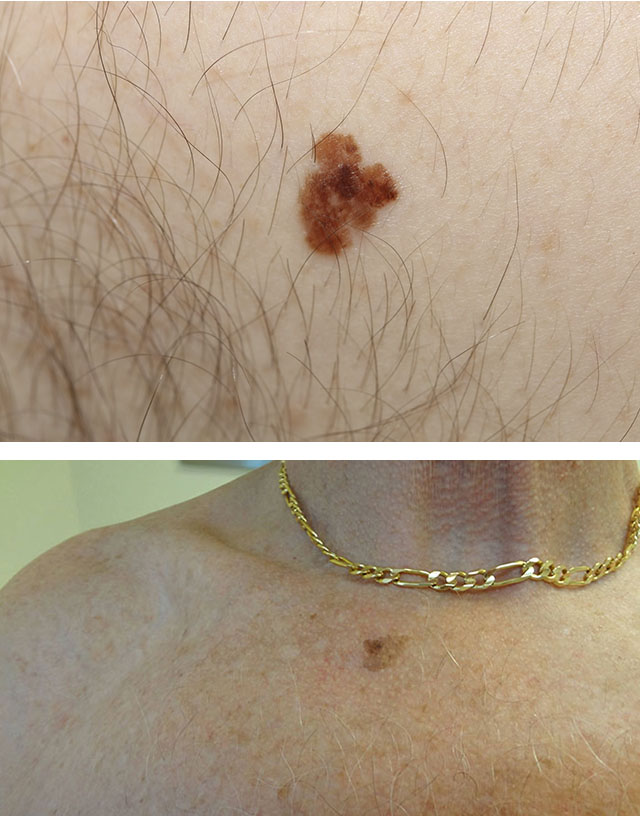
Melanoma
Kā atpazīt ādas vēzi: galvenie diagnostikas punkti
Onkopatoloģijas diagnoze galvenokārt balstās uz to zonu histoloģisko un citoloģisko izmeklēšanu, kurās ir aizdomas par ļaundabīgu audzēju. Tas ļauj droši noteikt esošo izmaiņu būtību un paredzēt ārstēšanas perspektīvas. Tāpēc vissvarīgākais brīdis pārbaude ir biopsija. To var veikt ar dažādām metodēm: nokasot, nospiežot uztriepi, iegriežot vai izgriežot. Histoloģiskā izmeklēšana var tikt ietekmēti arī reģionālie limfmezgli. Ja ir aizdomas par melanomu, biopsija tiek veikta tieši pirms ārstēšanas, jo biopsija var izraisīt niknās metastāzes.
Uzticamas metodes metastāžu diagnosticēšanai ir radioizotopu metode, osteoscintigrāfija. Lai novērtētu iekšējo orgānu stāvokli, tiek veikta skeleta un orgānu rentgenogrāfija. krūtis, ultraskaņa limfmezgli un ķermeņi vēdera dobums, CT un MRI. Parādīti arī vispārējie klīniskie un bioķīmiskie asins analīzes un citi pētījumi, lai novērtētu iekšējo orgānu darbību.
Melanomas diagnozi apstiprina arī audzēja marķiera TA 90 un SU 100 pārbaude. Šādu ādas vēža asins analīzi var veikt jau slimības sākuma stadijā, lai gan visinformatīvākā tā ir metastāžu klātbūtnē. Papildu melanomas diagnostikas metodes ir termometrija un Jakša reakcija.
Ādas vēzis ir diezgan izplatīta cilvēku slimība. Citu ļaundabīgo audzēju vidū tas veido aptuveni 10%. Pēdējo desmitgažu laikā vēža gadījumu skaits ir pieaudzis gandrīz uz pusi, kas saistīts ar onkoloģiskās patoloģijas pieaugumu kopumā.
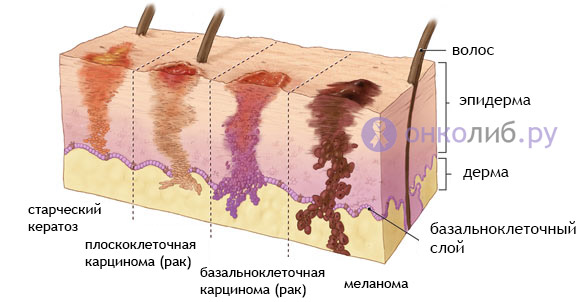
Slimība vienādi skar gan vīriešus, gan sievietes gados vecākiem cilvēkiem (60-70 gadi) risks saslimt ir daudz lielāks. Bērniem ļaundabīgo ādas audzēju konstatēšanas biežums nepārsniedz vienu procentu, un viena no izplatītākajām formām ir melanoma, kas rodas no iedzimtiem nevusiem (“kurmjiem”), kas satur ievērojamu daudzumu melanīna pigmenta.
1 — normāla, 2 — nevus displāzija (kurmji), 3 — senils keratoze, 4 — plakanšūnu karcinoma, 5 — bazālo šūnu karcinoma, 6 — melanoma
Tiek atzīmēts, ka cilvēki ar gaišu ādu slimo biežāk nekā tumšādaini, un Negroīdu rases pārstāvjiem šāds vēzis tiek reģistrēts gandrīz 10 reizes retāk. Turklāt dienvidu platuma grādos iedzīvotāji ir vairāk pakļauti slimības riskam. Tā, piemēram, saulainā Krasnodaras apgabalā pacientu skaits ir vairākas reizes lielāks nekā ziemeļu reģionos. Tas ir saistīts ar intensīvāku un ilgstošāku ultravioletā starojuma iedarbību uz vietējo iedzīvotāju ādu. Kad ziemeļu iedzīvotāji pārceļas uz siltāku un saulaināku klimatu, viņu risks saslimt ar ādas vēzi kļūst vairākas reizes lielāks, tāpēc viņiem ir jāapzinās šī iespējamība, lai veiktu profilaktiskus pasākumus.
Ādas vēzis tiek uzskatīts par audzēju ar diezgan labvēlīgu prognozi. Vairumā gadījumu ar rūpīgu pacientu attieksmi pret savu ķermeni slimība tiek atklāta pat pirms metastāžu parādīšanās. Ar savlaicīgu atklāšanu un ārstēšanu vairāk nekā 95% pacientu atveseļojas, un mirstība ir viszemākā salīdzinājumā ar visiem citiem ļaundabīgajiem audzējiem. Vēzis nav teikums, un ādas jaunveidojumi tam ir pierādījums.
Kāpēc rodas vēzis?
Jautājumi par ļaundabīgo audzēju cēloņiem zinātniekus satrauc līdz pat šai dienai, un zināšanas par precīziem slimības patoģenēzes mehānismiem ļauj attīstīt efektīvi veidi profilakse.
Āda ir platības ziņā lielākais cilvēka ķermeņa orgāns, kas veic ļoti daudzveidīgus un svarīgus uzdevumus. Āda ir ne tikai sava veida barjera starp ārējo vidi un organismu, tā veic arī vielmaiņas funkcijas, piedalās termoregulācijā, noteiktu vielu izvadīšanā utt. Lielākā daļaāda gandrīz pastāvīgi tā vai citādi saskaras ar ārējo vidi un to ietekmē dažādas fiziskas un ķīmiskās ietekmes ar kancerogēnu potenciālu.

Faktori, kas veicina ādas vēža attīstību, ir:
- ilgstoša saules vai jonizējošā starojuma iedarbība;
- Ķīmisko kancerogēnu ietekme ikdienas dzīvē, kā arī bīstamās ražošanas apstākļos;
- Smēķēšana;
- iedzimta predispozīcija;
- Imūndeficīti, tostarp HIV infekcijas nesējiem, pacientiem, kuri lieto citostatiskos līdzekļus citas lokalizācijas ļaundabīgo audzēju ārstēšanai utt.
Personām, kas ilgstoši pakļautas saules gaismai un strādājot brīvā dabā, āda tiek pakļauta pārmērīgai ultravioletā starojuma iedarbībai, kas nākotnē var izraisīt vēzi. Lielāks risks saslimt ar ādas vēzi ir lauksaimniecībā, celtniecībā, zvejniecībā u.c. nodarbinātajiem.
Solārija ļaunprātīga izmantošana arī palielina iespēju iegūt skaistu bronzas iedegumu, nevis ļaundabīgs audzējs, tāpēc ar šo procedūru labāk neaizrauties, un, ja nav pārliecības par iekārtas kvalitāti un lietošanas noteikumiem, tad būtu pareizi atteikties vispār. Veselība ir svarīgāka, pat ja āda nav iedegusi.
Plašākas sabiedrības, īpaši jaunu meiteņu, aizraušanās ar sauļošanos jūras krastā vai upē var novest arī pie nevēlamām sekām, starp kurām ir vieta arī vēzim. Īpaši tas attiecas uz tiem, kuri atrodas tiešos saules staros pusdienlaikā un pēcpusdienā, kad starojuma intensitāte ir maksimāla. Neaizmirstiet, ka dažkārt tik tumša, ka tā ir līdzīga pārogļošanai, iedegušās ādas krāsa ne tikai nenes skaistumu, bet arī var radīt ievērojamas nepatikšanas.

Ķīmiskie kancerogēni ieskauj mūsdienu cilvēku gandrīz visur. Mājas ir dažādas tīrīšanas un mazgāšanas līdzekļi, profesionālie faktori ir saskare ar sodrējiem, arsēna savienojumiem, darvu u.c. Individuālos aizsardzības līdzekļus jebkurā gadījumā nedrīkst atstāt novārtā tiem, kuri nevēlas saslimt ar ādas vēzi.
Smēķēšana Tam ir ļoti spēcīga kancerogēna iedarbība, un starp ļaundabīgajiem audzējiem, ko tas izraisa, ir arī ādas vēzis.
iedzimtie faktori turpina pētīt, tomēr jau tagad zināms, ka ģimenēs, kur pacienti bijuši agrāk, risks saslimt citu tuvinieku vidū ir lielāks.
Tā kā neoplazija var būt pretvēža imunitātes samazināšanās rezultāts, dažādus imūndeficītus var saistīt ar vēža cēloņiem. Riska grupā var būt HIV inficētie, kā arī pacienti, kuri iziet staru un ķīmijterapijas kursus saistībā ar citām onkoloģiskām slimībām.
Papildus ārējām ietekmēm liela nozīme ir arī ādas stāvoklim. Rētu (pēc apstarošanas, termisku, ķīmisku apdegumu, traumu dēļ), trofisko čūlu (biežāk uz kājas) klātbūtnē audu reģenerācijas procesi pasliktinās, kas var izraisīt diferenciācijas pārkāpumu. epitēlija šūnas ar vēža attīstību.
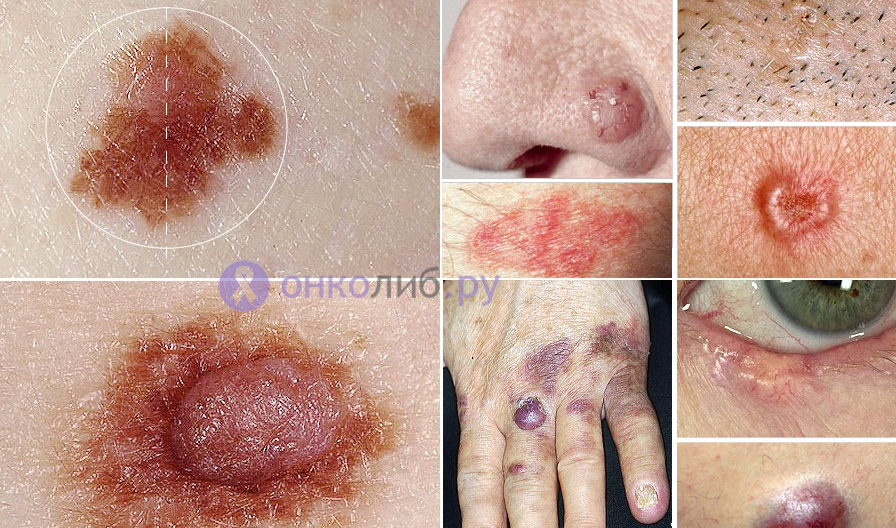
pirmsvēža ādas bojājumi
Papildus ierosinošiem faktoriem ir konstatēti arī pirmsvēža ādas stāvokļi. Tā saucamais obligāts pirmsvēža audzējs gandrīz visos gadījumos beidzas ar ļaundabīgu audzēju (ļaundabīgo audzēju), savukārt izvēles iespēja dod iespēju sasniegt labvēlīgu iznākumu.
Obligāts priekšvēža audzējs ietver:
- Queyra eritroplāzija;
- Pedžeta slimība;
- Bovena slimība.
eritroplāzija Keira diagnosticēta diezgan reti, biežāk skar vīriešus, kas izpaužas kā sarkana plāksne, kas atrodas uz dzimumlocekļa glans. Nākotnē raksturīga plakanšūnu karcinomas veidošanās.
Bovena slimība tiek konstatēts uz stumbra ādas, galvenokārt gados vecākiem vīriešiem, gaiši rozā plāksnīšu veidā, kuru diametrs sasniedz 10 cm. Visos gadījumos šis stāvoklis progresē līdz plakanšūnu ādas vēzim.
Atšķirībā no iepriekšējiem diviem stāvokļiem, Pedžeta slimība- cilvēces sievietes puses liktenis. Faktiski slimība jau ir ļaundabīgs audzējs, kas lokalizēts krūtsgala epitēlijā un piena dziedzera paranipilārajā laukā, lai gan ir iespējams arī bojāt ārējos dzimumorgānus, paduses reģionu. Vēža šūnas vispirms tiek atrastas apvalka epitēlijā, pēc tam iekļūst piena kanālos. Slimība izpaužas ar ekzēmai līdzīgām izmaiņām - hiperēmija, erozija, nieze.
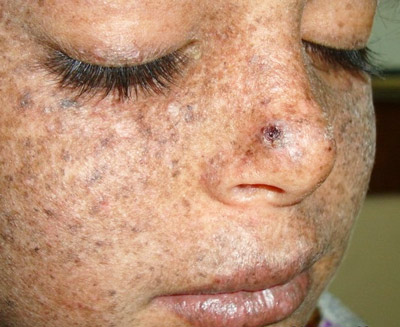
To uzskata par iedzimtu slimību un izpaužas kā paaugstināta ādas jutība pret ultravioleto starojumu. Īsākā uzturēšanās saulē šādiem pacientiem veicina tūskas, apsārtuma parādīšanos. Pēc tam hiperēmiju aizstāj ar lobīšanos un atrofiskām izmaiņām, rodas rētas, āda iegūst raibu izskatu. Slimība izpaužas bērnībā, un pacienti dzīvo apmēram 15-20 gadus. Pigmenta kserodermijas gaita visos gadījumos beidzas ar ļaundabīgu audzēju līdz ar viena vai otra ļaundabīga ādas audzēja parādīšanos.
Fakultatīvais pirmsvēža stāvoklis ietver apstākļus, kas nelabvēlīgu apstākļu un provocējošu faktoru klātbūtnē spēj pārveidoties par ļaundabīgiem. Tās ir tā sauktās ādas ragu un senils keratoze, kas izpaužas kā jaunveidojumi ar pārmērīgu keratinizāciju, keratoakantoma (labdabīgs matu folikulu audzējs), dažādas rētas un trofiskās čūlas, dermatīts, kā arī ādas bojājumi citu slimību (tuberkuloze, sistēmiskā sarkanā vilkēde) gadījumā. ).
Ādas ļaundabīgo audzēju veidi un pazīmes
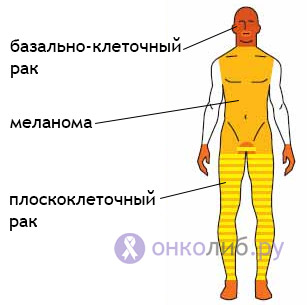
skartās teritorijas noteikti veidi audzēji
Ļaundabīgo ādas audzēju klasifikācija balstās uz to histoloģisko struktūru, un atkarībā no tā izšķir šādus vēža veidus:
- Bazālo šūnu (bazalioma);
- Plakanšūnu karcinoma.
IN pēdējie gadi melanoma, kas aug no melanīnu veidojošiem audiem un tāpēc nav saistīta ar ādas virsmas epitēliju un dziedzeriem, bieži tiek izslēgta no apvalka epitēlija ļaundabīgo audzēju skaita. Melanoma tiks pieminēta nedaudz vēlāk.
IN reti gadījumi iespējama dziedzeru audzēju (adenokarcinomu) augšana, kuras avots ir ādas piedēkļi – sviedri un tauku dziedzeri.
Onkologi izmanto jaunveidojumu klasifikāciju pēc TNM sistēmas, uz kuras pamata var atšķirt slimības stadija:
- Ja audzējs nav lielāks par 2 cm un nav metastāžu, tad viņi runā par pirmo posmu.
- Gadījumā, ja audzējs sasniedz 5 un vairāk centimetrus, iznīcina virsmas slāņus, atrodas zem ādas, bet joprojām nesniedz metastāzes, var runāt par slimības otro stadiju.
- Trešajā iespējama dziļi ārpus ādas esošo struktūru iesaistīšanās bez metastāzēm vai arī pats audzējs ir neliels, bet tiek konstatēti vēža šūnu skartie reģionālie limfmezgli.
- Ceturtā vēža stadija tiek konstatēta, atklājot attālas metastāzes, neatkarīgi no primārā audzēja apjoma un reģionālo limfmezglu stāvokļa.
Sākotnējā ādas vēža stadija bieži vien neuzrāda nekādas izteiktas vai specifiskas pazīmes, tādēļ pacienti nesteidzas vērsties pie ārsta, un ādas izmaiņu rašanās tiek skaidrota ar dažādiem iekaisuma procesiem, infekcioziem bojājumiem u.c. Tikmēr pat plankuma vai neliela mezgliņa klātbūtnei vajadzētu būt par iemeslu apmeklēt dermatologu un izslēgt ļaundabīgu audzēju.
Pazīmes, kas var radīt bažas, ir šādas:
veseli dzimumzīmes (augšpusē) un neoplastiski/pirmsvēža procesi (apakšā) (galvenokārt melanoma)
Pirmie ādas vēža simptomi var būt lokāla ādas krāsas maiņa, audu sabiezēšana, mezgliņu, plankumu klātbūtne, nosliece uz čūlu veidošanos, bieži asiņošana. Šādas izmaiņas strauji progresē un nav ārstējamas, īpaši mājās. Ja nav savlaicīgas kvalificētas palīdzības, iespējams, ka metastāzes var ietekmēt reģionālos limfmezglus, dziļākos audus līdz skrimšļiem, muskuļus un saišu aparātu.
Bazālo šūnu karcinoma
Visizplatītākais ādas vēža veids ir bazalioma, kas veido apmēram divas trešdaļas no visiem atklātajiem šīs lokalizācijas audzējiem. Šis audzējs, kā likums, tiek atklāts gados vecākiem cilvēkiem, biežāk atrodas uz sejas, nesniedz metastāzes, bet spēj dīgt audus, izraisot to iznīcināšanu. Bazaliomas gaita ir diezgan labvēlīga, un lēna augšana kopā ar metastāžu neesamību ļauj sasniegt labi rezultātiārstēšana.
Bazālo šūnu ādas vēzis ir veidots no šūnām, kas atgādina epidermas bazālo slāni, tāpēc arī tā nosaukums. Ārēji audzējs atgādina blīvas konsistences mezglu (tas ir visizplatītākais augšanas veids), ar gludu virsmu, rozā krāsā. Metastāzes nav tipiskas, uz kuru pamata ir bijuši ilgstoši strīdi par audzēja ļaundabīguma pakāpi, taču tā histoloģiskā struktūra un šūnu elementu raksturs joprojām runā par labu vēzim.
Papildus mezglainajai ir arī virspusējas bazālo šūnu karcinomas šķirnes, čūlainas, pigmentētas un citas.
Vairumā gadījumu pirmās bazaliomas pazīmes ir izliekta rozā neoplazma ar pērļu nokrāsu vai mezgliņš ar čūlu. Audzēja izmērs palielinās lēnām, tāpēc pacienti nesteidzas vērsties pie ārsta, tomēr dziļāku audu bojājumi, čūlas vai asiņošana tomēr liek meklēt palīdzību.
Bazalioma ir visizplatītākais sejas ādas vēža veids. Šis audzējs var atrasties acu un deniņu apvidū, dīgst tuvējos audos, kas var būt nāvējošs diezgan īsā laikā.
Plakanšūnu karcinoma
Plakanšūnu karcinoma tiek diagnosticēta aptuveni ceturtajai daļai pacientu. Ja bazalioma ir vairāk vecāka gadagājuma cilvēku problēma un tai ir ar vecumu saistītas deģeneratīvas izmaiņas, imunitātes samazināšanās, ādas reģenerācijas spēju traucējumi, tad plakanšūnu karcinoma, kā likums, ir ilgstošu dermatožu sekas, iekaisuma procesi, rētas utt. Ar tiešu iesaistīšanos ārējie faktori audzēju veidošanās procesā biežāk šādas neoplazmas tiek konstatētas atklātās ķermeņa vietās - uz rokām, sejas.
Pacientiem ādas vēzis izskatās savādāk, un tāpēc tika identificētas tā galvenās šķirnes: infiltratīvi-čūlains un papilārs. Šis sadalījums balstās ne tikai uz audzēja izskatu, bet arī ņem vērā audu bojājumu raksturu kopumā.
Infiltratīvā-čūlainā forma izpaužas ar dziļas čūlas parādīšanos, kas ieaug dziļi audos, kuras dibenu klāj garoza un asiņaini izdalījumi. Laika gaitā bojājuma lielums palielinās gan platumā, gan dziļumā.
Papilāra formaādas vēzis izskatās kā ziedkāposti, veidojumam ir blīva tekstūra un bedraina virsma. Agrīnās stadijās šo augšanas variantu var sajaukt ar papilomu (labdabīgu audzēju), tomēr iepriekšēja ādas bojājuma klātbūtne, diezgan intensīva augšana ar noslieci uz čūlu un asiņošanu liecina par ļaundabīgu procesu.
Plakanšūnu karcinomu, atšķirībā no bazaliomas, var pavadīt metastāžu klātbūtne. Parasti vēža šūnas sasniedz reģionālos limfmezglus un apmetas tajos. Audzēja šūnu izplatīšanās pa asinsvadiem var izraisīt sekundāru audzēja mezglu rašanos aknās, plaušās, taču šāds metastāžu veids ir ārkārtīgi reti.
Video: ārsts par ādas vēža noteikšanu
Daži vārdi par melanomu
Tā kā āda pastāvīgi tiek pakļauta ultravioletā starojuma iedarbībai, ir nepieciešama aizsargbarjera, lai novērstu starojuma kaitīgo ietekmi. Šo funkciju veic pigmenta melanīns. Personām ar tumšu ādas krāsu, nēģeru rases pārstāvjiem, tas ir daudz vairāk saistīts ar dzīves apstākļiem valstīs ar karstu klimatu un intensīvu saules iedarbību. Melanīns veidojas melanocītos, kas parasti atrodas ādas slānī, kas atrodas zem epitēlija (dermā), kā arī acs varavīksnenē un tīklenē, un pat virsnieru dziedzeros un smadzeņu koroīdā, kas ir saistīts ar audzēja augšanas iespēju ne tikai ādā, bet arī aiz tās.ārpus.
Viens no melanomas riska faktoriem papildus pārmērīgai ultravioleto staru iedarbībai ir liela skaita nevus klātbūtne, ko bieži dēvē vienkārši par dzimumzīmēm. Šie veidojumi ir melanīnu saturošu šūnu fokālie uzkrājumi ādā, tīklenē. Ja tie ir ievainoti, ir iespējama pārmērīga insolācija, ļaundabīga šūnu transformācija un audzēja parādīšanās.
Nelabvēlīgos apstākļos melanocītu šūnas var kļūt par avotu vienam no ļaundabīgākajiem un agresīvākajiem cilvēka audzējiem – melanomas. Audzējs ir tumšas vai pat melnas krāsas veidojums, strauji augošs izmērā, diezgan agrs un strauji metastāzējošs. Iespējami arī nepigmentēti augšanas varianti, kurus ir īpaši grūti diagnosticēt.
Aizdomīga melanoma pieļauj izmaiņas izskats nevi, to krāsa, izmērs, kā arī čūlas un asiņošanas izskats. Īpaša uzmanība jāpievērš dzimumzīmēm, kas atrodas pastāvīgas mehāniskas slodzes vietās (piemēram, kur drēbes cieši pieguļ), un, ja tās ir bojātas, jākonsultējas ar ārstu.
Ceļā uz diagnozi
Ādas vēža diagnostikas metodes nav ļoti dažādas. Tas ir saistīts ar neoplazmas virspusējo atrašanās vietu, kas padara to viegli pieejamu normālai pārbaudei.
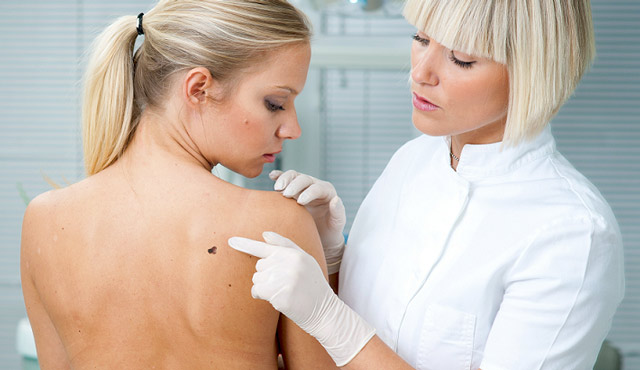
Ja jums ir aizdomas par ļaundabīgu ādas audzēju, ārsts veiks rūpīgu pārbaudi pārbaude, noskaidrot sūdzību būtību un rašanās recepti. Jāpievērš uzmanība ne tikai bojājumam, bet arī citām ādas vietām, kā arī reģionālajiem limfmezgliem, kas metastāžu klātbūtnē var tikt palielināti. Ja nepieciešams, veidojuma sīkākai izpētei var izmantot palielināmo stiklu.
Lai noteiktu audzēja veidu, tā ļaundabīguma pakāpi un apkārtējo audu izmaiņu raksturu ražot citoloģiskā Un histoloģiski pētījums. Lai to izdarītu, ārsts noņem vai nu uztriepes nospiedumu, izmantojot stikla priekšmetstikliņu, vai skrāpē ar koka lāpstiņu, un, lai iegūtu biopsijas materiālu, ar punkciju jāņem audzēja fragments. Ir svarīgi iegūt daļu no audzēja bez nekrotiskām masām, virspusējām garozām, ragveida vielas, jo sliktas kvalitātes audu paraugu ņemšana var izraisīt diagnostikas kļūdas.
Kā cīnīties ar vēzi?
Tradicionālās ādas vēža ārstēšanas metodes ir ķirurģija, starojums un ķīmijterapija. Konkrētas slimības apkarošanas metodes izvēli nosaka audzēja forma, lokalizācija, stadija un apkārtējo audu bojājuma raksturs.
Svarīgi atcerēties, ka jebkurš audzējs un jo īpaši ādas vēzis ir daudz vieglāk ārstējams agrīnā stadijā, tāpēc savlaicīga dermatologa vizīte var būt veiksmīgas un veiksmīgas ārstēšanas atslēga. efektīva terapija sekojoši.
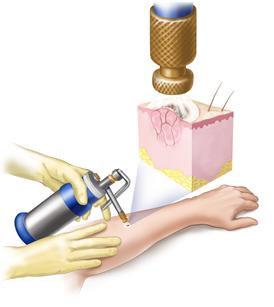
audzēja krioķirurģija
Galvenais un, iespējams, visvairāk efektīva metodeĀrstēšana ir operācija, lai noņemtu audzēju. Maziem un sekliem audzējiem bez metastāzēm priekšroka tiek dota taupošām metodēm, un to ir iespējams arī izmantot zemas temperatūras(kriodestrikcija ar šķidro slāpekli), lāzera un elektriskā strāva(elektrokoagulācija). Tomēr šo procedūru izmantošana ir nepieņemama ar ievērojamu bojājumu daudzumu un audzēju metastāžu klātbūtni.
Sejas ādas vēža ārstēšanā ķirurgiem var būt īpašas grūtības, jo šāda audzēja noņemšana nākotnē neizbēgami rada kosmētisku defektu. Ja iespējams, tiek izmantotas minimāli invazīvās metodes, taču tām nevajadzētu būt pretrunā ar operācijas radikālo raksturu.
Šāda audzēja izvietojuma gadījumā, kas padara to slikti pieejamu izņemšanai (tempļi, acu zona), ķerties pie vietējās staru terapijas, kuras efektivitāte nedrīkst būt zemāka par operāciju.
Ķīmijterapijai nav neatkarīgas vērtības ādas vēža gadījumā, un to izmanto kombinācijā ar citām metodēm.
Ja ir metastātiski limfmezglu bojājumi un slimības progresējošas stadijas, ir nepieciešams noņemt visus skartos audus un limfmezglus, kam seko staru un ķīmijterapija.
Ārstēšana tautas aizsardzības līdzekļiādas vēža gadījumā tas ir nepieņemami, jo tas neradīs pat nelielu uzlabojumu, un savlaicīgas speciālista palīdzības vietā pacients zaudēs laiku. Turklāt, piemērojot lokāli dažādas augu izcelsmes preparāti sagatavots mājās, ir iespējams pievienot iekaisuma reakciju, infekciju, nekrozi, audzēja asiņošanu.
Ādas vēža profilakses jautājumi ir ārkārtīgi svarīgi, taču iedzīvotāji tos bieži ignorē un pat medicīnas darbinieki. Par to, Lai novērstu vēža parādīšanos, jums jāievēro vienkāršākie noteikumi:

- Izvairieties no pārmērīga ultravioletā starojuma, tostarp solārijos;
- Ja iespējams, ierobežojiet saskari ar ādu ar mājsaimniecības un rūpnieciskiem kancerogēniem;
- Jaunumi veselīgs dzīvesveids dzīve, kurā nav vietas smēķēšanai;
- Regulāri apmeklējiet dermatologu vai onkologu, ja starp tuviem radiniekiem ir pacienti.
Ja ir grūti atteikties no sauļošanās, tad palīdzēs dažādi saules aizsarglīdzekļi, kas ietver filtru vielas pret ultravioletajiem stariem. Īpaša uzmanība jāpievērš bērniem, kas atrodas saulē, jo viņu āda ir jutīgāka pret starojumu. Grūtnieces hormonālo izmaiņu dēļ var būt arī uzņēmīgākas pret ultravioletā starojuma negatīvo ietekmi, tādēļ, sauļojoties, jābūt ļoti uzmanīgām.
Ādas vēža prognoze lielākajai daļai pacientu ir labvēlīga, un izdzīvošanas rādītājs ir aptuveni 95%. Ir iespējami audzēju recidīvi, tomēr šādus gadījumus var ārstēt diezgan efektīvi.
Video: melanoma, ādas vēzis raidījumā "Dzīvo vesels!"
Lielākajai daļai cilvēku ir ķermeņa pigmenti, no kuriem daudzi ir diezgan nekaitīgi un nekaitīgi. Apsveriet galvenos plankumu veidus uz ķermeņa:
- Vasaras raibumi - parādās uz ķermeņa jauniem cilvēkiem, līdz 35 gadiem. Izraisa nevienmērīga melanīna pigmenta uzkrāšanās uz ķermeņa virsmas. Bieži veidojas gaišādainiem cilvēkiem un nerada onkogēnas briesmas;
- Hloazma - gaiši brūnas krāsas nevienmērīgi plankumi. Tie parādās galvenokārt sievietēm ar mainītu hormonālo fonu, piemēram, grūtniecības laikā;
- Lentigo jeb senils plankumi ir brūni plankumi, kas veidojas cilvēkiem, kas vecāki par 45 gadiem. Šī slimība var kļūt onkogēna;
- Dzimumzīmes ir potenciāli bīstams pigmentācijas veids. Brūnās dzimumzīmes rodas pigmenta šūnu - melanocītu uzkrāšanās dēļ šajā zonā un ar vēzi var pārvērsties par plankumiem uz ķermeņa;
- Vitiligo ir ādas slimība, ko raksturo melanīna pigmenta trūkums dažādās ādas vietās. Vitiligo pašlaik nav pilnībā izprotams, un to var izraisīt darbība ķīmiskās vielas, novājināta imunitāte un pat ādas vēža simptoms. Baltajiem plankumiem nepieciešama medicīniskā pārbaude.
Kā atpazīt pirmos onkoloģijas simptomus?
Ādas vēzi sauc par melanomu. Šī ir diezgan nopietna slimība, ko var ārstēt agrīnā stadijā, tāpēc ir svarīgi to laikus identificēt un sākt ārstēšanu. Tāpēc, kad uz ķermeņa parādās plankumi, neatlieciet vizīti pie speciālista.
Turklāt nav iespējams diagnosticēt sevi, pamatojoties tikai uz ārējām pazīmēm. Tāpēc, ja uz ķermeņa parādās neparastas izmaiņas plankumu veidā, nepieciešama medicīniskā pārbaude. Ārsts darīs visu nepieciešamie pētījumi un veikt precīzu diagnozi.
Nav obligāti, ka aizdomīgi izsitumi ir plankumi uz ādas ar onkoloģiju, bet niezes parādīšanās, to lieluma palielināšanās un asiņošana ir jāuztraucas.
Pirmie onkoloģijas simptomi
Pirmie simptomi, par kuriem vajadzētu brīdināt:
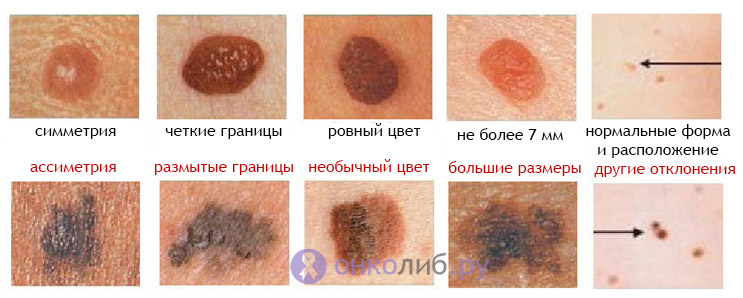
- Robežu maiņa. Bīstami var būt dzimumzīmes un plankumi, kas sāk mainīt savu formu, iegūstot nevienmērīgi noteiktas robežas.Piemēram, plankumi uz ādas ar onkoloģiju fotoattēlā;
- Simetrijas trūkums. Neregulāras formas pigmenta plankumi var būt slimības sākums;
- Neregulāra plankuma krāsa. Slimības cēlonis var būt krāsas maiņa, kas uz dzimumzīmes virsmas kļūst nevienmērīga. Pelēkajiem, zilajiem un sarkanajiem toņiem jābūt īpaši modriem;
- Izmērs. Palielinoties plankumiem, nekavējoties jāsazinās ar dermatologu. Bieži vien onkogēno dzimumzīmju diametrs ir lielāks par 6 mm;
- Izskata maiņa. Šādi plankumi sāk asiņot, mainās malas un virsma, plankumi uz ķermeņa ar onkoloģiju sāk palielināties un metastāzes. Fotoattēlā redzamas vietas piemērs uz ādas ar vēzi:
Onkoloģiskās saslimšanas ir ļoti izplatītas visā pasaulē, tādēļ, lai laikus atklātu slimību agrīnās stadijās, nepieciešams rūpīgi diagnosticēt, savlaicīgi vērsties pie ārsta un pievērst uzmanību visām izmaiņām, kas notiek uz ķermeņa.
Iepriekš minēto simptomu klātbūtnē nevajadzētu uzminēt vecuma plankums vai vēzis, jautājiet medicīniskā aprūpe.
Kā veikt pašpārbaudi?
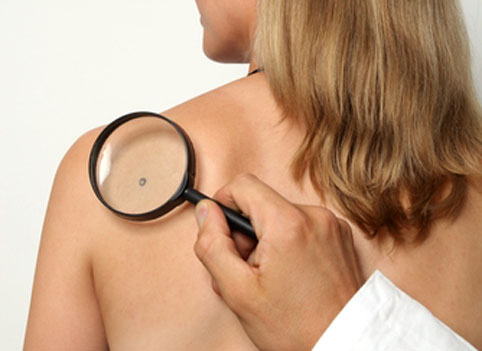
Lai atklātu iespējamās onkoloģiskās slimības uz agrīnā stadijā, visērtāk papildus medicīniskajai diagnostikai ir veikt regulāru ķermeņa virsmas izmeklēšanu.
- Pirmkārt, jums ir jāskatās matainā daļa galvu, pēc tam skatieties tālāk uz seju, acīm, vietām aiz ausīm, muti un degunu;
- Pēc tam pārbaudiet kakla zonu, uzmanīgi apskatiet muguru, sānus, krūtis un vēderu. Fotoattēlā redzamas vietas piemērs uz ķermeņa ar vēzi;
- Noteikti pārbaudiet, vai cirksnī, sēžamvietā un kājās nav plankumu;
- Pēc tam dodieties uz rokām, pēc tam pārbaudiet kājas un noteikti uz kājām. Pievērsiet uzmanību krāsai nagu plāksnes- plankumu klātbūtnei uz tiem vajadzētu brīdināt.
Onkoloģijas simptomi sievietēm
Onkoloģiskās slimības ir gandrīz vienādas gan vīriešiem, gan sievietēm.
Papildus izskata maiņai brūni plankumi uz vēža slimnieka ādas cilvēks bieži izjūt vispārējās pašsajūtas izmaiņas:
- Apātija, intereses trūkums par ikdienas aktivitātēm;
- Noguruma sajūta pat pēc atpūtas un ilgstoša miega;
- Svara zudums, samazināta ēstgriba;
- Samazināta enerģija, zema veiktspēja;
- Gļotādas izdalījumi;
- Jaunu pigmentu parādīšanās uz ādas.
Lūdzu, ņemiet vērā, ka samazinātu veiktspēju un apātiju var izraisīt ne tikai vēzis, bet arī infekcijas slimības, traucējumi vairogdziedzeris un citi faktori.
Bieži sievietēm ar melanomu vājums un nogurums parādās kopā ar svara zudumu un ādas bālumu.
Ja slimību nebija iespējams noteikt agrīnā stadijā, tad nākotnē tā izpaudīsies, var mainīties izkārnījumi, urīnceļu un citu orgānu darbs.
Kā tiek ārstēts ādas vēzis?
Labvēlīga prognoze vairumā gadījumu ir tikai ādas plankumu ārstēšanā ar vēzi tā rašanās sākuma stadijā.
Pēc diagnozes noteikšanas, staru terapija kas vidēji ir 30 dienas. Plkst veiksmīga ārstēšana vēža šūnas mirst.
Ja nav bijis iespējams panākt onkogēno šūnu nāvi, to veic tūlītēja noņemšana melanoma. Ķīmijterapija ādas vēža ārstēšanai ir vismazāk efektīva.
Pigmentācija un citi vēža veidi
Arī ar citiem onkoloģijas veidiem uz ādas var parādīties pigmenti. Kādi plankumi uz ķermeņa var parādīties ar asinīm un plaušu vēzi?
Asins vēža plankumi
Asins vēža klātbūtni var pieņemt pēc pigmentācijas parādīšanās. Arī šāda veida onkoloģiju pavada vispārējs ķermeņa stāvokļa pasliktināšanās, piemēram, svara zudums, vājums un elpas trūkuma parādīšanās. Bieži ir saaukstēšanās, parādās sāpes kaulos, palielinās limfmezgli un liesa. Tomēr slimība tiek precīzi diagnosticēta, tikai pamatojoties uz asins analīzēm.
Piemērs plankumam uz ķermeņa ar asins vēzi fotoattēlā:
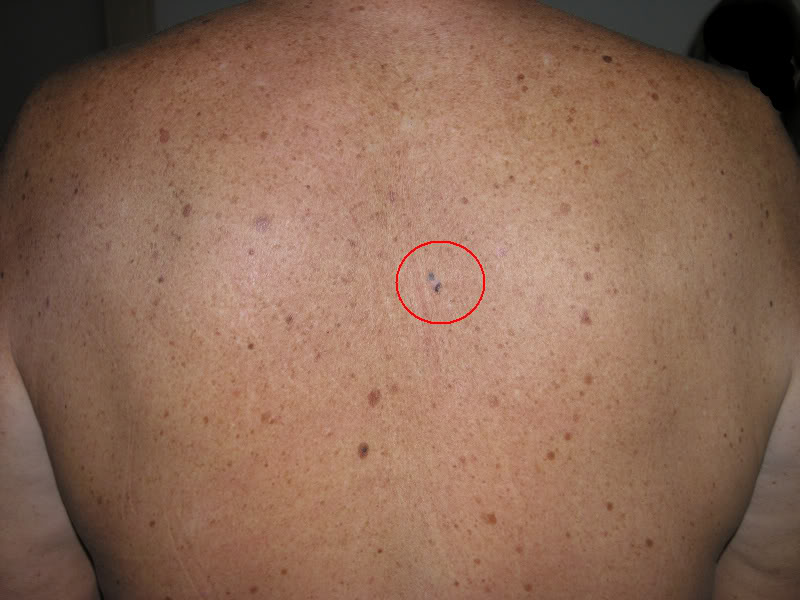
Pigmenti uz ķermeņa ar plaušu vēzi
Vairumā gadījumu agrīnā stadijā plaušu vēzis var nebūt raksturīgi neparasti simptomi, bieži pacienti noraksta pēkšņu klepu, elpas trūkumu, nogurumu par saaukstēšanos. Plaušām nav galotņu un sāpju sindroms parādās, kad slimība sāk progresēt – šis process ir ilgs, var ilgt līdz desmit gadiem.
Plaušu vēzis ir sadalīts trīs posmos:
- Bioloģisks - audzēja attīstības sākums, uz rentgena var nebūt redzams, simptomu praktiski nav;
- Asimptomātisks - nav raksturīgie simptomi, bet tiek diagnosticēts rentgenā;
- Klīniskā - stadija, kad parādās klepus, elpas trūkums, var novērot krēpu lapas un visus vēža simptomus.
Tāpēc klepus, vājuma un noguruma parādīšanās, kā arī nezināmas izcelsmes plankumu parādīšanās ir brīdina un ir iemesls ārsta apmeklējumam.
Piemērs plankumam uz ādas ar plaušu vēzi:
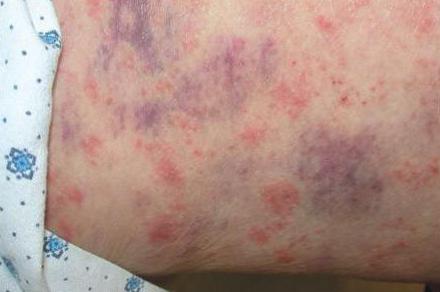
Papildus brūniem izsitumiem ar ādas vēzi var parādīties sarkans plankums. Turklāt visiem vēža veidiem ir līdzīgi simptomi, pat vienam vai vairākiem no tiem vajadzētu jūs brīdināt:
- Sāpju klātbūtne mugurā vai muguras lejasdaļā bez fiziskā aktivitāte;
- Biežs klepus, ko var slēpt kā saaukstēšanos, elpas trūkumu;
- Paaugstināta ķermeņa temperatūra;
- Svara zudums, darbspēju zudums, biežs nogurums;
- plankumu un pigmentu parādīšanās uz ādas; dzimumzīmju palielināšanās, formas un krāsas maiņa;
- Pastiprināta mutes dobuma asiņošana, čūlu un plankumu parādīšanās, zilumi; smaganas bieži asiņo, rodas sāpes – šis simptoms var liecināt par leikēmiju (asins vēzi).
Profilakse
Lai samazinātu iespējamību, tumši plankumi uz ādas ar onkoloģiju, ir nepieciešams identificēt šo slimību agrīnā stadijā un iziet tās ārstēšanas kursu.
Pigmentu klātbūtnē uz ādas jāsamazina saulē pavadītais laiks, noteikti jālieto līdzekļi ar saules filtriem. Izvairieties no ilgstošas saskares ar UV stariem.
Tāpat, lai minimizētu melanomas risku, ieteicams rūpēties par organismu, izvairīties no saskares ar ķīmiskām un kairinošām vielām.
Karstā laikā pasargājiet sevi no saules, valkājot cepuri ar platām malām, garām piedurknēm un kvalitatīvas saulesbrilles.
Tādējādi efektīva profilakseādas vēzis - agresīvu aģentu ietekmes samazināšana uz to un regulāra pārbaude, gan neatkarīga, gan medicīniska, kopš plankumi uz ādas - briesmas, ne tikai vēzis, bet arī iekšējās slimības.