Kako početi dešifrirati ekg. Srčane aritmije na EKG
Poremećaj srčanog ritma na medicinskom jeziku naziva se aritmija. Većina ljudi ovaj izraz razumije kao nasumične skraćenice, ali to nije sasvim točno. Zapravo, aritmija je poremećen ritam, učestalost i redoslijed srčanih kontrakcija.
EKG pomaže u dijagnosticiranju abnormalnih srčanih ritmova razne vrste
Ova bolest se dijagnosticira pomoću EKG-a, na čijem grafikonu doktor vidi promjenu dužine segmenata ili veličine zuba. Nažalost, problem srčane aritmije jedan je od glavnih u kardiološkoj praksi, jer je često teško identificirati etiološke uzroke srčanih insuficijencija, a potrebne su i dubinske vještine dešifriranja EKG-a.
Sve aritmije povezane su s kršenjem u radu svojstava srčanog mišića - automatizma, ekscitabilnosti, vodljivosti. U zavisnosti od toga koja su svojstva srca zahvaćena, aritmije se prema mehanizmu nastanka mogu podijeliti u tri grupe:
- aritmija povezana s kršenjem formiranja električnog signala (sinusna tahikardija / bradikardija, sinusna aritmija);
- aritmija povezana s neuspjehom u provodnom sistemu srca;
- kombinovani oblici aritmija.
Uobičajeni uzroci poremećaja ritma

Na osnovu rezultata EKG-a, lekar će moći da identifikuje uzrok aritmije.
Broj faktora koji izazivaju manifestacije aritmije je velik, od neuropsihijatrijskih poremećaja do teških organskih oštećenja srca. Postoje glavne grupe etioloških faktora:
- Organske ili funkcionalne bolesti kardiovaskularnog sistema (infarkt miokarda, ishemijska bolest srca, perikarditis).
- Ekstrakardijalni faktori - poremećaji nervna regulacija, stresna stanja, hormonski poremećaji.
- Loše navike - zloupotreba alkohola, pušenje, ovisnost o drogama.
- Traumatske lezije, hipotermija ili obrnuto pregrijavanje, nedostatak kisika.
- Uzimanje određenih vrsta lijekova - diuretika, srčanih glikozida kao nuspojave izazvati aritmiju.
- Idiopatske (nezavisne) aritmije - u ovom slučaju nema promjena u srcu, aritmija djeluje kao nezavisna bolest.
Aritmije zbog neuspjeha u formiranju električnog impulsa
sinusna aritmija
Srčani ritam karakterizira period ubrzanja i usporavanja. Uzrok poremećaja ritma je promjena tonusa n.vagusa tokom udisaja-izdisaja, kršenje formiranja impulsa u čvoru ili sindrom autonomne disfunkcije.
Na EKG-u se sinusna aritmija bilježi kao fluktuacije u intervalima između R talasa, sa intervalom dužim od 0,15 sekundi, ritam postaje nepravilan. Ne zahtijeva posebnu terapiju.
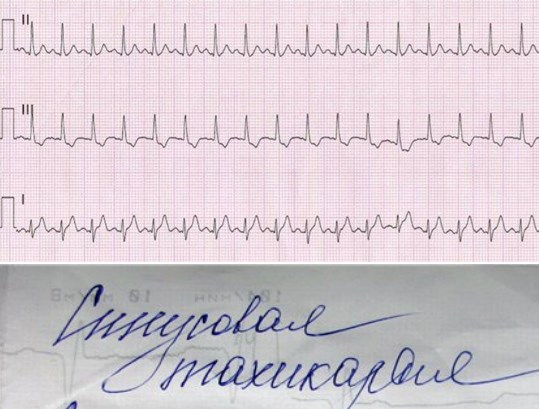
Sinusna tahikardija
Dijagnoza sinusne tahikardije postavlja se kada je broj otkucaja srca iznad 90 otkucaja u minuti u opuštenom stanju (napolju fizička aktivnost). Sinusni ritam se održava u ispravnom obliku.
Na EKG-u se detektuje u obliku ubrzanog otkucaja srca. Uzroci ovog stanja dijele se na ekstrakardijalne (hipotireoza, anemija, groznica) i intrakardijalne (IM, zatajenje srca). Terapija je usmjerena na osnovnu bolest koja je uzrokovala ovo stanje.
Sinusna bradikardija
Sinusnu bradikardiju karakteriše pravilan, ali spor sinusni ritam (manje od 65 otkucaja u minuti).
Na EKG-u se karakteriše usporavanjem ritma. Ekstrakardijalni oblik sinusna bradikardija uzrokovano toksičnošću sinoatrijalnog čvora ili dominacijom u regulaciji ritma parasimpatički sistem. Javlja se kod predoziranja β-blokatora, srčanih glikozida; virusni hepatitis, gripa; hipotireoza.
Ekstrasistola
Ova vrsta poremećaja ritma povezana je sa izvanrednim kontrakcijama cijelog srčanog mišića ili nekog odjela, što je uzrokovano spontanim električnim impulsom iz atrija ili ventrikula. Ova vrsta aritmije je prilično opasno stanje, posebno kada je grupna, jer se može razviti u ventrikularnu fibrilaciju ili ventrikularnu tahikardiju.
Na EKG-u se snima preuranjeni ventrikularni ili atrijalni kompleks uz očuvanje normalnog daljnjeg ritma. Ako je rana ekstrasistola fiksirana, tada se može postaviti na vrh zuba prethodnog kompleksa, zbog čega je moguća deformacija i proširenje potonjeg. Na kraju ekstrasistole uvijek dolazi do kompenzatorne pauze - ona je odgođena sljedeći ciklus P-QRST.
Paroksizmalna tahikardija
Poremećaji provođenja impulsa kod paroksizmalne tahikardije
Klinička slika je slična ekstrasistoli, kao što naglo počinje i brzo se završava, razlika je u pulsu koji dostiže i do 240 otkucaja u minuti kod atrijalne forme i hemodinamskog poremećaja kod ventrikularnog.
Na EKG-u - izmijenjeni P talas koji prethodi QRS kompleksu, P-R interval je produžen, ST kompleks je podložan sekundarnim promjenama. Prije napada na kardiogramu, ventrikularne ili supraventrikularne ekstrasistole, mogu se zabilježiti poremećaji provođenja impulsa.
Aritmije povezane s oštećenjem atrioventrikularne provodljivosti
Drugo ime je blokada. Prema mjestu porijekla dijele se na:
- Sinoatrijalna blokada - impulsi iz sinoatrijalnog čvora ne ulaze u atriju, što je tipično za strukturnu leziju srca. Terapija je usmjerena na osnovnu bolest.
- Intraatrijalna blokada - otkriva se kod srčanih mana, upale miokarda, koronarna bolest srca, kao i u slučaju trovanja nekim antiaritmicima.
- Atrioventrikularna (AV) blokada je kašnjenje u provođenju impulsa od atrija do ventrikula. Javlja se tokom upalnih i destruktivnih procesa u srcu, infarkta miokarda. Pojačana iritacija n.vagusa takođe igra ulogu u nastanku AV blokade;
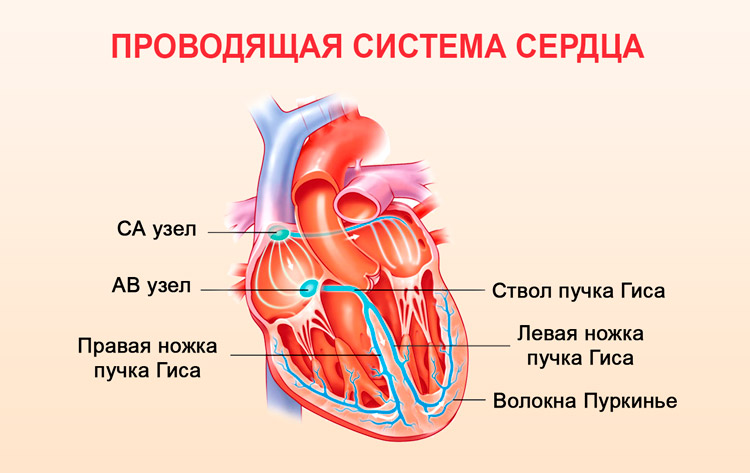
- Intraventrikularna blokada - javlja se u provodnom sistemu srca (poremećaji u Hisovom snopu, blokada desne i leve noge stavka Hisa).Ova vrsta blokade ne zahteva posebnu terapiju.
- Wolff-Parkinson-White sindrom ili s-m prerano ventrikularna depolarizacija. Razvija se u slučaju pojave dodatnih puteva. Češće pogađa muškarce nego žene. Odvojeni sindrom ne zahtijeva liječenje, u nekim slučajevima, u kombinaciji s paroksizmalnom tahikardijom, propisuju se β-blokatori, srčani glikozidi.
Na EKG-u ove vrste aritmija karakteriziraju gubitak ventrikularnih i atrijalnih kontrakcija (PQRS kompleks), dominacija P talasa i deformacija ventrikularnih kompleksa.
Atrijalna fibrilacija
Atrijalna fibrilacija po učestalosti javljanja je nakon ekstrasistolne. Karakteriše ga činjenica da se ekscitacija i kontrakcija javlja samo na određenim mestima atrija, dok generalno nema opšte ekscitacije. Ovaj fenomen sprečava provođenje električnog impulsa do AV čvora. Odvojeni valovi dopiru do ventrikula, uzrokujući njihovu ekscitaciju i haotične kontrakcije.
Na EKG-u ga karakteriziraju dvije karakteristične promjene: izostanak P talasa (pretkomore nisu pobuđene, umjesto njih - atrijalni valovi) i različit interval između QRS kompleksa.
ventrikularna fibrilacija
Ova vrsta aritmije je vrlo teška patologija koja prati terminalna stanja. Uzroci fibrilacije su infarkt miokarda, strujni udar, trovanje lijekovima. Ukoliko dođe do ove patologije, računaju se minute, potrebno je provesti hitnu električnu defibrilaciju. S razvojem ove aritmije, osoba gubi svijest, naglo blijedi, puls na karotidnim arterijama nestaje, zjenice se šire. To nastaje zbog prestanka efikasne cirkulacije krvi, tj. znači stop.
Na EKG-u se prikazuje kao talas jedne amplitude, na kojem je nemoguće rastaviti komplekse i zube, frekvencija ritma je 250-300 otkucaja u minuti. Ne postoji jasna izolina.
Atrijalna fibrilacija javlja se posebno često u ambulanti hitne pomoći. Pod ovim konceptom, klinički često kombinuju treperenje i treperenje (ili fibrilaciju) atrija - zapravo atrijalna fibrilacija . Njihove manifestacije su slične. Pacijenti se žale na povremene otkucaje srca, "treperenje" u grudima, ponekad bol, slabost, otežano disanje. Smanjen minutni volumen srca, može se smanjiti arterijski pritisak razviti srčanu insuficijenciju. Puls postaje nepravilan, promjenjive amplitude, ponekad niti. Srčani tonovi su prigušeni, neritmični.
Znakovi atrijalne fibrilacije na EKG-u
Karakterističan znak atrijalne fibrilacije- pulsni deficit, odnosno broj otkucaja srca, utvrđen auskultacijom, premašuje puls. To je zato što pojedinačne grupe mišićna vlakna atrijumi se haotično skupljaju, a ventrikule se ponekad uzalud kontrahuju, nemaju dovoljno vremena da se napune krvlju. U ovom slučaju, pulsni val se ne može formirati. Stoga, broj otkucaja srca treba procijeniti auskultacijom srca, po mogućnosti EKG-om, ali ne pulsom.
Na EKG-u nema P talasa (pošto ne postoji pojedinačna atrijalna sistola), umesto njega na izolini su prisutni F talasi različitih amplituda (slika 196, c), koji odražavaju kontrakcije pojedinačnih atrijalnih mišićnih vlakana. Ponekad se mogu spojiti sa šumom ili biti male amplitude i stoga nevidljivi na EKG-u. Frekvencija F talasa može dostići 350-700 u minuti.
Atrijalni flater je značajno povećanje atrijalnih kontrakcija (do 200-400 u minuti) uz održavanje atrijalnog ritma (slika 19a). F talasi se snimaju na EKG-u.
Ventrikularne kontrakcije tokom atrijalne fibrilacije i treperenja mogu biti ritmične ili neritmične (što je češće), dok može biti normalnog otkucaja srca, bradikardije ili tahikardije. Tipičan EKG sa atrijalnom fibrilacijom je fino talasasta izolina (zbog F talasa), odsustvo P talasa u svim odvodima i različiti R-R intervali, QRS kompleksi nisu promenjeni. Oni dijele konstantan, odnosno dugotrajan i paroksizmalan, odnosno oblik koji se javlja iznenada u obliku napadaja. Bolesnici se naviknu na stalni oblik atrijalne fibrilacije, prestanu je osjećati i pomoć traže tek kod povećanja broja otkucaja srca (ventrikula) preko 100-120 otkucaja u minuti. Njihov broj otkucaja srca treba smanjiti na normalu, ali nije potrebno tražiti vraćanje sinusnog ritma, jer je to teško izvodljivo i može dovesti do komplikacija (odvajanje krvnih ugrušaka). Poželjno je paroksizmalni oblik atrijalne fibrilacije i treperenja prenijeti na sinusni ritam, a broj otkucaja srca također treba smanjiti na normalu.
Liječenje i taktika za pacijente u prehospitalnoj fazi su gotovo isti kao i za paroksizmalnu supraventrikularnu tahikardiju (vidi gore).
Vodič za kardiologiju u četiri toma
kardiologija
Poglavlje 5
S. Pogvizd
I. Određivanje srčane frekvencije. Da bi se odredio broj otkucaja srca, broj srčanih ciklusa (RR intervali) u 3 sekunde se množi sa 20.
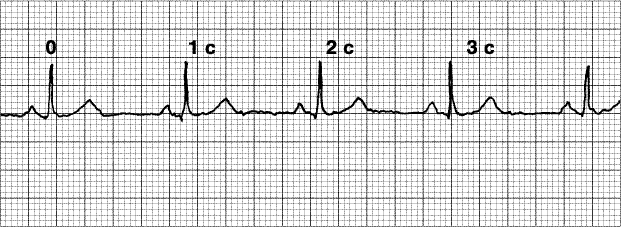
II. Analiza ritma
A. Otkucaji srca< 100 мин –1. određene vrste aritmije vidi takođe sl. 5.1.
1. Normalan sinusni ritam. Ispravan ritam sa otkucajima srca 60100 min –1. P talas je pozitivan u odvodima I, II, aVF, negativan u aVR. Svaki P talas prati QRS kompleks (u odsustvu AV bloka). PQ interval 0,12 s (u nedostatku dodatnih puteva).
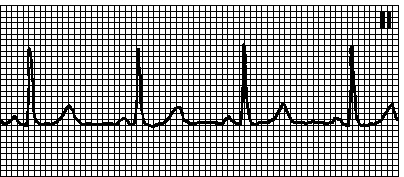
2. Sinusna bradikardija. Ispravan ritam. otkucaji srca< 60 мин –1. Синусовые зубцы P. Интервал PQ 0,12 с. Причины: повышение парасимпатического тонуса (часто у здоровых лиц, особенно во время сна; у спортсменов; вызванное рефлексом БецольдаЯриша; при нижнем инфаркте миокарда или ТЭЛА); инфаркт миокарда (особенно нижний); прием lijekovi(beta-blokatori, verapamil, diltiazem, srčani glikozidi, antiaritmici klase Ia, Ib, Ic, amiodaron, klonidin, metildopa, rezerpin, gvanetidin, cimetidin, litijum); hipotireoza, hipotermija, opstruktivna žutica, hiperkalemija, povišen intrakranijalni pritisak. sindrom bolesnog sinusa. U pozadini bradikardije, često se opaža sinusna aritmija (širenje PP intervala prelazi 0,16 s). Tretman vidi pog. 6, str III.B.
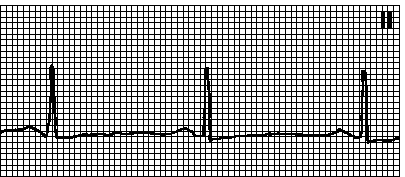
3. Ektopični atrijalni ritam. Ispravan ritam. HR 50100 min–1. P talas je obično negativan u odvodima II, III, aVF. PQ interval je tipično 0,12 s. Uočava se kod zdravih osoba i kod organskih oštećenja srca. Obično se javlja kada se sinusni ritam usporava (zbog povećanog tonusa parasimpatikusa, lijekova ili disfunkcije sinusnog čvora).
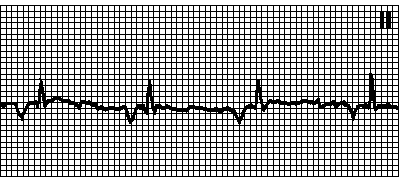
4. Migracija pejsmejkera. Ispravan ili pogrešan ritam. otkucaji srca< 100 мин –1. Синусовые и несинусовые зубцы P. Интервал PQ варьирует, может быть < 0,12 с. Наблюдается у здоровых лиц, спортсменов при органических поражениях сердца. Происходит перемещение водителя ритма из синусового узла в предсердия или АВ -узел. Лечения не требует.
5. AV-nodalni ritam. Spori pravilan ritam sa uskim QRS kompleksima (< 0,12 с). ЧСС 3560 мин –1. Ретроградные зубцы P (могут располагаться как до, так и после QRS kompleks, kao i sloj na njemu; može biti negativan u odvodima II, III, aVF). PQ interval< 0,12 с. Обычно возникает при замедлении синусового ритма (вследствие повышения парасимпатического тонуса, приема лекарственных средств или дисфункции синусового узла) или при АВ -блокаде. Ubrzani AV spojni ritam(HR 70130 min -1) opaženo kod intoksikacije glikozidima, infarkta miokarda (obično nižeg), reumatskog napada, miokarditisa i nakon operacije srca.
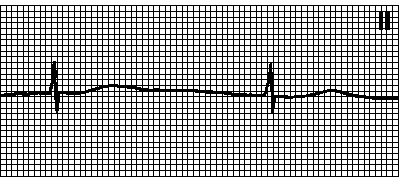
6. Ubrzani idioventrikularni ritam. Regularni ili nepravilan ritam sa širokim QRS kompleksima (> 0,12 s). HR 60110 min–1. P talasi: odsutni, retrogradni (javljaju se nakon QRS kompleksa) ili nisu povezani sa QRS kompleksima (AV disocijacija). Uzroci: ishemija miokarda, stanje nakon obnavljanja koronarne perfuzije, intoksikacija glikozidima, ponekad zdravi ljudi. U sporom idioventrikularnom ritmu QRS kompleksi izgledaju isto, ali broj otkucaja srca je 3040 min–1. Tretman vidi pog. 6, str V.D.
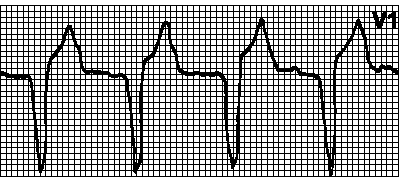
B. Otkucaji srca > 100 min -1. određene vrste aritmija vidi takođe sl. 5.2.
1. Sinusna tahikardija. Ispravan ritam. Sinusni P talasi uobičajene konfiguracije (njihova amplituda je povećana). HR 100180 min–1. kod mladih do 200 min -1. Postepeni početak i kraj. Uzroci: fiziološka reakcija na stres, uključujući emocionalnu, bol, groznicu, hipovolemiju, arterijsku hipotenziju, anemiju, tireotoksikozu, ishemiju miokarda, infarkt miokarda, zatajenje srca, miokarditis, plućnu emboliju. feohromocitom, arteriovenske fistule, dejstvo lekova i drugih lekova (kofein, alkohol, nikotin, kateholamini, hidralazin, hormoni štitnjače, atropin, aminofilin). Tahikardija se ne ublažava masažom karotidnog sinusa. Tretman vidi pog. 6, str III.A.
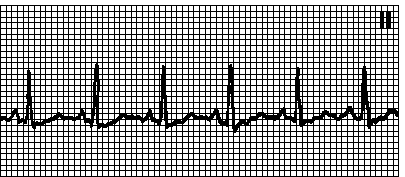
2. Atrijalna fibrilacija. Ritam je "pogrešan pogrešan". Odsustvo P-talasa, nasumične velike ili male talasne oscilacije izoline. Frekvencija atrijalnih talasa je 350600 min -1. U nedostatku liječenja, učestalost ventrikularnih kontrakcija 100180 min -1. Uzroci: mitralni defekti, infarkt miokarda, tireotoksikoza, plućna embolija. stanje nakon operacije, hipoksija, HOBP. defekt atrijalnog septuma, WPW sindrom. Sindrom bolesnih sinusa, upotreba velikih doza alkohola, može se primijetiti i kod zdravih osoba. Ako je, u nedostatku liječenja, učestalost ventrikularnih kontrakcija mala, onda se može misliti na poremećenu provodljivost. Kod intoksikacije glikozidima (ubrzani AV nodalni ritam i potpuni AV blok) ili na pozadini vrlo visokog otkucaja srca (na primjer, kod WPW sindroma), ritam ventrikularnih kontrakcija može biti ispravan. Tretman vidi pog. 6, tačka IV.B.
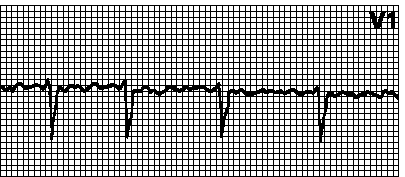
3. Atrijalni flater. Pravilan ili nepravilan ritam sa pilastim atrijalnim talasima (f) najizraženiji u odvodima II, III, aVF ili V 1 . Ritam je često pravilan sa AV provođenjem 2:1 do 4:1, ali može biti nepravilan ako se AV provođenje promijeni. Frekvencija atrijalnih talasa je 250350 min-1 za treperenje tipa I i 350450 min-1 za treperenje tipa II. Razlozi: vidi Ch. 6, tačka IV. Uz AV provođenje 1:1, ventrikularna brzina može doseći 300 min–1. u ovom slučaju, zbog aberantnog provođenja, moguća je ekspanzija QRS kompleksa. U isto vrijeme, EKG podsjeća na ventrikularnu tahikardiju; ovo se posebno često opaža kada se koriste antiaritmici klase Ia bez istovremene primjene AV blokatora, kao i kod WPW sindroma. Atrijalna fibrilacija sa haotičnim atrijalnim talasima različitih oblika moguće sa treperenjem jednog atrijuma i treperenjem drugog. Tretman vidi pog. 6, str III.G.
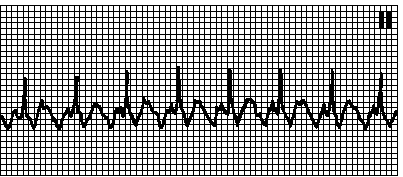
4. Paroksizmalna AV-nodalna recipročna tahikardija. Supraventrikularna tahikardija sa uskim QRS kompleksima. Otkucaji srca 150220 min –1. obično 180200 min–1. P talas se obično preklapa ili prati QRS kompleks (RP< 0,09 с). Начинается и прекращается внезапно. Причины: обычно иных поражений сердца нет. Контур обратного входа волны возбуждения в АВ -узле. Возбуждение проводится антероградно по медленному (альфа) и ретроградно по быстрому (бета) внутриузловому пути. Пароксизм обычно запускается предсердными экстрасистолами. Составляет 6070% всех наджелудочковых тахикардий. Массаж каротидного синуса замедляет ЧСС и часто прекращает пароксизм. Лечение см. гл. 6, п. III.Д.1.
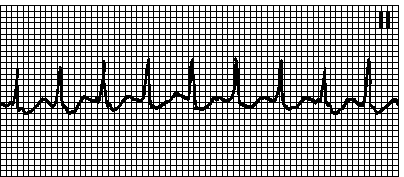
5. Ortodromska supraventrikularna tahikardija kod WPW sindroma. Ispravan ritam. Otkucaji srca 150250 min –1. RP interval je obično kratak, ali može biti produžen sa sporim retrogradnim provođenjem od ventrikula do atrija. Počinje i prestaje iznenada. Obično je izazvan atrijalnim ekstrasistolama. Uzroci: WPW sindrom. skriveni dodatni putevi (vidi Poglavlje 6, stav XI.G.2). Obično nema drugih srčanih lezija, ali je moguća kombinacija sa Ebsteinovom anomalijom, hipertrofičnom kardiomiopatijom, prolapsom mitralni zalistak. Masaža karotidnog sinusa je često efikasna. Sa atrijalnom fibrilacijom kod pacijenata sa očiglednim dodatni način impulsi do ventrikula mogu se provesti izuzetno brzo; QRS kompleksi su široki, kao kod ventrikularne tahikardije, ritam je nepravilan. Postoji rizik od ventrikularne fibrilacije. Tretman vidi pog. 6, tačka XI.G.3.
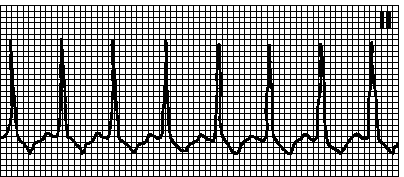
6. Atrijalna tahikardija (automatska ili recipročna intraatrijalna). Ispravan ritam. Atrijalni ritam 100200 min -1. Ne-sinusni P talasi. RP interval je obično produžen, ali može biti skraćen u AV bloku 1. stepena. Uzroci: moguća je nestabilna atrijalna tahikardija u odsustvu organskih lezija srca, stabilna kod infarkta miokarda, plućnog srca i drugih organskih lezija srca. Mehanizam ektopičnog fokusa ili obrnutog ulaska talasa ekscitacije unutar atrija. On čini 10% svih supraventrikularnih tahikardija. Masaža karotidnog sinusa izaziva usporavanje AV provođenja, ali ne eliminiše aritmiju. Tretman vidi pog. 6, str III.D.4.
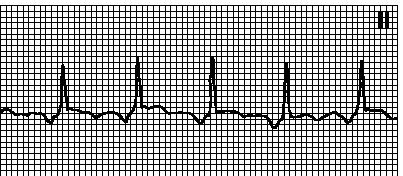
7. Sinoatrijalna recipročna tahikardija. EKG kao kod sinusne tahikardije (vidi Poglavlje 5, str. II.B.1). Ispravan ritam. RP intervali su dugi. Počinje i prestaje iznenada. HR 100160 min–1. Oblik P talasa se ne razlikuje od sinusa. Razlozi: može se primijetiti u normi, ali češće s organskim lezijama srca. Mehanizam je obrnuti ulazak talasa ekscitacije unutar sinusnog čvora ili u sinoatrijalnu zonu. On čini 510% svih supraventrikularnih tahikardija. Masaža karotidnog sinusa izaziva usporavanje AV provođenja, ali ne eliminiše aritmiju. Tretman vidi pog. 6, str III.D.3.
8. Atipični oblik paroksizmalne AV nodalne recipročne tahikardije. EKG kao kod atrijalne tahikardije (vidi Poglavlje 5, paragraf II.B.4). QRS kompleksi su uski, RP intervali su dugi. P talas je obično negativan u odvodima II, III, aVF. Kontura obrnutog ulaska talasa pobuđivanja u AV čvor. Ekscitacija se izvodi anterogradno duž brzog (beta) intranodalnog puta i retrogradno duž sporog (alfa) puta. Dijagnoza može zahtijevati elektrofiziološku studiju srca. On čini 510% svih slučajeva recipročnih AV nodalnih tahikardija (25% svih supraventrikularnih tahikardija). Masaža karotidnog sinusa može zaustaviti paroksizam.
9. Ortodromna supraventrikularna tahikardija sa odloženim retrogradnim provođenjem. EKG kao kod atrijalne tahikardije (vidi Poglavlje 5, paragraf II.B.4). QRS kompleksi su uski, RP intervali su dugi. P talas je obično negativan u odvodima II, III, aVF. Ortodromska supraventrikularna tahikardija sa sporim retrogradnim provođenjem duž pomoćnog puta (obično stražnjeg). Tahikardija je često uporna. Može biti teško razlikovati je od automatske atrijalne tahikardije i recipročne intraatrijalne supraventrikularne tahikardije. Dijagnoza može zahtijevati elektrofiziološku studiju srca. Masaža karotidnog sinusa ponekad zaustavlja paroksizam. Tretman vidi pog. 6, tačka XI.G.3.
10. Politopična atrijalna tahikardija. Pogrešan ritam. Otkucaji srca > 100 min-1. Nesinusni P talasi tri ili više različitih konfiguracija. Različiti PP, PQ i RR intervali. Uzroci: kod starijih osoba sa HOBP. sa cor pulmonale, tretman aminofilinom. hipoksija, zatajenje srca, nakon operacije, sa sepsom, plućnim edemom, dijabetes. Često se pogrešno dijagnosticira kao atrijalna fibrilacija. Može napredovati u atrijalnu fibrilaciju/treperenje. Tretman vidi pog. 6, str III.G.
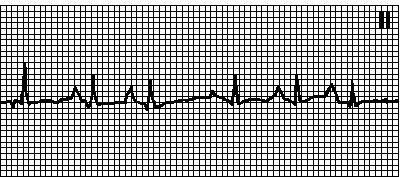
11. Paroksizmalna atrijalna tahikardija sa AV blokom. Nepravilan ritam sa frekvencijom atrijalnih talasa 150250 min -1 i ventrikularnih kompleksa 100180 min -1. Nesinusni P talasi. Uzroci: intoksikacija glikozidima (75%), organska bolest srca (25%). Na EKG-u. obično atrijalna tahikardija sa AV blokom 2. stepena (obično Mobitz tip I). Masaža karotidnog sinusa izaziva usporavanje AV provođenja, ali ne eliminiše aritmiju.
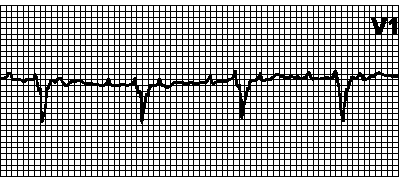
12. Ventrikularna tahikardija. Obično ispravan ritam sa frekvencijom od 110250 min -1. QRS kompleks > 0,12 s, obično > 0,14 s. ST segment i T talas su u suprotnosti sa QRS kompleksom. Uzroci: organske bolesti srca, hipokalemija, hiperkalemija, hipoksija, acidoza, lijekovi i drugi lijekovi (otrovanje glikozidima, antiaritmici, fenotiazini, triciklični antidepresivi, kofein, alkohol, nikotin), prolaps mitralne valvule, u rijetki slučajevi kod zdravih osoba. Može se primijetiti AV disocijacija (nezavisne kontrakcije atrija i ventrikula). Električna os srca je često devijantna ulijevo, snimaju se konfluentni kompleksi. Može biti neodrživa (3 ili više QRS kompleksa, ali paroksizam traje manje od 30 s) ili perzistentna (> 30 s), monomorfna ili polimorfna. Dvosmjerna ventrikularna tahikardija (sa suprotnim smjerom od QRS kompleksa) se opaža uglavnom kod intoksikacije glikozidima. Opisana je ventrikularna tahikardija sa uskim QRS kompleksima (< 0,11 с). Дифференциальный диагноз желудочковой и наджелудочковой тахикардии с аберрантным проведением см. рис. 5.3. Лечение см. гл. 6, п. VI.Б.1.
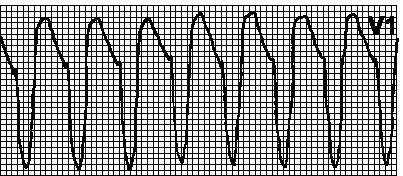
13. Supraventrikularna tahikardija sa aberantnim provođenjem. Obično pravi ritam. Trajanje QRS kompleksa je obično 0,120,14 s. Ne postoje kompleksi AV-disocijacije i drenaže. Devijacija električne ose srca ulijevo nije tipična. Diferencijalna dijagnoza ventrikularne i supraventrikularne tahikardije sa aberantnim provođenjem vidi sl. 5.3.
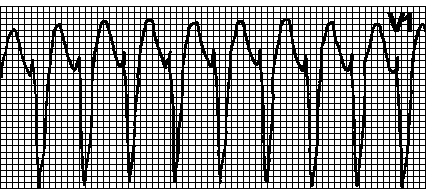
14. Pirueta tahikardija. Tahikardija s nepravilnim ritmom i širokim polimorfnim ventrikularnim kompleksima; karakteristična je tipična sinusoidna slika u kojoj se grupe od dva ili više ventrikularnih kompleksa s jednim smjerom zamjenjuju grupama kompleksa suprotnog smjera. Javlja se sa produženjem QT intervala. Otkucaji srca 150250 min –1. Razlozi: vidi Ch. 6, str XIII.A. Napadi su obično kratkotrajni, ali postoji rizik od prelaska na ventrikularnu fibrilaciju. Paroksizmu često prethode naizmjenični dugi i kratki ciklusi RR. U nedostatku produženja QT intervala, takva ventrikularna tahikardija se naziva polimorfna. Tretman vidi pog. 6, str XIII.A.
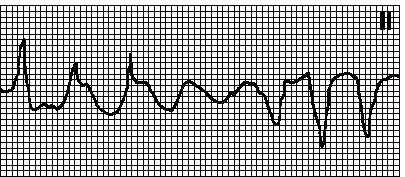
15. Ventrikularna fibrilacija. Haotični nepravilan ritam, QRS kompleksi i T talasi su odsutni. Razlozi: vidi Ch. 5, tačka II.B.12. U nedostatku CPR-a, ventrikularna fibrilacija brzo (unutar 45 minuta) dovodi do smrti. Tretman vidi pog. 7, tačka IV.
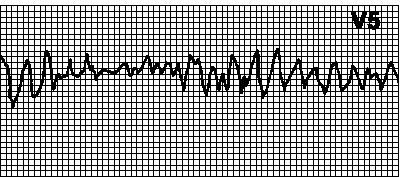
16. Aberantna provodljivost. Manifestuje se širokim QRS kompleksima zbog odloženog provođenja impulsa od atrija do ventrikula. Ovo se najčešće primećuje kada ekstrasistolna ekscitacija dođe do His-Purkinjeovog sistema u fazi relativne refraktornosti. Trajanje refraktornog perioda HisPurkinje sistema je obrnuto proporcionalno srčanom ritmu; ako se na pozadini dugih RR intervala pojavi ekstrasistola (kratki RR interval) ili počne supraventrikularna tahikardija, tada dolazi do aberantnog provođenja. U ovom slučaju, ekscitacija se obično provodi duž lijeve noge Hisovog snopa, a aberantni kompleksi izgledaju kao s blokadom desna noga svežanj Njegov. Povremeno, aberantni kompleksi izgledaju kao blok lijeve grane snopa.
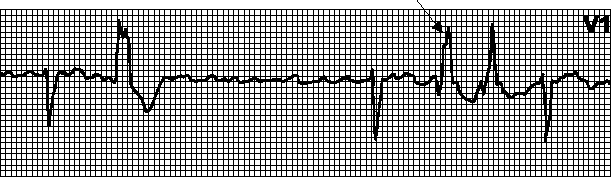
17. EKG sa tahikardijom sa širokim QRS kompleksima (diferencijalna dijagnoza ventrikularna i supraventrikularna tahikardija sa aberantnim provođenjem vidi sl. 5.3). Kriterijumi za ventrikularnu tahikardiju:
A. AV disocijacija.
b. Devijacija električne ose srca ulijevo.
V. QRS > 0,14 s.
G. Karakteristike QRS kompleksa u odvodima V 1 i V 6 (vidi sliku 5.3).
B. Ektopične i zamjenske kontrakcije
1. Atrijalne ekstrasistole. Izvanredni nesinusni P talas praćen normalnim ili aberantnim QRS kompleksom. Interval PQ 0,120,20 s. PQ interval rane ekstrasistole može premašiti 0,20 s. Uzroci: javljaju se kod zdravih osoba, kod umora, stresa, kod pušača, pod uticajem kofeina i alkohola, kod organskih bolesti srca, cor pulmonale. Kompenzatorna pauza je obično nepotpuna (interval između pre- i post-ekstrasistolnih P talasa je manji od dvostrukog normalnog PP intervala). Tretman vidi pog. 6, str III.B.
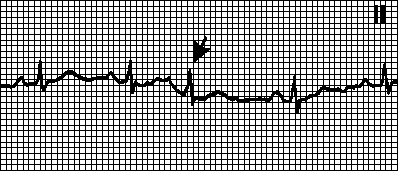
2. Blokirane atrijalne ekstrasistole. Izvanredan nesinusni P talas koji nije praćen QRS kompleksom. Kroz AV čvor, koji je u refraktornom periodu, atrijalna ekstrasistola se ne provodi. Ekstrasistolni P talas se ponekad preklapa sa T talasom i teško ga je prepoznati; u ovim slučajevima, blokirana atrijalna ekstrasistola se pogrešno smatra sinoatrijalnim blokom ili zastojem sinusnog čvora.
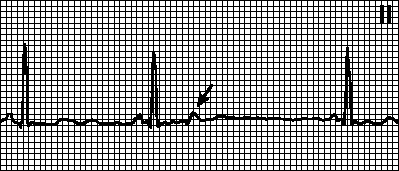
3. AV nodalne ekstrasistole. Izvanredni QRS kompleks sa retrogradnim (negativnim u odvodima II, III, aVF) P talasom, koji se može registrovati pre ili posle QRS kompleksa, ili superponirati na njega. Oblik QRS kompleksa je normalan; sa aberantnim provođenjem, može ličiti na ventrikularnu ekstrasistolu. Uzroci: javljaju se kod zdravih osoba i sa organskim srčanim oboljenjima. Izvor ekstrasistolnog AV čvora. Kompenzacijska pauza može biti potpuna ili nepotpuna. Tretman vidi pog. 6, str V.A.
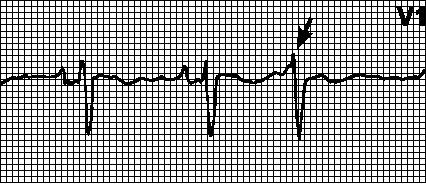
4. Ventrikularne ekstrasistole. Izvanredan, širok (> 0,12 s) i deformisan QRS kompleks. ST segment i T talas su u suprotnosti sa QRS kompleksom. Razlozi: vidi Ch. 5, tačka II.B.12. P talas može biti nepovezan sa ekstrasistolama (AV disocijacija) ili može biti negativan i pratiti QRS kompleks (retrogradni P talas). Kompenzatorna pauza je obično potpuna (interval između pre- i post-ekstrasistolnih P talasa jednak je dvostrukom normalnom intervalu PP). Tretman vidi pog. 6, tačka V.B.
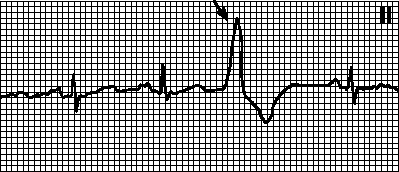
5. Zamjena kontrakcija AV čvorova. Oni podsjećaju na AV nodalne ekstrasistole, međutim, interval do zamjenskog kompleksa se ne skraćuje, već produžava (što odgovara pulsu od 3560 min–1). Uzroci: javljaju se kod zdravih osoba i sa organskim srčanim oboljenjima. Izvor zamjenskog impulsa je latentni pejsmejker u AV čvoru. Često se opaža kada se sinusni ritam usporava kao rezultat povećanog parasimpatičkog tonusa, lijekova (npr. srčanih glikozida) i disfunkcije sinusnog čvora.
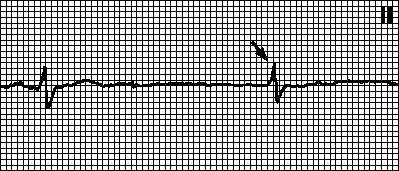
6. Zamjenske idioventrikularne kontrakcije. Podsjećaju na ventrikularne ekstrasistole, međutim, interval do zamjenske kontrakcije se ne skraćuje, već produžava (što odgovara pulsu od 2050 min–1). Uzroci: javljaju se kod zdravih osoba i sa organskim srčanim oboljenjima. Zamjenski impuls dolazi iz ventrikula. Zamjenske idioventrikularne kontrakcije se obično primjećuju kada se sinusni i AV nodalni ritam uspore.
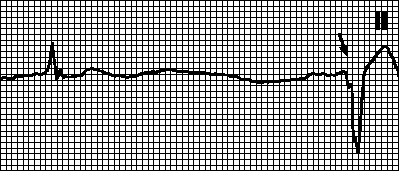
D. Kršenja ponašanja
1. Sinoatrijalna blokada. Produženi PP interval je višestruki od normalnog. Uzroci: neki lijekovi (srčani glikozidi, kinidin, prokainamid), hiperkalemija, disfunkcija sinusnog čvora, infarkt miokarda, povećan tonus parasimpatikusa. Ponekad postoji Wenckebach period (postupno skraćivanje PP intervala do ispada sljedećeg ciklusa).
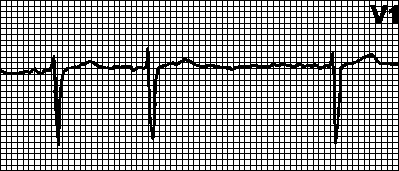
2. AV blokada 1. stepena. PQ interval > 0,20 s. Svaki P talas odgovara QRS kompleksu. Uzroci: uočeni kod zdravih osoba, sportista, uz povećanje parasimpatičkog tonusa, uzimanje određenih lijekova (srčani glikozidi, kinidin, prokainamid, propranolol, verapamil), reumatski napad, miokarditis, urođene srčane mane (defekt atrijalne septalne arterije, otvoreni duktus). Kod uskih QRS kompleksa, najvjerovatniji nivo blokade je AV čvor. Ako su QRS kompleksi široki, moguć je poremećaj provodljivosti i u AV čvoru i u Hisovom snopu. Tretman vidi pog. 6, str VIII.A.
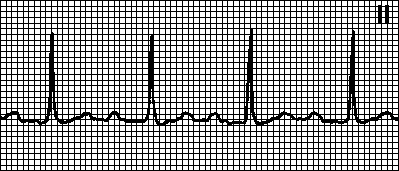
3. AV blokada 2. stepena Mobitz tipa I (sa Wenckebachovom periodikom). Povećanje produžavanja PQ intervala do gubitka QRS kompleksa. Uzroci: primijećeni kod zdravih osoba, sportista, prilikom uzimanja određenih lijekova (srčani glikozidi, beta-blokatori, antagonisti kalcija, klonidin, metildopa, flekainid, enkainid, propafenon, litij), kod infarkta miokarda (posebno donjeg), reumatskog napada. Kod uskih QRS kompleksa, najvjerovatniji nivo blokade je AV čvor. Ako su QRS kompleksi široki, moguće je kršenje provođenja impulsa i u AV čvoru i u Hisovom snopu. Tretman vidi pog. 6, tačka VIII.B.1.
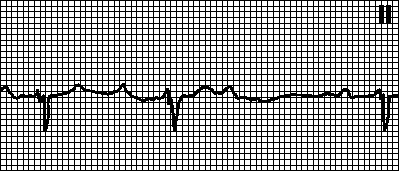
4. AV blokada 2. stepena Mobitz tipa II. Periodični prolaps QRS kompleksa. PQ intervali su isti. Uzroci: gotovo uvijek se javlja u pozadini organske bolesti srca. Kašnjenje pulsa se javlja u Hisovom snopu. 2:1 AV blok se javlja i kod Mobitz I i Mobitz II tipa: uski QRS kompleksi su karakterističniji za Mobitz I AV blok, široki za Mobitz II AV blok. Sa AV blokom visok stepen dva ili više uzastopnih ventrikularnih kompleksa ispadaju. Tretman vidi pog. 6, tačka VIII.B.2.
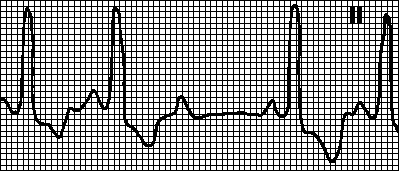
5. Kompletan AV blok. Atrijumi i komore pucaju nezavisno. Brzina atrijalne kontrakcije je veća od ventrikularne. Isti PP intervali i isti RR intervali, PQ intervali variraju. Uzroci: Potpuni AV blok je urođen. Stečeni oblik potpune AV blokade javlja se kod infarkta miokarda, izolovane bolesti provodnog sistema srca (Lenegreova bolest), aorte, uzimanja određenih lekova (srčani glikozidi, kinidin, prokainamid), endokarditisa, lajmske bolesti, hiperkalemije, infiltrativnih bolesti (amiloidoza, sarkoidoza), kolagenoza, trauma, reumatski napad. Blokada provođenja impulsa moguća je na nivou AV čvora (na primjer, kod kongenitalne potpune AV blokade sa uskim QRS kompleksima), Hisovog snopa ili distalnih vlakana HisPurkinjeovog sistema. Tretman vidi pog. 6, str VIII.B.
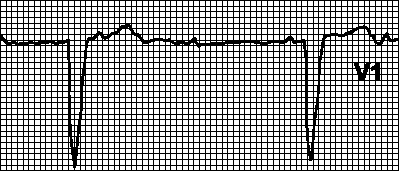
III. Određivanje električne ose srca. Smjer električne ose srca približno odgovara smjeru najvećeg ukupnog vektora depolarizacije ventrikula. Za određivanje smjera električne ose srca potrebno je izračunati algebarski zbir zubaca amplitude QRS kompleksa u odvodima I, II i aVF (oduzmite amplitudu negativnog dijela kompleksa od amplitude pozitivni dio kompleksa), a zatim slijedite tabelu. 5.1.
A. Uzroci devijacije električne ose srca udesno: HOBP. cor pulmonale, hipertrofija desne komore, blok desne grane snopa, lateralni infarkt miokarda, blokada zadnje grane lijeve grane snopa, edem pluća, dekstrokardija, WPW sindrom. To se dešava u normi. Slična slika se uočava kada se elektrode nanose nepravilno.
B. Uzroci devijacije električne ose srca ulijevo: blokada prednje grane lijeve noge Hisovog snopa, infarkt donjeg miokarda, blokada lijeve noge Hisovog snopa, hipertrofija lijeve komore, defekt atrijalne pregrade tipa ostium primum, KOPB. hiperkalemija. To se dešava u normi.
C. Uzroci oštrog odstupanja električne ose srca udesno: blokada prednje grane lijeve noge Hisovog snopa na pozadini hipertrofije desne komore, blokada prednje grane lijeve noge snopa Hisa s lateralnim infarktom miokarda, hipertrofija desne komore, KOPB.
IV. Analiza zubaca i intervala. EKG interval interval od početka jednog talasa do početka drugog talasa. EKG segment je razmak od kraja jednog talasa do početka sledećeg talasa. Pri brzini pisanja od 25 mm/s, svaka mala ćelija na papirnoj traci odgovara 0,04 s.
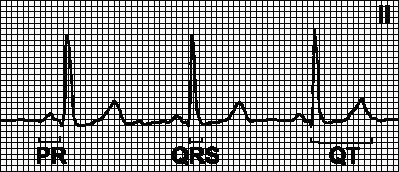
A. Normalan EKG u 12 vodova
1. P talas. Pozitivna u odvodima I, II, aVF, negativna u aVR, može biti negativna ili dvofazna u odvodima III, aVL, V 1 . V2.
2. PQ interval. 0.120.20 s.
3. QRS kompleks.Širina 0.060.10 s. Mali Q talas (šir< 0,04 с, амплитуда < 2 мм) бывает во всех отведениях кроме aVR, V 1 и V 2 . Переходная зона грудных отведений (отведение, в котором амплитуды положительной и отрицательной части комплекса QRS одинаковы) обычно находится между V 2 и V 4 .
4. ST segment. Obično na izoliniji. U odvodima iz ekstremiteta normalno je moguća depresija do 0,5 mm i povišenje do 1 mm. U grudnim odvodima moguća je elevacija ST do 3 mm sa ispupčenjem nadole (sindrom rane repolarizacije ventrikula, vidi Poglavlje 5, str. IV.3.1.d).
5. T talas. Pozitivno u odvodima I, II, V 3 V 6 . Negativno u aVR, V 1 . Može biti pozitivan, spljošten, negativan ili dvofazni u odvodima III, aVL, aVF, V1 i V2. Zdravi mladi ljudi imaju negativan T talas u odvodima V 1 V 3 (perzistentni juvenilni tip EKG-a).
6. QT interval. Trajanje je obrnuto proporcionalno pulsu; obično fluktuira unutar 0,300,46 s. QT c \u003d QT / C RR, gdje je QT c korigirani QT interval; normalan QT c 0,46 kod muškaraca i 0,47 kod žena.
U nastavku su navedeni neki od uslova, od kojih je svaki karakteriziran EKG znakovi. Međutim, mora se imati na umu da EKG kriteriji nemaju stopostotnu osjetljivost i specifičnost, pa se navedeni znakovi mogu detektirati zasebno ili u različitim kombinacijama, ili potpuno izostati.
1. Visoki vršni P u odvodu II: povećanje desnog atrijuma. Amplituda P talasa u elektrodi II > 2,5 mm (P pulmonale). Specifičnost je samo 50%, u 1/3 slučajeva P pulmonale je uzrokovano povećanjem lijevog atrijuma. zabeleženo kod HOBP. kongenitalna srčana bolest, kongestivna srčana insuficijencija, ishemijska bolest srca.
2. Negativno P u odvodu I
A. Dekstrokardija. Negativni P i T talasi, obrnuti QRS kompleks u odvodu I bez povećanja amplitude R talasa u grudnim odvodima. Dekstrokardija može biti jedna od manifestacija situs inversus (obrnutog unutrašnje organe) ili izolovano. Izolovana dekstrokardija je često povezana s drugim kongenitalnim malformacijama, uključujući korigiranu transpoziciju velikih arterija, stenozu plućna arterija, defekti interventrikularnih i interatrijalnih septa.
b. Elektrode su nepravilno postavljene. Ako je elektroda namijenjena za lijevu ruku postavljena na desnu, tada se snimaju negativni P i T valovi, obrnuti QRS kompleks s normalnom lokacijom tranzicijska zona u grudnim odvodima.
3. Duboki negativan P u odvodu V 1: povećanje lijeve pretkomore. P mitrala: u odvodu V 1, krajnji dio (uzlazno koleno) P talasa je proširen (> 0,04 s), njegova amplituda je > 1 mm, P talas je proširen u odvodu II (> 0,12 s). Uočava se kod mitralnih i aortnih defekata, zatajenja srca, infarkta miokarda. Specifičnost ovih znakova je iznad 90%.
4. Negativni P talas u elektrodi II: ektopični atrijalni ritam. PQ interval je obično > 0,12 s, P talas je negativan u odvodima II, III, aVF. Vidi pogl. 5, tačka II.A.3.
B. PQ interval
1. Produženje PQ intervala: AV blokada 1 stepen. PQ intervali su isti i prelaze 0,20 s (vidi Poglavlje 5, tačka II.D.2). Ako trajanje PQ intervala varira, onda je moguća AV blokada 2. stepena (vidi Poglavlje 5, str. II.D.3).
2. Skraćivanje PQ intervala
A. Funkcionalno skraćivanje PQ intervala. PQ< 0,12 с. Наблюдается в норме, при повышении симпатического тонуса, arterijska hipertenzija, glikogenoze.
b. WPW sindrom. PQ< 0,12 с, наличие дельта-волны, комплексы QRS широкие, интервал ST и зубец T дискордантны комплексу QRS. См. гл. 6, п. XI.
V. AV - nodalni ili donji atrijalni ritam. PQ< 0,12 с, зубец P отрицательный в отведениях II, III, aVF. см. гл. 5, п. II.А.5 .
3. Depresija PQ segmenta: perikarditis. Depresija PQ segmenta u svim odvodima osim aVR je najizraženija u odvodima II, III i aVF. Depresija PQ segmenta se takođe primećuje kod infarkta atrija, koji se javlja u 15% slučajeva infarkta miokarda.
D. Širina QRS kompleksa
1. 0.100.11 s
A. Blokada prednje grane lijeve noge Hisovog snopa. Devijacija električne ose srca ulijevo (od -30° do -90°). Nizak R talas i dubok S talas u odvodima II, III i aVF. Visok R talas u odvodima I i aVL. Može biti prisutan mali Q. Postoji kasni aktivacijski talas (R') u aVR odvoda. Karakteristično je pomicanje prijelazne zone ulijevo u grudnim odvodima. Uočava se kod kongenitalnih malformacija i drugih organskih oštećenja srca, povremeno i kod zdravih ljudi. Ne zahtijeva liječenje.
b. Blokada zadnje grane lijeve noge snopa Hisa. Devijacija električne ose srca udesno (> +90°). Nizak R talas i dubok S talas u odvodima I i aVL. Mali Q talas se može snimiti u odvodima II, III, aVF. zabeleženo u IBS. povremeno kod zdravih ljudi. Pojavljuje se rijetko. Potrebno je isključiti druge uzroke devijacije električne ose srca udesno: hipertrofiju desne komore, KOPB. cor pulmonale, lateralni infarkt miokarda, vertikalni položaj srca. Potpuno pouzdanje u dijagnozu daje se samo poređenjem sa prethodnim EKG-om. Ne zahtijeva liječenje.
V. Nepotpuna blokada lijevi snop Njegovog snopa. Nazubljeni R talas ili prisustvo kasnog R talasa (R’) u odvodima V 5 . V6. Široki S talas u odvodima V 1 . V2. Odsustvo Q talasa u odvodima I, aVL, V 5 . V6.
d) Nepotpuna blokada desne noge Hisovog snopa. Kasni R talas (R’) u odvodima V 1 . V2. Široki S talas u odvodima V 5 . V6.
A. Blokada desne noge snopa Hisa. Kasni R talas u odvodima V 1 . V 2 sa kosim ST segmentom i negativnim T talasom. Duboki S talas u odvodima I, V 5 . V6. Opaža se kod organskih lezija srca: cor pulmonale, Lenegrina bolest, koronarna arterijska bolest. povremeno normalno. Maskirana blokada bloka desne grane snopa: oblik QRS kompleksa u elektrodi V 1 odgovara blokadi bloka desne grane snopa, međutim, u odvodima I, aVL ili V 5 . V 6 registrovan je kompleks RSR'. Obično je to zbog blokade prednje grane lijeve noge Hisovog snopa, hipertrofije lijeve klijetke, infarkta miokarda. Tretman vidi pog. 6, str VIII.E.
b. Blokada lijeve noge snopa Hisa.Široki nazubljeni R talas u odvodima I, V 5 . V6. Duboki S ili QS talas u odvodima V 1 . V2. Odsustvo Q talasa u odvodima I, V 5 . V6. Opaža se kod hipertrofije lijeve komore, infarkta miokarda, Lenegrine bolesti, koronarne arterijske bolesti. ponekad normalno. Tretman vidi pog. 6, str VIII.D.
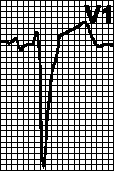
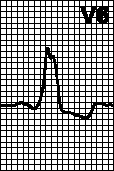
V. Blokada desne noge snopa Hisa i jedne od grana lijeve noge snopa Hisa. Kombinaciju dvosmjernog bloka sa AV blokom 1. stepena ne treba smatrati blokom sa tri snopa: produženje PQ intervala može biti posljedica sporog provođenja u AV čvoru, a ne blokade treće grane Hisovog snopa . Tretman vidi pog. 6, str VIII.G.
d. Kršenje intraventrikularne provodljivosti. Ekspanzija QRS kompleksa (> 0,12 s) u odsustvu znakova blokade bloka desne ili lijeve grane snopa. Zapaža se kod organske bolesti srca, hiperkalemije, hipertrofije lijeve komore, uzimanja antiaritmika klase Ia i Ic, sa WPW sindromom. Liječenje obično nije potrebno.
E. Amplituda QRS kompleksa
1. Mala amplituda zuba. Amplituda QRS kompleksa< 5 мм во всех отведениях от конечностей и < 10 мм во всех грудных отведениях. Встречается в норме, а также при экссудативном перикардите, амилоидозе, ХОЗЛ. ожирении, тяжелом гипотиреозе.
2. QRS kompleks visoke amplitude
A. Hipertrofija lijeve komore
1) Cornellovi kriterijumi:(R u aVL + S u V 3) > 28 mm kod muškaraca i > 20 mm kod žena (senzitivnost 42%, specifičnost 96%).
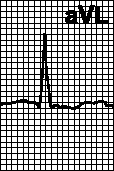
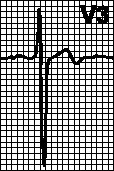
2) Estes kriterijumi

EKG sa sinusnom aritmijom. Atrijalni ritmovi bijega
sinusna aritmija izraženo u periodične promene intervali R - R duže od 0,10 sek. a najčešće zavisi od faza disanja. Bitan elektrokardiografski znak sinusne aritmije je postepena promena trajanja intervala R - R: u ovom slučaju, posle najkraćeg intervala, retko sledi najduži.
Baš kao i kada sinus tahikardija i bradikardija, smanjenje i povećanje R-R intervala nastaje uglavnom na račun T-P intervala.Postoje male promjene u P-Q i Q-T intervalima.
EKG zdrava zena 30 godina. Trajanje intervala R - R kreće se od 0,75 do 1,20 sekundi. Prosječna frekvencija ritma (0,75 + 1,20 sek. / 2 = 0,975 sek.) je oko 60 u 1 min. Interval P - Q = 0,15 - 0,16 sek. Q - T \u003d 0,38 - 0,40 sek. PI,II,III,V6 pozitivan. Kompleks
QRSI,II,III,V6 tip RS. RI>RI>rIII Zaključak. sinusna aritmija. S-tip EKG. vjerovatno norma. u zdravom srcu Ektopični centri automatizma, uključujući i one koji se nalaze u atrijuma, imaju nižu stopu dijastoličke depolarizacije i, shodno tome, nižu frekvenciju impulsa od sinusnog čvora. U tom smislu, sinusni impuls, koji se širi kroz srce, pobuđuje i kontraktilni miokard i vlakna specijalizovanog tkiva srca, prekidajući dijastoličku depolarizaciju ćelija ektopičnih centara automatizma. dakle, sinusni ritam sprečava pojavu automatizma ektopičnih centara. Specijalizovana automatska vlakna su grupisana u desnom atrijumu u njegovom gornjem delu ispred, u bočnom zidu srednjeg dela i u donjem delu pretkomora kod desnog atrioventrikularnog otvora. U lijevoj pretkomori, automatski centri se nalaze u gornjem stražnjem i donjem stražnjem (u blizini atrioventrikularnog otvora) područjima. Osim toga, postoje i automatske ćelije u predjelu ušća koronarnog sinusa u donjem lijevom dijelu desne pretklijetke. Atrijalni automatizam(i automatizam drugih ektopičnih centara) može se manifestovati u tri slučaja: 1) kada se automatizam sinusnog čvora smanji ispod automatizma ektopičnog centra; 2) sa povećanjem automatizma ektopičnog centra u atrijumu; 3) sa sinoatrijalnom blokadom ili u drugim slučajevima velikih pauza u atrijalnoj ekscitaciji. atrijalni ritam može biti uporan, posmatran nekoliko dana, mjeseci, pa čak i godina. Može biti prolazan, ponekad i kratkotrajan, ako se, na primjer, javlja u dugim intervalima ciklusa sa sinusnom aritmijom, sinoatrijalnom blokadom i drugim aritmijama. Karakterističan znak atrijalnog ritma je promjena oblika, smjera i amplitude talasa R. Potonji varira različito u zavisnosti od lokalizacije ektopičnog izvora ritma i smjera širenja talasa ekscitacije u atrijuma. U atrijskom ritmu, P talas se nalazi ispred QRS kompleksa. U većini varijacija ovog ritma, P talas se razlikuje od P talasa po sinusnom ritmu po polaritetu (gore ili dole od izolinije), amplitudi ili obliku u nekoliko odvoda. Izuzetakčini ritam iz gornjeg dijela desne pretklijetke (P talas je sličan sinusnom). Važna je razlika između atrijalnog ritma, koji je zamenio sinusni ritam kod iste osobe u pogledu broja otkucaja srca, trajanja P - Q i veće regularnosti. QRS kompleks je supraventrikularan, ali može biti aberantan u kombinaciji s blokom grane snopa. Otkucaji srca od 40 do 65 u 1 min. Uz ubrzani atrijalni ritam, broj otkucaja srca je 66 - 100 u 1 min. (visok broj otkucaja srca se naziva tahikardija). Sve vrste kršenja reda srčanih kontrakcija prije ili kasnije služe kao razlog za kontaktiranje liječnika opće prakse ili kardiologa. Povrede osnovnih funkcija provodnog sistema srca mogu izazvati nastanak bolesti. Ovo je osnova jedne od klasifikacija koncepta aritmije. Postoje takve vrste aritmija: Aritmije koje su nastale zbog kršenja automatizma srca: Srčane aritmije se razlikuju i kao rezultat poremećene ekscitabilnosti miokarda. Koje se zasnivaju na nastanku ektopičnih žarišta ekscitacije, stvarajući izvanredne impulse za kontrakciju. To uključuje: Prisutnost takvih patologija znači jedno - posjet liječniku mora se obaviti odmah. Na EKG-u sa atrijalnom fibrilacijom, u pravilu se bilježe oscilacije različitih oblika, amplituda i polariteta. Izoelektrični segmenti nisu istaknuti. Atrijalne kontrakcije nastaju zbog kvara u provodnom sistemu miokarda, kada su poremećeni procesi ekscitabilnosti i provodljivosti. Stoga se svrstava u grupu apsolutnih, zajedno sa atrijalnom fibrilacijom. Patologija se temelji na oštrom i brzom povećanju ekscitabilnosti atrijalnog miokarda uz istovremeno kršenje njegove provodljivosti. Prekidi se javljaju zbog činjenice da sinusni čvor gubi funkciju glavnog izvora, pa se tijekom jednog srčanog ciklusa javljaju haotične ekscitacije i kontrakcije mišićnih vlakana - to dovodi do zaustavljanja atrijalnog miokarda. Gube se normalne kontrakcije, u atrijuma se pojavljuje ogroman broj ektopičnih žarišta ekscitacije, stvarajući poremećaj provodljivosti. Pri tome se samo dio impulsa provodi i do ventrikula, pa se oni smanjuju u različitim intervalima i jačini. Takvo srce ne može normalno funkcionirati i u potpunosti obavljati svoju glavnu funkciju - pumpanje. U kratkom vremenskom periodu razvija se hipoksija koja će u budućnosti dovesti do nepovratnih organskih promjena u srčanom mišiću, a to dodatno pogoršava cijelu situaciju. Formira se takozvani začarani krug. Tegobe pacijenata i simptomi razvoja slični su onima kod drugih aritmija: česti nepravilni otkucaji srca, otežano disanje, znojenje, nelagodnost u grudima. Razlozi njihovog nastanka su: Dešifrovanje EKG-a pomaže u postavljanju ispravne dijagnoze. Na njemu možete vidjeti karakterističan opis koji je prisutan samo kod ove bolesti - riječ je o deficitu pulsa, kao i nekoliko dodatnih kriterija. Kardiogram je kriva koja prikazuje električnu aktivnost miokarda. Sadrži šest zubaca koji dijele krivulju na segmente koji se nazivaju segmenti. Omjer segmenta i susjednog zuba naziva se interval. Svaki od zuba odražava proces ekscitabilnosti posebnog dijela miokarda, a interval predstavlja vrijeme potrebno za sprovođenje impulsa i kontrakciju srca.
Glavni znakovi atrijalne fibrilacije na kardiogramu: Atrijalna fibrilacija takođe može biti ozbiljna komplikacija osnovne bolesti. Brzo dovodi do dekompenzacije, izaziva teške tromboembolijske poremećaje. Glavna stvar koju treba zapamtiti je da je to signal za hitnu hospitalizaciju, u pravilu, u kardiološkoj bolnici, gdje se provodi kompletan pregled. Zbog toga je liječenje aritmija jedno od najtežih problema u kardiologiji. Primjena lijekova treba se temeljiti na pažljivom odabiru, uzimajući u obzir individualnost svakog pacijenta, uzrok poremećaja ritma, težinu stanja, prisutnost popratnih bolesti. Naravno, u početku je to bolnica u kardiološkom dispanzeru ili na kardiološkom odjeljenju. Zatim sanatorije, ambulante, procedure, terapeutske vježbe, šetnje. Obrazovanje: Volgograd State Medical University Nivo obrazovanja: Viši. Fakultet: Medicinski… Aritmija je patologija u kojoj dolazi do kršenja srčanog ritma uz istovremeni poremećaj provodljivosti, učestalosti i pravilnosti otkucaja organa, što je jasno vidljivo na EKG-u. Obično bolest nije samostalna, već se javlja kao simptom druge bolesti. Određeni poremećaji u tijelu mogu negativno utjecati na rad srca. Ponekad ovakvi prekršaji predstavljaju ozbiljnu opasnost po zdravlje i život ljudi, a ponekad su manji i ne zahtijevaju intervenciju ljekara. Aritmija na EKG-u se brzo otkriva, samo je potrebno da se na vrijeme pregledate. Znakovi bolesti mogu biti vrlo zastrašujući za pacijenta, čak i ako ova vrsta patologije nije opasna. Čovjeku se često čini da mu je ritam srca ozbiljno poremećen ili da je organ potpuno stao. Ovo stanje se posebno često javlja s ekstrasistolom. Treba imati na umu da se čak i bezopasne vrste aritmija moraju liječiti tako da se pacijent osjeća normalno i da ga manifestacije bolesti ne sprječavaju da živi punim životom. Srčani ritam kod takve bolesti ne samo da može biti nepravilan, već može biti i češći ili slabiji od normalnog, pa bolest klasifikuju ljekari. Mehanizam razvoja i uzroci aritmije dijele se na organske, koje su povezane sa srčanim oboljenjima, i funkcionalne, uključujući jatrogene, neurogene, idiopatske i elektrolitne poremećaje ritmičkih karakteristika organa. Aritmija na EKG-u će se otkriti bez obzira na njenu vrstu i provocirajuće faktore, ali su potrebne dodatne dijagnostičke metode za utvrđivanje patologije koja je dovela do ovakvih srčanih insuficijencija. Detaljno tumačenje rezultata svih pregleda pomoći će da se ispravno identificira bolest koja remeti rad glavnog organa. S razvojem kardioskleroze pojavljuje se ožiljno tkivo, koje ne dozvoljava miokardu da normalno obavlja svoju provodnu funkciju, što doprinosi nastanku aritmija. Liječnici identificiraju fiziološke uzroke koji dovode do sličnog stanja. Mnogi ljudi ne shvaćaju da svakodnevni faktori sa kojima se svakodnevno susreću mogu uzrokovati poremećaje srčanog ritma. U tom slučaju znaci aritmije se možda neće pojaviti na EKG pregledu, jer je napad bio pojedinačni i više se ne može ponoviti. Fiziološki razlozi:
Ako je napad izazvan nekim od ovih razloga, onda nije opasan i proći će sam. Važno je da ne paničite kada srce pojača rad, već da pokušate da se smirite – tako se zdravstveno stanje brže normalizuje. Znakovi aritmije mogu biti vrlo raznoliki, jer zavise od učestalosti kontrakcije organa. Važan je njihov uticaj na hemodinamiku kardiovaskularnog sistema, bubrežnog odjela i mnogih drugih dijelova tijela. Postoje takvi oblici bolesti koji se ne manifestiraju, a aritmija se otkriva tek pri dešifriranju EKG-a. Simptomi: Kada pacijent osjeti pojačan rad srca, to prije ukazuje na manifestacije tahikardije, a kod sinusne bradikardije češće ljudi osjećaju vrtoglavicu, oštećenje svijesti, a može doći i do nesvjestice. Neki pacijenti sa sličnom dijagnozom žale se na mučninu ili povraćanje koji se javljaju u trenucima intenzivnih manifestacija bolesti. Drugi ljudi mogu doživjeti napade panike i straha, pogoršavajući njihovo dobrobit, aktivnost tijela se dodatno pojačava, izazivajući pojavu ozbiljnih posljedica. Prvi korak u pregledu pacijenata je pregled osobe kod kardiologa ili terapeuta, doktori saznaju kliničku sliku bolesti, proučavaju sve simptome bolesti i vrijeme njihovog nastanka. Sljedeći korak je mjerenje pulsa, pritiska i drugih pokazatelja zdravstvenog stanja pacijenta. Lekar propisuje dijagnostičke mere invazivne, neinvazivne i instrumentalne vrste odmah nakon razgovora sa osobom. Metode anketiranja:
Kardiogram je informativna grafička dijagnostička metoda, tokom koje je moguće analizirati poremećaje aktivnosti miokarda. Slika koju dešifruje specijalista takođe pokazuje neku vrstu aritmije. Prije nego što dođete na studiju srca EKG-om, potrebno je proučiti sve informacije u vezi pripreme za sesiju. Ako je osoba zanemarila preporuke u tom pogledu, opis rezultata može biti netočan. Kako pripremiti: Da bi kardiograf dao ispravan zaključak, neophodno je pridržavati se ovih savjeta. Dolaskom u salu za EKG pregled, pacijent se mora svući, oslobađajući područje grudnog koša i potkolenice. Na mjesta na koja će biti pričvršćene elektrode, liječnik će nanijeti poseban gel, prethodno tretirajući kožu ovih područja alkoholom. Sljedeći korak je pričvršćivanje gumenih čašica i manžeta. Ovi uređaji se fiksiraju na određenim područjima ruku, nogu i grudi. Samo deset od ovih elektroda može pratiti aktivnost srca i prikazati ove podatke na fotografskoj slici. Šta znače EKG očitanja? Precizniji podaci ovakvog istraživanja mogu pokazati metodom Holter monitoringa. Metoda se pokazala kao odlična i omogućava vam da proučavate rad srca 1-3 dana. Suština takve dijagnoze je elektrokardiografska studija, ali se provodi ne za nekoliko minuta, već više od tri dana. Ako se EKG radi na uobičajen način, tada se aritmija možda neće pojaviti u rezultatima dekodiranja, jer je osoba bila mirna. Kada aparat mnogo sati proučava aktivnost organa, sigurno će se zabilježiti odstupanja, ako ih ima. Ljekari na tijelo pacijenta pričvršćuju posebne elektrode i uređaj, s kojim će živjeti 3 dana. Ovaj uređaj snima indikatore rada srca i prenosi ih na računar. Nakon završetka dijagnostičke procedure, doktor analizira sve primljene informacije i donosi zaključak o stanju pacijenta. Tako je moguće identificirati sve vrste aritmija, a ne samo takva odstupanja.
Pozitivan aspekt ove metode je da osoba živi svoj uobičajeni dan s priključenim uređajem koji bilježi i najmanje smetnje u radu srca. Kada su ljudi samo u bolničkoj sobi, rezultat EKG-a će značiti da dobijeni podaci nisu što je moguće pouzdaniji. Uslovi tokom studija u ovom slučaju su predobri, a osoba ne doživljava nikakav stres emocionalne i fizičke prirode. U drugim situacijama pacijenti osjećaju strah od medicinskog osoblja, to će utjecati i na pokazatelje pregleda, oni će biti inferiorni, uzrokovani pretjeranom agitacijom pacijenta. Postoji mnogo različitih lijekova koji se koriste za liječenje aritmija. Neki od njih su prikladni ako je došlo do paroksizma i hitnog slučaja, dok su drugi potrebni za normalizaciju aktivnosti srca i koriste se dugo vremena, u tečajevima. Postoje najnoviji lijekovi, čije djelovanje se sastoji u nekoliko spektra mehaničkog djelovanja na tijelo. Koji se lijekovi danas prepisuju: Zapravo, tijelo svake osobe je individualno, a ako određeni lijek pomaže jednom pacijentu da se nosi sa bolešću, to ne znači da je takav lijek pogodan i za drugog pacijenta. Liječenje se uvijek propisuje na osnovu njihove kliničke slike, rezultata dijagnostike i drugih aspekata bolesti pacijenta. Ako je terapija neefikasna, ljekar će propisati drugi lijek koji može pomoći. Aritmija rijetko predstavlja smrtnu prijetnju za ljude, ali može ozbiljno naštetiti zdravlju, primjer za to je atrijalna vrsta bolesti. Lekari mogu stabilizovati rad srca lekovima ili hirurškim zahvatom, važno je samo da se na vreme podvrgnu EKG dijagnostici i drugim merama pregleda kako bi se terapija počela u ranoj fazi razvoja patologije. Moderna medicina u svom arsenalu ima mnogo načina koji ne samo da će smanjiti brzinu tijela, već i eliminirati uzroke koji su uzrokovali pojavu bolesti.
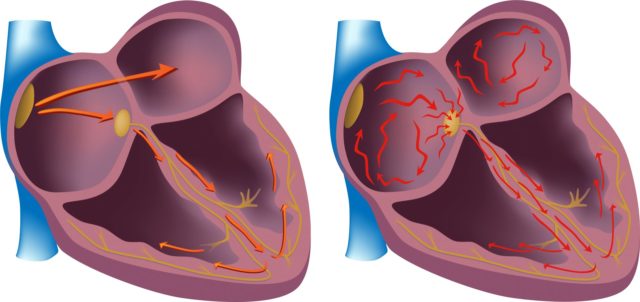
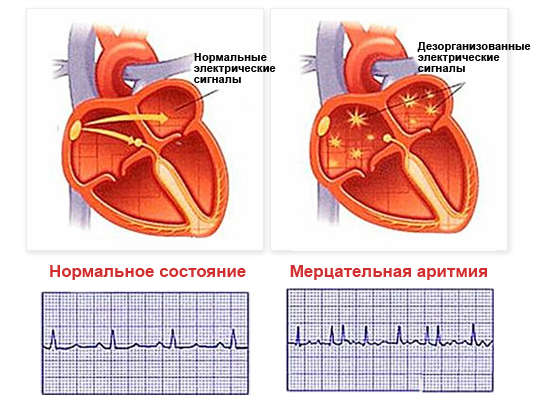 Atrijalna fibrilacija je poremećaj ritma kod kojeg tokom jednog srčanog ciklusa dolazi do haotične ekscitacije i kontrakcije pojedinih mišićnih vlakana pretkomora.
Atrijalna fibrilacija je poremećaj ritma kod kojeg tokom jednog srčanog ciklusa dolazi do haotične ekscitacije i kontrakcije pojedinih mišićnih vlakana pretkomora. 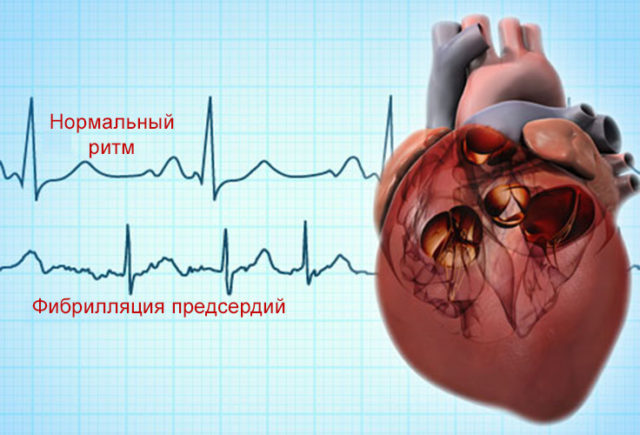 Slučajnost u dolasku impulsa i njihovom prolasku kroz atrioventrikularni čvor dovodi do nepravilne kontrakcije ventrikula
Slučajnost u dolasku impulsa i njihovom prolasku kroz atrioventrikularni čvor dovodi do nepravilne kontrakcije ventrikula 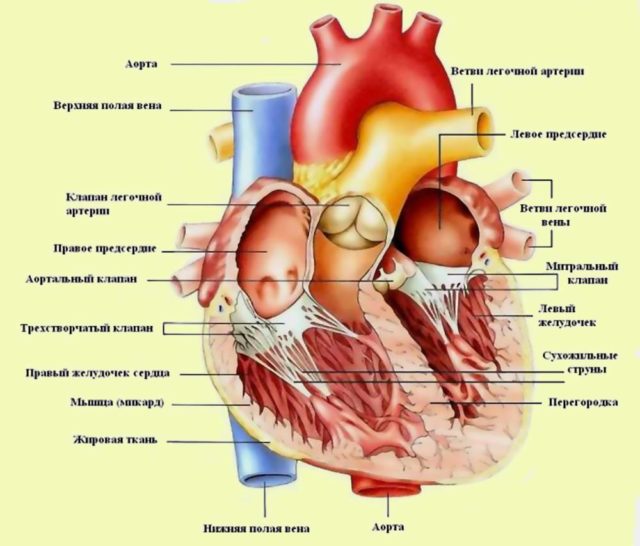 U kliničkom pregledu pacijenata, simptomi atrijalne fibrilacije mogu biti vrlo raznoliki.
U kliničkom pregledu pacijenata, simptomi atrijalne fibrilacije mogu biti vrlo raznoliki. Mehanizam nastanka bolesti
 Karakteristični simptomi atrijalne fibrilacije su neritmične kontrakcije srca, otkrivene tokom njegovog proučavanja, i različita glasnoća tonova.
Karakteristični simptomi atrijalne fibrilacije su neritmične kontrakcije srca, otkrivene tokom njegovog proučavanja, i različita glasnoća tonova.

Poremećaj ritma na EKG-u izgleda drugačije, ali se nedvosmisleno može reći da se ovom dijagnostičkom metodom aritmija odmah otkriva. Ako se radi o djetetu, onda se koristi i ovaj metod ispitivanja. Pravovremeno proučavanje rada srca omogućava vam da odmah prepišete liječenje. U slučaju iznenadnog početka napada ove bolesti, morate otići u hitnu pomoć, bolničar će napraviti EKG dijagnozu čak i kod kuće, što će vam omogućiti da prepoznate paroksizam i zaustavite ga na vrijeme.Uzroci
Simptomi
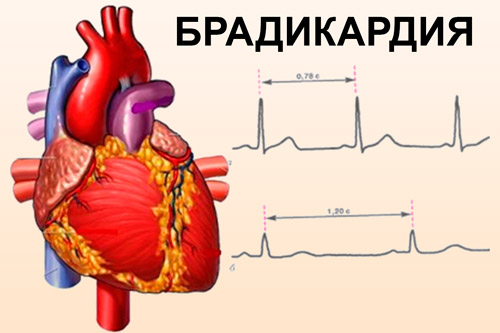 Ako postoji nelagoda u predjelu prsnog koša i slabljenje funkcioniranja organa, tada se obično očituje sinusna aritmija. Paroksizmalna varijanta bolesti izgleda kao napad koji se javlja naglo i praćen povećanjem broja otkucaja srca preko 240 otkucaja u minuti.
Ako postoji nelagoda u predjelu prsnog koša i slabljenje funkcioniranja organa, tada se obično očituje sinusna aritmija. Paroksizmalna varijanta bolesti izgleda kao napad koji se javlja naglo i praćen povećanjem broja otkucaja srca preko 240 otkucaja u minuti.Dijagnostika
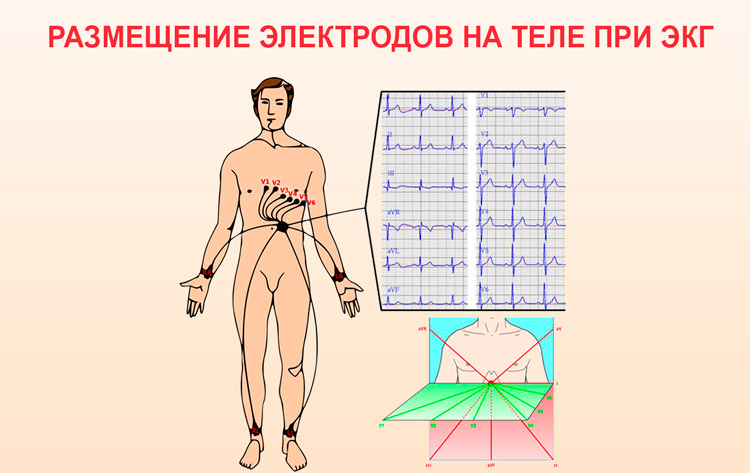
Srce je svojevrsni generator, a tjelesna tkiva odlikuju se visokim stepenom provodljivosti električnih signala. Ovo svojstvo omogućava proučavanje impulsa glavnog organa primjenom elektroda na određene dijelove tijela. Priroda biopotencijala kardiograf obrađuje i daje podatke u obliku slike koja prikazuje propagaciju ekscitatornih signala kroz mišićno tkivo, koja izgleda kao grafička slika.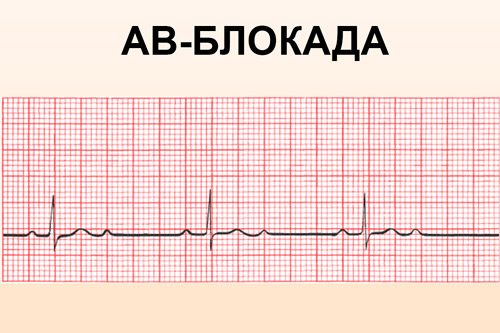 Jedna od najopasnijih aritmija, atrijalna fibrilacija, odražava se na kardiogramu kao kršenje provodljivosti ventrikula, što uzrokuje atrioventrikularnu blokadu, kao i blokadu nogu Hisovog snopa. Kada je desna noga oštećena, uočava se širenje i produženje R talasa, što se vidi pregledom desnih grudnih odvoda, a kada je leva noga blokirana, položaj R talasa se ocenjuje kao kratak, a posmatra se S. kao prošireni i duboki indikator. Samo stručnjak može ispravno dešifrirati takvu studiju srca i razumjeti kako aritmija izgleda na kardiogramu. Teško je to učiniti sami.
Jedna od najopasnijih aritmija, atrijalna fibrilacija, odražava se na kardiogramu kao kršenje provodljivosti ventrikula, što uzrokuje atrioventrikularnu blokadu, kao i blokadu nogu Hisovog snopa. Kada je desna noga oštećena, uočava se širenje i produženje R talasa, što se vidi pregledom desnih grudnih odvoda, a kada je leva noga blokirana, položaj R talasa se ocenjuje kao kratak, a posmatra se S. kao prošireni i duboki indikator. Samo stručnjak može ispravno dešifrirati takvu studiju srca i razumjeti kako aritmija izgleda na kardiogramu. Teško je to učiniti sami.Metode borbe








