Zánět přívěsků antibiotika k pití. Širokospektrá antibiotika nové generace pro dospělé a děti: seznam. širokospektrá antibiotika nové generace na infekce, nachlazení, cystitidu, bronchitidu, nachlazení, angínu, pohlavně přenosné choroby, oční kapky
Antibiotika jsou léky určené k ničení mikroorganismů, které způsobují infekce, které jsou ve fázi růstu. Antibakteriální účinek antibiotik je způsoben jejich schopností tlumit životně důležité důležité procesy vyskytující se v cílových mikroorganismech: syntéza proteinů, syntéza DNA, syntéza buněčné stěny.
Indikace pro použití
Antibiotika v gynekologii se používají k léčbě různých zánětlivé procesy, kolpitida, eroze, tromboflebitida, septické komplikace. Používají se také k prevenci pooperačních komplikací. Antibakteriální terapie jako součást komplexní léčba, začínají ve fázi exacerbace zánětlivého procesu. Antibiotika nemají žádný účinek na viry virová onemocnění neplatí.
Obvykle se antibiotika podávají intramuskulárně nebo požitím. Dále používají tampony, penicilin-ekmolinové tablety (k léčbě vulvovaginitidy, endocervicitidy), masti a koupele (při zánětlivých procesech na zevním genitálu).
Antibiotika používaná v gynekologii
K léčbě gynekologických onemocnění je možné použít antibiotika různých skupin: peniciliny, thienamyciny, makrolidy, monobaktamové cefalosporiny, chloramfenikol, polymyxiny, rifamyciny, aminoglykosidy a další. Tyto léky jsou účinné při infekcích způsobených grampozitivními bakteriemi (stafylokoky, pneumokoky, streptokoky atd.), spirochetami a dalšími patogeny.
Spektrum antibiotik používaných v gynekologii zahrnuje:
- ampiox-sodík,
- sodná sůl benzylpenicilinu,
- sultamicilin (unazin),
- fenoxymethylpenicilin,
- sodná sůl oxacilinu,
- cloxacilin (klobex),
- sodná sůl meticilinu,
- ampicilin,
- piteracillin (psipen, pipraks),
- amoxicilin,
- tikarcilin-kyselina klavulanová (timentin),
- karbenicilin (geopen),
- azlocilin (securopen)
- karfecilin,
- penamecilin (maripen).
- klonac-Rbacampicillin (penbak),
- mezlocilin (baiben),
- flukloxacilin.
Antibiotika skupiny penicilinů se nejčastěji používají k léčbě zánětlivých procesů v ženském genitálním traktu. Dávkování penicilinů závisí na stupni vývoje onemocnění a typu patogenu. Penicilinová terapie se také používá k léčbě mnoha sexuálních onemocnění. Při onemocněních doprovázených hnisáním v pánvi se streptomycin injektuje do zánětlivého ložiska spolu s penicilinem.
Rehabilitační kurz
Poté, co pacient ukončí užívání antibiotik, musíte podstoupit rehabilitační kurz. To je způsobeno skutečností, že tyto léky nepříznivě ovlivňují nejen patogeny, ale také prospěšnou bioflóru, která přímo ovlivňuje úroveň imunity. Ozdravný kurz spočívá v užívání probiotik obnovujících střevní flóru, vitaminové terapii a normalizaci stravy.
Pozornost! Gynekologická onemocnění není možné diagnostikovat a léčit sami, protože mnoho z nich může nabýt latentní formy a poté přejít do chronického stadia. Výše uvedené metody a prostředky se doporučuje používat pouze podle pokynů lékaře po stanovení přesné diagnózy. V případě potíží se obraťte na kliniku Doctor Ozone - naši zkušení gynekologové prokonzultují konkrétní léčebnou metodu, její účinnost a účelnost, případně doporučí účinnější opatření.
Existují tisíce názvů moderních antibiotik. Pomáhají při různých onemocněních infekční etiologie.
Antibiotika jsou rozsáhlou skupinou léků, jejichž účinek je zaměřen na léčbu infekčních onemocnění. V posledních letech došlo ke změnám v seznamech těchto léků a nyní jsou populární antibiotika. široký rozsah akce nové generace.
- Moderní léky jsou zaměřeny na léčbu specifických bakterií.
- V poslední době se stále více upřednostňují antibiotika úzce cíleného účinku. To je způsobeno tím, že nemají škodlivý účinek na dobrou mikroflóru.
- Antibakteriální látky ovlivňují procesy patogenních buněk a neovlivňují životně důležité procesy těla na buněčné úrovni.
- Moderní léky působí selektivně. Odstraňují pouze patogenní buňky.
- V tomto článku najdete informace o klasifikaci antibakteriálních léků. Díky seznamu u každého druhu léku zjistíte, která antibiotika jsou nejúčinnější a mají dobrou antibakteriální aktivitu.
Většina očních onemocnění je způsobena bakteriemi, jako jsou chlamydie, strepto-, gono- a stafylokoky. Tyto bakterie vyvolávají hnisavý zánětlivý proces, svědění, pálení a slzení.
Antibiotické oční kapky lze předepsat nejen k léčbě bakteriálních infekcí, ale také k prevenci infekce spojivek po operaci, při očních lézích a při cizím tělese.
Seznam širokospektrých antibiotik nové generace pro dospělé a děti oka.

Dětem pro léčbu očních infekcí jsou předepsány další léky, které nemají téměř žádné kontraindikace a které mají mírný účinek na tělo. makrolidy:
- erythromycin;
- Azidrop.
Erythromycin je dostupný ve formě masti. Používá se při léčbě infekčních a zánětlivých procesů různé etiologie.
S hnisavé záněty Další skupina antibiotik, aminoglykosidy, odvádí vynikající práci. Použití v malých dávkách inhibuje patogenní mikroflóru, ve velkých dávkách ničí bakterie.

Pokud máte obavy ze zánětu spojivek, blefaritidy nebo keratitidy, pak vám pomohou antibiotika na bázi chloramfenikolu. Tyto léky jsou založeny na chloramfenikolu. Levomecitin kapky jsou dostupné s následujícími názvy:
- Levomycetin-Dia;
- Levomycetin-Ferein;
- Levomycetin-Akos.
K těmto přípravkům se přidává kyselina boritá. Náhodou je dezinfekční prostředek, což dokonale zvyšuje antibakteriální účinek léku.
Pokud bylo onemocnění způsobeno patogenní mikroflórou rezistentní vůči výše uvedeným lékům, pak může lékař předepsat Fucitalmic. Tento lék je vyroben na bázi přírodního antibiotika - kyseliny fusidové.
Také pro léčbu různých očních onemocnění se často používají komplexní kapky na bázi dvou antibakteriálních léků: Framycetin a Gramicidin. Mezi tyto léky patří Sofradex, jehož účinek zvyšuje dexamethason.
V moderní medicínaširoce používané k léčbě střevní infekce antibiotika ve formě tablet a injekcí. Existují dva typy střevního zánětu:
- Enteritida- infekce v tenkém střevě;
- Kolitida- Zánět tlustého střeva.
Příčinou infekční kolitidy nebo enteritidy je ve většině případů přecitlivělost na gramnegativní flóru. Seznam širokospektrých antibiotik nové generace pro dospělé a dětské střevo:
- aminopenicilin;
- Ampicilin nebo amoxicilin;
- Augmentin nebo Amoxiclav;
- imipinem;
- meropenem;
- cefamesin;
- ceftriaxon;
- cefepim;
- aztreonam;
- azithromycin;
- klarithromycin;
- tetracyklin;
- nifuroxazid;
- ciprofloxacin;
- levofloxacin;
- gatifloxacin;
- vankomycin;
- metronidazol.
Tyto léky mohou být předepsány dospělým i dětem, ale s různé dávkování. denní dávka by měl předepisovat pouze ošetřující lékař!
 Širokospektrá antibiotika nové generace pro dospělé a děti s infekcemi, nachlazením, SARS: seznam
Širokospektrá antibiotika nové generace pro dospělé a děti s infekcemi, nachlazením, SARS: seznam Širokospektrální antibiotika pomáhají v boji s patogenní mikroflórou v těle, působí komplexně a cíleně.
- Často se stává, že bez antibiotik není možné zvládnout SARS, nachlazení nebo jinou infekci.
- Onemocnění může být zpožděno a způsobit komplikace. Právě v této době jsou předepisována antibiotika - lidské obránce před různými viry a nemocemi.
- Antibakteriální léky jsou předepsány, když není čas na přesné určení původců onemocnění a onemocnění postupuje.
Tyto léky jsou předepisovány pro takové zdravotní problémy:
- zánět dutin;
- purulentní ložiska v těle;
- vysoká teplota, která trvá několik dní a není sražena antipyretiky;
- akutní otitis;
- chřipka, zápal plic;
- silný suchý kašel;
- řídký kašel se sraženinami žlutého nebo zeleného sputa, hnisu nebo krve.
Seznam širokospektrých antibiotik nové generace pro dospělé a děti s infekcemi, nachlazením, SARS:
- peniciliny(zničit stěny bakterií): Amoxil, Ampicillin, Augmentin, Amoxiclav, Ampiox.
- Cefalosporiny(zničit buněčnou membránu patogenní flóry): Cefixim, cefalexin, cefuroximaxetil, cefaloridin, cefazolin, cefantrexil.
- Fluorochinolony (účinné látky antibiotika této skupiny pronikají do bakterií a ničí je): Moxifloxacin, Norfloxacin, Levofloxacin.
- Makrolidy(proniknout do bakterií a zničit jejich syntézu bílkovin): Azitral, Azitrox, Hemomycin, Sumamed.
- Tetracykliny (inhibují syntézu proteinů v bakteriích na buněčné úrovni): Morfcyklin, tetracyklin hydrochlorid, doxycyklin.
- Aminoglykosidy(Tato antibiotika nejsou předepisována vysoká teplota, používají se u těžkých infekčních komplikací): Amikacin, Gentamicin.
Dětem s akutními respiračními virovými infekcemi a komplikacemi běžného nachlazení jsou předepsána následující antibiotika:
 Širokospektrá antibiotika nové generace pro dospělé a děti s infekcemi, nachlazením, SARS
Širokospektrá antibiotika nové generace pro dospělé a děti s infekcemi, nachlazením, SARS Průběh léčby takovými antibakteriálními léky je 5-7 dní, ale zlepšení jsou patrná již 3. den léčby.
Ve většině případů má bronchitida a pneumonie bakteriální povahu onemocnění. Proto by se k léčbě těchto onemocnění měla používat antibiotika. Ale před předepsáním léků musí lékař provést studii krve, moči a sputa. Teprve poté je předepsána léčba. Zohledňuje se také individuální intolerance léčiva, toxicita léčiva, kontraindikace a rychlost akumulace dávky léčiva v lézích.
Proti bronchitidě se používají taková širokospektrá antibiotika nové generace pro dospělé a děti:
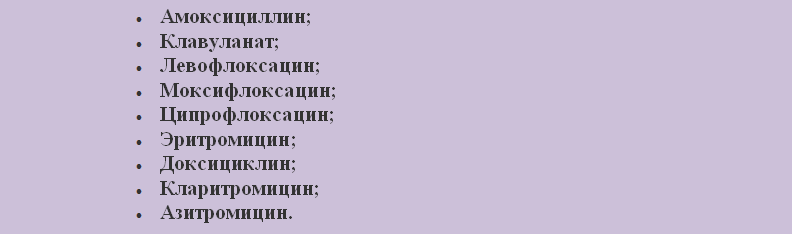
Pro léčbu bronchitidy jsou dětem předepsány mírnější léky: Erespal nebo Ceftazidim.
Při léčbě zápalu plic - zápalu plic se neobejdete bez antibakteriálních léků. Běžně používaná antibiotika jsou:

Tyto léky lze kombinovat a v těžkých případech onemocnění jsou předepisovány jako injekce.
Kašel může být také důsledkem bronchopneumonie – ložiskové pneumonie. Původci tohoto onemocnění mohou být bakterie, viry a plísně. Po studiích jsou antibiotika předepsána z následujícího seznamu:

Pokud to lékař považuje za nutné, může v komplexu předepsat několik léků najednou. Při těžkém průběhu onemocnění s kombinovaným patogenem se používá lék druhé linie: Meropenem, Ticarcillin, Fluorochinolon.
Bakteriální forma anginy začíná akutně, se zvýšením teploty na 40 stupňů. Na mandlích se objevuje hnis, zvětšují se cervikální lymfatické uzliny. Antibakteriální léky na anginu jsou předepsány, pokud onemocnění nezmizí do 7 dnů a existují známky komplikací.
Úspěšně se používají taková širokospektrá antibiotika nové generace pro dospělé a děti s angínou:
- ampicilin;
- azithromycin;
- augmentin;
- erythromycin;
- tetracyklin;
- amoxicilin;
- Flemoxin;
- Sumamed;
- Tsiprolet;
- bakterie.
Dětem je předepsán Amoxicilin v suspenzi, stejně jako přípravky na bázi kyseliny klavulanové: Panklav, Amoxiclav, Bactoclav.
 Nová generace širokospektrých antibiotik pro pohlavně přenosné choroby
Nová generace širokospektrých antibiotik pro pohlavně přenosné choroby Na celém světě existuje až 250 milionů případů sexuálně přenosných nemocí (STD). Chlamydie, ureaplasmata, mykoplasmata a bledý treponema jsou citlivé na antibakteriální léky. Nejúčinnější širokospektrální antibiotika nové generace pro pohlavně přenosné choroby jsou následující skupiny léků:
Antibiotika z těchto skupin mohou účinně léčit většinu pohlavně přenosných chorob. Ale lékař by měl předepsat dávkování a průběh léčby.
Ještě před 40 lety si lékaři byli jisti, že cystitida nevyžaduje antibakteriální úprava a předepisoval pacientům pouze protizánětlivé léky. Ale již dlouho je prokázáno, že cystitida má infekční povahu.
Mnoho lidí dává přednost fytoterapii a lidové prostředky při zbavení se této nemoci. Ale neléčená cystitida může trvat roky a to je přímá cesta k chronická forma. Širokospektrá antibiotika nové generace pro dospělé a děti s cystitidou:
- furadonin;
- furagin;
- Amoxiclav;
- augmentin;
- ceftriaxon;
- Palin;
- ceforal;
- Monurální.
Pro děti jsou tato antibiotika předepisována ve formě injekcí nebo suspenzí. Mnoho léků lze před užitím rozpustit ve vodě.
V gynekologii se v boji proti bakteriím, které způsobují záněty, neobejde antibakteriální látky. K ničení patogenní mikroflóry se používají širokospektrá antibiotika nové generace. Tyto léky pomáhají snižovat růst mikroorganismů a zabraňují jejich reprodukci. Nejčastěji používaná antibiotika při léčbě některých onemocnění jsou:
- Cefazolin(zánět stydkých pysků).
- Terzhinan(má protizánětlivé, antimikrobiální a antimykotické účinky při zánětech poševní sliznice).
- Nystatin, Mycosist, Flucostat, Diflucan(zánět cervikální kanál). Pokud je cervicitida chlamydiová, jsou předepsána následující antibiotika: Sumamed, doxycyklin.
- Ampicilin(zánět vejcovodů).
- azithromycin(zánět dělohy).
V gynekologii k léčbě různé nemoci mohou být také použita následující antibiotika:

Stejně jako u jiných onemocnění, i u gynekologických onemocnění je dávkování a průběh léčby léky předepsán specializovaným specialistou. Samoléčba je zdraví nebezpečná!
Antibakteriální léky řady makrolidů zaujímají vedoucí postavení mezi bezpečnými antimikrobiálními léky. Tato skupina antibiotik se používá k léčbě nozokomiálních infekcí způsobených grampozitivní flórou nebo atypickými patogeny.
Seznam makrolidových antibiotik pro dospělé a děti:


Tyto antibakteriální léky inhibují růst bakterií, což umožňuje rychle a účinně se vyrovnat s onemocněním.

Antibiotické tablety by měly být užívány s opatrností, protože složky léku mohou poškodit žaludeční sliznici a nepříznivě ovlivnit játra. Obvykle lékaři paralelně s takovými antibiotiky předepisují probiotika k obnovení střevní mikroflóry a léky na ochranu jater. Existuje mnoho širokospektrých antibiotik nové generace pro dospělé a děti v tabletách, ale v zásadě moderní lékaři předepisují takové léky:

Stojí za zmínku, že některé léky, jako je tetracyklin a doxycyklin, jsou často předepisovány ve formě mastí a injekcí, takže lék ovlivňuje všechny buňky a ne selektivně. K amoxicilinu může lékař předepsat kyselinu klavulanovou. Díky této kombinaci je možné rychle a úspěšně zvládnout komplexní patogenní flóru.

Suspenze je rozpustný prášek léčivý přípravek v kapalině. Tato forma antibiotik přichází na záchranu, když člověk nemůže spolknout pilulku a injekce je nepohodlí, stres a nepohodlí. Suspenzní antibiotika se obvykle podávají malým dětem a starším lidem.
Takové léky již mohou být v prodeji hotový nebo jako prášek k přípravě směsi. Jak vyrobit směs je napsáno v návodu k léku - to lze provést bez potíží. Širokospektrá antibiotika nové generace pro dospělé a děti v suspenzích:

Předpona „Solutab“ vždy říká, že tablety lze před užitím rozpustit ve vodě. Když dítě potřebuje předepsat lék ve formě tablet, protože lék ve formě suspenze není podle indikací vhodný, lékař doporučuje pít přesně rozpustné tablety - Flemoxin Solutab a další.
Antibiotické masti pomáhají odstranit záněty na kůži, v oblasti očí a na ranách. Takové léky úspěšně bojují proti patogenům. Patogenní mikroflóra se může objevit, když je narušena integrita sliznice a dermis s těmito problémy:
- hluboké řezy a škrábance;
- pustuly na kůži;
- oděrky;
- popáleniny různé etiologie;
- praskliny na prstech, patách a loktech;
- trofické vředy;
- eroze;
- chronické dermatózy.
Masti se širokospektrálními antibiotiky nové generace pro dospělé i děti obsahují látky na hojení ran. S jejich pomocí se urychluje proces opravy tkáně. Speciální antimikrobiální masti:


Masti se nanášejí v tenké vrstvě na místo poranění. Nemusíte se roztírat, měly by se samy vstřebat do pokožky. Často lékař předepisuje aplikaci masti v noci. Délka užívání léku je stanovena lékařem a závisí na rychlosti hojení.
Antibiotické kapky se používají k léčbě očí a nosu. Bakteriální výtok z nosu bez pomoci antibakteriálních léků může způsobit komplikace ve formě sinusitidy a dalších chronická onemocnění. Proto by měl lékař po prostudování etiologie běžného nachlazení předepsat novou generaci širokospektrých antibiotik pro dospělé a děti v kapkách:

Oční kapky s antibakteriálním účinkem pomáhají vyrovnat se s patogenní flórou na sliznicích. Díky těmto lékům je možné úspěšně léčit různé oční infekce. Seznam těchto léků je velmi velký, ale lékaři obvykle používají nejoblíbenější a účinné léky. Patří mezi ně následující antibiotické oční kapky:
- Aminoglykosidy – kapky jako Torbex, Dilaterol a další spadají do této kategorie.
- Fluorochinolony - Signicef, Tsipromed.
- Do této skupiny patří Levomycetin – stejnojmenné oční kapky.
Lze také použít antibiotika:
- Vitabact - je předepisován i pro novorozence.
- Gentamicin je kombinované topické antibiotikum.
- Ciprofloxacin - používá se k odstranění komplikací po operaci.
- Floksal - úspěšně léčí oční chlamydie.
Antibiotika v kapkách, stejně jako v tabletách, může předepsat pouze odborník. Samoléčba by se neměla provádět.
Pokud potřebujete, aby lék působil rychle, podává se jako injekce intramuskulárně nebo intravenózně. Díky tomu se rychle dostane do ohniska infekce a začne působit ihned po injekci. Seznam širokospektrých antibiotik nové generace pro dospělé a děti v injekcích je velmi rozsáhlý. Zde je několik skupin a drog, které k nim patří:
Takové léky jsou předepsány v závislosti na závažnosti onemocnění a charakteristikách infekčních agens.

Všichni odborníci v oblasti medicíny říkají jedním hlasem: zneužívání antibiotik může vést k rezistenci na antibiotika. Je zakázáno pít antibakteriální léky neustále, při prvních příznacích nachlazení. Mikrobi si na drogy zvyknou, zmutují a přestanou drogy brát. Pokud se stane něco vážného, léky nemusí fungovat.
Ale příroda se o všechno postarala a vytvořila přírodní antibiotika pro lidi. Navíc příroda dala člověku takové léky, které okamžitě bojují s bakteriemi, viry a plísněmi. Jedná se o dokonalé léky, jejichž působení se výrazně liší od laboratorních. Zde je seznam přírodních širokospektrých antibiotik pro dospělé a děti:
- Bazalka;
- Brusinka;
- Borůvka;
- Hořčice;
- Granátové jablko;
- Grapefruit;
- Zrzavý;
- Kalina červená;
- Zelí;
- Brusinka;
- Skořice;
- Červené a bílé suché víno;
- Citrón;
- Maliny;
- Med a propolis;
- Rakytník;
- Ředkev;
- Křen;
- Černý rybíz;
- Česnek.
Navzdory skutečnosti, že tato antibiotika byla vytvořena přírodou, mají také kontraindikace - může to být individuální nesnášenlivost nebo alergie. Poslouchejte tedy své tělo.
Téměř všechny skupiny antibakteriálních léků poškozují tělo. Ale jsou chvíle, kdy se bez nich neobejdete. Na konci antibiotická terapie pečují o imunitu a obnovují střevní mikroflóru. Při užívání antibiotik chraňte játra užíváním speciálních léků. Lékař předepíše, co užívat a v jakém množství. Pamatujte, že samoléčba, stejně jako odmítnutí předepsané terapie, může vést k nežádoucím následkům.
pod pojmem " zánětlivá onemocnění pánevních orgánů“ (PID) kombinuje celé spektrum zánětlivých procesů v horním reprodukčním traktu u žen. endometritida, salpingitida, tuboovariální absces A pelvioperitonitida jako samostatné nozologické formy a v jakékoli možné kombinaci.
Hlavní patogeny
Byla prokázána polymikrobiální etiologie PID s převahou sexuálně přenosných patogenů:
- N.gonorrhoeae (25-50%)
- C. trachomatis (25-30%)
- Asociace aerobních a anaerobních mikroorganismů, které jsou součástí vaginální mikroflóry (25-60%) - Bacteroides spp., Peptostreptokok spp., G.vaginalis, Streptococcus spp., E-coli atd.
- Někteří odborníci se domnívají, že původci PID mohou být M. hominis A U. urealyticum. V uvažované situaci jsou však tyto mikroorganismy spíše komenzály než patogeny, a pokud hrají nějakou roli ve vzniku PID, pak ve velmi malém procentu případů.
Léčebné režimy pro PID by měly empiricky eliminovat širokou škálu možných patogenů: gonokoky, chlamydie, anaeroby nevytvářející spory, grampozitivní koky, enterobakterie. V závislosti na závažnosti stavu, ambulantním nebo ústavním režimu se používají režimy pro perorální nebo parenterální léčbu. Do zahraničí rozšířený při léčbě PID přijatých cefalosporiny 2. generace se zlepšenou antianaerobní aktivitou (cefotetan, cefoxitin). V Rusku se však tyto léky nepoužívají, navíc z hlediska antianaerobní aktivity jsou horší než peniciliny chráněné inhibitory(amoxicilin/klavulanát) a nitroimidazolam(metronidazol).
Parenterální aplikace
Hlavní režimy:
- amoxicilin/klavulanát , ampicilin/sulbaktam nebo cefoperazon/sulbaktam v kombinaci s doxycyklin nebo makrolidy
- cefalosporiny II-IV generace doxycyklin nebo makrolidy metronidazol.
Alternativní režimy:
- ofloxacin v kombinaci s metronidazol ;
- ciprofloxacin v kombinaci s doxycyklin nebo makrolidy(erythromycin, klarithromycin nebo spiramycin) a metronidazol ;
- linkosamidy aminoglykosidy(gentamicin, netilmicin) a doxycyklin nebo makrolidy(erythromycin, klarithromycin nebo spiramycin);
- karbapenemy(imipenem, meropenem) v kombinaci s doxycyklin nebo makrolidy(erythromycin, klarithromycin nebo spiramycin);
- tikarcilin/klavulanát nebo piperacilin/tazobaktam v kombinaci s doxycyklin nebo makrolidy(erythromycin, klarithromycin nebo spiramycin)
Délka terapie. Parenterální podávání se používá do klinického zlepšení (tělesná teplota pod 37,5 °C, počet leukocytů v periferní krvi pod 10x10 9 / l) a pokračuje dalších 48 hod. Poté je možné přejít na některý z režimů perorálního podávání :
- amoxicilin/klavulanát v kombinaci s doxycyklin nebo makrolidy(erythromycin, klarithromycin nebo spiramycin);
- ciprofloxacin v kombinaci s doxycyklin nebo makrolidy(erythromycin, klarithromycin nebo spiramycin) a metronidazol nebo linkosamidy
- ofloxacin v kombinaci s metronidazol nebo linkosamidy
U tuboovariálního abscesu se dává přednost amoxicilin/klavulanát nebo linkosamid. Celková délka antibiotické terapie je 14 dní.
orální léčba
Hlavní režimy:
- pro vymýcení N.gonorrhoeae - ceftriaxon(0,25 g IM jednou) nebo cefotaxim(0,5 g IM jednou) s následným orálním podáním doxycyklin nebo makrolidy metronidazol nebo linkosamidy(linkomycin nebo klindamycin);
- amoxicilin/klavulanát v kombinaci s doxycyklin nebo makrolidy
Alternativní režimy:
- ofloxacin v kombinaci s metronidazol nebo linkosamidy(linkomycin nebo klindamycin);
- ciprofloxacin v kombinaci s doxycyklin nebo makrolidy(azithromycin v jedné dávce, erythromycin, klarithromycin nebo spiramycin) a metronidazol nebo linkosamidy(linkomycin nebo klindamycin).
Délka terapie. 14 dní
POPORODNÍ ENDOMETRITIDA
Nejběžnější forma poporodní infekce. Incidence po spontánním porodu je 2-5%, po císařském řezu - 20-50%. Při neúčinné terapii (asi 2% případů) je možná generalizace procesu s rozvojem řady závažných komplikací: peritonitida, pánevní abscesy, tromboflebitida pánevních žil, sepse.
Hlavní patogeny
Poporodní endometritida má polymikrobiální etiologii. V naprosté většině případů (80-90 %) se jedná o asociace aerobních a anaerobních mikroorganismů: streptokoky skupiny B, Staphylococcus spp., E-coli, Proteus spp., Klebsiella spp., Enterobacter spp., Bacteroides spp., Peptostreptokok spp., G.vaginalis, C.trachomatis(způsobuje pozdní formy poporodní endometritidy, rozvíjející se 2 dny - 6 týdnů po porodu).
Výběr antimikrobiálních látek
Stejně jako u PID by empirická léčba antibiotiky měla pokrýt celou škálu možných aerobních a anaerobních mikroorganismů. Používá se parenterální podání AMP.
Hlavní režimy:
- amoxicilin/klavulanát , ampicilin/sulbaktam , cefoperazon/sulbaktam , tikarcilin/klavulanát nebo piperacilin/tazobaktam ;
- linkosamidy(linkomycin nebo klindamycin) v kombinaci s aminoglykosidy(gentamicin nebo netilmicin).
Alternativní režimy:
- cefalosporiny II-IV generace(cefuroxim, cefotaxim, ceftriaxon, cefoperazon nebo cefepim) v kombinaci s metronidazol nebo linkosamidy(linkomycin nebo klindamycin);
- fluorochinolony(ciprofloxacin nebo ofloxacin) v kombinaci s metronidazol nebo linkosamidy(linkomycin nebo klindamycin);
U pozdní endometritidy je nutné další perorální podání. doxycyklin nebo makrolidy(azithromycin v jedné dávce, erythromycin, klarithromycin nebo spiramycin).
Délka terapie. Léčba může být dokončena 24-48 hodin po klinickém zlepšení. Další perorální podávání léků není nutné, s výjimkou případů pozdní poporodní endometritidy.
Kojení během antibiotické terapie se obecně nedoporučuje.
POPORODNÍ MASTITIDA
Toto onemocnění je poměrně vzácnou formou poporodní infekce. Existují epidemické formy mastitid, které se vyskytují v šestinedělí na poporodním oddělení porodnice, a endemické formy mastitid, které se vyskytují u kojících matek v mimonemocničních podmínkách. Endemická mastitida se nejčastěji rozvíjí nejdříve 2-3 týdny po narození. Predisponujícími faktory jsou praskliny, oděrky bradavek a laktostáza.
Hlavní patogeny
V naprosté většině případů, zejména u epidemických mastitid, je původcem S. aureus. Při endemické mastitidě lze nalézt streptokoky skupiny A a B, někdy - H.influenzae A H.parainfluenzae. Téměř v 50 % případů onemocnění se však z mateřského mléka vysévá normální kožní flóra.
Výběr antimikrobiálních látek
Antibakteriální terapie by měla začít ihned po stanovení diagnózy. Při absenci příznaků abscesu používají se orální i parenterální přípravky.
Alternativní léky: linkosamidy perorálně (linkomycin nebo klindamycin), amoxicilin/klavulanát.
V kojení lze pokračovat (při použití oxacilin A cefazolin) nebo proveďte úplnou dekantaci. Je třeba zvýšit frekvenci vyprazdňování postiženého prsu. Lokálně se aplikuje chlad a podpůrná podprsenka.
S rozvojem abscesu AMP jsou předepisovány pouze parenterálně, souběžně s chirurgickou drenáží abscesu.
Alternativní léky: amoxicilin/klavulanát , ampicilin/sulbaktam nebo linkosamidy.
Kojení během tvorby abscesu je zakázáno a terapie se provádí zaměřená na odstranění laktostázy.
Délka terapie: léčba může být dokončena 24-48 hodin po klinickém zlepšení.
INFEKČNÍ KOMPLIKACE POTRATU
Tyto patologické stavy se mohou vyvinout jak při spontánních potratech, tak při umělých potratech v různých fázích těhotenství a zpravidla se vyskytují na pozadí zbytků tkání plodu nebo jeho membrán, jakož i v důsledku chirurgického traumatu.
Infekce se často vyskytuje vzestupně. Méně často dochází k primární infekci plodových membrán (amnionitida, chorionitida) s následným ukončením těhotenství.
Hlavní patogeny
Etiologické spektrum patogenů infekčních postabortivních komplikací je podobné jako u PID. V některých případech (zejména u kriminálních potratů) může být původcem C. perfringens.
Výběr antimikrobiálních látek
Antibakteriální terapeutické režimy používané k léčbě se neliší od režimů pro PID.
Parenterální podávání se také provádí až do klinického zlepšení a pokračuje dalších 48 hodin, poté je možný přechod na perorální podávání. AMP. Doba trvání antibiotické terapie by měla být nejméně 7 dní a u těžkých forem - až 14 dní.
PERIOPERAČNÍ ANTIBIOTICKÁ PROFYLAXE
Provádí se laparotomií, laparoskopickým a transvaginálním přístupem, lékařskými potraty (hlavně u žen s PID, kapavkou, často střídajícími sexuálními partnery a ve druhém trimestru těhotenství), císařským řezem.
Prevence spočívá v zavedení jedné terapeutické dávky AMPširoké spektrum účinku za / za 30 minut před začátkem operace nebo po sevření pupeční šňůry při císařském řezu. V případě potřeby (nouzové chirurgické zákroky u nevyšetřovaných pacientů, C-sekce po dlouhém bezvodém období) úvod AMP opakujte intramuskulárně 8 a 16 hodin po první injekci.
Antibiotická profylaxe snižuje riziko pooperačních a poporodních infekčních komplikací v průměru o 10–30 %. Nenahrazuje však striktní dodržování pravidel asepse a antisepse, stejně jako kvalitní operační techniku.
Výběr antimikrobiálních látek
INFEKČNÍ VULVOVAGINITIDA
Pojmy „vaginitida“ nebo „kolpitida“ ne vždy odrážejí podstatu patologických procesů za stížnostmi na vaginální výtok, často s zápach svědění a podráždění vulvy, dysurie a dyspareunie. Tyto termíny se však tradičně používají jak v domácí, tak zahraniční literatuře. Podle příčin zánětu pochvy lze rozdělit na neinfekční a infekční. Ty jsou zase rozděleny v závislosti na patogenech, předchozích stavech a klinických a laboratorních příznacích.
Bakteriální vaginóza ve struktuře infekční vulvovaginitidy je 40-50 %, vulvovaginální kandidóza - 20-25%, trichomonas vaginitida - 15-20%.
Sekundární bakteriální vaginitida nebo tzv. nespecifická vaginitida je v podstatě infekce rány. Patří mezi ně sekundární bakteriální infekce s atrofickou vaginitidou, sekundární bakteriální infekcí na pozadí cizího tělesa, ulcerózní vaginitidou spojenou s S. aureus a syndrom toxického šoku. Tvoří méně než 10 % ve struktuře infekční vaginitidy.
BAKTERIÁLNÍ VAGINÓZA
Toto onemocnění bylo nedávno vyčleněno jako samostatná nozologická forma a je definováno jako infekční nezánětlivý syndrom spojený s dysbiózou vaginálního biotopu a je charakterizován masivní reprodukcí přísně anaerobních gramnegativních bakterií a vymizením H 2 O 2 - produkující laktobacily.
Hlavní patogeny
The patologický proces způsobené asociacemi anaerobních bakterií: Peptostreptokok spp., Prevotella spp., Bacteroides spp., Mobiluncus spp., Fusobacterium spp., mikroaerofilní G.vaginalis. Vlastnictví je sporné M. hominis na mikroorganismy spojené s vaginózou. Při bakteriální vaginóze nedochází k leukocytární reakci v poševním výtoku a ke klasickým známkám zánětu poševní sliznice. V 10-15% případů je bakteriální vaginóza kombinována s kandidální kolpitidou.
Výběr antimikrobiálních látek
Aplikovat AMP s výraznou antianaerobní aktivitou.
Léky dle výběru: metronidazol Perorálně 0,5 g každých 12 hodin po dobu 7 dnů nebo 0,25 mg každých 8 hodin po dobu 7 dnů. V vzácné případy lék je předepsán v dávce 2,0 g perorálně jednou, ale tento režim je méně účinný a častěji recidivuje. Také používané metronidazol jako 0,75% vaginální gel 5,0 g každých 12-24 po dobu 7 dnů.
Alternativní léky. klindamycin- 0,3 g každých 12 hodin denně po dobu 7 dnů nebo jako 2% vaginální krém 5 g na noc po dobu 7 dnů.
Při kombinaci bakteriální vaginóza a kandidální kolpitidy je nutné souběžné podávání antimykotik (viz níže).
Léčba těhotných žen se neliší od léčby mimo těhotenství. nicméně klindamycin ve formě krému by se neměl používat kvůli zvýšenému riziku předčasného porodu.
Podle moderních koncepcí je považováno za nevhodné léčit sexuálního partnera pacientky s bakteriální vaginózou.
VULVOVAGINITIDA KANDIDÓZA
Hlavní patogeny
Onemocnění způsobují kvasinkové houby rodu Candida. V 80-90% případů toto C.albicans, v 10 hodin% - C. glabrata, v 1-5% - C.tropicalis. Jiné typy kandidy zřídka způsobují poškození vagíny a vulvy. V poslední době se zvyšuje podíl kandidálních vulvovaginitid způsobených tzv. candidou. non-albicans a v jednotlivé populace dosahuje 18 %. C. glabrata způsobuje méně výrazné příznaky (svědění, dyspareunie) ve srovnání s jinými kandidami, ale její eradikace pomocí standardních terapeutických režimů je často obtížná. Pro vulvovaginitidu způsobenou C.tropicalis, je také vyšší míra recidivy po konvenční léčbě.
Mohou být také zahrnuty kvasinkové houby normální mikroflóru vagina u 10-20% žen, aniž by se klinicky projevila. Vývoj symptomatické infekce je spojen s porušením obranné síly makroorganismus. Asi 75 % žen prodělá za život alespoň jednu epizodu vulvovaginální kandidózy, 40-45 % - 2 a více epizod a 5 % trpí recidivující vulvovaginální kandidózou.
Výběr antimikrobiálních látek
Terapie se provádí pouze tehdy, pokud existuje klinické příznaky vulvovaginitida a její detekce Candida spp. mikroskopicky (pseudomycelium nebo pučící buňky) nebo kultivace vaginální výtok. Asymptomatičtí nosiči nevyžadují léčbu.
Akutní vulvovaginální kandidóza
Léky dle výběru: flukonazol- 0,15 g perorálně jednou.
Alternativní léky: itrakonazol- 0,2 g perorálně každých 12 hodin po dobu 1 dne nebo 0,2 g každých 24 hodin po dobu 3 dnů; ketokonazol- 0,2 g perorálně každých 12 hodin po dobu 5 dnů; natamycin (vaginální čípky 0,1 g) - v pochvě v noci po dobu 3-6 dnů; klotrimazol(vaginální tablety 0,1 g nebo 1% krém) - v pochvě v noci po dobu 7-14 dnů; mikonazol(vaginální čípky, vaginální tablety 0,1 g) - v pochvě v noci po dobu 7 dnů; isokonazol(vaginální čípky 0,6 g nebo 1% krém) - v pochvě v noci po dobu 7 dnů; ekonazol(vaginální čípky 0,15 g) - v pochvě v noci po dobu 3 dnů; nystatin(vaginální čípky 250 tisíc jednotek) - v pochvě v noci po dobu 14 dnů.
Během těhotenství můžete používat pouze topické přípravky ve formě vaginální lékové formy. Délka léčby by měla být alespoň 7 dní.
Chronická recidivující vulvovaginální kandidóza
Přítomnost recidivující vaginální kandidózy zjevně není spojena s rozvojem rezistence na antimykotika, i když je vhodné identifikovat typ patogenu a jeho citlivost na konkrétní léky. Pokud je vulvovaginitida způsobena kandidou non-albicans, necitlivý k Azolam, zobrazeno topická aplikace polyeny(natamycin, nystatin) nebo kyselina boritá (2 vaginální čípky po 0,3 g na noc po dobu 2 týdnů). Léčba začíná úlevou od exacerbace výše uvedenými léky a poté se provádí dlouhodobá supresivní terapie. Je důležité eliminovat nebo snížit možné rizikové faktory (léčba cukrovka, vysazení kortikosteroidů, vysokodávkovaná kombinovaná perorální antikoncepce), které však nejsou vždy odhaleny.







