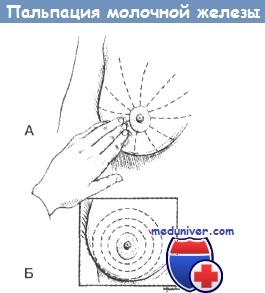
Piena dziedzeru pārbaude. Padomi piena dziedzeru palpēšanai. Aprakstiet pareizo pirkstu stāvokli un kustību, kā arī spiediena paņēmienu.
Svarīga pieeja, lai samazinātu progresējošu krūts vēža formu sastopamību un mirstību no šīs slimības, ir pašpārbaude. Daudzās valstīs PVO paspārnē tiek pētīta pašpārbaudes programmu efektivitāte krūts vēža savlaicīgai diagnosticēšanai. Pašpārbaudi ieteicams veikt reizi mēnesī, 1. nedēļā pēc menstruācijas, jo šajā periodā piena dziedzeri parasti nav palielināti un nav saspringti. Sievietes pēcmenopauzes periodā pēc saviem ieskatiem izvēlas jebkuru, bet vienmēr noteiktu mēneša dienu (piemēram, dzimšanas datumu). Pašpārbaudi ieteicams veikt vannas istabā pie spoguļa. Instruktāžas laikā ārsts lūdz sievieti apsēsties pie spoguļa un izskaidro izmeklēšanas un palpācijas tehnikas īpatnības. Ja ir aizdomas, sievietei nākamajā dienā jādodas pie krūšu speciālista.
Lai gan ir ieteicams konsultēties ar ārstu, daudziem no šiem mezgliņiem lielākā daļa ir pilnīgi nekaitīgi vai labdabīgi. Patiesība, kas pazīstama kā fibrocistiskā krūšu slimība, ir tāda, ka vairāk nekā slimība ir stāvoklis, kas saistīts ar sieviešu ikmēneša hormonālajiem cikliem auglīgo gadu laikā. Diēta var arī ietekmēt.
Ir konstatēts, ka 50% ziemeļamerikāņu krūtīs ir mezgliņi. Tikai audu mikroskopiskā izmeklēšana ļauj noteikt bez vēža. Tomēr ir jāzina, ka labdabīgām krūšu slimībām ir noteiktas īpašības, tāpat kā ļaundabīgi.
Pārbaude. Stāviet spoguļa priekšā ar nolaistām rokām, pēc tam ar rokām uz augšu. Tajā pašā laikā pievērsiet uzmanību šādām pazīmēm: a) vai nav ādas zonas stiepšanās vai pietūkuma; b) vai ir krūtsgala vilkšana vai areola rādiusa saīsinājums; c) vai ir kādas piena dziedzeru ierastās formas un izmēra izmaiņas; d) vai ir dzeltenīgi vai asiņaini jautājumi no sprauslas vai patoloģiskas izmaiņas uz sprauslas (garozas, raudāšana).
Parasti mums ir jāapsver. Labdabīgi piena dziedzeri parasti veidojas vienas vai abu krūšu augšējā ārējā kvadrantā. Viņiem ir noteikta kontūra un tie viegli pārvietojas tajos. Viņi ir jutīgi pret pieskārienu un kļūst acīmredzamāki pirms menstruācijas.
Ļaundabīgi parasti ir unikālas, cietas un slikti definētas robežas. Ja viņiem šķiet, ka viņi nekustas, šķiet, ka tie ir piestiprināti pie krūšu struktūras. Vairumā gadījumu tie nesāpēs. Tie liecina par vēzi: krūšu āda ar bedrītēm, nesen ievilkts krūtsgals un asins plūsma caur to.
Palpācija (sajūta). To veic guļus stāvoklī. Zem pārbaudāmās puses lāpstiņas novieto nelielu spilvenu vai paliktni, lai krūtis būtu nedaudz paceltas. Sajūti katru krūti ar pretējo roku. Pārbaude jāveic uzmanīgi, izmantojot visu pirkstu un plaukstu garumu. Izvairieties no rupjas palpācijas un lielas krūšu audu daļas satveršanas, jo tas var radīt iespaidu par kamolu, kura patiesībā nav. Pētījums tiek veikts trīs pozīcijās: roku uz augšu aiz galvas, roku uz sāniem, roku gar ķermeni. Ar pretējās rokas pirkstiem taustiet krūšu ārējo pusi, sākot no krūtsgala un virzoties uz āru un uz augšu uz krūšu sienas pusi. Pēc tam sajūtiet visas piena dziedzera iekšējās puses zonas, sākot no sprauslas un virzoties uz krūšu kaula pusi. Nosakiet, vai ādas biezumā ir mezgli, sacietējumi vai izmaiņas krūšu audu struktūrā.
Fibroadenoma: galvenais riska faktors, kas jāņem vērā, lai noteiktu varbūtību, ka krūšu kurvja mezgls ir labdabīgs vai ļaundabīgs, ir pacienta vecums. Vecumā no 15 līdz 30 gadiem krūšu kurvja mezglam ir liela varbūtība, ka tas ir fibroadenoma, kas ir labdabīgs audzējs, parasti no 1 līdz 3 centimetriem, kam ir gluda virsma un palpācija ir diezgan kustīga. Tā saturs ir ciets, un to var apstiprināt ar ekotomogrāfiju vai tievu adatu, kuras materiālu var nosūtīt citoloģiskai izmeklēšanai, lai iegūtu lielāku diagnostisko pieeju. Tie bieži var būt īsi. Klīniskās pazīmes palpācijas ir atkarīgas no lieluma, dziļuma, intraskeleta spriedzes un blakus esošo audu konsistences, bet parasti ir mazāk kustīgas nekā fibroadenomas, var būt nedaudz svārstīgas un mīkstākas, un virsma ir mazāk neregulāra nekā karcinoma. Mammogrāfiski tos var uzskatīt par blīvāku krūšu audu mezgliņiem ar salīdzinoši labi norobežotām kontūrām, tāpēc tos var sajaukt ar fibroadenomām. Šī iemesla dēļ diferenciāldiagnozē svarīga ir smalkas adatas punkcija vai ekotomogrāfija. Fibrocistiskas izmaiņas: fibrocistiskās izmaiņas ir galvenais sāpju cēlonis krūtīs, kas parasti ir cikliskas ar premenstruālo pārsvaru, no dienām līdz nedēļām, ar starojumu uz plecu un roku. Šie fibrocistiskās izmaiņas parasti atrodas virsārējā un simetriskajos kvadrantos. Palpējot, apgabali ar lielāku blīvumu, veidojot pavedienus vai plāksnes, bez skaidri noteiktas kontūras. Jaunu pacientu krūtīs ir normāla palpācija, un daži pacienti to sauc par masu. Vecākām sievietēm var būt sataustāms vairāk sacietējis, iegarens un simetrisks laukums virzienā uz apakšējo un iekšējo kvadrantu, ko rada tauku saspiešana, ko rada krūšu svars. Krūts vēzis: krūts vēža sastopamība pakāpeniski palielinās līdz ar vecumu. Tas ir ļoti reti sastopams līdz 30 gadu vecumam. Saslimstības līkne sāk palielināties pēc 30 gadiem, maksimums ir no sestās līdz septītajai desmitgadei, un pēc tam samazināsies pēc 75 gadiem. Rekomendācijas krūts vēža mamogrāfijas skrīningam ir ikgadēja mammogrāfija pēc 40 gadu vecuma. Tas ir balstīts uz zemo mammogrāfijas jutību pirms 40 gadu vecuma un salīdzinoši zemo krūts vēža izplatību pirms šī vecuma. Mammogrāfiski tas tiek uztverts kā labi definētu kontūru mezgls. . Pastāv augsti riska faktori krūts vēža attīstībai, piemēram, tieša krūts vēža ģimenes anamnēze, personīga iepriekšēja krūts vēža anamnēze un iepriekšēja biopsija ar netipisku epitēlija hiperplāziju.
Ja pašpārbaude un profilaktiskās apskates var samazināt krūts vēža atklāšanas biežumu 3. un 4. stadijā, tad aktīva preinvazīva vēža un minimālu (līdz 1 cm diametrā) nesataustāmu audzēju atklāšana iespējama tikai ar speciālām skrīninga programmām. Šim nolūkam tiek izmantota mazas devas mammogrāfija, termogrāfija un ultraskaņa.
Ir arī citi riska faktori, piemēram, invaliditāte, pirmā grūtniecība pēc 35 gadu vecuma, menstruācijas pirms 12 gadu vecuma, menopauze pēc 55 gadu vecuma, jonizējošā starojuma iedarbība, aptaukošanās, estrogēnu lietošana, eksogēna, pilsētvide un alkohols. Parasti krūts vēzis klīniski parādās kā ciets, neregulārs mezgliņš, kas piestiprināts tuvējai plaknei. Dažos gadījumos tas var būt piestiprināts dziļai vai virspusējai plaknei ar ādas iesaistīšanos ievilkšanas, tūskas, eritēmas un čūlas dēļ.
Mammogrāfiskais krūts vēzis parasti parādās kā blīvs, neregulāras kontūras mezgliņš ar zvaigznēm vai spikulām. Tas var arī attēlot asimetriskas blīvēšanas vai dziedzera arhitektūras izkropļojumu zonu. Pacientes, kurai ir krūšu mezgls vai izmaiņas krūšu struktūrā, izpēte jāsāk ar anamnēzi un fizisko izmeklēšanu. Klīniskā vēsture jānosaka mezgla evolūcijas laiks, simptomu rašanās un saistītās pazīmes, kā arī krūts vēža riska faktoru klātbūtne, kas jau tika apspriesti.
SIEVIETES SAGATAVOŠANA Dzemdes Gļotādas GRIEZĒJIEM UN AUGĻA OLAS IZŅEMŠANAI.
Mērķis: iemācīt audzēkni sagatavot sievieti dzemdes gļotādas kiretāžai un augļa olšūnas izņemšanai, palīdzēt ārstam operācijas laikā, nosūtīt pētniecībai dzemdes kakla un dzemdes gļotādas diagnostiskās kiretāžas laikā iegūto materiālu.
Krūšu klīniskās izmeklēšanas efektivitāti uzlabo apmācība un prakse. Krūšu fiziskajai pārbaudei ir pozitīva paredzamā vērtība 73% un negatīva paredzamā vērtība 87% pieredzējušās rokās. Mammogrāfija: tā kā jauniem pacientiem ir mammogrāfija blīvs audums, mammogrāfija dod maz noderīga informācija pacientiem, kas jaunāki par 35 gadiem. Mammogrāfija palielina jutību pēc 35 gadiem un tāpēc kļūst fundamentālie pētījumi pētot krūšu mezglu pēc šī vecuma. Tā kopējā jutība ir mazāka par 82% pacientēm ar taustāmu krūts vēzi un, iespējams, daudz zemāka pacientiem pirmsmenopauzes periodā. Tāpat kā aizdomīga mammogrāfija var palielināt ļaundabīga mezgla iespējamību, mammogramma, kas tiek ziņots kā normāla, neizslēdz vēža iespējamību, ja ir klīniskas aizdomas. Krūšu ektomijas galvenā vērtība ir atšķirība starp cieto un cistisko mezgliņu, kas ir alternatīva metode smalkas adatas punkcija. Tā vērtība ir būtiska nejutīgajos piena dziedzeru mezgliņos, kas parādās kā mammogrāfiskie atradumi, kas ir kļuvuši daudz biežāki, masveidā izmantojot mammogrāfiju. To uzskata arī par svarīgu papildinājumu mammogrammai vai fiziskai pārbaudei pacientiem, kas jaunāki par 35 gadiem, kad krūšu audi ir blīvāki. Ja atklātais mezgls ir vienkārša cista, tam nav nepieciešama turpmāka izpēte vai turpmāka ārstēšana. Smalkas adatas punkcija: Smalkas adatas punkcija ir lēta, viegli lietojama, praktiski nesāpīga procedūra, ko var veikt jebkurā konsultāciju birojā bez vietējās anestēzijas nepieciešamības. Ja tiek iegūts dzeltens, brūns vai zaļgans šķidrums bez atlikuma masas un nevairojas nekavējoties, to droši apstrādā ar vienkāršu cistu, kas pēc vienas vai divām nedēļām būs jākontrolē, lai novērtētu, vai tā atkārtojas. Nav nepieciešams sūtīt šķidrumu citoloģijai, ņemot vērā ļoti zemo vēža iespējamību šajos gadījumos. Ja cista atkārtojas, to vajadzētu atkārtoti punktēt, kas biežāk sastopams lielām cistām, kuras saņem vairāk nekā 20 cm3 šķidruma, kā rezultātā atkārtotas punkcijas beidzot pazūd. Krūšu ektomogrāfija. . Ja caurdurtais mezgls ir cietā tipa, var nosūtīt no citoloģijas iegūto materiālu, kam materiāls tiek uzklāts uz priekšmetstikliņa un fiksēts ar citoadhezīvu aerosolu.
Dzemdes gļotādas kiretāžu veic:
- diagnozes noteikšanai;
- ar spontānu abortu;
- ar mākslīgo abortu;
- pēc dzemdībām aizturēšanas laikā placentas vai membrānu daļu dzemdes dobumā.
Aprīkojums:
Ginekoloģiskais krēsls, Simps spogulis ar pacēlāju, knaibles, ložu knaibles, dzemdes zonde, Hegar paplašinātāju komplekts, kirešu komplekts, vakuuma kirešu komplekts, elektriskā iesūkšana, anatomiskās pincetes, cimdi, pudele ar 10% formalīna šķīdumu, lai taupītu skrāpējumus.
Citoloģija ir atkarīga no operatora, un pareizā interpretācija būs atkarīga no apmācīta citologa. Kļūdaini pozitīvi vēža gadījumi ir mazāk nekā 1%, bet viltus negatīvi ir aptuveni 15%. Histoloģiskā biezās adatas biopsija: Histoloģiskā biezās adatas biopsija ir alternatīva atvērtai ķirurģiskai biopsijai. Ir iespējams iegūt arī pietiekamu paraugu daudzumu estrogēnu receptoriem un audzēja marķieriem. Adata ļauj savākt taustāmus audzējus, kā arī nesataustāmus audzējus, vadoties pēc ekotomogrāfijas vai stereotaksijas. Stereotaktiskā biopsija, izmantojot tāda paša veida adatu, tiek veikta, izmantojot digitālo mamogrāfu, kas ļauj precīzi noteikt bojājuma vietu trīs dimensijās. Šis paņēmiens ir īpaši izteikts dažu veidu mikrokalcifikācijas un nesataustāmos audzējos, taču tā loma vēl nav noteikta, jo tā ir jauna metode, kas pieejama vairākos centros un par augstu cenu. Atvērta ķirurģiska biopsija: Atvērta ķirurģiskā biopsija ir pēdējais solis daudzu mezglu, īpaši cieto, izmeklēšanā. Tas ļauj veikt histoloģisku apstiprinājumu un visbeidzot novērš diagnostikas aizdomas par konkrētu mezglu. Ja klīniskās un attēlveidošanas pazīmes, visticamāk, ir labdabīgs mezgls, var veikt lumpektomiju ar minimālā summa apkārt veseli audi. Ja savukārt ir aizdomas, ka mezgls varētu būt ļaundabīgs, jāveic daļēja mastektomija ar veselīgs izmērs audi pārsniedz vienu centimetru, kas ir vēlams, lai apstiprinātu ātrās sasalšanas biopsiju, lai turpinātu galīgā vēža ārstēšanu. Nesataustāmi mezgli ir jāmarķē ar vadošo stiepli, kas tiek ievietota caur adatu, atstājot stieples galu, kurā atrodas āķis, vistuvāk mezglam, vadoties pēc ekotomogrāfijas, mammogrāfijas vai stereotaksijas. Tālāk minētie pasākumi palīdz mazināt diskomfortu.
Izpildes tehnika.
| Posmi | Pamatojums |
| Sagatavošanās procedūrai | |
| 1. Izskaidrojiet pacientam procedūras mērķi, nepieciešamību un gaitu. | Pacienta tiesību uz informāciju ievērošana, apzināta līdzdalība kopīgā darbā |
| 2. Brīdināt par nepieciešamību iztukšot Urīnpūslis, ārējo dzimumorgānu mazgāšana. | procedūras nosacījums. |
| 3. Tiek veikta matu skūšana no ārējiem dzimumorgāniem un to tualetes neatliekamās palīdzības telpa vai nodaļas sanitārā telpa. | |
| 4. Uzlieciet uz krēsla oderes eļļas audumu (autiņu). | Atbilstība infekcijas drošībai |
| 5. Aiciniet pacientu apgulties uz krēsla. Izpletiet kājas un saliecieties ceļos un gūžas locītavas un gulēja uz krēsla kāju turētājiem | Procedūras nosacījums. |
| 6. Uzlieciet apavu pārvalkus uz pacienta kājām. | |
| 7. Novietojiet nieres paplāti zem pacienta iegurņa. | |
| 8. Valkā priekšautu. | |
| 9. Apstrādājiet rokas. | Atbilstība antiseptisku līdzekļu noteikumiem. |
| 10. Uzvelciet sterilas drēbes šādā secībā: maska, halāts, 2 pāri cimdu. | Atbilstība aseptikas noteikumiem. Piezīmes: Medmāsa palīdz uzvilkt sterilas drēbes. |
| 11. Nosedziet sterilo galdu. | |
| Veicot procedūru | |
| 1. Palīdzēt ārstam operācijas laikā, iedodot nepieciešamos instrumentus, ģērbšanās, turot rokās karotes formas spoguli, nedaudz piespiežot starpenumu. | |
| Procedūras pabeigšana | |
| 1. Pēc procedūras beigām noņemiet cimdus un nolaidiet tos traukā ar dezinfekcijas līdzekli. | Atbilstība infekcijas drošībai. |
| 2. Nomazgājiet un nosusiniet rokas. | Atbilstība personīgajai higiēnai. |
| 3. Pārvest pacientu uz gurni un transportēt uz palātu. | |
| 4. Pārvietojiet pacientu uz gultu. | |
| 5. Dodiet pacientam horizontālu stāvokli, pagrieziet galvu uz sāniem. | Lai novērstu aspirāciju vemšanas gadījumā. |
| 6. Uzlieciet ledus maisiņu uz vēdera lejasdaļas uz 20-30 minūtēm. | Lai samazinātu asinsvadus un novērstu asiņošanu. |
| 5. Brīdiniet pacientu, ka viņai nav ieteicams divas stundas piecelties no gultas. | Lai novērstu pēcoperācijas komplikācijas. |
Lai to īstenotu, jums ir nepieciešams:
(1) pareiza pacienta pozicionēšana;
(2) zināšanas par piena dziedzera robežām;
3) atbilstoša apsekojuma plāna īstenošana;
(4) pareizu pirkstu novietojumu, to kustību un spiedienu.
Samaziniet sāls patēriņu: samaziniet to 10 dienu laikā pirms menstruācijas, samaziniet pietūkumu. Pretsāpju līdzekļi: Aspirīna, ibuprofēna un acetaminofēna lietošana var būt viss, kas dažiem ir nepieciešams, lai justos ērti. E vitamīns: nelielai daļai skarto gadījumu ir izdevies kontrolēt sāpes un pat mezgliņu lielumu, uzņemot šo vitamīnu. Bet esiet uzmanīgi, lielas devas var būt kaitīgas.
- Viens no tiem ir mērīts ikdienas lietošanai.
- Kofeīna samazināšana: šis pasākums ir aizsargājošs daudzām sievietēm.
- Tas pats attiecas uz tēju, šokolādi, dzērieniem un kofeīnu saturošiem produktiem.
Palpācijas rezultātu izšķirīgi ietekmē tās ilgums, jo vidēji ilgāka izmeklēšana nodrošina labāku rezultātu. Ņemiet vērā, ka vidēja lieluma krūšu rūpīga pārbaude aizņem vismaz trīs minūtes (t.i., abas krūtis aizņems sešas minūtes). Parasti terapeits velta vidēji 1,8 minūtes, mācot sievietei veikt piena dziedzeru pašpārbaudi un abus piena dziedzerus.
2. Aprakstiet pareizo pacienta stāvokli.
Pacientei jāatrodas guļus stāvoklī, jo CMF pieprasa, lai krūšu audi būtu novietoti plakaniski pret krūtīm. Lai vēl vairāk atslābinātu krūšu audus, var lietot, īpaši pacientiem ar lieliem piena dziedzeriem īpaši triki eksāmeniem. Piemēram, lai saplacinātu krūšu sānu daļu, palūdziet pacientam ieslēgties pretējā augšstilbā, pārvietot plecus atpakaļ tā, lai tie būtu piespiesti dīvānam, un novietojiet pacienta roku uz izmeklējamās puses uz pieres. Un otrādi, lai saplacinātu mediālo krūti, varat lūgt pacientei apgulties uz muguras un pacelt elkoni tā, lai tas būtu vienā līmenī ar plecu.
3. Kas izmeklējuma laikā jāpatur prātā par krūšu apmalēm?
Tā kā krūšu audi stiepjas uz sāniem pret paduses dobumu un uz augšu uz atslēgas kaula pusi, ir jāpārbauda laukums, ko no augšas ierobežo atslēgas kauls, mediāli ar krūšu kaula korpusu, no sāniem ar vidusauss līniju un no apakšas ar inframammāru. salocīt. Šajā gadījumā tiks pārbaudīti visi krūšu audi.
4. Aprakstiet piena dziedzeru palpācijas metodi.
Lai gan 40% ārstu neizmanto nevienu konkrētu metodi, pareiza izmeklēšanas tehnika ir ārkārtīgi svarīga atklāšanai patoloģiskais fokuss. Parasti pieņemtās iespējas ir "spieķi ritenī" un "koncentriski apļi". Tomēr tika konstatēts, ka rūpīgāka pārbaude nodrošina vertikālo svītru metodi. Pārbaude jāsāk no paduses un jāturpina pa vidusauss līniju virzienā uz inframammāro kroku. Kustinot pirkstus mediāli, palpācija turpinās vertikāli uz augšu uz atslēgas kaula pusi. Jāizmeklē visi krūšu audi, veicot palpāciju uz augšu un uz leju starp atslēgas kauli un intramammāro kroku, izmantojot vertikālo svītru vai zāles pļāvēja metodi. Lai aptvertu visus krūšu audus, līnijām daļēji jāpārklājas vienai ar otru.
Tieša krūšu pārbaude.A. Pārbaude sēdus stāvoklī ar rokām, kas brīvi karājas sānos.
B. Pārbaude ar paceltām rokām virs galvas.
B. Plaukstas un pirkstu plaukstas virsmas sistemātiska palpācija pacienta stāvoklī, kas guļ uz muguras.
D. Supraclavicular reģiona palpācija sēdus stāvoklī; kamēr ārsts noņem un paceļ pacienta roku.
D,E. Paduses reģiona pārbaude ar pirkstu plaukstu virsmu. Ārsts stāv pacienta priekšā un atbalsta viņas roku, pilnībā atslābinājies.
5. Aprakstiet pareizu pirkstu stāvokli un kustību, kā arī spiediena paņēmienu.
MammaCare metode ir krūšu palpācijas metode, kas apvieno vertikālo svītru metodi un specifiskas pirkstu kustības, lai atklātu mīkstu audzēju ar 2 mm diametru uz krūts audu eksperimentālā modeļa. Izmantojot šo metodi, trīs vidējie pirksti jātur kopā ar nedaudz izliektām metakarpofalangeālām locītavām. Virsma tiek palpēta ar spilventiņiem, nevis pirkstu galiem. Palpējot katru zonu, jums vajadzētu:
• iezīmējiet nelielus apļus monētas lielumā;
• katrā punktā uzzīmē trīs apļus, pieliekot trīs veidu spiedienu: viegls - virspusējo struktūru (ādas un zemādas audu) pārbaudei, mērens - pašas krūts palpācijai, spēcīgs - sienai. krūtis. Šī palpācijas tehnika nodrošina visu pamatā esošo audu pārbaudi;
• rūpīgi tiek pārbaudīta katra zona līdz krūšu sienai. Palpējot, jānovērtē ādas, zemādas tauku un krūšu audu kvalitāte;
• pārejiet uz nākamo sadaļu, izmantojot to pašu darbību secību.
6. Aprakstiet COMF pēdējo posmu.
Pārbaudi pabeidz ar limfmezglu palpāciju, lai noteiktu limfadenopātiju supraklavikulārās un paduses dobuma zonā. Pēc tam tiek veikta nipelis palpācija un saspiešana. Lai gan CMF gadījumā limfadenopātijas skrīnings ir obligāts, krūts vēzis tiek konstatēts tikai 10-30% izolētu paduses limfmezglu palielināšanās gadījumu, pretējā gadījumā normāli rezultāti COMZH.
7. Kāda ir krūšu izmeklēšanas zonas apakšējā robeža?
Izmantojot vertikālo svītru metodi, tiek pārbaudīti visi krūšu audi, veicot apļveida kustības ar trīs vidējo pirkstu spilventiņiem. Pārbaudot katru apgabalu, tiek izmantotas trīs spiediena iespējas. Katram piena dziedzerim tiek atvēlētas trīs minūtes.
8. Raksturojiet normālu krūšu audu īpašības.
Tie atšķiras atkarībā no fāzes. menstruālais cikls. Pirms un perimenstruālā periodā piena dziedzeri ir tūskas un sāpīgi, ar redzamiem dziedzeriem. Krūšu jutīgums parasti (bet ne vienmēr) liecina par labdabīgu krūšu slimību, un tas ir izplatīts tādos apstākļos kā mastīts vai fibrocistiskā krūšu slimība.
 Tradicionālās metodes krūšu palpācija.
Tradicionālās metodes krūšu palpācija. A. Opcija "Spieķi ritenī."
B. Iespēja "Koncentriski apļi".
9. Kā raksturot audzēju (vai mezgliņu) krūtīs?
• Izmēru vislabāk var novērtēt ar lineālu, centimetru lenti un vēl labāk - plastmasas kompasu (suportu). Jāatceras, ka lieli veidojumi (vairāk nekā 2 cm) bieži ir neoplastiski.
• Lokalizācija aprakstīta saistībā ar četriem piena dziedzera kvadrantiem un attālumu no areolas malas. IN ambulatorā karte visas izmaiņas var atspoguļot pēc analoģijas ar stundu skalu.
• Maigumu parasti uzskata par labdabīgu simptomu.
• Konsistence vai blīvums. Vēzis bieži izrādās akmeņains un nekustīgs attiecībā pret apkārtējiem audiem. Turpretim labdabīgi bojājumi var būt saspiesti, mīkstāki un dažreiz pat cistiski.
• Forma ir aprakstīta kā vienmērīga vai nevienmērīga, kas norāda uz kontūras asumu. Bojājumi ar izplūdušām un neregulārām malām, visticamāk, ir ļaundabīgi.
• Saziņa ar apkārtējiem audiem. Mobilitāti virspusējā un dziļā līmenī bieži nosaka, izmantojot Hāgensena tehniku. Fiksētas masas, visticamāk, ir ļaundabīgas.
• Ādas stāvoklis virs veidojuma. Pievērsiet uzmanību drudzim, apsārtumam, pietūkumam vai ievilkšanai.
10. Aprakstiet krūšu ļaundabīgo audzēju pazīmes.
Ļaundabīgi audzēji parasti ir nesāpīgi, nevis pareiza forma, ar nelīdzenām kontūrām, blīvu konsistenci, nekustīgs un slikti norobežots no apkārtējiem audiem. Ievilkšanas pazīmes parasti parādās vēlu. Serozas vai serozas izdalījumi no sprauslas ir svarīgi, jo tie var būt intraduktāla vēža simptoms.
11. Vai jebkura masa var būt nepatoloģiska?
Jā. Parastās krūtis bieži satur masas, bet parasti tās ir kustīgas, regulāras, mīkstas vai cistiskas. Tie var mainīties menstruālā cikla laikā. Gluži pretēji, neoplazmas parasti ir cietas, nekustīgas, un to forma ir neregulāra.
Fiksētiem un lieliem (> 2 cm) bojājumiem ir ļoti slikta prognoze (izredzes attiecība 2,4). Tomēr ļaundabīgie audzēji grāmatas nelasa. Tātad vienā pētījumā par veidojumiem piena dziedzeros ļaundabīgi audzēji aptuveni pusē gadījumu bija skaidri norobežoti, mīksti un mobili. Ir arī otrādi: labdabīgi veidojumi bieži atgādina vēzi.
Tomēr korelācija ar riska faktoru esamību vai neesamību var palielināt vai samazināt slimības iespējamību. Tomēr krūts vēzis tiek reti diagnosticēts tikai CMF, jo ļaundabīgo audzēju īpašības un labdabīgi audzēji bieži pārklājas. Neskatoties uz to, ir lietderīgi izmantot CMF, lai atklātu patoloģiju un noteiktu turpmāko izmeklēšanas plānu.
12. Cik bieži ir krūts vēzis? Aprakstiet viņa riska faktorus.
Krūts vēzis attīstās aptuveni 12% amerikāņu sieviešu, kas vecākas par piecdesmit gadiem. Vecums ietekmē slimības attīstības risku (ikgadējais risks saslimt ar slimību 70 gadu vecumā ir 20 reizes lielāks nekā 30 gadu vecumā), kā arī ģimenes anamnēze (ja diviem tuvākajiem radiniekiem ir krūts vēzis, risks saslimt ar krūts vēzi palielinās par četriem reizes).
Citi riska faktori ir gēnu mutācijas (BRCA1 un BRCA2 gēni), kā arī estrogēnu iedarbība (pirmo menstruāciju vecums - menarhe, pirmā grūtniecība, menopauze, dzemdību vēsture, aizstājterapija estrogēns). Būtisku riska faktoru klātbūtne palielina audzēja atklāšanas iespējamību pārbaudes laikā.
13. Cik informatīva ir tiešā izmeklēšana krūšu veidojumu diagnostikā?
Tas ir atkarīgs ne tikai no pētnieka kvalifikācijas, bet arī no veidojuma lieluma un atrašanās vietas. Piemēram, audzējus, kuru diametrs ir mazāks par 1 cm, ir grūti iztaustīt (izņemot ļoti virspusējus), savukārt masas 2-3 cm diametrā parasti ir diezgan viegli identificējamas.
Izmeklējuma jutīgums uz silikona modeļiem svārstās no 17 līdz 83%, pieaugot atkarībā ne tikai no izmeklēšanas ilguma, bet arī no izmeklētāja pieredzes.
Reāliem pacientiem piena dziedzeru neoplazmu noteikšanas jutība bija no 24% līdz 62%. Mammogrāfija ir daudz jutīgāka, un tai jāpapildina (bet ne jāaizstāj) tiešā izmeklēšana. Viltus negatīvu mammogrāfijas rezultātu biežums svārstās no 3 līdz 63% (parasti 20%).
Piemēram, Hiksa pētījumos 7% no visiem tiešās izmeklēšanas laikā atklātajiem ļaundabīgajiem audzējiem mamogrāfijas laikā tika maldīgi uzskatīti par labdabīgiem. Tajā pašā laikā vairāk nekā ceturtā daļa no visiem ļaundabīgajiem audzējiem tika atklāti pašpārbaudēs laika posmā starp mamogrāfijām.
14. Cik augsts ir neatbilstību biežums krūšu veidojumu aprakstā?
Diezgan augsts. Piemēram, izmeklējot 232 sievietes ar krūts audzējiem, trešdaļā gadījumu konstatētas neatbilstības veidojuma konsistences un kontūras aprakstā. Arī pusē gadījumu neatbilstības konstatētas saistībā ar paduses limfmezglu palielināšanos. Citā pētījumā četri krūts ķirurgi identificēja audzējus 32 no 42 pacientiem un veica biopsiju 11 no 15 pacientiem, kuriem galu galā tika diagnosticēts vēzis.
15. Nosauc biežāk sastopamos piena dziedzeru labdabīgos audzējus.
• Fibroadenomas no labdabīgiem krūts audzējiem ir visizplatītākās. Tie ir vientuļi, labi norobežoti, elastīgi, kustīgi un nesāpīgi veidojumi. Visbiežāk to forma ir apaļa, taču tās var būt arī olveida vai iegarenas. Audzēji var rasties jebkurā vecumā pēc pubertātes, bet pēc menopauzes to sastopamība samazinās.
• Labdabīgas cistas ir visizplatītākie labdabīgi krūšu veidojumi. Tās parasti ir daļa no fibrocistiskās struktūras, un tāpēc tās ir saistītas ar citām cistām, noapaļotām, mobilām un mīkstām, ar cistisku konsistenci.
Cistu izmēri menstruālā cikla laikā mainās; pirms menstruācijas cistas kļūst sāpīgas un tūlīt pēc tās samazinās (tāpēc, lai izvairītos no kļūdainas diagnozes, krūšu pārbaude jāveic tikai šajā menstruālā cikla fāzē). Regress pēc menstruācijas.
16. Kas ir sprauslas adenoma?
sprauslas adenoma ir labdabīga izglītība un izskatās pēc mezgliņa uz areolas. Mezgls bieži čūlas, un to var sajaukt ar Pedžeta slimību.
17. Kāda ir piena dziedzeru iekaisuma veidojumu diferenciāldiagnoze?
Ar iekaisumu saistītie bojājumi var būt izkliedēti vai lokalizēti.
• Difūzais krūšu iekaisums ietver akūtu mastītu un iekaisīgu vēzi.
• Lokalizēts iekaisums parasti ir akūts krūšu abscess, un tas parādās kā labi norobežota, maiga, tūska, eritematoza un bieži svārstīga masa. Arī pacientiem ir vispārējie simptomi iekaisums (drudzis, savārgums un leikocitoze). Abscesu parasti izraisa akūts mastīts, un tāpēc tas notiek galvenokārt laktācijas laikā.
18. Pēc kādām pazīmēm akūtu mastītu var atšķirt no iekaisīga krūts vēža?
Abi stāvokļi izpaužas kā izkliedēti un sāpīgi veidojumi.
• Akūts mastīts ir difūza dziedzeru audu infekcija. Tas parasti aptver tikai vienu krūšu kvadrantu un visbiežāk notiek laktācijas laikā. Skartā dziedzera zona ir sarkana, tūska un sāpīga, un pacientiem ir vispārēji intoksikācijas simptomi (drudzis, savārgums un leikocitoze).
• Iekaisīgs krūts vēzis parasti skar visu krūti, un to parasti pavada paduses adenopātija (kas parasti nav akūta mastīta gadījumā). Saiknes trūkums ar laktāciju un reakcijas trūkums uz kursu antibiotiku terapija rada aizdomas par audzēju un norāda uz steidzamas biopsijas nepieciešamību.
19. Raksturojiet piena dziedzeru limfātisko sistēmu.
No piena dziedzera virspusējās un centrālās zonas limfas aizplūšana tiek veikta pa limfātiskajiem kanāliem, kas saplūst areolā un no turienes nonāk paduses un subklāvijas limfmezglos. Dziļi novietotie audi tiek izvadīti caur krūšu, subklāviju un parasternālajiem limfmezgliem. No tiem ieplūst limfa Limfmezgli videnes. Atlikušie piena dziedzera limfātiskie asinsvadi ieplūst aknu un subdiafragmatiskajos limfmezglos.







