Antikoagulanti trombocitopēnijai. Netiešie antikoagulanti
Pēc 50 gadiem trauki kļūst ne tik elastīgi, un pastāv asins recekļu veidošanās risks. Lai izvairītos no pārmērīgas trombozes riska, ārsti izraksta antikoagulantus. Ārstēšanai tiek noteikti arī antikoagulanti varikozas vēnas vēnas.
Antikoagulanti ir zāļu grupa, kas traucē asins recekļu veidošanos. Tie novērš trombocītu asins recēšanas procesu, ietekmējot galvenos asins recekļu funkcionālās aktivitātes posmus, tādējādi bloķējot trombocītu asins recēšanu.
Lai samazinātu slimību traģisko iznākumu skaitu sirds un asinsvadu sistēmu, ārstiem un izrakstīt antikoagulantus.
Galvenais antikoagulantu darbības mehānisms ir novērst asins recekļu veidošanos un palielināšanos, kas var aizsprostot artēriju, tādējādi samazinot insulta un miokarda infarkta risku.
Antikoagulantu klasifikācija
Pamatojoties uz ķermeņa iedarbības mehānismu, pozitīvas ietekmes sasniegšanas ātrumu un darbības ilgumu, antikoagulantus iedala tiešos un netiešos. Pirmajā grupā ietilpst zāles, kas tieši ietekmē asins recēšanu un aptur tā ātrumu.
Netiešajiem antikoagulantiem nav tiešas iedarbības, tie tiek sintezēti aknās, tādējādi palēninot galvenos asins recēšanas faktorus. Tie ir pieejami tablešu, ziežu, injekciju veidā.
Tiešas darbības antikoagulanti
Tās ir ātras darbības zāles, kas tieši ietekmē asins recēšanu. Tie piedalās asins recekļu veidošanā un, apturot jau izveidojušos, aptur fibrīna pavedienu veidošanos.
Tiešas darbības antikoagulantiem ir vairākas zāļu grupas:
- Nātrija hidrocitrāts.
- Heparīns.
- Zemas molekulmasas heparīns.
- Hirudīns.
- Danaparoid, lepirudīns.
Heparīns ir plaši pazīstams kā tiešas darbības antikoagulants. Visbiežāk to lieto ziedes veidā vai ievada intravenozi vai intramuskulāri. Galvenās heparīna zāles ir: nātrija reviparīns, adreparīns, enoksaparīns, kalcija nadroparīns, nātrija parnaparīns, nātrija tinzaparīns.

Heparīns ir tiešas darbības antikoagulants intravenozai vai subkutānai ievadīšanai.
Vairumā gadījumu, iekļūstot ādā, tie nav īpaši efektīvi. Parasti tos izraksta kāju varikozu vēnu un sasitumu ārstēšanai. Populārākās ziedes uz heparīna bāzes ir:
- Trombles želeja;
- Troksevazīns.
Zāles, kuru pamatā ir heparīns, vienmēr tiek izvēlētas tīri individuāli gan intravenozai, gan subkutānai ievadīšanai.

Tiešā antikoagulanta heparīna analogi (Lioton gēls, Hepatrombīns, Trombless, Venolife)
Der atcerēties, ka zemādas antikoagulanti un intravenoza ievadīšana neaizstāj viens otru un rada pilnīgi atšķirīgus efektus.
Parasti heparīni terapeitisko efektu sāk iedarboties pāris stundas pēc lietošanas, turpinot saglabāt iedarbību uz organismu visas dienas garumā. Samazinot plazmas un audu faktoru aktivitāti, heparīni bloķē trombīnu un kalpo par barjeru fibrīna pavedienu veidošanai, neļaujot trombocītiem salipt kopā.
Netiešie antikoagulanti
Samazinot protrombīna veidošanos aknās, bloķējot K vitamīna ražošanu, palēninot proteīnu S un C veidošanos, tie tādējādi ietekmē asins recēšanu.
Netiešo antikoagulantu grupā ietilpst:
- Indāna -1,3-diona atvasinājumi, kas vienmēr ir pieejami tablešu veidā. Zāļu lietošanas efekts rodas pēc 8 stundām un turpinās dienu.
- Kumarīni - galvenais aktīvā viela zāles cukuru veidā satur vairāki augi: saldais āboliņš, bizons. Pirmo reizi šīs grupas zāles tika izgudrotas 20. gadsimtā un tika iegūtas no āboliņa lapām. Kumarīna zāļu grupā ietilpst (varfarīns, neodikumarīns, acenokumarols (Sinkumar)).

Jaunās paaudzes perorālie antikoagulanti
Līdz šim mūsdienu antikoagulantu grupa ir kļuvusi par neaizstājamām zālēm tādu slimību ārstēšanā kā: aritmija, išēmija, tromboze, sirdslēkmes utt. Tomēr, tāpat kā jebkuras zāles, tām ir milzīgs skaits blakus efekti. Farmakoloģiskā nozare nestāv uz vietas, un attīstība, lai atrastu antikoagulantus, kuriem nav blakusparādību uz citiem orgāniem, turpinās līdz pat šai dienai.
Turklāt ne visi slimību veidi ir apstiprināti lietošanai. Šobrīd aktīvi tiek veidota antikoagulantu grupa, kas nākotnē nebūs kontrindicēta bērniem, grūtniecēm un virknei pacientu, kuriem ir aizliegts ārstēties ar esošajiem antikoagulantiem.
Priekšrocības un trūkumi
Antikoagulantu pozitīvās īpašības ir:
- Ievērojami samazināt asiņošanas risku;
- Iedarbības laiks ārstnieciska darbība zāles tika samazinātas līdz 2 stundām, un tās viegli izdalās no organisma;
- Pacientu loks, kuri var lietot antikoagulantus, ir paplašinājies, jo samazinās zāļu blakusparādību risks (aknu un kuņģa-zarnu trakta slimības, ar laktāzes nepanesamību u.c.);
- Citu ietekme medikamentiem un pārtika par antikoagulantu darbību.
Tomēr jaunās paaudzes antikoagulantiem ir savi trūkumi:
- Zāles tiek lietotas regulāri, atšķirībā no vecākās paaudzes antikoagulantiem, kurus varētu izlaist.
- Pastāv asiņošanas risks kuņģa-zarnu traktā.
- Lietošanas laikā daudziem pacientiem bija nepanesība pret jaunās paaudzes antikoagulantiem, jo nebija nekādas blakusparādības no vecās modifikācijas zālēm.
Zāļu efektivitāte joprojām ir pierādīta, tās samazina insulta vai sirdslēkmes risku ar jebkura veida aritmiju.
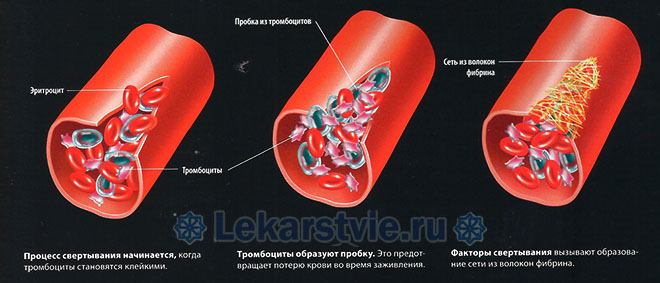
3 asins recēšanas stadijas cilvēka ķermenis un trombocītu iesaistīšanās
Izrakstot sev perorālos antikoagulantus, atcerieties, ka ir daudz blakusparādību un kontrindikāciju. Pirms lietošanas noteikti izlasiet zāļu lietošanas instrukcijas un konsultējieties ar savu ārstu. Neaizmirstiet, ka, lietojot antikoagulantus, jums jāievēro īpaša diēta, noteikti katru mēnesi jāpārbauda un jāpārbauda noteiktas asins ainas. Ja ir aizdomas par iekšēju asiņošanu, nekavējoties jāmeklē medicīniskā palīdzība. medicīniskā aprūpe. Gadījumos, kad antikoagulantu uzņemšana izraisīja asiņošanu, zāles jāaizstāj ar citām.
Antitrombocītu līdzekļi un antikoagulanti: atšķirība starp zālēm
Prettrombocītu līdzekļi šķidrina asinis un novērš asins recekļu veidošanos traukos. To iedarbības mehānisms uz ķermeni atšķiras no antikoagulantiem. Plaši pieprasītie prettrombocītu līdzekļi ir:
- Aspirīns ir vispopulārākais visā pasaulē, tomēr alerģijas slimniekiem bieži rodas reakcija uz šo vielu;
- Dipiridamols - paplašina asinsvadus;
- Tiklopidīns – lieto koronārā slimība sirds, infarkta, kā arī trombozes profilaksei;
- Tirofibāns - neļauj trombocītiem salipt kopā;
- Eptifibatīds - bloķē trombocītu agregāciju.
Apturot trombocītu agregāciju, tie samazina asins recēšanas līmeni. Turklāt tie ir spazmolīti un vazodilatatori.
Video: Antikoagulanti un to ietekme uz asins sistēmu
Antikoagulanti ir medikamentiem kas samazina asins koagulācijas sistēmas darbību un novērš pārmērīgu asins recekļu veidošanos. Mūsdienu antikoagulanti ietekmē dažādas asins koagulācijas procesa daļas un tiek izmantoti arteriālās vai venozās trombozes un trombembolijas profilaksei un ārstēšanai.
Antikoagulantu klasifikācija
Visas antikoagulantus iedala divās lielās grupās:
- tiešie antikoagulanti (zāles tiek izrakstītas injekciju veidā), inhibējot trombīna aktivitāti - tiešie antikoagulanti;
- netiešas darbības antikoagulanti vai perorālie antikoagulanti (tablešu veidā), kas traucē protrombīna veidošanos aknās. Tos sauc arī par K vitamīna antagonistiem vai netiešiem antikoagulantiem.
Netiešie antikoagulanti
K vitamīns ir dabiski sastopams vitamīns, kas galvenokārt atrodams zaļajos lapu dārzeņos (spināti, brokoļi, salāti) un tiek uzņemts ar pārtiku. Turklāt K vitamīnu sintezē baktērijas zarnās. Ķermenis izmanto K vitamīnu, lai aknās veidotu vairākus proteīnus, kas ir iesaistīti asinsrecē. Ikdienas nepieciešamība pēc K vitamīna: 0,03-1,5 mcg/kg/dienā (līdz 105 mkg/dienā).
1. tabula. K vitamīna saturs produktos (mcg/100 g produkta)
| Produkti | K vitamīna saturs |
| Zaļā tēja, lapas | 964 |
| Salāti, zaļas lapas | 850 |
| Mangolds, jēlas lapas | 830 |
| kāpostu lapa | 817 |
| Kāposti, neapstrādāti | 487 |
| Briseles kāposti | 434 |
| Spināti, neapstrādātas lapas | 383 |
| Spināti, svaigas/saldētas lapas, vārītas | 360 |
| Melnā tēja, lapas | 42 |
| Briseles kāposti, svaigi, saldēti | 289 |
| neapstrādāti cigoriņi | 231 |
| sarkano lapu salāti | 210 |
| neapstrādāti brokoļi | 205 |
| Sojas eļļa | 193 |
| Brokoļi, svaigi/saldēti, vārīti | 192 |
| Zaļie sīpoli | 190 |
| Pupiņas | 140 |
| Ledus salāts | 123 |
Perorālie antikoagulanti, traucējot šo procesu, ievērojami palielina asins recēšanas laiku. Tomēr perorālie antikoagulanti neatšķaida asinis un neizšķīdina jau izveidojušos asins recekļus, lai gan tie var apturēt esošo asins recekļu veidošanos.
Parasti dabiskie asins antikoagulanti veicina to, ka tā koagulācija notiek tikai tad, ja tiek pārkāpta asinsvadu integritāte. Tomēr noteiktos klīniskos apstākļos, ko sauc par trombotiskiem traucējumiem, šis pats mehānisms var izraisīt nevēlamu dzīvībai bīstamu asins recekļu - trombu veidošanos. Šādās situācijās antikoagulantu darbība palīdz novērst pārmērīgu trombozi.
Ja Jums ir asins receklis vai pastāv asins recekļu veidošanās risks, ārsts var nozīmēt antikoagulantus (piemēram, varfarīnu), lai novērstu asins recekļu veidošanos kā daļu no ārstēšanas.
Netiešo antikoagulantu klasifikācija
Visi netiešās darbības antikoagulanti ir iedalīti trīs galvenajās grupās:
- monokumarīni - varfarīns, markumars, sinkumars;
- dikumarīni - dikumarīns, tromeksāns;
- indandioni - fenilīns, dipaksīns, omefīns.
Visizplatītākais netiešais antikoagulants ir varfarīns, kas saistīts ar tā darbības paredzamību un stabiliem antikoagulācijas rādītājiem.
Indikācijas perorālajiem antikoagulantiem
Var izdalīt šādus galvenos perorālo antikoagulantu lietošanas iemeslus:
- priekškambaru fibrilācija: sirds ritma pārkāpums neregulāras priekškambaru kontrakcijas veidā, kas var izraisīt trombu veidošanos uz to sienām;
- mehāniskie sirds vārstuļi: bojātu sirds vārstuļu ķirurģiska aizstāšana ar to mehāniskajiem kolēģiem. Šajā gadījumā ķermenis reaģē uz "svešzemju" mehānisko vārstu un sāk nevēlamu asins recēšanas procesu.
1. Koertke H. et al INR Self-Management After Mechanical Heart Valve Replacement Journal of Thrombosis and Thrombolysis, 2001; 9, 41-45.
Aptuveni 75% komplikāciju pēc vārstuļu nomaiņas operācijas ir saistītas ar asiņošanu un trombemboliju, kas var rasties pirmajā gadā pēc operācijas.
Pacientiem ar mehānisku protēzi mitrālais vārsts masīva trombembolija notiek ar biežumu 4-12% gadā. Pacientiem ar mehānisku protēzi aortas stāvoklī šis rādītājs ir lielāks.
2. Herijgers, P. et al Antikoagulantu terapijas kvalitātes uzlabošana pacientiem ar mehāniskiem sirds vārstuļiem: ko mēs gaidām? European Heart Journal 2007, 28, 2424-2426.
Varfarīns palīdz samazināt šos rādītājus līdz aptuveni 1% un joprojām ir visefektīvākās zāles lielākajai daļai pacientu.
- Dziļo vēnu tromboze: ja cirkulācija ir lēna, augšstilba vai iegurņa muskuļu dziļajās vēnās var veidoties trombi.
- Plaušu embolija: trombs, kas izveidojies dziļajās vēnās, virzās uz sirds labo pusi un plaušu artērijas nokļūst plaušās, kur bloķē asinsriti.
- Pārmērīgu asins recekļu veidošanās novēršana asins recēšanas ģenētisko traucējumu dēļ.
- Insults: asins receklis nonāk smadzenēs un izraisa pēkšņu smadzeņu asinsrites pārtraukšanu.
- Miokarda infarkts: sirds muskuļa bojājumi miokarda infarkta rezultātā var izraisīt asins recekļu veidošanos sirds kambaros.
3. Butchart E. G. Antitrombotiskā vadība pacientiem ar protēžu vārstuļiem: Amerikas un Eiropas vadlīniju salīdzinājums Heart, 2009; 95:430-436.
Aspirīns kardio vai varfarīns?
Pamatojoties uz noteiktiem kritērijiem (vecumu un papildu riska faktoriem), ārstējošais ārsts pacientiem ar priekškambaru mirdzēšanu var izrakstīt vienu no divām antitrombotiskām zālēm: prettrombocītu līdzekļiem, piemēram, aspirīnu (novērš trombocītu salipšanu) vai antikoagulantus, piemēram, varfarīnu. (bloķē asinsreces faktorus). asinis):
- acetilsalicilskābi (aspirīnu), ja insulta risks ir zems;
- varfarīnu, ko ieteicams lietot lielākam insulta riskam.
Aspirīna kā antikoagulanta farmakoloģiskā iedarbība ir trombocītu - galvenās asins recekļa sastāvdaļas - adhēzijas kavēšana, tādējādi acetilsalicilskābe novērš asinsvadu trombozes attīstību.
Indikācija aspirīna lietošanai asins šķidrināšanai ir pārejoša cerebrovaskulāra negadījuma klātbūtne pagātnē – t.i. tāds traucējums, kurā neiroloģiski simptomi izpaudās ne vairāk kā 24 stundas.
Abas zāles lieto tablešu veidā, tomēr, lietojot varfarīnu, nepieciešama rūpīgāka asinsreces kontrole. Tāpēc mūsdienās tipisks risinājums ikdienas trombozes profilaksei ir ilgstoša mazu aspirīna devu lietošana asins šķidrināšanai (Aspirin Cardio). Taču pētījumi liecina, ka varfarīns efektīvāk samazina insulta risku.
4 Hart R. G. et al. Metaanalīze: antitrombotiska terapija, lai novērstu insultu pacientiem, kuriem ir nevalvulāra priekškambaru fibrilācija. Ann Intern Med. 2007. gads; 146(12): 857-867.
Turklāt nozīmīgs kontrindikāciju saraksts ir atsevišķi norādīts Aspirin Cardio lietošanas instrukcijās asins retināšanai. Tāpat jebkurā instrukcijā par aspirīnu ir minētas izteiktas nevēlamās blakusparādības, kas rodas, ilgstoši lietojot aspirīnu asins šķidrināšanai, pat mazās devās. Ilgstoši lietojot acetilsalicilskābi, kas ir daļa no Aspirin Cardio, var attīstīties erozijas un čūlas. kuņģa-zarnu trakta, trombocitopēnija (trombocītu skaita samazināšanās), paaugstināts aknu enzīmu līmenis.
Arī aspirīna tabletēm izmaksu ziņā nav skaidru priekšrocību. "Aspirīna sirdij" cena ir diezgan salīdzināma ar ārstēšanas izmaksām ar varfarīnu. Pat amerikāņu aspirīns asins retināšanai ir tālu no panacejas.
Salīdzinot ar neārstēšanu, varfarīns samazina insulta risku par 64%, gandrīz trīs reizes vairāk nekā lietojot aspirīnu asins šķidrināšanai (lai iegūtu Papildus informācija konsultējieties ar ārstu, kurš varēs ieteikt Jums piemērotākās zāles).
1. attēls. Varfarīns un insulta risks
Dažos gadījumos netiešo antikoagulantu zāles jālieto vairākus mēnešus, dažreiz visu mūžu. Kursa ilgumu nosaka ārsts.
Tiešie un netiešie antikoagulanti samazina asins recēšanu un tādējādi palielina asiņošanas risku, tāpēc dozēšanas režīma ievērošana ir ļoti svarīga. Nekādā gadījumā nevajadzētu palielināt devu vai samazināt antikoagulantu lietošanas intervālu.
Īpaši svarīga ir arī šo zāļu efektivitātes uzraudzība: asins analīze, ko sauc par INR (starptautiskā normalizētā attiecība), palīdz izvēlēties optimālāko perorālo antikoagulantu devu.
Dažādas asinsvadu slimības izraisa asins recekļu veidošanos. Tas noved pie ļoti bīstamas sekas, kā, piemēram, var veidoties sirdslēkme vai insults. Lai šķidrinātu asinis, ārsts var izrakstīt zāles, kas palīdz samazināt asins recēšanu.
Tos sauc par antikoagulantiem. Lai novērstu asins recekļu veidošanos organismā, tiek izmantoti antikoagulanti. Tie palīdz bloķēt fibrīna veidošanos. Visbiežāk tos lieto situācijās, kad organismā ir pastiprināta asins recēšana.
Tas var rasties tādu problēmu dēļ kā:
- Varikozas vēnas vai flebīts;
- apakšējās dobās vēnas trombi;
- Trombi hemoroīda vēnās;
- Insults;
- miokarda infarkts;
- Artēriju bojājums aterosklerozes klātbūtnē;
- trombembolija;
- Šoks, trauma vai sepse var izraisīt arī asins recekļu veidošanos.
Lai uzlabotu asins recēšanas stāvokli, tiek izmantoti antikoagulanti. Ja agrāk viņi lietoja Aspirīnu, tad tagad ārsti ir atteikušies no šīs tehnikas, jo ir daudz efektīvākas zāles.
Kas ir antikoagulanti, ferma. Efekts
Antikoagulanti- tās ir asinis šķidrinošas zāles, turklāt tās samazina citu trombožu risku, kas var parādīties nākotnē. Atšķiriet tiešas un netiešas darbības antikoagulantus.
Tiešie un netiešie antikoagulanti
Ir tiešie un netiešie antikoagulanti. Pirmie ātri atšķaida asinis un izdalās no organisma dažu stundu laikā. Pēdējie uzkrājas pakāpeniski, nodrošinot terapeitisku efektu ilgstošā formā.
Tā kā šīs zāles samazina asins recēšanu, jūs nevarat patstāvīgi samazināt vai palielināt devu, kā arī samazināt uzņemšanas laiku. Zāles lieto saskaņā ar ārsta norādīto shēmu.
Tiešas darbības antikoagulanti
Tiešas darbības antikoagulanti samazina trombīna sintēzi. Turklāt tie kavē fibrīna veidošanos. Antikoagulanti ir vērsti uz aknu darbību un kavē asins recēšanas veidošanos.
Tiešie antikoagulanti ir labi zināmi visiem. Tie ir lokāli heparīni un subkutānai vai intravenozai ievadīšanai.
Piemēram, vietējā darbība:

Šīs zāles lieto vēnu trombozei apakšējās ekstremitātes slimību ārstēšanai un profilaksei.
Viņiem ir vairāk augsta pakāpe iekļūšanu, bet tiem ir mazāka iedarbība nekā intravenoziem līdzekļiem.
Heparīni ievadīšanai:
- fraksiparīns;
- Kleksāns;
- Fragmins;
- Clivarin.
Parasti antikoagulantus izvēlas konkrētu problēmu risināšanai. Piemēram, Klivarin un Troparin lieto embolijas un trombozes profilaksei. Clexane un Fragmin - pret stenokardiju, infarktu, vēnu trombozi un citām problēmām.
Fragmīnu lieto hemodialīzē. Antikoagulantus lieto ar asins recekļu veidošanās risku jebkuros traukos gan artērijās, gan vēnās. Zāļu darbība saglabājas visu dienu.
Netiešie antikoagulanti
Netiešie antikoagulanti ir nosaukti šādi, jo tie ietekmē protrombīna veidošanos aknās un tieši neietekmē pašu recēšanu. Šis process ir ilgs, bet efekts, pateicoties tam, ir ilgstošs.
Tie ir sadalīti 3 grupās:
- Monokumarīni. Tajos ietilpst: Varfarīns, Sinkumars, Mrakumars;
- Dikumarīni ir dikumarīns un tromeksāns;
- Indandioni ir fenilīns, omefīns, dipaksīns.
Visbiežāk ārsti izraksta varfarīnu. Šīs zāles tiek parakstītas divos gadījumos: priekškambaru fibrilācija un mākslīgie sirds vārstuļi. 
Bieži pacienti jautā, kāda ir atšķirība starp Aspirin cardio un Warfarin, un vai ir iespējams aizstāt vienu narkotiku ar citu?
Speciālisti atbild, ka Aspirin cardio tiek nozīmēts, ja insulta risks nav augsts.
Varfarīns ir daudz efektīvāks par aspirīnu, un to vislabāk lietot vairākus mēnešus, ja ne visu mūžu.
Aspirīns korodē kuņģa gļotādu un ir toksiskāks aknām.
Netiešie antikoagulanti samazina vielu veidošanos, kas ietekmē recēšanu, tie samazina arī protrombīna veidošanos aknās un ir K vitamīna antagonisti.
Netiešie antikoagulanti ietver K vitamīna antagonistus:
- Sincumar;
- Warfarex;
- Fenilīns.
K vitamīns ir iesaistīts asins recēšanas procesā, un varfarīna ietekmē tiek traucētas tā funkcijas. Tas palīdz novērst asins recekļu atdalīšanos un asinsvadu bloķēšanu. Šīs zāles bieži tiek parakstītas pēc miokarda infarkta.
Šo zāļu lietošana ir rūpīgi jāapsver, jo tai ir daudz kontrindikāciju pārtikas produktiem, kurus nevajadzētu lietot vienlaikus ar šīm zālēm.
Ir tiešie un selektīvie trombīna inhibitori:
Tieša:
- Angioks un Pradaksa;
Selektīvs:
- Eliquis un Xarelto.
Jebkurus tiešas un netiešas darbības antikoagulantus izraksta tikai ārsts, pretējā gadījumā pastāv augsts asiņošanas risks. Netiešas iedarbības antikoagulanti uzkrājas organismā pakāpeniski.
Lietojiet tos tikai iekšā mutiski. Nav iespējams nekavējoties pārtraukt ārstēšanu, pakāpeniski jāsamazina zāļu deva. Pēkšņa atcelšana zāles var izraisīt trombozi. Šīs grupas pārdozēšana var izraisīt asiņošanu.
Antikoagulantu lietošana
Antikoagulantu klīniskā lietošana ir ieteicama šādos gadījumos:
- Plaušu un miokarda infarkts;
- Embolisks un trombotisks insults (izņemot hemorāģisko);
- Flebotromboze un tromboflebīts;
- Dažādu iekšējo orgānu asinsvadu embolija.
Kā profilakses līdzekli to var izmantot:
- Koronāro artēriju, smadzeņu asinsvadu un perifēro artēriju ateroskleroze;
- Sirds defekti reimatiskā mitrālā;
- Flebotromboze;
- Pēcoperācijas periods, lai novērstu asins recekļu veidošanos.
Dabīgie antikoagulanti
Pateicoties asins recēšanas procesam, ķermenis pats pārliecinājās, ka trombs nepārsniedz skarto trauku. Viens mililitrs asiņu var palīdzēt sarecēt visu fibrinogēnu organismā.
Pateicoties kustībai, asinis saglabā šķidru stāvokli, kā arī dabisko koagulantu dēļ. Dabiskie koagulanti tiek ražoti audos un pēc tam nonāk asinsritē, kur novērš asins recēšanas aktivizēšanos.
Šie antikoagulanti ietver:
- Heparīns;
- antitrombīns III;
- Alfa-2 makroglobulīns.
Antikoagulantu zāles - saraksts
Tiešas darbības antikoagulanti uzsūcas ātri, un to darbības ilgums nav ilgāks par dienu pirms atkārtotas ievadīšanas vai lietošanas.
Antikoagulanti  netiešā darbība uzkrājas asinīs, radot kumulatīvu efektu.
netiešā darbība uzkrājas asinīs, radot kumulatīvu efektu.
Tos nevajadzētu nekavējoties atcelt, jo tas var veicināt trombozi. Lietojot tos, pakāpeniski samaziniet devu.
Tiešie lokālie antikoagulanti:
- Lyoton gēls;
- hepatrombīns;
- Trombles
Antikoagulanti intravenozai vai intradermālai ievadīšanai:
- fraksiparīns;
- Kleksāns;
- Fragmins;
- Clivarin.
Netiešie antikoagulanti:
- Girugen;
- Girulogs;
- Argatroban;
- Warfarin Nycomed in tab.;
- Fenilīns cilnē.
Kontrindikācijas
Antikoagulantu lietošanai ir diezgan daudz kontrindikāciju, tāpēc noteikti konsultējieties ar savu ārstu par līdzekļu lietošanas lietderību.
Nevar izmantot, ja:
- peptiska čūlas;
- Aknu un nieru parenhīmas slimības;
- Septisks endokardīts;
- Paaugstināta asinsvadu caurlaidība;
- Plkst augsts asinsspiediens ar miokarda infarktu;
- onkoloģiskās slimības;
- leikēmija;
- Akūta sirds aneirisma;
- Alerģiskas slimības;
- hemorāģiska diatēze;
- fibromiomas;
- Grūtniecība.
Sievietēm menstruāciju laikā jāievēro piesardzība. Nav ieteicams barojošām mātēm.
Blakus efekti
Ar netiešas iedarbības zāļu pārdozēšanu var sākties asiņošana.
Plkst  Varfarīna vienlaicīga lietošana ar aspirīnu vai citiem nesteroīdiem pretiekaisuma līdzekļiem (Simvastin, Heparin u.c.) pastiprina antikoagulantu iedarbību.
Varfarīna vienlaicīga lietošana ar aspirīnu vai citiem nesteroīdiem pretiekaisuma līdzekļiem (Simvastin, Heparin u.c.) pastiprina antikoagulantu iedarbību.
Un K vitamīns, caurejas līdzekļi vai paracetamols vājinās varfarīna iedarbību.
Blakusparādības, lietojot:
- Alerģija;
- temperatūra, galvassāpes;
- Vājums;
- ādas nekroze;
- Nieru pārkāpums;
- Slikta dūša, caureja, vemšana;
- Nieze, sāpes vēderā;
- Plikums.
Pirms sākat lietot antikoagulantus, jums jākonsultējas ar speciālistu par kontrindikācijām un blakus efekti
Līdzsvars starp hemokoagulācijas un antikoagulācijas sistēmām ir nepieciešamais nosacījums normālai organisma darbībai. Līdzsvars ir izjaukts dažādas slimības, aknu funkcionālie traucējumi, ģenētiskas patoloģijas, ateroskleroze.
Palielinoties koagulācijas aktivitātei, palielinās asins viskozitāte un palēninās to kustība pa traukiem. Rezultātā attīstās iekaisuma procesi asinsvadu sieniņās, varikozas vēnas, trombembolija, sirdslēkme. Biezas asinis pārkāpj smadzeņu asinsriti, apgrūtina grūtniecības gaitu, var provocēt augļa nāvi.
Tiešie un netiešie antikoagulanti ir paredzēti, lai kavētu koagulācijas spēju. Zāles uztur optimālu asins plūsmu, bloķē trombozes masu veidošanos uz asinsvadu sieniņām.
Turklāt antikoagulanti samazina kapilāru tīkla trauslumu un holesterīna līmeni, paplašina asinsvadus.
Klasifikācija
Zāles atšķiras ar darbības mehānismu trombu veidošanās procesā. Asins recekļa veidošanās pamats ir nešķīstošā viela fibrīns. Tas veidojas no trombīna un fibrinogēna, kas ražots aknās. Tiešas darbības antikoagulanti kavē fibrīna veidošanās reakcijas.
Pirmā grupa
Pirmajā grupā ietilpst heparīns, viela, kas samazina trombīna ražošanas reakcijas ātrumu. Tas palielina plazmas proteīna antitrombīna aktivitāti, kas palīdz nomākt asins recekļu veidošanos. Preparātus ar heparīnu un tā atvasinājumiem ievada parenterāli – apejot zarnas.
Tieši trombīnu inhibējošie antikoagulanti iedarbojas ātri un bloķē gandrīz visus koagulācijas faktorus. Zemas molekulmasas heparīna biopieejamība (vielas daudzums, kas nonāk asinsritē) ir aptuveni 95%.
Subkutānas un intravenozas ievadīšanas gadījumā ir nepieciešams kontrolēt trombocītu skaitu asinīs. Zemas molekulmasas heparīni normalizē hemostāzi, atjauno asinsvadu elastību un lūmenu. Zāles lieto šādos gadījumos:
- Varikoza slimība.

- Trombozēti venozi un arteriālie asinsvadi.
- Akūta sirds mazspēja.
- Trombembolija.
- IHD - išēmiska sirds slimība.
Tiek izmantotas zāles, kuru pamatā ir heparīns ķirurģiskas iejaukšanās, pirms un pēc operācijas, hemodialīzes laikā. Heparīns nešķērso placentu, tas tiek nozīmēts bērna ar paaugstinātu asins recēšanu grūtniecības laikā.
Ilgstoša līdzekļu izmantošana var izraisīt osteoporozi, alerģiskas reakcijas, asiņošanu, trombocītu skaita samazināšanos.
Otrā grupa
Otrajā grupā ietilpst medikamenti ar galveno aktīvo vielu hirudīnu. Viela, kas izolēta no dēles audiem, pilda savas funkcijas pat ar trombīna III deficītu.
Hirudīns, atšķirībā no heparīna, neietekmē trombocītus, neizraisa asiņošanu, izšķīdina izveidojušos asins recekļus, atjauno trauka virsmu, normalizē lipīdu metabolisma procesu.
Netiešie antikoagulanti kavē K vitamīna ražošanu, kas ir iesaistīts koagulējošo proteīnu veidošanā. Zāles atšķiras pēc biopieejamības un darbības ilguma. Zāles lieto iekšķīgi.
Visplašāk lietotie kumarīna perorālie antikoagulanti ir paredzēti tromboflebīta, trombembolisku komplikāciju iespējamības un asinsvadu trombozes gadījumā.
Antikoagulanti, kuru pamatā ir kumarīns, kuru darbības mehānisms ir neitralizēt K vitamīnu, neizšķīdina izveidotos asins recekļus. Netiešas iedarbības dēļ antikoagulanta iedarbība attīstās lēni.
Lai novērstu asins recekļu veidošanos un asinsvadu bloķēšanu, tiek izmantoti sintētiskie antikoagulanti, saraksts efektīvas zālesļauj izvēlēties zāles, ņemot vērā slimības gaitu un īpašības.
tieša darbība
Visām zālēm ir raksturīga augsta biopieejamība un aktivitāte, zema frekvence trombopēnijas attīstība.
Līdzekļi, kuru pamatā ir heparīns injekcijām vai intravenozai infūzijai, ir paredzēti tromboflebīta, traucētas asins un limfas plūsmas gadījumā caur mikrovaskulāriem, trombozei, varikozām vēnām, lai samazinātu sirdslēkmes risku. Asins koagulācija pēc intravenozas ievadīšanas palēninās, darbība ilgst apmēram piecas stundas.
Zāles ir kontrindicētas asiņošanas, aplastiskās anēmijas, leikēmijas, aknu darbības traucējumu gadījumā. Heparīns ārējai lietošanai ātri uzsūcas, kavē fibrīna pavedienu veidošanos. Heparīna ziedi var lietot grūtniecības laikā, lai novērstu asins recekļu veidošanos un mazinātu diskomfortu apakšējās ekstremitātēs.
Izmantošanai ārpus telpām
Uz heparīna bāzes ir izveidoti vietējie antikoagulanti, zāles samazina asins recekļu veidošanās spēju, palielina kapilāru stiprumu, novērš sāpes, pietūkumu un baro audus.
- Venolife - želejas un ziedes sastāvā ir komponenti, kas veicina heparīna uzsūkšanos, palielina asins plūsmu un samazina asinsvadu caurlaidību.
- Venitan - ziede, krēms un želeja sastāv no heparīna un aescīna. Pēc Venitan lietošanas uzlabojas asinsrite, kļūst mazāk pamanāms venozais tīkls, samazinās trofisko čūlu un tromboflebīta risks.
- Gepatrombīns - ziede un želeja kavē asins recekļu veidošanos, nodrošina pretiekaisuma un mērenu pretsāpju efektu.
- Venosan - daudzkomponentu gēls novērš eksudāta iekļūšanu audos, trombocītu līmēšanas un piestiprināšanas procesu pie asinsvadu sieniņas.

- Lyoton 1000 gēls - papildus satur augu izcelsmes escīna sastāvdaļu, kas uzlabo asinsvadu un muskuļu tonusu, mazina iekaisumu un sāpes.
Līdzekļi ārējai lietošanai ieslēgti agrīnās stadijas varikozas vēnas palīdz novērst komplikāciju attīstību un uzlabo asinsriti.
intravenozi un subkutāni
Antikoagulantu ievadīšana intravenozi un subkutāni tiek nozīmēta asinsvadu sieniņu iekaisuma, tromboflebīta, asins recekļu veidošanās vēnās un artērijās, trombembolisko komplikāciju profilaksei gados vecākiem cilvēkiem.
Fragmin - zāles, kuru pamatā ir zemas molekulmasas heparīns, inhibē trombīna aktivitāti, nedaudz ietekmē asinsriti. Terapija ilgst līdz normāls līmenis protrombīns.
Fraksiparīnu ieteicams lietot virspusējo un dziļo vēnu trombozes gadījumā. Papildus galvenajam efektam līdzeklis samazina holesterīna daudzumu un uzlabo asinsriti. Fraksiparīns, kas ir tiešs antikoagulants, ir paredzēts grūtniecēm ar paaugstinātu asins recēšanu, lai novērstu placentas asinsrites traucējumus, spontāna aborta risku. 
Clexane ir ilgstošas darbības līdzeklis ar augstu antikoagulantu aktivitāti varikozu vēnu, tromboflebīta un trombozes ārstēšanai. Zāles praktiski neietekmē sākuma stadija asins recekļa veidošanās.
Kalcijs nadroparīns - paredzēts vēnu trombozes ārstēšanai.
Visi injicējamie tiešie antikoagulanti tiek izrakstīti pēc testu izpētes, ārstēšanas laikā tiek kontrolēta asins recēšana.
Tiešie inhibitori
- Tiešos trombīna inhibitorus parasti lieto, lai novērstu vēnu trombemboliju, insultu un apakšējo ekstremitāšu vēnu trombozi. Pašlaik tiek izmantoti jauni antikoagulanti, kuru pamatā ir dabigatrāna eteksilāts.
- Pradaxa - var izmantot mūža terapijai. Aktīvā sastāvdaļa aģenti ietekmē trombīna un trombocītu agregāciju. Zāļu lietošana akūtu vēnu trombozes gadījumā palīdz samazināt recidīva un nāves risku.
- Piyavit - uztura bagātinātājs, kura pamatā ir hirudīns, palēnina hemokoagulāciju, novērš trombocītu pievienošanos, izšķīdina asins recekļus, tai ir mērenas pretsāpju un pretiekaisuma īpašības. Uztura bagātinātājs ir efektīvs pret varikozām vēnām, tromboflebītu, trofiskās čūlas. Piyavit ir pieejams kapsulu, ziežu, aerosolu veidā.
Netieša darbība
Netiešas darbības antikoagulantus var lietot no vairākām nedēļām līdz vairākiem mēnešiem. Lai novērstu asiņošanu, asins stāvoklis tiek novērtēts ik pēc četrām ārstēšanas nedēļām. Zāļu darbība tabletēs attīstās lēni, bet tablešu formu ir ērti lietot mājās.
- Fenilīns - izjauc fibrinogēna, protrombīna, koagulācijas inhibitoru veidošanos aknās, kuru koncentrācija samazinās pēc astoņu stundu lietošanas. Zāles ir indicētas tromboflebīta, trombozes ārstēšanai un profilaksei pēcoperācijas periodā.
- Varfarīns ir drošas zāles ilgstošai antikoagulantu terapijai pastāvīgas uzraudzības apstākļos. Reti ir nevēlamas blakusparādības mazu zilumu, smaganu asiņošanas, sliktas dūšas, samazinātas veiktspējas, alerģisku izsitumu veidā.
Pēc devas samazināšanas vai atcelšanas ātri pazūd. Pieteikums zāles palīdz samazināt trombembolisko traucējumu, sirdslēkmes, insulta skaitu.
Darbība pēc pirmās devas ilgst 2-3 dienas. Ārstēšanas periodā nedrīkst ēst pārtiku ar augstu K vitamīna saturu: kāpostus, pētersīļus, kivi, olīveļļu, zirņus, sojas pupas. Lietošanas indikācijas:
- Tromboflebīts.
- Varikoza slimība.
- Insults.
- pēcoperācijas tromboze.
- Komplikāciju profilakse pēc miokarda infarkta.
- Trombembolija.
Pirmajā akūtas trombozes ārstēšanas dienā varfarīnu var lietot kombinācijā ar heparīniem.
Jauna paaudze
Jauni perorālie antikoagulanti ir: Rivoraxoban un Elivix. Lietojot tos, nav nepieciešams ievērot diētu un kontrolēt asins recēšanu.
- Rivoraksobāns palēnina trombu veidošanās procesu, nomācot protrombīna aktivatoru. Rivoraksobāns pilnībā uzsūcas un sāk darboties divas stundas pēc norīšanas.
- Elivix ir tiešas darbības zāles, kas inhibē trombīna un citu asinsreces faktoru aktivitāti.
Akūtas trombozes oklūzijas gadījumā tiek nozīmēti jauni perorālie antikoagulanti, lai novērstu trombemboliju pēc ķirurģiskas iejaukšanās.
Zāles samazina asiņošanas iespējamību, nav toksiskas aknām, reti gadījumi izraisīt dispepsiju. Preparāti ir oficiāli reģistrēti Krievijā.
Lai novērstu patoloģisku asins recekļu veidošanos, izvairītos no trombemboliskā sindroma, speciālisti pēc asinsvadu patoloģijas diagnosticēšanas izraksta antikoagulantus. Izvēloties zāles, tiek ņemtas vērā farmakokinētiskās īpašības un slimības smagums.
UZ Galvenie netiešās darbības antikoagulanti ir kumarīna atvasinājumi (varfarīns, acenokumarols) un indandijs (fenilīns). Netiešie antikoagulanti bloķē protrombīna aktivāciju, faktorus VII, IX, X un endogēno antikoagulantu proteīnu C. Šis process ir saistīts ar epoksīda reduktāzes inhibīciju, kas pārveido K vitamīnu tā aktīvajā formā.
Lielākajā daļā pasaules valstu kumarīna atvasinājumi tiek izrakstīti kā netiešie antikoagulanti. Krievijā no kumarīna atvasinājumiem līdz šim ir reģistrēts tikai acenokumarols, tāpēc šīs zāles tiks aplūkotas sīkāk. Šajā sadaļā ir parādīts arī varfarīns, jo tas ir netiešo antikoagulantu "zelta standarts", un lielākā daļa daudzcentru pētījumu tika veikti ar to, fenindionu (fenilīnu), jo to lieto mūsu valstī.
Acenokumarols(Sincumar) tiek parakstīts, izvēloties zāļu devu, pamatojoties uz protrombīna laika izmaiņām. Ieteicams izmantot starptautisko normalizācijas indeksu - MNI. Vairumā gadījumu ir pietiekami panākt MNI palielināšanos no 2 līdz 3, kas atbilst protrombīna laika palielinājumam par 1,3-1,5 reizes, salīdzinot ar sākotnējo. Pacientiem ar mehāniskām sirds vārstuļu protēzēm ievērojamāks pieaugums PIM(no 3 līdz 4) un protrombīna laiks (līdz 1,5). Protrombīna laiku jeb MNI nosaka pirms ārstēšanas sākuma, 2. un 3. terapijas dienā, un pēc tam (ja nav būtisku šī rādītāja svārstību) – 1 reizi nedēļā.
Sincumar dienas devu lieto vienā devā vienlaikus. Pirmajā dienā Sincumar parasti tiek parakstīts devā 4-6 mg; pakāpeniski samaziniet devu līdz uzturēšanai (apmēram 2 mg dienā).
Blakus efekti: deguna asiņošana, smaganas, ādas asiņošana, hematūrija (šajos gadījumos,
precīzi samazināt devu vai atcelt zāles 2-3 dienas), slikta dūša, vemšana, caureja, paaugstināta aknu slazdu-amināžu aktivitāte, izsitumi, alopēcija, drudzis, ādas nekroze.
Piezīme. Ir ziņojumi par Syncumar teratogenitāti un embriotoksicitāti.
Ar paaugstinātu hematūrijas attīstības risku urīna analīzi veic katru dienu un pēc tam 1-2 reizes nedēļā.
Pārdozēšanas gadījumā, kā likums, pietiek ar zāļu pārtraukšanu. IN smagi gadījumi izrakstīt K vitamīnu - no 5 līdz 10 mg intravenozi vai subkutāni. Parasti tas ir pietiekami, lai normalizētu protrombīna laiku vienas dienas laikā. Ar smagu asiņošanu svaigi saldētu plazmu injicē intravenozi.
varfarīns(Coumadin) pirmajās 2 ārstēšanas dienās tiek noteikts 10 mg / dienā. Nākotnē devu izvēlas, pamatojoties uz protrombīna laiku vai MNI (sk. acenokumarols). Uzturošā deva parasti ir aptuveni 2 mg dienā.
Uz heparīna terapijas fona ārstēšana ar varfarīnu sākas 2-3 dienas pirms tās atcelšanas.
fenindions(fenilīns) tiek nozīmēts iekšķīgi pirmajā dienā - 120-180 mg 3-4 devām; otrajā dienā - 90-150 mg; tad 30-60 mg / dienā, atkarībā no MNI (sk. acenokumarols). Akūtas trombozes gadījumā to lieto kopā ar heparīnu.
Starp fenilīna blakusparādībām tiek atzīmētas alerģiskas reakcijas un zāļu inhibējošā iedarbība uz hematopoēzi. Plaukstas var iekrāsot oranžā krāsā, urīnu – rozā, kas nav bīstami un neprasa zāļu lietošanas pārtraukšanu.
Izrakstot netiešos antikoagulantus, jāņem vērā to mijiedarbība ar citām zālēm.
Zāles, kas uzlabo netiešo antikoagulantu iedarbību:
amiodarons;
Aspirīns un citi NPL;
Klofibrāts;
hinidīns;
Antacīdi;
Glikokortikoīdu hormoni;
nikotīnskābe;
Cefalosporīni;
Dekstrāns.
Zāles, kas vājina netiešo antikoagulantu iedarbību:
barbiturāti;
Diurētiskie līdzekļi;
sirds glikozīdi;
spironolaktons;
C un K vitamīni;
holestiramīns.
Alkohols var gan pastiprināt, gan vājināt netiešo antikoagulantu iedarbību.