Jak a kdy se provádí bypass koronární tepny? Stentování jako kompletní alternativa chirurgické léčby u pacientů s ischemickou chorobou srdeční Transplantace bypassu koronární tepny na tlukoucím srdci
Bypass koronární tepny (CABG) je chirurgický zákrok na srdci, jehož účelem je obnovit průtok krve narušený aterosklerózou v koronárních cévách, což by mělo normalizovat kontraktilní funkci myokardu a krevní oběh v cévách, které vyživují to.
Srdeční bypass
Cílem operace bypassu srdce je obnovit normální krevní oběh v koronárních cévách tvorbou další cesta kolem zdroje zranění. K vytvoření další cesty průtoku krve je odebrána zdravá tepna / žíla pacienta.
Jako zkrat (z angl. shunt - větev), autoveiny a autoarterie (tj. vlastní krevní cévy) berou:
- hrudní tepna - odolný zkrat, horní část zůstává přirozeně připojena k hrudní tepně a dolní konec je přišit k myokardu;
- radiální tepna - sešitá v aortě a koronární cévě;
- saphenózní žíla stehna - jeden konec je šitý v aortě, druhý - do myokardu.
Během provozu může být instalováno několik bočníků. Počet instalovaných zkratů, typ srdeční patologie určuje, jak dlouho trvá zásah během operace bypassu. Počet zkratů nezávisí na závažnosti onemocnění a je určen charakteristikou poruchy průtoku krve v koronárních cévách.
Operace bypassu se provádí v narkóze, délka zásahu závisí na složitosti, v průměru je to 3-6 hodin. Dýchání se provádí dýchací trubicí, která je instalována v průdušnici. Vzduchová směs se přivádí trubicí, měchýř je zaveden katetr k odvedení moči.
Indikace pro posun
Indikací pro shunting je zúžení koronárních cév v důsledku aterosklerotických ložisek nebo spasmu az toho vyplývající porucha oběhu v myokardu.
Shunting se provádí pro snížení ischemie myokardu, odstranění záchvatů anginy pectoris, zlepšení trofismu myokardu - přísun živin, saturace kyslíkem.
Posunování je předepsáno, pokud:
- porušení průchodnosti levého kmene koronární tepny;
- mnohočetné zúžení koronárních cév ve vzdálených (distálních) úsecích;
- porušení koronárního průtoku krve v kombinaci s aneuryzmatem levé komory nebo porušením srdečních chlopní;
- selhání angioplastiky, stentování.
Rozsáhlé léze v srdci se vyvinou po infarktu myokardu, což vede k operaci koronárního bypassu nejlepší způsob pomáhá vyřešit problém s obnovením krevního oběhu po záchvatu a je žádoucí provést takový zásah co nejdříve.
Pacient je hospitalizován 5-7 dní před operací bypassu. V těchto dnech to přechází úplné vyšetření, ovládá techniky hlubokého dýchání a kašle, které jsou v období rekonvalescence vyžadovány.
Statistika
Existuje 30 let zkušeností s monitorováním pacientů, kteří podstoupili takový chirurgický zákrok, jako je operace bypassu srdce, a statistická data ukazující, jak dlouho žijí po CABG, co ovlivňuje přežití a jaké komplikace může tato intervence způsobit.
- Přežití po operaci bypassu je
- 10 let - 77 %;
- 20 let - 40 %;
- 30 let - 15%.
- Letalita CABG
- s plánovaným chováním - 0,2 %;
- v naléhavých případech - 7 %;
- Komplikace
- perioperační infarkt myokardu (na operačním stole - bezprostředně před operací, během operace, po ní) - při plánovaných operacích 0,9 %;
- encefalopatie ( vaskulární porucha mozek):
- plánované operace - 1,9 %
- naléhavé - 7 %.
Podle statistik se lidé po operaci bypassu dožívají 90 let a více a podle bývalých pacientů se necítí o nic hůř než jejich vrstevníci, kteří CABG nepodstoupili.
Kolik stojí bypass koronární tepny v Moskvě:
- primární provoz
- CABG s kardiopulmonálním bypassem (EC) - od 29 500 do 735 000 rublů;
- CABG bez použití IR - od 29 500 do 590 000 rublů;
- opakované CABG - od 165 000 do 780 000 rublů.
V Německu se od roku 1964 provádí bypass koronární tepny jako nejvíce účinná metoda vrátit pacienta do plnohodnotného aktivního života. Operace bypassu koronárních tepen je vysoce technicky nákladná intervence.
Operace bypassu srdce zkracuje dobu rehabilitace, ale její cena je poměrně vysoká a taková intervence bude stát 20 000 - 30 000 eur, které je třeba doplnit o další 4 000 eur - to je cena předběžného vyšetření.
Posunovací metody
Mezi hlavní metody bypassu koronárních tepen patří:
- provoz na otevřené srdce pomocí kardioplegie - souboru opatření pro podporu života těla - umělého srdečního aparátu (AIS) a umělé ventilace (IV).
- operace tlukoucího srdce - endoskopická intervence;
- CABG pomocí IR;
- CABG bez IR.
Otevřený srdeční bypass
Při operaci bypassu na otevřeném srdci po uvedení pacienta do hlubokého spánku se operace provádí:
- udělat řez v kůži nad hrudní kostí;
- pomocí chirurgických nástrojů získat přístup k myokardu;
- připojte zařízení, které zajišťuje krevní oběh a dýchání v těle;
- poté se provede zástava myokardu za účelem přišití zkratu ke koronární tepně s maximální opatrností;
- pomocí elektrického impulsu je srdeční sval nucen znovu se stáhnout;
- IV přístroje, AIS se vypínají až po obnovení sinusového rytmu srdce;
- rána na hrudníku je sešita, je instalována dočasná drenážní trubice.
Pooperační sutura na hrudníku se zcela zhojí po 3,5 měsících. Před touto dobou nemůžete dělat náhlé pohyby, umožnit stlačování hrudní kosti.
Operace tlukoucího srdce
Posunování, které nevyžaduje otevírání, je pro tělo méně traumatizující hruď:
- CABG na tlukoucím srdci;
- minimálně invazivní CABG.
Při provádění těchto endoskopických operací není vyžadováno použití IA, AIS. Během zásahu nedochází k zástavě srdce pro šití bypassů. Endoskopické nástroje se zavádějí malými řezy do hrudní stěny v mezižeberním prostoru. Minipřístupem je zaveden retraktor, který snižuje kontraktilní aktivitu srdce.
Aby byla procedura shunt sutury úspěšná, používají se mechanická zařízení, která fixují a maximálně znehybňují místo, kde je zákrok prováděn. Shuntování trvá 1-2 hodiny a pacient může být propuštěn domů za týden.
Mezi výhody posunu z mini-přístupu patří nízké trauma, protože nedochází k narušení integrity kostí a je možné jej provést bez použití systému umělého krevního oběhu. Podle statistik 6 měsíců po bypassu s použitím EC má 24 % pacientů pokles inteligence.
Rehabilitace
Po operaci je pacient přeložen na jednotku intenzivní péče, kde je po nezbytně nutnou dobu monitorována srdeční činnost. Při příznivé pooperační rekonvalescenci je pacient po 3-4 dnech přeložen z jednotky intenzivní péče na oddělení.
Po otevřené operaci srdce je nutná dlouhá rehabilitační doba. Operace bypassu srdce navíc odstraňuje následky aterosklerózy, a nikoli příčinu zhoršeného průtoku krve v cévách, které vyživují srdce.
To znamená, že pro úspěšné zotavení z operace musíte:
- celoživotní dieta;
- úplné ukončení kouření;
- vyloučení samoléčby;
- lehká práce;
- proveditelný cvičební stres, vycházky - denně překonat klidným krokem 1-2 km.
Po operaci by pacienti měli denně užívat:
- aspirin pro snížení rizika trombózy - Cardiomagnyl;
- statiny ke kontrole cholesterolu - Zocor;
- beta-blokátory pro regulaci srdeční frekvence - Concor;
- ACE inhibitory - Enalopril.
Po posunu je nutné neustále sledovat:
- krevní tlak – měl by být v průměru asi 140/90 mm Hg. Umění.;
- celkový cholesterol - nepřesahujte 4,5 mmol / l;
- hmotnost musí odpovídat vzorci - poslední dvě číslice výšky (cm) mínus 10 % posledních dvou číslic výšky (v cm).
Důsledky
Předpovědět, jak dlouho bude pacient žít po operaci otevřeného bypassu srdce, je obtížné i pro zkušeného lékaře, ale v průměru žije po prvním CABG 17,5 roku. Přežití závisí mimo jiné na stavu shuntu, který se v průměru po 10 letech musí vyměnit, pokud byla jako shunt použita tepna.
Následky operace srdce mohou být:
- komplikace kardiovaskulárního systému:
- srdeční selhání;
- flebitida;
- arytmie;
- nekardiální komplikace:
- zápal plic;
- adhezivní proces v hrudníku;
- infekce;
- selhání ledvin;
- selhání plic.
Relapsy ischemické choroby srdeční v prvním pooperačním roce jsou pozorovány u 4–8 % pacientů, kteří podstoupili bypass. K exacerbacím dochází v důsledku nedostatečné průchodnosti (okluze) v místě bypassu.
Nejčastěji je okluze zaznamenána při instalaci autovenózních shuntů, arteriální shunty jsou méně pravděpodobné, že dojde k okluzi. 50 % autovenózních zkratů podstoupí okluzi po 10 letech. Arteriální zkraty udržují průchodnost po dobu 10-15 let.
Podle statistik operace koronárního bypassu výrazně zlepšuje kvalitu života. Příznaky aterosklerózy se znovu neobjeví u 85 % operovaných pacientů.
Pokusme se poodhrnout roušku tajemství jejich práce a zjistit, jaké typy srdečních operací existují a provádějí se dnes. Je také možné provést operaci srdce bez otevření hrudníku?
1 Když máte srdce na dlani nebo otevřenou operaci
Operace otevřeného srdce se tak nazývá, protože kardiochirurg „otevře“ hrudník pacienta, prořízne hrudní kost a všechny měkké tkáně a provede otevření hrudníku. Takové zákroky se zpravidla provádějí s připojením kardio-plíce (dále jen AIC), který je dočasnou náhradou srdce a plic operovaného. Tento přístroj je komplexní zařízení poměrně působivých rozměrů, které i nadále pumpuje krev tělem, když je pacientovo srdce uměle zastaveno.
Díky AIC lze operaci na otevřeném srdci v případě potřeby prodloužit na mnoho hodin. Otevřete Operace se používají při náhradě chlopně, lze takto provést i bypass koronární tepny, mnoho srdečních vad se odstraňuje otevřenými intervencemi. Je třeba poznamenat, že ne vždy se při jejich implementaci používá AIC.

Ne vždy může tělo tolerovat zásah cizí srdeční náhrady: použití AIC je plné komplikací, jako je selhání ledvin, zhoršený průtok krve mozkem, zánětlivé procesy, poruchy reologie krve. Proto jsou některé operace na otevřeném srdci prováděny v podmínkách jeho práce, bez připojení AIC.
Mezi takové zásahy na tlukoucím srdci patří bypass koronární tepny, během této operace na tlukoucím srdci je oblast srdce, kterou chirurg potřebuje, dočasně vypnuta z práce a zbytek srdce pokračuje v práci . Takové manipulace vyžadují vysokou kvalifikaci a dovednosti chirurga a mají také mnohem nižší riziko komplikací, jsou ideální pro osoby starší 75 let, pacienty s velkým arzenálem chronických onemocnění, pacienty s diabetes mellitus než operace orgánu, který je vypnutý z krevního oběhu.
Ale všechna pro a proti samozřejmě určuje kardiochirurg. Pouze lékař rozhodne, zda bude srdce pracovat, nebo jej na chvíli zastaví. Nejvíce traumatizující jsou otevřené operace s vyšším procentem komplikací, po operaci zůstává na hrudi pacienta jizva. Někdy ale jen taková operace může člověku zachránit život, zlepšit jeho zdravotní stav, vrátit ho do plnohodnotného, šťastného života.
2 Intaktní srdce nebo uzavřené operace

Pokud při operaci nedošlo k otevření hrudní kosti, srdečních komor a samotného srdečního svalu, pak se jedná o uzavřené srdeční operace. Při takových operacích chirurgický skalpel neovlivňuje srdce a práce chirurga spočívá v chirurgickém ošetření velkých cév, srdečních tepen a aorty, hrudník se také neotevře, pouze se na hrudníku udělá malý řez.
Lze tedy nainstalovat kardiostimulátor, provést korekci srdeční chlopně, balónkovou angioplastiku, shunting, cévní stentování. Uzavřené operace jsou méně traumatické, mají nižší procento komplikací, na rozdíl od otevřených. Uzavřená cévní chirurgie může být často prvním krokem před následnou operací srdce.
Indikace pro jejich chování vždy určuje lékař.
3 Úspěchy moderní kardiochirurgie nebo minimálně invazivních operací

Srdeční chirurgie s jistotou postupuje kupředu a indikátorem toho je rostoucí procento nízkotraumatických, high-tech manipulací, které vám umožňují zbavit se patologie srdce a krevních cév s minimálním zásahem a dopadem na Lidské tělo. Co jsou to minimálně invazivní intervence? Tento chirurgické operace, prováděné zavedením nástrojů nebo speciálních zařízení, prostřednictvím mini-přístupů - 3-4 cm řezy nebo zcela bez řezů: při endoskopických operacích jsou řezy nahrazeny punkcemi.
Při provádění minimálně invazivních manipulací může cesta k srdci a cévám ležet například přes femorální cévy - tyto operace se nazývají endovaskulární, provádějí se pod rentgenovou kontrolou. Odstranění vrozených vývojových vad, protetické srdeční chlopně, všechny operace na cévách (od odstranění krevní sraženiny po expanzi lumen) – všechny tyto zákroky lze provádět pomocí minimálně invazivních technologií. V moderní kardiochirurgii je na ně kladen důraz, protože nízké riziko komplikací, minimální dopad na organismus jsou těmi obrovskými přednostmi, které pacienti ocení doslova na operačním stole.

Anestezie při endoskopických výkonech není nutná, postačí pouze znecitlivění místa vpichu. Rekonvalescence po operaci srdce provedené minimálně invazivní technikou je desetkrát rychlejší. Takové metody jsou nepostradatelné i v diagnostice - koronarografie, metoda vyšetření srdečních cév zavedením kontrastu a následnou rentgenovou kontrolou. Paralelně s diagnózou dle indikací může kardiochirurg provádět i terapeutické manipulace na cévách - instalace stentu, balónková dilatace do zúžené cévy.
A diagnostika a léčba punkcí na stehenní tepně? Není to zázrak? Takové zázraky pro kardiochirurgy se stávají rutinou. Přínos endovaskulárních metod léčby je neocenitelný i v případech, kdy je ohrožení života pacienta zvláště akutní a počítají se minuty. Jedná se o situace akutního koronárního syndromu, tromboembolie, aneuryzmatu. V mnoha případech může dostupnost potřebného vybavení a kvalifikovaného personálu zachránit životy pacientů.
4 Kdy je indikována operace?

O indikaci operace a určení typu chirurgického zákroku na srdci a cévách rozhoduje zkušený kardiochirurg nebo rada lékařů. Lékař může učinit závěr po důkladném vyšetření, seznámení s historií vývoje onemocnění, sledováním pacienta. Lékař musí velmi dobře znát příčiny onemocnění: jak dlouho pacient trpí srdeční patologií, jaké léky užívá, jaké chronická onemocnění má, když se cítil hůř... Po zhodnocení všech pro a proti učiní lékař verdikt: zda operovat či ne. Pokud se situace vyvine podle výše uvedeného schématu, pak máme co do činění s plánovanou kardiochirurgickou operací.
Zobrazuje se následujícím lidem:
- nedostatečný účinek adekvátní lékové terapie;
- rychle progresivní zhoršování pohody na pozadí probíhající léčby pilulkami a injekcemi;
- těžké arytmie, angina pectoris, kardiomyopatie, vrozené a získané srdeční vady vyžadující korekci.
Jsou ale situace, kdy není čas na úvahy, zpochybňování a rozbor anamnézy. Hovoříme o život ohrožujících stavech – odlomila se krevní sraženina, exfoliovalo aneuryzma, došlo k infarktu. Když čas uplyne několik minut, provede se nouzová srdeční operace. Urgentně lze provést stentování, bypass koronární tepny, trombektomii Koronární tepny, radiofrekvenční ablace.
5 Zvažte nejběžnější typy srdečních operací

- CABG - bypass koronární tepny "na sluch" u mnohých, pravděpodobně proto, že se provádí pro ischemickou chorobu srdeční, která je v populaci extrémně běžná. CABG lze provádět otevřenou i zavřenou, provádějí se i kombinované techniky s endoskopickými inkluzemi. Podstatou operace je vytvoření obtokových cest průtoku krve cévami srdce, obnovení normálního prokrvení myokardu, což vede k lepšímu zásobení srdečního svalu kyslíkem.
- RFA - radiofrekvenční ablace. Tento typ chirurgické intervence se používá k odstranění přetrvávajících arytmií, když medikamentózní terapie je bezmocný v boji proti arytmiím. Jedná se o minimálně invazivní zákrok, který se provádí v lokální anestezii, přes femorální nebo podklíčkovou žílu je zaveden speciální vodič, který přivádí elektrodu do ohniska patologických vzruchů v srdci, proud protékající elektrodou do patologické zaměření, zničí to. A nepřítomnost ohniska patologických impulsů znamená nepřítomnost arytmie. 12 hodin po manipulaci je již pacientovi umožněno vstát.
- Protetické nebo plastové srdeční chlopně. Protetika znamená kompletní výměnu chlopně, protéza může být mechanická nebo biologická. A plast znamená odstranění vad v "nativním" ventilu nebo ventilovém aparátu. Pro tyto zákroky existují určité indikace, které jsou kardiochirurgům jasně známy.
- Instalace kardiostimulátoru. Srdeční arytmie, těžká bradykardie mohou být indikací k instalaci, která díky moderní technologie lze provést i endoskopicky.
Operace srdce se využívá pouze v případech, kdy se ostatní metody kardiologické léčby vyčerpaly a již nejsou schopny zlepšit stav pacienta. Operace, která se používá jako poslední možnost, může zachránit pacienta, který je na pokraji smrti, ale rizika selhání jsou obvykle velmi vysoká. Kardiochirurgie jde v posledních desetiletích kupředu mílovými kroky, ale kardiochirurgie stále patří k nejsložitějším léčebným postupům. Jejich provedení lze svěřit pouze odbornému chirurgovi, ale i v tomto případě musí být pacient připraven na problémy a komplikace, které z toho plynou. Dokud se stav nezhorší a nenastane smrt.
Operační metody
- uzavřené provozy. Jedná se o chirurgický zákrok s použitím speciálního vybavení. Srdce samotné není při takových operacích přímo ovlivněno; všechny manipulace se provádějí s velkými tepnami v perikardiální zóně. Tato metoda se používá jako primární a zpravidla se následně uplatňují vážnější metody ovlivnění srdečního svalu.
- Minimálně invazivní operace. V jejich procesu je pacientovi proveden malý řez v oblasti hrudníku, který umožňuje chirurgům získat přístup do perikardiální oblasti. Nejčastěji se tato metoda používá při instalaci kardiostimulátorů a umožňuje úspěšně provádět operace pomocí robotů. Takzvaná minimálně invazivní technika kombinuje kardiochirurgii s koronarografií.
- Otevřená operace srdce. Znamenají rozsáhlé otevření hrudníku operovaného a jeho napojení na přístroj srdce-plíce (AIC). Během operace je pacientovo srdce na chvíli zastaveno. To se provádí tak, aby specialisté mohli rychle manipulovat se srdečním svalem v jeho klidovém stavu. Pomocí systému „srdce-plíce“ jsou dnes chirurgové schopni provádět operace jakékoli složitosti. Srdeční procedury otevřený typ trvají několik hodin a jsou považovány za jedny z nejpracnějších a nejsložitějších.
- Otevřené operace na tlukoucím srdci. Používají se v případech, kdy zdravotní stav pacienta neumožňuje zahájit proces kardiopulmonálního bypassu pomocí AIC. S určitými patologiemi u člověka během srdeční zástavy začnou plíce bobtnat a zvyšuje se pravděpodobnost mrtvice. Aby se tomu zabránilo, specialisté provádějí operaci na tlukoucím srdci, přičemž omezují průtok krve pouze v oblasti koronární tepny. Rizika nepříznivých výsledků u takových postupů jsou mnohem vyšší, ale mohou zachránit život pacientům, jejichž oběhový systém je v zanedbaném stavu.
Indikace
Důvody, proč se kardiologové mohou jednoznačně rozhodnout pro provedení kardiochirurgické operace, jsou:
- ischemická choroba a její následky (infarkt);
- vrozené nebo získané srdeční onemocnění;
- porušení srdečního rytmu (chronické).
Nejběžnější chirurgická intervence se používá v případech s progresivní ischemická choroba srdce. Hromadění cholesterolu na stěnách perikardiálních cév vede ke snížení propustnosti krve v této oblasti. V určitém okamžiku může odloučený cholesterolový plak ucpat úzký prostor, což povede k infarktu myokardu. Operace je v tomto případě jedinou možností, jak zachránit život pacienta, ale bohužel šance na její úspěch není tak velká.
U pacienta po infarktu se může vyvinout aneuryzma srdce – vakovitý útvar na srdečním svalu. Postupem času se v něm začne hromadit přebytečná cirkulující krev, což vede k nedostatečnému zásobení krve některými orgány a tkáněmi. Krevní sraženiny vytvořené v takovém "sáčku" se mohou dostat do tepny a vést k mrtvici. S touto patologií je možné bojovat pouze chirurgicky: žádné léky nebudou moci pacientovi pomoci.
Typy operací
- Koronární bypass. Používá se u ischemické choroby srdeční a předpokládá spojení aorty a koronární cévy speciálním zkratem (shunty). To přispívá k vytvoření zdravé tepny, která bude následně schopna zásobovat myokard kyslíkem a obcházet postiženou oblast. Podle stadia onemocnění mohou specialisté použít jeden nebo více shuntů (maximálně tři). Během operace je pacient napojen na přístroj srdce-plíce a jeho srdce je zastaveno. Po otevření hrudníku chirurgové manipulují se zkraty, dočasně blokují aortu a ochlazují oblast srdce. studená voda. Procedura obvykle trvá tři až čtyři hodiny. Poté je pacient odpojen od AIC a je mu poskytnut čas na primární rehabilitaci. Instalované bočníky v nepřítomnosti odmítnutí z těla mohou trvat 12-14 let.
- Bypass cévní bypass. Spočívá v implantaci miniaturních implantátů do koronárních cév za ucpáním. Při operaci je konec zkratu přišit k aortě. Obecně je proces velmi podobný aortokoronárnímu bypassu, ale zabere mnohem více času kvůli propracovanosti práce. Na konci operace se hrudník operovaného dočasně upevní speciálním drátem a pomocí drenáže se odstraní přebytečná krev.
- Angioplastické stentování. Začíná zavedením kompaktního katétru do žíly (obvykle pomocí nejtlustší žíly na noze pacienta). Katétr se dostane do oblasti srdce a v určitém bodě odborníci nafouknou mikroskopický balónek namontovaný na jednom z jeho konců. Tlakové zařízení fixuje rám v postižené nádobě, což následně zabraňuje zúžení jejích stěn na kritickou úroveň. Poté je katétr z těla odstraněn stejným způsobem, přičemž se proces sleduje pomocí fluorografu.
- Výměna srdeční chlopně. Lze ji provádět jak otevřenou cestou, tak s využitím minimálně invazivní chirurgie. Pacientovi se provede řez v hrudníku a dočasně se připojí k systému umělého zásobování krví. Chirurgové poté odstraní přirozenou chlopeň a nahradí ji implantátem. Úroveň moderní medicína umožňuje provádět takové operace bez velkého rizika pro život pacienta. Po operaci však místo řezu zanechá jizvu na celý život. Ve stáří se může projevit bolestí a nepohodlím v oblasti hrudníku.
- Instalace protéz a implantátů. Donedávna mohli chirurgové používat pouze umělé protézy z kovu a plastu. Takové implantáty mohou vydržet i více než deset let, ale po operaci se pacient stává celoživotně závislým na antikoagulanciích. Musel pravidelně užívat léky na ředění krve, aby se zabránilo tvorbě krevních sraženin v oblasti protézy. Dnes existuje alternativní metoda boj proti srdečním chorobám - instalace biologických implantátů. Stojí řádově více než jejich umělí předchůdci, ale zároveň slouží mnohem déle (více než dvacet let) a nevyžadují, aby pacient užíval antikoagulancia. V obou případech musí být pacient připraven na druhou operaci, protože protézy často nevydrží tak dlouho, jak je popsáno v návodu.
- Transplantace srdce. Používá se pouze v nejextrémnějších případech, pokud se všechny ostatní metody chirurgické intervence vyčerpaly. Pacientovo „nativní“ srdce je zcela odstraněno a nahrazeno dárcovským orgánem nebo umělým zařízením. Bohužel taková operace může prodloužit život člověka maximálně o pět let, poté nastává fatální konec. Transplantace tohoto druhu je navíc velmi nákladná a extrémně obtížná kvůli nedostatku dárcovského materiálu.
Rehabilitace po operaci
Po operaci srdce čeká pacienta dlouhý proces rekonvalescence bez možnosti opustit oddělení. Několik dní má zakázáno vstát z postele a celou tu dobu je nucen zůstat na jednotce intenzivní péče. Důležitou roli hraje dieta, kterou ošetřující lékař pacientovi individuálně naordinuje. Zpočátku může spočívat v konzumaci pouze lehkých cereálií a vývaru, ale pár dní po operaci lze jídelníček výrazně rozšířit. Takže po operaci srdce, již třetí nebo čtvrtý den, může strava pacienta, který je do této doby zpravidla převezen do nemocnice, obsahovat následující produkty:
- Kaše z hrubých obilovin (ječmen, ječmen, neleštěná rýže).
- Některé mléčné výrobky (beztučný tvaroh, sýr s obsahem tuku nejvýše 20 %).
- Zelenina a ovoce (čerstvé i pečené, v páře, ve formě salátů).
- Maso (vařené nebo dušené kuře, králík, krůtí).
- Ryby (sleď, losos, huňáček, sleď, tuňák, halibut atd.).
- Různé polévky (nejlépe obyčejné a s minimální částka Tlustý).
Často může být dieta předepsána pacientovi čistě individuálně. V tomto případě bude mít se svolením lékaře občas příležitost dopřát si hovězí a vepřové maso (výhradně vařené) a také speciálně upravené řízky. Je třeba poznamenat, že jakákoli dieta předepsaná po operaci srdce vylučuje ze stravy všechny druhy uzenin. V žádném případě byste také neměli jíst jaterní masné výrobky všeho druhu, včetně uzenin. Pokud pacient netrpí cukrovka, dieta může dobře zahrnovat nápoje, jako je horká čokoláda a kakao, nemluvě o čaji. Měli byste se zdržet pití kávy.
Předepsaná dieta by se měla dodržovat zpravidla po dobu několika týdnů až měsíců. V této době je pacient po operaci srdce zpravidla stále v nemocnici a není obtížné kontrolovat jeho stravu. Mnoho pacientů však po návratu domů zapomíná na takovou věc, jako je dieta, což často vede ke zhoršení jejich zdravotního stavu. Odborníci znovu připomínají, že onemocnění srdce je neslučitelné s alkoholem, tabákem a z větší části produkty. Dieta v tomto případě není rozmarem lékařů, ale zárukou úspěšné rehabilitace po operaci. Zanedbávat to znamená ohrozit vlastní život.
Kéž Bůh dá každému žít dlouhý život, aby se chirurgův skalpel nikdy nedotkl jeho srdce. Ne vždy však lze kardiochirurgický výkon nahradit terapií.
Kdy je nutná operace?
- Když konzervativní terapie nedává požadovaný výsledek.
- Kdy se i přes veškerou probíhající léčbu stav pacienta nadále zhoršuje.
- Když jsou závažné vrozené srdeční vady, těžká arytmie, kardiomyopatie.
Z naléhavosti jsou kardiochirurgické operace nouzové a plánované.
- Mimořádné události se provádějí v případě vážného ohrožení života člověka. K tomu dochází, když dojde k infarktu myokardu, náhle se odlomí krevní sraženina nebo začne disekce aorty. Netolerují odklad operace při poranění srdce. Následky zpoždění jsou vážné.
- Plánované jsou prováděny v souladu s vypracovaným plánem nápravy zdravotního stavu pacienta. Termín operace může být dle okolností posunut. Například: při nachlazení, aby nedošlo k dodatečnému zatížení srdce, nebo když tlak náhle poklesl.
Chirurgická intervence se liší technikou provedení. Existují takové typy srdečních operací:
- s otevřením hrudníku;
- bez otevření hrudníku.
Operace otevírání hrudníku
Tento typ operace se používá v těžké případy kdy je vyžadována úplná dostupnost srdce během operace.
Otevření hrudníku se provádí s těmito patologiemi:
- Fallotova tetralogie (takzvaná vrozená srdeční choroba se čtyřmi závažnými porušeními anatomické struktury);
- závažné anomálie intrakardiálních přepážek, chlopní, aorty a koronárních tepen;
- srdeční nádory.
Pacient přichází do nemocnice den před operací. Projde kontrolou, dá písemný souhlas. Nezapomeňte se umýt antibakteriálním mýdlem a oholit si vlasy. Kde si holíte chloupky na těle? Vlasy budou oholeny v místě navrhovaného řezu. Pokud se chystáte na operaci koronárního bypassu, budete si muset oholit nohy a třísla. V případě náhrady srdeční chlopně je nutné oholit chloupky v podbřišku a v oblasti třísel.
Operace se provádí v celkové anestezii. Pro získání přístupu k srdci chirurg otevře hrudník operované osoby. Pacient je napojen na umělou plicní ventilaci, srdce se na chvíli zastaví a s orgánem se provádějí chirurgické manipulace.
Jak dlouho operace trvá, závisí na závažnosti patologie. V průměru několik hodin.
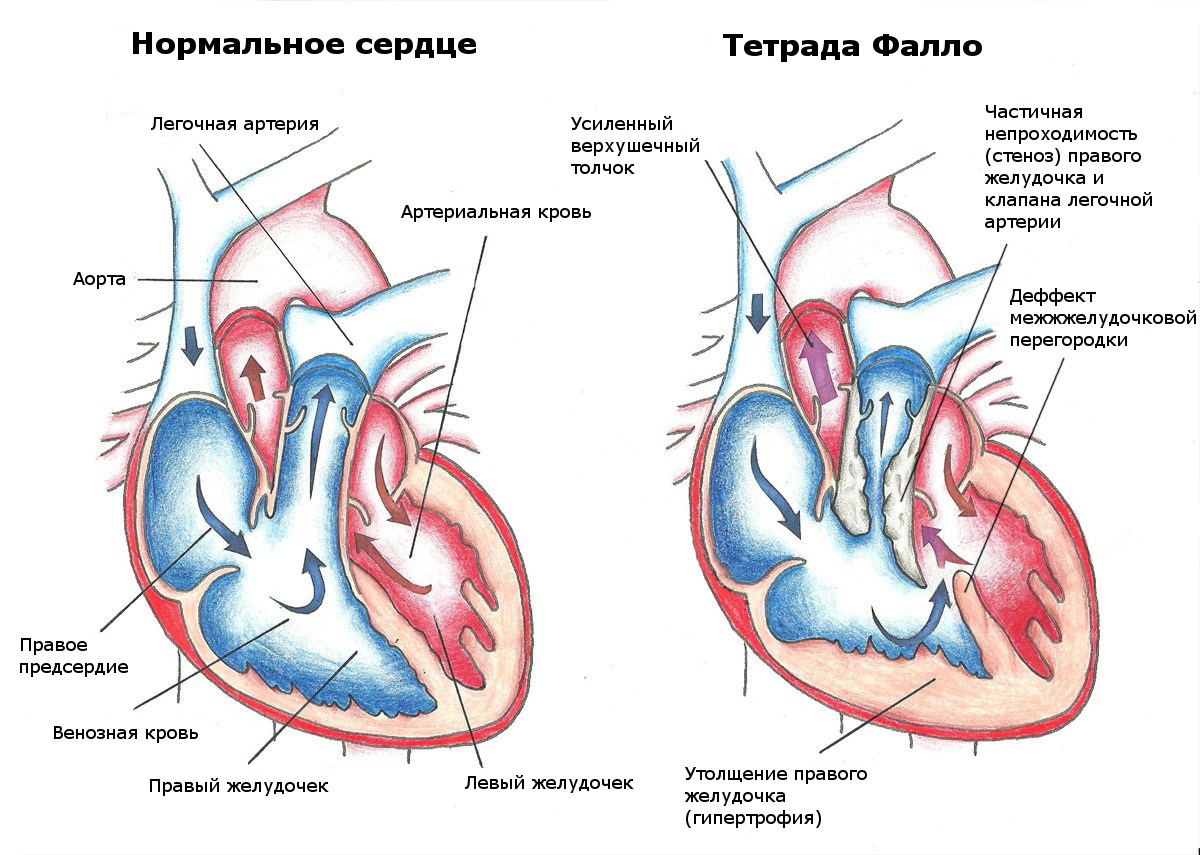 Fallotova tetralogie
Fallotova tetralogie Otevřená operace srdce má dvě výhody.
- Chirurg má plný přístup k pacientovu srdci.
- Takový chirurgický zákrok je možný bez nejmodernějšího lékařského vybavení.
Existují však také významné nevýhody.
- Operační manipulace se srdcem trvají několik hodin, což vede k únavě operačního týmu, při operaci je vyšší pravděpodobnost chybného zásahu.
- Otevření hrudníku je plné různých zranění.
- Po operaci srdce je patrná jizva.
- Nejsou vyloučeny různé komplikace:
- infarkt myokardu,
- tromboembolismus,
- krvácející,
- infekce;
- kóma po operaci.
- Je nutná dlouhá rekonvalescence se značnými omezeními v činnosti pacienta.
Ve většině případů, kdy se operace provádí s otevřením hrudníku, je invalidita dána po operaci srdce, jako po infarktu.
Jaké operace a za jakých patologií se na otevřeném srdci provádějí?
Patologie koronárních tepen
Koronární bypass se provádí v případě závažných aterosklerotických lézí koronárních tepen, které vedly k těžké formě ischemické choroby srdeční. Podstatou shuntu je vytvoření bypassu pro průtok krve do srdce pomocí shuntu, k čemuž slouží tepna nebo žíla odebraná pacientovi. Například: bypass mamární koronární arterie (MCB) se provádí pomocí vnitřní mamární (mamární) artérie.
 Operace Ross
Operace Ross Vady srdečních chlopní
V těchto dnech, ventily vyrobené z biologický materiál trpěliví.
- Rossova operace zahrnuje použití vlastních plicní tepna pacient s chlopenním aparátem k náhradě patologicky změněné aortální chlopně. Implantát se umístí na místo plicní chlopně. Odstraňuje komplikace spojené s odmítnutím chlopně z cizího materiálu. Vyrobeno pro dospělé i děti.
- Operace Ozaki zahrnuje použití pacientovy vlastní tkáně. Pouze v tomto případě se náhrada aortální chlopně provádí chlopní vyrobenou z perikardu pacienta. Komplikace s odmítnutím ventilu nejsou pozorovány ze stejného důvodu.
Operace bypassu srdce je nejčastěji prováděná operace srdce u dospělých pacientů. Lékaři doporučují operaci srdečního bypassu, když se cévy, které přivádějí krev do srdečního svalu, částečně ucpou.
Operace bypassu srdce je složitý postup, který vyžaduje seriózní přípravu a dlouhou dobu rekonvalescence. Někdy pacienti vyžadují naléhavou operaci, ale ve většině případů je plánována operace bypassu.
Bypass je relativně bezpečný a účinný postup, který snižuje riziko infarkt a smrt. Po operaci mohou ustoupit i příznaky ischemické choroby srdeční, jako např.
Srdeční bypass snižuje riziko infarktu a smrti
Lékaři mají obvykle k dispozici řadu terapeutických nástrojů k odblokování nebo rozšíření cév. Pokud se koronární onemocnění neléčí, může vést k infarktu nebo dokonce smrti.
Pokud je to možné, lékaři se nejprve snaží opravit zablokované tepny pomocí léků a méně invazivních postupů, jako jsou stenty.
Pokud tyto možnosti nedávají požadovaný účinek nebo z nějakého důvodu nejsou pro pacienta vhodné, může se chirurg rozhodnout provést bypass srdce.
Operace bypassu srdce je jedním z nejúčinnějších nástrojů v boji proti ucpaným tepnám a problémům spojeným s tímto stavem.
V lékařství se operace bypassu srdce nazývá bypass koronární artérie (CABG).
CABG zahrnuje odstranění krevní cévy z hrudníku, paží nebo nohou a její použití k vytvoření bypassu (shuntu) kolem částečně zablokované oblasti. To umožňuje, aby se krev dostala do srdce pomocným kanálem.
Během jedné operace může chirurg obejít více než jednu tepnu. V rámci dvojitého bypassu vytváří bypass pro dvě tepny, v trojitém bypassu - pro tři. Pacient si také může nainstalovat čtyři bočníky a nejobtížnější je operace, při které lékaři instalují bočníky pro všech pět velké tepny které krmí srdce krví.
Odstranění cévy z jiné části těla obvykle významně neovlivní průtok krve v této oblasti.
Typy bypassu
Operace bypassu srdce je obvykle operace otevřeného srdce, což znamená, že chirurg musí otevřít hrudník, aby dosáhl srdce.
Chirurg může také provést operaci na bijícím a nepracujícím srdci.
- Operace tlukoucího srdce se provádí s podporou přístroje, který zajišťuje krevní oběh a dýchání v těle. Toto zařízení umožňuje lékařům zastavit srdce, což výrazně zjednodušuje operaci.
- Operace zlomeného srdce provádí se, když srdce bije a přístroj srdce-plíce se nepoužívá.
V některých případech mohou chirurgové provést bypass srdce i bez otevření hrudníku.
Rizika rozvoje potenciálních komplikací po operaci srdečního bypassu se liší pacient od pacienta. Lékař je schopen určit, který způsob léčby bude pro konkrétního člověka optimální.
Co je třeba očekávat před operací?

Během operace potřebné tekutiny a léky bude vstříknut do pacientova těla intravenózně
Před provedením bypassu srdce musí člověk:
- do tří dnů před operací se zdržet užívání jakýchkoli léků obsahujících aspirin;
- okamžitě přestat kouřit, protože kouření vede k tvorbě hlenu v plicích, což ztěžuje proces zotavení;
- domluvit se s blízkou osobou na pooperační péči po návratu z nemocnice domů;
- v noci před operací odmítnout jíst a pít po půlnoci;
- přísně dodržujte veškeré pokyny ošetřujícího lékaře nebo ostatních členů lékařského týmu.
Lidé mohou také darovat svou krev předem pro použití během chirurgického zákroku.
Pokud pacient podstupuje plánovaný bypass srdce, bude mít možnost předem konzultovat postup se svým lékařem. Lékaři a případně další specialisté poskytnou veškeré informace, nastaví čas příjezdu do nemocnice a pomohou s přípravou potřebných dokumentů.
U mnoha pacientů lékaři před provedením bypassu srdce provádějí diagnostické testy, jako je elektrokardiogram (EKG), rentgen hrudníku a krevní testy.
Před operací zavede sestra pacientovi jehlu do žíly na paži. To umožní podávání léků a tekutin podle potřeby.
Člen lékařského týmu si také může vybrat oblast těla, kde chirurg provede řezy.
Bezprostředně před operací lékaři vstříknou do těla léky, které zajistí pacientovi hluboký spánek až do konce operace.
Doba potřebná pro operaci srdečního bypassu se může lišit, ale operace obvykle trvá 3 až 6 hodin.
Šance na úspěch
Operace bypassu srdce je vážná, ale relativně bezpečná operace.
Chirurgové každoročně provedou desítky tisíc operací bypassu a pacienti, kteří takové zákroky podstoupí, nacházejí úlevu od symptomů bez nutnosti dlouhodobé medikace. léky jiné než aspirin.
Čím závažnější je srdeční onemocnění, tím vyšší je riziko rozvoje závažných komplikací. Úmrtnost je však nízká – podle vědeckého přehledu publikovaného australskými lékaři v roce 2006 umírá na následky operace pouze 2–3 % pacientů podstupujících operaci srdečního bypassu.
Doba rekonvalescence

Po srdečním bypassu stráví pacienti v nemocnici obvykle asi týden.
Když se pacient po operaci probudí, najde v krku hadičku, která mu pomáhá dýchat. Tato trubice může být nepohodlná, ale její použití je nezbytným opatřením. Lékaři ji obvykle odstraní asi po 24 hodinách.
Po operaci srdečního bypassu stráví pacienti v nemocnici v průměru asi týden. Často pociťují bolestivost a noční pocení, které není nebezpečné a je normální. vedlejší efekty operace. Existuje šance, že nějaká tekutina zůstane v plicích, takže pacienti mohou pociťovat silný kašel.
Lidé obvykle začnou jíst a pohybovat se krátce po odstranění dýchací trubice.
Mezi běžné pooperační léky patří skupina léků nazývaných inhibitory agregace krevních destiček. Pomáhají předcházet krevním sraženinám.
Jak se změní život po operaci?
Komplikace po operaci bypassu jsou možné, ale jsou vzácné. Každopádně ve většině případů se kvalita života pacientů brzy po operaci zlepší.
Zlepšení zahrnují úlevu od bolesti na hrudi a dalších příznaků spojených s ucpanými koronárními tepnami.
Mnohem důležitější je však fakt, že operace srdečního bypassu výrazně snižuje riziko infarktu a úmrtí pacientů.
S největší pravděpodobností po operaci bude muset pacient po zbytek života denně užívat aspirin.
vyhlídky
Onemocnění srdce zůstává jedním z hlavních lékařských problémů dnešního lidstva. Lékaři mají k léčbě těchto stavů širokou škálu terapeutických nástrojů. Operace bypassu srdce se každý rok stává nejlepší volbou pro desítky tisíc lidí s ucpanými tepnami.
Bypass je bezpečný a účinný zákrok, po kterém se pacienti ve většině případů vrátí ke kvalitě života, kterou měli před rozvojem srdečních potíží.