Vaginozes sekas. Kā ārstēt bakteriālo vaginozi: svecītes, tabletes vai citas zāles.
Daudzām sievietēm vismaz reizi dzīvē ir jāsaskaras ar "bakvaginozes" diagnozi. Kas tas ir? Šis nosaukums ir dots noteiktam maksts iekaisuma veidam, ko izraisa pārmērīgs baktēriju daudzums. Mikroorganismi paši par sevi briesmas nerada; viņi vienmēr dzīvo makstī un veic noderīgas funkcijas. Tomēr to normālā daudzuma pārsniegšana izraisa mikrofloras dabiskā līdzsvara pārkāpumu un pēc tam baktēriju vaginozi.
Biežāk šī patoloģija atklāt, lai gan nelīdzsvarotību var diagnosticēt ikvienam. Pārkāpuma cēloņi zinātnei joprojām nav zināmi; var atšķirt tikai dažus - piemēram, neaizsargāts dzimumakts vai bieža dušošana. Dažas zāles var izraisīt arī bakteriālu vaginozi.
Simptomi
Visu vecumu sievietēm slimība izpaužas vienādi. Sazinieties ar savu ginekologu, ja jūs uztrauc:
- ūdeņaini pelēks, balts vai vagināls;
- nepatīkama ("zivju") smaka no maksts;
- nieze cirkšņos;
- dedzinoša sajūta urinēšanas laikā.
Dažos gadījumos bakteriālā vaginoze ir asimptomātiska.
Kad apmeklēt ārstu
Pierakstīties uz konsultāciju klīnikā vai medicīnas centrs, Ja:
- Maksts izdalījumi izskatās jauni vai neparasti, ir slikta smaka vai kopā ar drudzi. Ginekologs palīdzēs noteikt cēloni un diagnosticēt slimību pēc pazīmēm un simptomiem.
- Jūs jau esat ārstējis maksts infekcijas, taču šoreiz izdalījumiem ir cita krāsa un konsistence.
- Jums ir bijušas seksuālas attiecības ar vairākiem partneriem vai nesen esat mainījis partnerus. Dažreiz seksuāli transmisīvo slimību simptomi ir līdzīgi bakteriālas vaginozes simptomiem.
- Jūs pats mēģinājāt ārstēt rauga infekciju ar bezrecepšu medikamentiem, taču rezultāts bija bakteriāla vaginoze, kas nepāriet.
Cēloņi
Iekaisuma process maksts sākas vairāku veidu baktēriju, kas tajā dzīvo, pārmērīgas augšanas rezultātā sievietes ķermenis. Normālā mikrofloras stāvoklī labvēlīgo laktobacillu skaits pārsniedz "kaitīgos" mikroorganismus (anaerobus). Bet, ja ir vairāk anaerobu, dabiskais līdzsvars tiek izjaukts un noved pie slimības, ko sauc par "bacvaginozi". Kas tas ir par negadījumu vai paraugs, ko rada personīgās higiēnas neievērošana? Diemžēl medicīna vēl nevar sniegt viennozīmīgu atbildi uz šo jautājumu.
Riska faktori
Pastāv apstākļi, kas palielina patoloģijas attīstības risku. Tie ietver:
- Bieža seksuālo partneru maiņa vai attiecības ar jaunu seksuālo partneri. Ārsti līdz galam neizprot attiecības starp seksuālo aktivitāti un bakteriālo vaginozi, taču biežāk slimība tiek diagnosticēta sievietēm, kuras uzsākušas attiecības ar jaunu vīrieti. Vēl lielāks risks ir netradicionālas seksuālās orientācijas pārstāvjiem.
- Douching. Maksts skalošanas prakse ar ūdeni vai mazgāšanas līdzeklis(douching) izjauc maksts dabisko līdzsvaru. Tas var izraisīt anaerobo baktēriju augšanu, kas, savukārt, apdraud patoloģijas attīstību. Tā kā maksts pašattīrās, skalošana nav nepieciešama.
- Laktobacillu trūkums kā ķermeņa individuāla iezīme. Dažreiz pilnīgi veselas sievietes kuri nemaina dzimumpartnerus un nemazgājas, tiek konstatēta bakvaginoze. Kas tā par nelaimi un kāpēc tā attīstās, šķiet, no nulles? Faktiski ir gadījumi, kad sievietes maksts dabiski nespēj ražot pietiekami daudz laktobacillu. "Labo" mikroorganismu trūkums galu galā noved pie nepatīkamu simptomu parādīšanās.
Komplikācijas
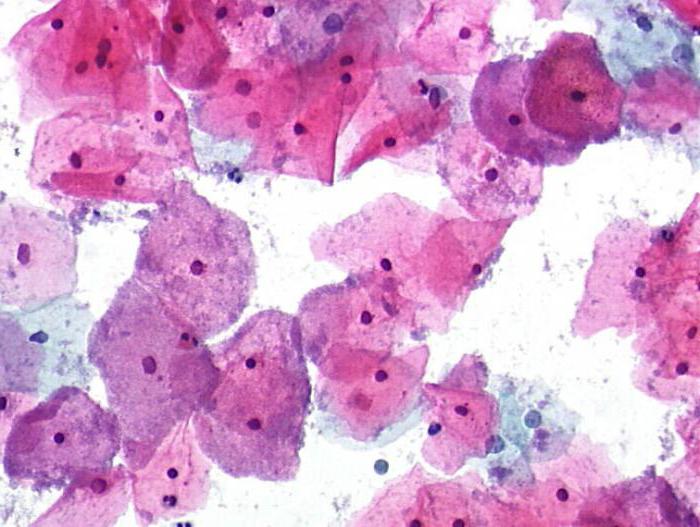
Parasti šis iekaisuma process nerada komplikācijas. IN reti gadījumi tiek atzīmēti:
- priekšlaicīgas dzemdības. Bacvaginosis grūtniecības laikā var izraisīt priekšlaicīgas dzemdības un bērna piedzimšanu ar zemi rādītāji svars un augums.
- Infekcijas slimības, seksuāli transmisīvās slimības. Ja sieviete neveic nekādus pasākumus, lai atvieglotu savu stāvokli, viņas ķermenis kļūst neaizsargātāks pret HIV, herpes simplex vīrusu, hlamīdiju un gonoreju. Ja pacientam ir HIV, tas palielina vīrusa pārnešanas risku partnerim.
- Infekcijas risks pēc ķirurģiska operācija. Neārstēta slimība palielina pēcoperācijas infekcijas risku pēc tādām procedūrām kā dzemdes noņemšana vai dzemdes dobuma paplašināšana un kiretāža.
- Iegurņa orgānu iekaisuma slimības. Bacvaginoze, kuras cēloņi ir palikuši noslēpums, dažos gadījumos izraisa iekaisuma procesi iegurnī (parasti cieš dzemde un olvadi), kas, savukārt, var izraisīt neauglību.
Diagnostika
Lai veiktu precīzu diagnozi, ārsts:
- Uzdodiet jautājumus par savu slimības vēsturi. Speciālists jautās, vai jums iepriekš ir bijusi maksts infekcija vai seksuāli transmisīva slimība.
- Šīs pārbaudes laikā ārsts pārbauda maksts infekcijas pazīmes un ievieto divus pirkstus, vienlaikus nospiežot vēdera dobums ar otru roku, lai pārbaudītu, vai iegurņa orgāni ir veseli.
- Paņems paraugu maksts izdalījumi analīzei (uztriepe). Šo procedūru veic, lai noteiktu anaerobo baktēriju pārpalikumu maksts mikroflorā. Speciālists mikroskopā pārbaudīs izdalīšanos, meklējot "pavedienu šūnas" - maksts šūnas, kas pārklātas ar stieņveida mikrobiem.
- Pārbaudiet pH līmeni maksts. Maksts skābumu pārbauda, ievietojot tajā īpašu testa strēmeli. Ja pH sasniedz 4,5 vai augstāku, ārsts diagnosticē bakteriālo vaginozi (foto).
Ārstēšana

Lietojiet tikai tās zāles, kuras Jums nozīmējis Jūsu ginekologs. Maksts iekaisuma procesa ārstēšanai parasti izmanto:
- Metronidazols. Šīs zāles ir ērtas ar to, ka tās tiek ražotas tabletēs - jūs varat vienkārši dzert tabletes ar ūdeni. Tas ir pieejams arī kā lokāls gēls, kura nelielu daudzumu ievieto makstī. Izvairīties blakus efekti no tablešu lietošanas (tās var izpausties kā gremošanas traucējumi, sāpes vēderā vai slikta dūša), terapijas laikā izvairieties no alkohola lietošanas. Vēlams arī atturēties no alkohola lietošanas dienas laikā pēc ārstēšanas kursa pabeigšanas.
- Klindamicīns. Šis līdzeklis ir pieejams maksts krēma veidā. Jāpatur prātā, ka šīm zālēm ir destruktīva ietekme uz lateksa prezervatīviem - gan ārstēšanas laikā, gan vismaz trīs dienas pēc terapijas beigām.
- Tinidazols. Šīs zāles ir tablešu veidā, un tām ir līdzīgas īpašības kā metronidazolam, kas ir visizplatītākais medikaments, ko lieto bakteriālās vaginozes ārstēšanai. Ko tas nozīmē? Ievērojiet lietošanas instrukciju un atcerieties, ka tinidazola lietošanas laikā nedrīkst lietot arī alkoholu.
Ja inficēta pacienta seksuālais partneris ir vīrietis, viņam parasti nav nepieciešama ārstēšana. Citādi ir ar netradicionālas seksuālās orientācijas pārstāvjiem; viņiem ieteicams iet diagnostikas izmeklējumi un, ja tiek atklāts iekaisums, sāciet terapijas kursu. Savlaicīga ārstēšana ir īpaši svarīga grūtniecēm, jo bakteriālā vaginoze var izraisīt priekšlaicīgas dzemdības.
Pieņemt medikamentiem vai lietojiet krēmu vai želeju stingri ginekologa norādītajā periodā, pat ja simptomi izzūd agrāk. Priekšlaicīga terapijas pārtraukšana var palielināt recidīva risku.
recidīvs

Pat ja precīzi no ārsta uzzinājāt, kā ārstēt bakteriālo vaginozi, un stingri ievērojāt viņa ieteikumus, slimība var atkārtoties pēc trim mēnešiem līdz gadam. Pašlaik tiek veikti pētījumi, lai novērstu atkārtotu maksts iekaisumu. Noteikti konsultējieties ar ārstu, ja atkal parādās infekcijas simptomi; Jums var nozīmēt papildus metronidazola kursu.
Pastāv zinātniski nepamatots, bet plaši izplatīts uzskats, ka ēšana ar laktobacilliem bagātu pārtiku palīdz atjaunot dabisko līdzsvaru.Šī viedokļa piekritēji iesaka sievietēm, kuras cieš no bakteriālās vaginozes recidīviem, ikdienas uzturā vairāk dabīgā jogurta un citu probiotikas saturošu produktu. Lai arī šim pieņēmumam varētu būt racionāls pamats, zinātnieki pagaidām nevar sniegt viennozīmīgu atbildi uz jautājumu par izmaiņu ēdienkartē lietderību.
Profilakse
Bez šaubām, labāk ir nevis ārstēt, bet gan novērst bakteriālo vaginozi. Atsauksmes par īpašiem instrumentiem intīmā higiēna palīdzēt izdarīt pareizo izvēli – iegādājieties maigas šķidrās ziepes bez smaržas un tamponus vai spilventiņus bez smaržas.
Nav ieteicams ķerties pie dušas, jo maksts nav nepieciešama īpaša tīrīšana - pietiek ar vannu vai pazīstamu dušu. Bieža skalošana izjauc maksts mikrofloras līdzsvaru un palielina attīstības risku infekcijas slimības. Turklāt apzināta maksts "tīrīšana" nepalīdzēs nomierināt jau iesākto iekaisuma procesu.
Izvairieties no inficēšanās ar seksuāli transmisīvām infekcijām. Lietojiet vīriešu lateksa prezervatīvus, ierobežojiet seksuālo partneru skaitu vai īslaicīgi atturieties no seksuālās aktivitātes, lai samazinātu risku saslimt ar seksuāli transmisīvām slimībām.
Kas tas ir - bakteriālo vaginozi sauc arī par maksts gardnerellozi vai disbakteriozi (disbiozi), ko izraisa infekciozs neiekaisīgs sindroms, ko izraisa strauja laktofloras samazināšanās vai neesamība un tās aizstāšana ar anaerobu un gardnerellas polimikrobu asociācijām.
Sievietēm makstī ir īpaša ekosistēma, kas sastāv no laktobacillām. Tie aizsargā maksts: izdala pienskābi, radot skābu vidi, stimulē vietējo imunitāti un kavē patogēnu augšanu.
Ar bakteriālo vaginozi tiek traucēta maksts mikroflora (vai mikrobiocionoze), kas izraisa nosacītas patogēnas endogēnas mikrofloras lomas palielināšanos un laktobacillu strauju samazināšanos vai izzušanu, tos aizstājot ar citiem mikroorganismiem.
Ar bakteriālo vaginozi var rasties komplikācijas grūtniecības vai smagas sieviešu dzimumorgānu patoloģijas laikā. Proti: priekšlaicīgas dzemdības īsā laikā un priekšlaicīgi dzimuša mazuļa piedzimšana ar mazu svaru, iekaisuma procesu attīstība dzimumorgānos, pēcdzemdību endometrīts un strutojošu-septisku komplikāciju klātbūtne mātei un bērnam.
Bakteriālās vaginozes cēloņi
Bakteriālās vaginozes cēloņi ir:- 1) Sintētiska apakšveļa, cieši pieguļoša un pieguļ augumam. Tas neļauj skābeklim iekļūt starpenes, vulvas un maksts gļotādas ādā.
- 2) Tamponi un spilventiņi, kas berzē un kairina gļotādu, valkājot katru dienu, un intrauterīnās ierīces klātbūtne.
- 3) Ilgstoša antibiotiku lietošana, kas var iznīcināt baktērijas, tostarp piena produktus.
- 4) Nepareizs uzturs un raudzētu piena produktu trūkums. Tie ir būtisku pienskābes baktēriju avoti.
- 5) Hroniska slimība zarnas un citi stāvokļi, kas izraisa disbakteriozi: pienskābes baktēriju dislokācija zarnās, kas nāk ar pārtiku.
- 6) Imūndeficīts. Kurā imūnsistēma nespēj likvidēt patoloģiju organismā.
- 7) Sekas, pie kurām tās noveda pagātnes slimības iegurņa orgāni ar nopietnu iekaisuma procesu.
- 8) Pavadošās slimības uz dzemdes kakla: endokervicīts, pseidoerozija un endometrioze.
- 9) Pārkāpumi: hormonālie un menstruāciju fāzes.
- 10) Kontracepcijas līdzekļu lietošana ar 9-nonoksinolu (krēmi, svecītes, prezervatīvi) un perorālie kontracepcijas līdzekļi.
Bakteriālās vaginozes simptomi
 Ilgu laiku bakteriālā vaginoze var noritēt bez jebkādiem simptomiem vai izpausties kā viena no pazīmēm. Tāpēc tikai laboratorijas pētījumi izdalījumi palīdz identificēt slimību.
Ilgu laiku bakteriālā vaginoze var noritēt bez jebkādiem simptomiem vai izpausties kā viena no pazīmēm. Tāpēc tikai laboratorijas pētījumi izdalījumi palīdz identificēt slimību. IN akūta forma sievietes var sūdzēties par:
- izdalījumi: pelēkbalti, putojoši ar nepatīkamu bojātu zivju smaku.
- nieze un dedzināšana urinēšanas laikā ārējos dzimumorgānos un makstī.
- urinēšanas traucējumi.
- sāpes dzimumakta laikā.
- palielināta izdalīšanās pēc dzimumakta un pirms menstruācijas.
- viskoza, lipīga, bieza dzeltenzaļa leikoreja procesa progresēšanas gadījumā.
- starpenes, augšstilbu, zonas ādas kairinājuma un iekaisuma parādīšanās tūpļa un sēžamvieta.
- iekaisums iekšā urīnizvadkanāls(pie );
- iekaisums uz galvas ādas un dzimumlocekļa priekšādiņas (ar);
- sāpes urinējot un bieža urinēšana.
Bakteriālās vaginozes diagnostika
Gardnerellas klātbūtni vīriešiem nosaka, pārbaudot prostatas dziedzera sekrēciju.Laboratorijā sievietes nosaka citu raksturīgs simptoms bakteriālā vaginoze - maksts satura pH kļūst augstāks - 4,5, tas ir, maksts skābums kļūst sārmaināks.
Baktēriju vaginoze var slēpt citus vīrusus un infekcijas un palielināt seksuāli transmisīvo slimību risku:,. Aktīvi attīstoties, gardnerella sāk iznīcināt maksts noderīgo mikrofloru un radīt labvēlīgus apstākļus organismam bīstamākas seksuālās infekcijas attīstībai.
Nosakiet diagnozi, pamatojoties uz:
- 1) PCR un citoloģiskie pētījumi.
- 2) Amino tests, kurā ķīmiskās vielas mijiedarboties ar nenormālu maksts izdalījumi kā rezultātā rodas nepatīkama zivju smaka.
- 3) Kultūras inokulācija, lai identificētu patogēnu, izmantojot barotnes.
- 4) Krāsotas uztriepes mikroskopija, lai noteiktu maksts epitēlija esamību vai neesamību - galvenās šūnas, kas ir blīvi apdzīvotas ar anaerobām baktērijām: Klebsiella, Fusobacterium, Bacteroid, Gardnerella, kas raksturīga disbakteriozei (vaginozei).
Bakteriālās vaginozes ārstēšana
 Bakteriālo vaginozi ārstē divos posmos.
Bakteriālo vaginozi ārstē divos posmos. Pirmajā posmā iznīciniet bakteriāla infekcija(gardnereloze) antibakteriāla un kombinētās zāles vispārējā un vietējais pielietojums.
Otrajā posmā tie atjauno normālu maksts mikrofloru ar bioloģiskiem preparātiem un lokāli lietojamām zālēm: tamponiem, vannām utt.
Sievietei ir svarīgi savlaicīgi saņemt atbilstošu terapiju. Ar ilgstošu slimības gaitu dzemdē un piedēkļos var rasties iekaisuma procesi, kas izraisa endometrītu, salpingītu (infekciozu olvadu iekaisumu), komplikācijas grūtniecības un dzemdību laikā: horioamnionīts - augļa sieniņu iekaisums. urīnpūšļa (augļa membrānas) un amnija šķidruma infekcija, priekšlaicīgas dzemdības, bērna intrauterīnā infekcija un svara zudums.
Un arī pneimonijai, patoloģiskai dzemdes asiņošanai, pēcoperācijas infekciozām komplikācijām, sievietes reproduktīvās un seksuālās funkcijas traucējumiem, samazinātai veiktspējai un neiropsihiskiem traucējumiem.
Pirmais posms - antibiotiku terapija
Lai iznīcinātu patogēnu 7-10 dienu laikā, tiek veikta ārstēšana:- 1) Metronidazols (Trichopol), Tinidazols, Klindamicīts, Miramistīns, Polikresulēns (Vagotils), Hlorheksidīns, Metrogils, Betadīns, Terzhinan tabletēs iekšķīgi.
- 2) Sveces, želejas, ziedes vai krēmi ar iepriekšminēto zāļu klātbūtni (izņemot Tinidazolu) un ievadiet tos makstī.
- 3) Imūnkorektori - Viferon vai Kipferon.
- 4) Estrogēni un antihistamīni.
- slikta dūša un vemšana, ko papildina sāpes vēdera lejasdaļā;
- anoreksija - zāles lieto ar spēcīgu vēlmi zaudēt svaru;
- aizcietējums vai caureja, alerģiskas reakcijas;
- sausums vai metāla garša mutē;
- glosīts, stomatīts, pankreatīts, kandidoze;
- kairinājums un aizkaitināmība, perifēra neiropātija;
- krampji, vājums, halucinācijas, bezmiegs;
- poliūrija, cistīts, urīna nesaturēšana un iekrāsošana brūngani sarkanā krāsā.
Personām, kas jaunākas par 18 gadiem, zāles netiek parakstītas kombinācijā ar amoksicilīnu. Grūtniecēm ārsts izvēlas ārstēšanas kursu ar apstiprinātām zālēm noteiktam gestācijas vecumam (augļa vecumam).
Otrais posms - mikrofloras atjaunošana
Atjaunojiet mikrofloru, kolonizējot maksts labvēlīgās baktērijas, izmantojot zubiotikas un probiotikas. Visbiežāk viņi izmanto Linex, Atsilakt, Bifiform, Bifidumbacterin.Ārstēšana saskaņā ar sistēmu (shēmu) tiek veikta īpaši smagu gadījumu klātbūtnē.
Profilakse
Lai novērstu bakteriālo vaginozi, jums:- apmeklēt ginekologu un veikt pārbaudi vismaz reizi gadā;
- nemazgājiet ar higiēnas līdzekļiem ar antiseptisku līdzekli;
- nelieto hormonālos un antibakteriālas zāles;
- uzraudzīt gremošanas trakta mikrofloras stāvokli zarnu un maksts disbakteriozes saistību dēļ;
- uzraudzīt dzimumorgānu higiēnu, ļaunprātīgi neizmantojot douching, dzimumakta laikā izmantot aizsarglīdzekļus;
- pāriet uz barojošu un veselīgu uzturu;
- ilgstoši nelietojiet antibiotikas slimību ārstēšanā.
Viens no visizplatītākajiem sieviešu slimības ir bakteriāla vaginoze jeb tā sauktā maksts disbakterioze. Šo slimību izraisa maksts normālās mikrofloras pārkāpums, kurā 95% ir laktobacilli, kas rada skābu vidi. Barotnes normālajam skābumam ir rādītāji diapazonā no 3,8-4,5 pH. Tieši pietiekama skābuma līmeņa dēļ ir ierobežota dažādu nelabvēlīgu mikroorganismu, piemēram, stafilokoku vai anaerobo koku, vairošanās iespēja. lielā skaitā atrodas dzimumorgānu gļotādās.
Normālas skābās vides nelīdzsvarotību var izraisīt dažādi iemesli, tostarp:
- antibiotiku lietošana;
- hormonālā nelīdzsvarotība;
- samazināta imunitāte;
- zarnu disbakterioze;
- spermicīdu (vai nonoksinolu-9 saturošu preparātu) lietošana;
- seksuālā partnera maiņa;
- perorālo kontracepcijas līdzekļu lietošana;
- diēta, kas izslēdz piena produktus;
- tamponu un biksīšu ieliktņu ļaunprātīga izmantošana;
- valkājot ciešu apakšveļu, kas ierobežo skābekļa plūsmu maksts.
 Bakteriālās vaginozes galvenie simptomi ir diezgan acīmredzami: piemēram, izskats bagātīgi izdalījumi bieži vien ir nepatīkama zivju smaka. Slimībai progresējot, mainās arī izdalījumu kvalitāte. Pašā sākumā tie pārsvarā ir balti pelēkā krāsā, diezgan šķidri, bet ar laiku kļūst biezāki un iegūst dzeltenīgu krāsu. Var būt arī nieze, iekaisums maksts ieejas zonā un kaunuma lūpas, traucēta urinēšana. Tomēr asimptomātiskas slimības gaitas gadījumi nav nekas neparasts.
Bakteriālās vaginozes galvenie simptomi ir diezgan acīmredzami: piemēram, izskats bagātīgi izdalījumi bieži vien ir nepatīkama zivju smaka. Slimībai progresējot, mainās arī izdalījumu kvalitāte. Pašā sākumā tie pārsvarā ir balti pelēkā krāsā, diezgan šķidri, bet ar laiku kļūst biezāki un iegūst dzeltenīgu krāsu. Var būt arī nieze, iekaisums maksts ieejas zonā un kaunuma lūpas, traucēta urinēšana. Tomēr asimptomātiskas slimības gaitas gadījumi nav nekas neparasts.
Neskatoties uz ļoti acīmredzamajām bakteriālās vaginozes pazīmēm, pirms tās ārstēšanas uzsākšanas vislabāk ir konsultēties ar ārstu, lai iegūtu ticamu diagnozi, jo ir daudz nopietnākas slimības ar līdzīgiem simptomiem. Grūtniecības gadījumā slimība jāārstē ārsta uzraudzībā.
Bakteriālās vaginozes standarta ārstēšanā bieži tiek nozīmētas antibiotikas, lai ātrāk izārstētu pacientu, maksts svecītes vai krēmi. Tomēr alternatīva narkotiku ārstēšana var runāt tautas aizsardzības līdzekļi. Bieži sievietes tos izmanto slimības profilaksei. galvenā funkcija tautas metodes- normalizē maksts mikrofloru bez pilnīgas kaitīgo baktēriju likvidēšanas.
Lai ārstēšana mājās būtu pēc iespējas produktīvāka, ieteicams sākt pēc menstruācijas. Intimitātes laikā jums vajadzētu lietot prezervatīvu vai atturēties no tā, līdz esat pilnībā atveseļojies. Arī partnerim ieteicams veikt līdzīgu ārstēšanu, lai samazinātu slimības atkārtošanās risku.
Starp populārākajām un izplatītākajām mājas procedūrām ir tinktūras un maisījumi intravaginālai lietošanai, vannas un uzlējumi dzeršanai.
Uzlējumi douching
Tos bieži izmanto to delikātās iedarbības dēļ. Ņemot to vērā, ir daudz recepšu:

Tomēr neaizmirstiet, ka ļaunprātīga dušas izmantošana (īpaši, ja to lieto kā profilakses līdzekli) var būt arī bakteriālās vaginozes cēlonis. Nekontrolēta procedūras veikšana nemaina maksts mikrofloru uz labo pusi un rezultātā samazina vides izturību pret kaitīgo mikrobu iedarbību.
Šī procedūra jāveic rūpīgi, ievērojot higiēnas pamatnoteikumus. Nepieciešams dezinficēt ierīci, ar kuru tiks veikta procedūra, un, ievietojot ierīci, uzklāt vazelīnu vai citu līdzīgu krēmu, lai izvairītos no nelieliem gļotādas zonu savainojumiem. Turklāt injicētā šķīduma temperatūrai jābūt ērtai, ne pārāk karstai vai aukstai. Jūs varat pārbaudīt, vai temperatūra ir ērta, iemērcot elkoni šķidrumā. Kopējais procedūras laiks nedrīkst pārsniegt 15 minūtes.
Šķīdumi, vannas un tinktūras iekšķīgai lietošanai:

Nevar nepieminēt vispārīgās bakteriālās vaginozes profilakses metodes. Tie ietver:
- lietot vitamīnus E un C, kas pozitīvi ietekmē dzimumorgānu mikrofloras līdzsvaru;
- uzraudzīt uztura kvalitāti, jo īpaši tauku saturu pārtikā, kas veicina slimību noteicošo baktēriju attīstību;
- personīgajai higiēnai labāk izmantot maigas vai īpašas ziepes.
Ārstējot bakteriālo vaginozi ar tautas līdzekļiem, Jums ir jānovēro pie ārsta, kurš ar testu palīdzību apstiprinās vai atspēkos izvēlētā terapijas kursa efektivitāti. Savlaicīgas slimības ārstēšanas trūkums var izraisīt nopietnas problēmas piemēram: dzemdes un olnīcu iekaisums, komplikācijas grūtniecības un dzemdību laikā.
Diemžēl ir ārkārtīgi grūti izārstēt maksts disbakteriozi uz visiem laikiem: lielākā daļa sieviešu piedzīvo recidīvus nākamo 12 mēnešu laikā pēc pēdējā paasinājuma. Tomēr neaizmirstiet, ka veiksmīgāko atveseļošanos pavada konsekvence, racionalitāte un mērenība terapeitisko metožu izmantošanā un kombinācijā.
(anaerobā vaginoze, nespecifisks bakteriāls vaginīts; novecojuši nosaukumi - sinonīmi: gardnereloze, gardnerellezny vaginitis) - sieviešu dzimumorgānu slimība ar specifiskiem izdalījumiem no maksts, bieži ar raksturīgu smaku. Bakteriālo vaginozi izraisa daudzu veidu mikroorganismi, taču tā atšķiras no vaginīta ar to, ka vaginozē nav iekaisuma pazīmju.
Pati bakteriālā vaginoze netiek transmisīva seksuāli, bet izlaidība dzimumaktā bez kontracepcijas, agrāka seksuālās aktivitātes sākšanās – tas viss būtiski ietekmē bakteriālās vaginozes iespējamību. Pēdējā laikā daudzi pētnieki sliecas uzskatīt, ka bakteriālo vaginozi tikai nosacīti var attiecināt uz STS, jo tā ir viena no biežajām vispārējās homeostāzes pārkāpuma izpausmēm.
Bakteriālās vaginozes cēloņi
Nav specifisku bakteriālās vaginozes izraisītāju. To izraisa polimikrobu kompleksi, starp kuriem ir gardnerella un mikoplazmas (oportūnistiski patogēni). Baktēriju vaginozes gadījumā Lactobacillus ģints mikroorganismi (pastāv normāla mikroflora maksts) aizstāj ar dažādu baktēriju asociācijām, tostarp Gardnerella vaginalis, anaerobi (Bacteroides, Prevotella, Porphyromonas, Peptostreptococcus, Mobiluncus) un Mycoplasma hominis. Iepriekš tika uzskatīts, ka slimību izraisīja gardnerella, pamatojoties uz mikroorganisma identificēšanu sievietēm ar bakteriālo vaginozi. Tomēr ir konstatēts, ka vairāk nekā 50% sieviešu bez slimības simptomiem kolonizē gardnerella.
Papildus gardnerellai maksts sekrēcijā sievietēm ar bakteriālu vaginozi lielā skaitā ir atrodamas anaerobās baktērijas: bakterioīdi, peptokoki, peptostreptokoki. Mobiluncus spp. ir arī saistīta ar bakteriālo vaginozi. un Mycoplasma honunis, taču šo baktēriju precīza loma slimības etioloģijā nav zināma. Vielmaiņas procesā gardnerella veido aminoskābes, no kurām anaerobu ietekmē veidojas gaistošie amīni (putrescīns, kadaverīns, trietilamīns). Šie amīni ir iemesls slikta smaka atgādina sapuvušo zivju smaku.
Baktēriju vaginozi var izraisīt:
- pārmērīga gatavošanās vizītei pie ārsta,
- bieža ziepju lietošana mazgāšanas laikā,
- bieža duša,
- ilgstoša antibakteriālo zāļu lietošana,
- imunitātes traucējumi,
- hormonālās izmaiņas, piemēram, menopauzes laikā vai pēc aborta,
- svešķermeņi makstī.
Bakteriālās vaginozes attīstība
nespecifisks bakteriāla vaginoze raksturīgas ievērojamas izmaiņas maksts florā un maksts vidē. Fizioloģisko laktobacillu samazināšanās vai neesamības sekas ir nepietiekams pienskābes daudzums un maksts vides pH palielināšanās. Tādā veidā radītā neitrālā vide veicina dažādu patogēnu mikrobu, dažu anaerobu, kā arī trihomonu attīstību. Tiek uzskatīts, ka laktobacillu gramnegatīvie koki, kas parādās maksts infekciju laikā, ietekmē patogēno mikrobu, īpaši Gardnerella vaginalis, attīstību.
Maksts mikroflora atrodas pastāvīgā ķermeņa ietekmē, kā arī ir pakļauta dažiem vides faktoriem. Bakteriālās vaginozes attīstību var veicināt dažādi iekšējie un ārējie faktori:
Bakteriālās vaginozes iekšējie cēloņi:
- izmaiņas hormonālajā stāvoklī;
- imunoloģiskās reaktivitātes samazināšanās;
- zarnu mikrobiocenozes pārkāpums;
Ārējie faktori:
- iepriekšējā antibiotiku terapija;
- pārnestas un vienlaicīgas urīnceļu un dzimumorgānu sistēmas iekaisuma slimības;
- pieteikumu hormonālās zāles, imūnsupresanti.
Bakteriālās vaginozes simptomi
Bakteriālās vaginozes klīnisko izpausmju nav raksturīgās iezīmes. Bieži vien vienīgais bakteriālās vaginozes simptoms ir bagātīgi izdalījumi no maksts ar nepatīkamu novecojušu zivju smaku, kas var ilgstoši traucēt. Slimības sākumā izdalījumi ir šķidri, balti vai pelēcīgi. Ar bakteriālās vaginozes gaitu vairāk nekā 2 gadus izdalījumi ir dzeltenzaļi un biezāki, atgādina biezpienu, putas, izdalījumi ir viskozi un lipīgi, tie vienmērīgi sadalās gar maksts sienām.
Ar bakteriālo vaginozi nav iekaisuma pazīmju - tūska, hiperēmija, maksts apsārtums (atšķirībā no vaginīta). Baktēriju vaginozi var pavadīt dzemdes kakla patoloģijas - erozija, cervicīts, ektropija, rētas.
Biežākie bakteriālās vaginozes simptomi un pazīmes ir:
- bagātīgi viendabīgi krēmveida izdalījumi no maksts pelēcīgi baltā krāsā, kas pielīp pie maksts sieniņām.
- izdalījumi ar nepatīkamu smaku (zivju), kas rodas anaerobo baktēriju radīto amīnu sadalīšanās rezultātā.
- pusei pacientu novēro maksts iekaisuma pazīmes (vaginīta piestiprināšanos).
- dažreiz ir vulvovagināls kairinājums niezes un dedzināšanas veidā, diskomfortu dzimumakta laikā.
- reti - urinēšanas traucējumi un sāpes starpenē.
Bakteriālās vaginozes diagnostika
Galvenā bakteriālās vaginozes diagnostikas metode ir ar gramu iekrāsotu uztriepes mikroskopija. Bakteriālā vaginoze ir jānošķir no vaginīta, bieži pacienti ar bakteriālo vaginozi gadiem ilgi tiek nesekmīgi ārstēti no neesoša nespecifiska vaginīta, vienlaikus lietojot antibakteriālas zāles, kas vēl vairāk sarežģī bakteriālās vaginozes gaitu.
Bakteriālās vaginozes diagnostikas kritēriji:
- Atslēgu šūnu noteikšana;
- Homogēni krēmveida izdalījumi no maksts;
- maksts pH > 4,5;
- amīna tests.
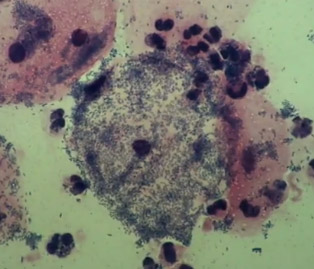
Vismaz trīs no iepriekš minētajiem kritērijiem var attaisnot diagnozi bakteriāla vaginoze. Daudzi ārsti, lai noteiktu diagnozi, paļaujas tikai uz klasteru šūnu klātbūtni, taču šī iezīme nav tik specifiska kā visu četru kritēriju novērtējums. Vispieejamākais, lētākais un precīzākais laboratorijas tests ir maksts sekrēciju Grama traips. Gardnerella vaginalis tīrkultūras izolēšana nav ieteicama, jo 58% sieviešu bez bakteriālās vaginozes ir augsts šo mikrobu līmenis maksts sekrēcijās.
Jau pēc klīniskiem simptomiem var būt aizdomas par bakteriālo vaginozi, īpaši, ja esat ilgstoši un nesekmīgi ārstējis tā saukto iekaisumu gan ar tradicionālajiem (antibiotikām, dušām), gan ar tautas līdzekļiem (fitoterapija). Pastāvīgi izceļ, kas nav pakļauts ārstēšanai - svarīga bakteriālas vaginozes pazīme.
Tāpēc vizītē pie ginekologa Jums ir detalizēti jāizstāsta par savas slimības gaitu (simptomu ilgums, kad parādījās pirmie simptomi), par to, ar kādiem simptomiem agrāk vērsāties pie ginekologa un kādu ārstēšanu veicat. tika ārstēti mājās. Visa šī informācija ir nepieciešama, lai ārsts varētu noteikt pareizu diagnozi.
Bakteriālās vaginozes ārstēšana
Visām sievietēm ar bakteriālās vaginozes simptomiem nepieciešama ārstēšana. Ir nepieciešams arī ārstēt asimptomātisku bakteriālo vaginozi pirms aborta un operācijas.
Līdz šim vismodernākā ir divpakāpju bakteriālās vaginozes ārstēšana. Ārstēšanas mērķis ir radīt labvēlīgu vidi normālas maksts ekosistēmas atjaunošanai.
Pirmais solis bakteriālās vaginozes ārstēšanā
Pirmajā posmā tiek veikta vietējā antibakteriālā ārstēšana, pazemināts pH (tam tiek nozīmēta pienskābe), atbilstoši indikācijām - imūnkorektori, estrogēni, antihistamīni, prostaglandīni. Lai atvieglotu dedzināšanas un niezes simptomus, tiek noteikti anestēzijas līdzekļi.
Bakteriālās vaginozes ārstēšanas shēmas grūtniecēm un sievietēm, kas nav grūtnieces, atšķiras, un bakteriālās vaginozes ārstēšana grūtniecības pirmajā trimestrī nav ieteicama, ārstēšana tiek nozīmēta pēc riska mātei un auglim izvērtēšanas.
Otrais bakteriālās vaginozes ārstēšanas posms
Ārstēšanai tiek izmantoti baktēriju preparāti, lai atjaunotu maksts mikrofloru. Ārstēšana ar eubiotikām sākas 2-3 dienas pēc ārstēšanas beigām ar antibakteriāliem līdzekļiem.
Otrā ārstēšanas posma veikšana bez pirmā ir neefektīva!
Ārstēšanas laikā bakteriāla vaginoze būtu jāveic medicīniskie pasākumi kuru mērķis ir novērst faktorus, kas veicina bakteriālās vaginozes attīstību un atkārtošanos. Ja ir indikācijas, ieteicams lietot eubiotikas, biogēnos stimulantus, vitamīnus un citus līdzekļus, kas palīdz normalizēt maksts un zarnu mikrobiocenozi.
Ārstēšanas efektivitāte bakteriāla vaginoze vērtē pēc subjektīvo sajūtu izzušanas, dinamikas klīniskie simptomi slimības, laboratorisko parametru normalizēšana. Pirmā klīniskā un laboratoriskā izmeklēšana jāveic vienu nedēļu pēc bakteriālās vaginozes ārstēšanas pabeigšanas, otrā - pēc 4-6 nedēļām.
Bakteriālās vaginozes ārstēšanas un novērošanas laikā ieteicams lietot kontracepcijas barjermetodes. Sieviešu ar bakteriālo vaginozi seksuālie partneri jāpārbauda un, ja nepieciešams, jāārstē. Tomēr daži ārsti dod priekšroku šai ārstēšanai noturīgām vai atkārtotām sieviešu slimībām..
Tautas līdzekļi bakteriālās vaginozes ārstēšanai
IN tradicionālā medicīna kā tāds bakteriālās vaginozes jēdziens neeksistē (nosaukums parādījās salīdzinoši nesen), ir tikai tautas receptes maksts izdalījumu (leikorejas) ārstēšana.Tādi plaši izplatīti tautas līdzekļi leikorejas ārstēšanai, piemēram, skalošana ar nātriju, skalošana ar ārstniecības augu (kumelīšu, kliņģerīšu u.c.) novārījumu, perorālie pretiekaisuma uzlējumi bakteriālai vaginozei tikai mazina simptomus: mazina niezi un dedzināšanu. , samaziniet baltumu daudzumu, bet tautas līdzekļi neatrisina galveno problēmu.
Bet imunitātes celšanai labi der tautas līdzekļi - tās ir vitamīnu tējas un uzlējumi, tos var lietot visu ārstēšanas laiku.
Pastāv izplatīts nepareizs uzskats, ka, lai atjaunotu maksts mikrofloru, jums ir jāmazgājas ar kefīru - nekādā gadījumā! Papildus jums nepieciešamajām baktērijām kefīrs satur daudz nevēlamu baktēriju (arī sēnes) - tas ir laiks, pati skalošana neļaus attīstīties normālai mikroflorai - tas ir 2. Mūsdienās ir daudz drošu un ne vairāk dārgākas nekā kefīra eubiotikas, ko ārsts Jums izrakstīs bakteriālās vaginozes ārstēšanas otrajā posmā (pēc obligātās antibakteriālās ārstēšanas).
Bakteriālās vaginozes komplikācijas
Papildus dzīves kvalitātes pasliktināšanās vaginīts var kļūt par bakteriālas vaginozes komplikāciju, kas pēc tam bez atbilstošas ārstēšanas var pārvērsties par iegurņa orgānu iekaisumu, kas izraisa neauglību un menstruālo disfunkciju.
Tāpēc ir tik svarīgi ārstēties, ja tiek diagnosticēta bakteriāla vaginoze.
Bakteriālās vaginozes profilakse
Bieža bakteriālas vaginozes atkārtošanās veicina izlaidību, neizmantojot prezervatīvu vai citu barjeras kontracepcijas līdzekli.
Atkārtotas bakteriālas vaginozes gadījumā papildus vispārējiem stiprinošiem un imūnstimulējošiem pasākumiem var izmantot vakcināciju.
Šim nolūkam tiek izmantota Solko-Trichovac vakcīna, kas rada lokālu imunitāti maksts pret attīstību. bakteriāla vaginoze.
Vakcīnu ievada trīs reizes intramuskulāri ar 2 nedēļu intervālu. Gadu vēlāk ir norādīta atkārtota vienreizēja vakcinācija. Šis vakcinācijas grafiks ļauj izveidot uzticama aizsardzība pret infekciju 2 gadus. Tomēr mūsu pacienti jābrīdina par neatļautu Solco-Trichovac lietošanu, jo ir vairākas kontrindikācijas: alerģiskas slimības, akūtas infekcijas, asins, nieru slimības, imūndeficīti utt.
Lai novērstu bakteriālās vaginozes attīstību, profilaktiskās ginekoloģiskās apskates ir nepieciešamas vismaz reizi gadā, lai savlaicīgi atklātu patogēnus, un, ja Jums vismaz reizi dzīvē ir diagnosticēta bakteriālā vaginoze, vismaz 2 reizes gadā.
Baktēriju vaginoze
Bakteriālā vaginoze ir slimība, ko izraisa sarežģīti maksts mikrofloras traucējumi, kuros samazinās laktobacilli un dominē anaerobie infekcijas izraisītāji. Raksturīgi ir šādi simptomi: pelēki, niecīgi, nepatīkami smakojoši izdalījumi no maksts un nieze. Diagnoze tiek veikta, pamatojoties uz klīniskajiem datiem un maksts sekrēta pārbaudi. Ārstēšana tiek veikta ar perorālu metronidazolu vai tā kombināciju ar lokālu klindamicīnu.
Epidemioloģija
Bakteriālā vaginoze ir visizplatītākā maksts infekcija sievietēm reproduktīvā vecumā, kas veido 5–70% dažādi periodi dzīvi.
Bakteriālās vaginozes cēloņi
Bakteriālā vaginoze ir nespecifisks infekciozs maksts bojājums, kura cēlonis nav zināms. Slimību izraisa anaerobi infekcijas izraisītāji, piemēram, Prevotella spp., Peptostreptococcus spp., Gardnerella vaginalis, Mobiluncus spp., Mycoplsma hominis kuru koncentrācija palielinās 10-100 reizes un izraisa laktobacillu samazināšanos. Riska faktori ietver faktorus, kas raksturīgi seksuāli transmisīvām slimībām. Jaunavām var rasties bakteriāla vaginoze. Seksuālā partnera ārstēšana ir nepieciešama, lai novērstu slimības atkārtošanos seksuāli aktīvām sievietēm. Riska faktors ir arī intrauterīnās kontracepcijas līdzekļu lietošana.
Iepriekš bakteriālā vaginoze tika uzskatīta par nenozīmīgu. Tagad tiek uzskatīts, ka bakteriālā vaginoze palielina attīstības risku iekaisuma slimības iegurņa orgāni, veicina endometrīta augšanu pēc aborta vai dzemdībām, maksts infekciju pēc histerektomijas, horioamnionītu, priekšlaicīgu membrānu plīsumu, priekšlaicīgas dzemdības.
Riska faktori
Riska faktori ietver:
- bieža douching;
- izlaidīga seksuālā dzīve vai vairāku seksuālo partneru klātbūtne;
- sistēmiskā antibiotiku terapija;
- intrauterīnās ierīces lietošana;
- peldēšana publiskajos baseinos un vannās.
Patoģenēze
Bakteriālo vaginozi izraisa maksts mikrofloras nelīdzsvarotība ar laktobacillu (Lactobacillus) skaita samazināšanos. Baktēriju vaginozes mikrobiota ir konstatēta dzimumlocekļa koronālajā vagā, vīriešu urīnizvadkanālā. Neapgraizīti partneri var darboties kā "rezervuārs", palielinot inficēšanās iespēju pēc dzimumakta. Vēl viens pārraides mehānisms ir kontakts, āda pret ādu.
Bakteriālās vaginozes simptomi
Izdalījumi no maksts ir aizskaroši, pelēki, plāni, bagātīgi. Parasti izdalījumi pēc dzimumakta un menstruācijām ir ar zivju smaku, palielinās, kļūst bagātīgi un sārmaini. Biežākie simptomi ir nieze un kairinājums. Reti rodas hiperēmija un tūska.
Galvenie un bieži sastopamie bakteriālās vaginozes simptomi ir sūdzības par bagātīgu leikoreju ar nepatīkamu smaku. Slimības sākumā baltumiem ir šķidra konsistence, balta vai pelēcīga krāsa. Ar ilgu slimības gaitu tie iegūst dzeltenīgi zaļu krāsu. kļūst biezākas, bieži atgādina sarecējušu masu. piemīt putojoša, nedaudz viskoza, lipīga īpašība, vienmērīgi sadalīta uz maksts sieniņām. Leikorejas daudzums vidēji ir aptuveni 20 ml dienā (apmēram 10 reizes lielāks nekā parasti). Daži pacienti atzīmē lokālu diskomfortu, niezi un dedzinošu sajūtu vulvā, dispareūniju. Objektīvas izmeklēšanas laikā jāpievērš uzmanība ārējo dzimumorgānu stāvoklim, urīnizvadkanāla ārējai atverei, maksts gļotādai, dzemdes kaklam, izdalījumu raksturam. Bakteriālās vaginozes iezīme ir maksts sieniņu iekaisuma pazīmju (tūska, hiperēmija) neesamība. Parastās rozā krāsas gļotāda. Kolposkopisko attēlu raksturo distrofisku izmaiņu klātbūtne.
Sarežģījumi un sekas
Varbūt endometrīta, salpingīta, horioamnionīta, iegurņa orgānu iekaisuma slimību cervicīta attīstība, īpaši pēc invazīvām ginekoloģiskām procedūrām.
Grūtniecēm augšupejošas infekcijas dēļ membrānu infekcija un amnija šķidrums kā rezultātā rodas spontāni aborti un priekšlaicīgas dzemdības. Auglis var inficēties gan pirmsdzemdību, gan intranatāli. Ja anamnēzē ir grūtniecības komplikācijas (priekšlaicīgs membrānu plīsums, mazs dzimšanas svars, nedzīvi dzimuši bērni, endometrīts, priekšlaicīgas dzemdības, priekšlaicīgas dzemdības), bakteriālās vaginozes diagnosticēšanai vēlams veikt pētījumu 12–16 nedēļu laikā.
Bakteriālās vaginozes diagnostika
Lai noteiktu diagnozi, ir jābūt 3 no 4 kritērijiem: pelēki izdalījumi, maksts sekrēta pH virs 4,5, zivju smarža un galveno šūnu klātbūtne. Galvenās šūnas tiek identificētas mikroskopiski uz fizioloģiskā šķīduma priekšmetstikliņa (baktērijas tiek adsorbētas uz epitēlija šūnas un noēno to malas). Ja uz fizioloģiskā šķīduma fiksēta priekšmetstikliņa tiek konstatēti leikocīti, var tikt konstatēta koinfekcija, piemēram, trichomonas, gonoreja vai hlamīdijas cervicīts, kas prasīs papildu izmeklēšanu.
Bakteriālo vaginozi var diagnosticēt pēc klīniskiem kritērijiem vai Grama traipa. Klīniskos kritērijus nosaka vismaz trīs no šiem simptomiem vai pazīmēm:
- Homogēni, balti, pielipuši izdalījumi uz maksts sienām, ja nav iekaisuma pazīmju;
- Atslēgu šūnu klātbūtne mikroskopiskā izmeklēšanā;
- maksts šķidruma pH > 4,5;
- Maksts izdalījumu smaka pirms vai pēc 10% KOH šķīduma pievienošanas.
Pārbaudot ar gramu iekrāsotu uztriepi, ir pieļaujama mikrofloras izmaiņas raksturojošo baktēriju morfotipu relatīvās koncentrācijas noteikšana. laboratorijas metode bakteriālās vaginozes diagnostika. Gardnerella vaginalis kultūra bakteriālās vaginozes diagnostikai nav ieteicama, jo tā nav specifiska.
Fiziskā pārbaude bakteriālās vaginozes noteikšanai
Skatoties spogulī, ir daudz izdalījumu, ja nav maksts iekaisuma pazīmju.
Laboratorijas metodes bakteriālās vaginozes izpētei
- Galvenās ir mikroskopiskās metodes. No maksts priekšējās sienas un aizmugures forniksa izdalītie mitrie (vietējie) preparāti tiek mikroskopēti, kā arī tiek izgatavota uztriepe krāsošanai ar metilēnzilu. Uzmanība tiek pievērsta rādītājiem, kas raksturīgi maksts uztriepei bakteriālās vaginozes gadījumā:
- leikocītu trūkums uztriepes vai to niecīgais daudzums;
- laktobacillu trūkums vai neliels to daudzums;
- bagātīgs baktēriju daudzums, kas aptver visu redzes lauku: mazas kokobaktērijas, koki, vibrio;
- "atslēgas" šūnu klātbūtne - plakanā maksts epitēlija šūnas, kas pārklātas ar daudzām baktērijām tiešas saķeres ar šūnu virsmu dēļ, kā arī "superadhēzija" ar pielipušajām mikrobu šūnām.
- Kultūras diagnostika netiek izmantota.
Visinformatīvākā laboratoriskā metode bakteriālās vaginozes diagnosticēšanai ir pavedienu šūnu (maksts epitēlija nolaišanās šūnas, kas pārklātas ar maziem gramnegatīviem stienīšiem) noteikšana Gram iekrāsotās uztriepes. Šis rādītājs tiek konstatēts 94,2% pacientu, savukārt veselām sievietēm tas nav noteikts. Bakteriālās vaginozes galveno šūnu parādīšanos var saistīt ar deģeneratīvām izmaiņām maksts gļotādā, palielinātu epitēlija lobīšanos un palielinātu gramnegatīvo mikroorganismu adhēziju ar šīm šūnām. Liela nozīme bakteriālās vaginozes diagnostikā ir pH-metrija un aminotests. Tie pieder pie skrīninga metodēm, tos var lietot tieši ambulatorās pieņemšanas laikā. Pacientiem ar maksts pH vienmēr ir robežās no 5,0 līdz 7,5. Aminotests ir pozitīvs 83,1% gadījumu (sapuvušu zivju nepatīkamas smakas parādīšanās vai pastiprināšanās - izonitrīds, sajaucot vienādos daudzumos maksts saturu un 10% kālija hidroksīda šķīdumu).
Bakteriālās vaginozes ārstēšana
Piešķiriet maksts želeju 0,75% metronidazola 5 dienas vai 2% klindamicīna maksts krēma veidā 1 reizi dienā 7 dienas. Efektīva metronidazola ievadīšana intravenozi, 500 mg 2 reizes dienā 7 dienas vai 2 g vienu reizi iekšķīgi. Tomēr var rasties sistēmiskas blakusparādības. Sievietes, kuras lieto klindamicīna krēmu, nevar lietot lateksa produktus (piemēram, prezervatīvu vai diafragmu) kontracepcijai, jo medicīna vājina lateksu. Seksuālo partneru ārstēšana, ja nav slimības simptomu, nav nepieciešama. Ar vaginozi grūtniecības pirmajā trimestrī ir nepieciešama metronidazola vaginālā gela iecelšana; lai gan ārstēšana ar metronidazolu tiek veikta grūtniecības laikā, grūtniecības komplikāciju risks nesamazinās. Metronidazolu var ievadīt profilaktiski pirms aborta visiem pacientiem vai tikai tiem, kuriem ir pozitīvi bakteriālās vaginozes kritēriji maksts sekrēta izpētē.
Ārsta procedūra bakteriālās vaginozes noteiktajai diagnostikai
- Ziņošana pacientam par diagnozi.
- Informācijas sniegšana par seksuālo uzvedību ārstēšanas laikā.
- Seksuālās vēstures kolekcija.
- Pārrunā ar pacientu iespēju un nepieciešamību veikt testus attiecībā uz citām STI. Ieteicama vakcinācija pret B hepatītu.
- Predisponējošo faktoru identificēšana un to novēršana.
- Ja ārstēšana nesniedz rezultātus, jāņem vērā tālāk minētās iespējamie iemesli:
- kļūdaini pozitīvs pētījuma rezultāts;
- ārstēšanas režīma neievērošana, neadekvāta terapija;
- citu predisponējošu un atbalstošu faktoru klātbūtne.
Tiek izmantota divpakāpju ārstēšanas metode, kuras galvenais princips ir optimālas radīšana fizioloģiskie apstākļi maksts vide un mikrobiocenozes atjaunošana. Pirmajā ārstēšanas posmā tiek veikta lokāla antibiotiku terapija (metronidazols, klindamicīns, levomicetīns u.c.), tiek nozīmēta pienskābe pH pazemināšanai, lāzerterapija, atbilstoši indikācijām, imūnkorektori, estrogēni, prostaglandīnu inhibitori un antihistamīni. Niezes, dedzināšanas, sāpju klātbūtnē tiek izmantoti vietējie anestēzijas līdzekļi. Otrajā posmā tiek izmantoti baktēriju bioloģiskie preparāti: laktobakterīns, acilakts, bifidumbakterīns, bifidīns lokāli, lai atjaunotu maksts mikrofloru. Šo zāļu iecelšana bez iepriekšēja pirmā posma ir veltīga, jo pastāv izteikta konkurence starp maksts mikroorganismiem. Faktiski pienskābes baktēriju dzīvo kultūru ievadīšana "makstī" ir šo mikroorganismu "transplantācija", un to "izdzīvošana" lielā mērā ir atkarīga no vietējās imunitātes stāvokļa, endokrīnās sistēmas stāvokļa un riska faktoru klātbūtnes.
Terapijas galvenais mērķis ir novērst maksts simptomus un pazīmes. Tādēļ visām sievietēm (nav grūtniecēm un grūtniecēm), kurām attīstās simptomi, nepieciešama ārstēšana. Bakteriālā vaginoze grūtniecības laikā ir saistīta ar sliktiem grūtniecības iznākumiem, un daži pētījumi liecina, ka grūtnieču ar bakteriālo vaginozi ar augstu priekšlaicīgu dzemdību risku (t.i., tām, kurām tā ir bijusi anamnēzē) ārstēšana var samazināt priekšlaicīgu dzemdību skaitu. Tāpēc asimptomātiskām augsta riska grūtniecēm ir saprātīgi izlemt, vai viņām nepieciešama ārstēšana. Dažas iestādes iesaka ārstēt bakteriālo vaginozi augsta riska grūtniecēm, citas uzskata, ka ir nepieciešams vairāk pierādījumu klīniskie pētījumi par šo jautājumu. Pašlaik tiek veikti lieli randomizēti pētījumi par bakteriālās vaginozes ārstēšanu asimptomātiskām sievietēm, kuru rezultāti noteiks ieguvumus no bakteriālās vaginozes ārstēšanas zema un augsta riska grūtniecēm.
Daudzi baktēriju floras pārstāvji, kas raksturo bakteriālo vaginozi, ir izolēti no endometrija vai olvados sievietes ar PID. Bakteriāla vaginoze ir saistīta ar endometrītu, PID vai maksts celulītu pēc invazīvām procedūrām, piemēram, endometrija biopsijas, histerektomijas, histerosalpingofijas, intrauterīnās kontracepcijas ierīces ievietošanas, ķeizargrieziens vai dzemdes kiretāža. Viena randomizēta kontrolēta pētījuma rezultāti parādīja, ka bakteriālas vaginozes ārstēšana ar metronidazolu ievērojami samazināja pēcaborta PID sastopamību. Pamatojoties uz šiem atklājumiem, pirms ķirurģisko abortu veikšanas var būt lietderīgi ārstēt bakteriālo vaginozi (simptomātisku vai asimptomātisku). Tomēr ir nepieciešami turpmāki pētījumi, lai izlemtu, vai asimptomātiskas sievietes ar bakteriālu vaginozi jāārstē pirms citām invazīvām procedūrām.
Ieteicamās bakteriālās vaginozes ārstēšanas shēmas sievietēm, kas nav grūtnieces
Metronidazols 500 mg iekšķīgi 2 reizes dienā 7 dienas.
- vai klindamicīna krēms, 2%, viens pilns aplikators (5g) intravagināli naktī 7 dienas,
- vai Metronidazola gēls, 0,75%, viens pilns aplikators (5g) intravagināli vienu vai divas reizes dienā 5 dienas.
PIEZĪME: Pacienti jābrīdina, lai ārstēšanas laikā ar metronidazolu un 24 stundas pēc ārstēšanas beigām ir jāizvairās no alkohola lietošanas. Klindamicīna krēms ir uz eļļas bāzes un var sabojāt lateksa prezervatīvu un diafragmu struktūru. Lai iegūtu papildinformāciju, sazinieties ar prezervatīvu marķēšanas uzņēmumiem.
Alternatīvas bakteriālās vaginozes ārstēšanas shēmas
Metronidazols 2 g iekšķīgi vienu reizi vai klindamicīns 300 mg iekšķīgi divas reizes dienā 7 dienas.
Ārstēšana ar metronidazolu, ko lieto kā vienu 2 g devu, ir alternatīva shēma, jo bakteriālas vaginozes ārstēšanā ir mazāka efektivitāte.
Daudzos pētījumos ir pierādīts, ka perorālais metronidazols (500 mg divas reizes dienā) ir efektīvs bakteriālās vaginozes ārstēšanā, izraisot simptomu izzušanu, klīnisku uzlabošanos un disbakteriozi. Saskaņā ar efektivitātes pētījumu četros randomizētos kontrolētos pētījumos kopējais izārstēšanās rādītājs 4 nedēļas pēc ārstēšanas pabeigšanas starp 7 dienu perorālo metronidazola un klindamicīna maksts krēma shēmu neuzrāda būtisku atšķirību (attiecīgi 78% un 82%. ). Randomizēti kontrolēti pētījumi arī parādīja, ka pēc 7 ārstēšanas dienām 7 dienu perorālā metronidazola un metronidazola-vaginālā gēla ārstēšanā nav būtiskas atšķirības (attiecīgi 84% un 75%). FDA apstiprināja Flagyl ER™ (750 mg) vienu reizi dienā 7 dienas bakteriālās vaginozes ārstēšanai.
Daži medicīnas speciālisti joprojām šaubās par metronidazola iespējamo teratogēno iedarbību, kas ir apstiprināta pētījumos ar dzīvniekiem, izmantojot ļoti lielas devas un ilgus ārstēšanas kursus. Tomēr nesen veiktā metaanalīze neliecināja par metronidazola teratogenitāti cilvēkiem. Dažas medicīnas darbinieki dod priekšroku intravaginālam ievadīšanas veidam, jo nepastāv sistēmisku blakusparādību risks (piemēram, traucējumi no kuņģa-zarnu trakta, kā likums, vāji vai vidēji izteikts; turklāt zālēm ir nepatīkama garša). Metronidazola vidējā maksimālā koncentrācija serumā, ievadot intravagināli, ir par 2% zemāka nekā lietojot standarta 500 mg perorālās devas, un klindamicīna krēma vidējā biopieejamība ir aptuveni 4%).
Tālākais novērojums
Ja simptomi ir pazuduši, tad turpmāka novērošana nav nepieciešama. Bakteriālās vaginozes recidīvi ir diezgan izplatīti. Tā kā bakteriālas vaginozes ārstēšana asimptomātiskām augsta riska grūtniecēm var novērst sliktu grūtniecības iznākumu, mēnesi pēc ārstēšanas ieteicams veikt papildu pārbaudi, lai novērtētu izārstēšanu. Recidīvu ārstēšanai var izmantot alternatīvas shēmas. Pašlaik nav nevienas zāles ilgstošai uzturošai terapijai.
Seksuālo partneru vadība bakteriālās vaginozes gadījumā
Klīniskie pētījumi liecina, ka seksuālo partneru ārstēšana neietekmē ne sievietes ārstēšanas efektivitāti, ne recidīvu biežumu, tāpēc seksuālo partneru rutīnas ārstēšana nav ieteicama.
Bakteriālā vaginoze un blakusslimības
Alerģija vai nepanesamība
Ja Jums ir alerģija pret metronidazolu vai tā nepanesamība, priekšroka jādod klindamicīna krēmam. Metronidazola gelu var ievadīt pacientiem, kuri nepanes sistēmisku metronidazolu, bet pacienti, kuriem ir alerģija pret perorālo metronidazolu, nedrīkst ievadīt intravagināli.
Grūtniecība un bakteriālā vaginoze
Bakteriālā vaginoze ir saistīta ar sliktu grūtniecības iznākumu (agru membrānu plīsumu, priekšlaicīgu dzemdību un priekšlaicīgas dzemdības), un organismi, kas konstatēti paaugstinātā koncentrācijā bakteriālajā vaginozē, bieži tiek izdalīti pēcdzemdību endometrīta vai endometrīta gadījumā pēc ķeizargrieziena. Jo Bakteriālās vaginozes ārstēšana asimptomātiskām augsta riska grūtniecēm (priekšlaicīgas dzemdības anamnēzē) var samazināt priekšlaicīgu dzemdību risku, šādas grūtnieces ir jānovērtē un, ja tiek konstatēta bakteriālā vaginoze, jāārstē. Skrīnings un ārstēšana jāveic agrīnā grūtniecības otrajā trimestrī. Ieteicamā ārstēšanas shēma: metronidazols 250 mg iekšķīgi 3 reizes dienā 7 dienas. Alternatīva shēma ir metronidazols 2 g po vienā devā vai klindamicīns 300 mg po 2 7 dienas.
grūtniecēm ar zems risks(sievietēm, kurām nav priekšlaicīgas dzemdības) ar bakteriālās vaginozes simptomiem, jāārstē, līdz simptomi izzūd. Ieteicamā shēma: metronidazols 250 mg iekšķīgi 3 reizes dienā 7 dienas. Alternatīva shēma ir metronidazols 2 g iekšķīgi vienā devā vai klindamicīns 300 mg iekšķīgi 2 reizes dienā 7 dienas vai metronidazola gēls, 0,75%, viens pilns aplikators (5 g) intravagināli 2 reizes dienā 5 dienas. Daži eksperti dod priekšroku sistēmiskai terapijai sievietēm ar zemu risku, ārstējot iespējamās augšējā reproduktīvā trakta infekcijas ar subklīniskām izpausmēm.
Grūtniecības laikā ieteicamas mazākas zāļu devas, jo ir vēlme ierobežot zāļu ietekmi uz augli. Ir maz datu par metronidazola maksts gela lietošanu grūtniecības laikā. Nav ieteicams lietot klindamicīna maksts krēmu grūtniecības laikā, jo. divi randomizēti pētījumi ziņoja par priekšlaicīgu dzemdību pieaugumu pēc ārstēšanas ar klindamicīna maksts krēmu.







