Příčiny a klasifikace kómatu. Charakteristické příznaky kómatu. Hypoxie a narušení procesů dodávky energie.
Stavy kómatu, ke kterým dochází při různých patologických procesech, lze rozdělit do následujících skupin.
• Způsobeno primární lézí centrálního nervového systému (neurogenní). Tato skupina zahrnuje kóma, která se rozvíjí s mrtvicí, traumatickým poraněním mozku, epilepsií, zánětem a nádory mozku a jeho membrán.
• Vývoj s porušením výměny plynu.
† Hypoxické. Souvisí s nedostatečným přísunem kyslíku zvenčí (dušení) nebo poruchou transportu kyslíku při těžkých akutních poruchách krevního oběhu a anémii.
† Respirační. Způsobeno hypoxií, hyperkapnií a acidózou v důsledku významných poruch výměny plicních plynů při respiračním selhání.
• Způsobeno poruchou metabolismu s nedostatečnou nebo nadměrnou tvorbou hormonů (diabetické, hypotyreoidní, hypokortikoidní, hypopituitarní kóma), předávkování hormonálními léky (tyreotoxické, hypoglykemické kóma).
• Toxogenní kóma spojené s endogenní intoxikací toxickými infekcemi, selháním jater a ledvin (hepatické, uremické kóma), pankreatitidou nebo expozicí exogenním jedům (koma s otravou, včetně alkoholu, FOS atd.).
• Primárně způsobeno ztrátou vody, elektrolytů a energetických látek (hyponatremické kóma při syndromu nedostatečné tvorby ADH, chlorhydropenické, vznikající u pacientů s přetrvávajícím zvracením, alimentárně-dystrofickým nebo hladovým komatem).
Poruchy vědomí
Míra poruchy vědomí hraje často rozhodující roli ve výsledku mnoha onemocnění a patologické procesy. Stanovení stavu vědomí je proto jedním z hlavních bodů při vyšetření pacienta, zejména v mimořádných situacích. Porušení (poruchy) vědomí jsou uvedeny na Obr. 20–12
Rýže. 20–12. Hlavní typy poruch vědomí.
Porušení vědomí se obvykle dělí na změny vědomí a útlak vědomí.
• Změny ve vědomí- produktivní formy poruchy vědomí, které se vyvíjejí na pozadí bdělosti. Vyznačují se poruchou psychických funkcí, zvráceným vnímáním prostředí a vlastní osobnosti a většinou je neprovází imobilita. Patří sem delirium, amentie a poruchy vědomí za šera. Jsou hlavními projevy většiny duševních chorob a v psychiatrii se o nich uvažuje.
• Útlak vědomí- neproduktivní formy poruchy vědomí, charakterizované deficitem duševní aktivity se snížením úrovně bdělosti, výraznou inhibicí intelektuálních funkcí a motorické aktivity.
Pro určení míry útlaku vědomí se dobře osvědčila tzv. stupnice. Glasgow(Skotská stupnice, viz článek Měřítko v příloze Slovníček pojmů na CD). Hodnocení míry útlaku vědomí se provádí v bodech.
Jednotlivé typy poruch vědomí
• Omráčit je výsledkem zvýšení (pod vlivem patogenního faktoru) prahu vzrušivosti. V tomto ohledu je omračování charakterizováno snížením citlivosti těla na vnější podněty.
Projevy
Při omráčení je poznamenáno:
† Zachování vědomí na pozadí různého stupně porušení posloupnosti, logiky a jasnosti myšlení (zmatení vědomí).
† Fyzická nečinnost.
† Dezorientace v situaci.
† Zvýšená ospalost (ospalost). Silné podněty (zvuk, světlo, bolest) pouze dočasně vyvedou pacienta ze stavu omráčení.
Stav omráčení často předchází stupor.
• Letargický spánek- stav charakterizovaný celkovou inhibicí duševní aktivity, výraznou útlumem vědomí (ale ne jeho úplnou ztrátou! [na rozdíl od kómatu]), ztrátou volních pohybů při zachování reflexů (na rozdíl od kómatu) na silné zvukové, světelné a bolestivé podněty . Ten se obvykle projevuje krátkodobými motorickými reakcemi, sténáním, pohybem mimických svalů.
Často je sopor považován za stadium ve vývoji kómatu, které předchází ztrátě vědomí (tj. vývoji vlastního kómatu).
• Delirium vyznačuje se:
- falešné afektivní vnímání prostředí a událostí, vlastní role v nich (iluze),
† spontánní endogenní zrakové a/nebo sluchové vjemy (halucinace),
† řečová a motorická excitace.
Ve stavu deliria se pacient aktivně účastní dění, které pociťuje (může útočit, bránit se, utéct; živě popisovat jemu „viditelné“ obrazy, „hovořit“ s nepřítomným partnerem).
• amentia vyznačuje se:
† nekoherence (rozpojení) myšlení,
- porušení orientace, vnímání okolních předmětů, událostí a vlastní osobnosti;
- chaotické, neuspořádané vzrušení;
† neúčelná motorická aktivita.
† V případě uzdravení si pacient nepamatuje (amnézie), co se s ním dělo v období amentie.
• Stav soumraku vědomí se vyznačuje:
† zhoršená orientace v prostředí,
† odtržení od probíhajících skutečných událostí,
† halucinační chování (obvykle děsivé)
† náhlý nástup a ukončení,
† často páchá agresivní činy.
† Epizoda stavu soumraku je amnézií.
• Strnulost
Stupor je třeba odlišit od různých typů poruch a ztráty vědomí. Při strnulosti se vědomí neztrácí. Stupor je stav charakterizovaný úplnou nehybností, oslabením nebo absencí reakcí na vnější zvukové, světelné a bolestivé podněty na pozadí zachovaného vědomí.
Stupor se často rozvíjí u pacientů s mentálními (například se schizofrenií), stejně jako těžkými somatickými (například s těžkým malabsorpčním syndromem) onemocněními. Stupor je také pozorován u řady depresivních stavů (například po ztrátě blízkého člověka) a těžkých psychogenních traumat, která se rozvíjejí pod vlivem různých extrémních faktorů.
KOMA (řecky koma - hluboký spánek) - obecný extrémně vážný stav organismu.
Vzniká v důsledku působení exogenních a endogenních škodlivých faktorů.
Charakterizováno ztrátou vědomí
nedostatečnost funkcí orgánů a fyziologických systémů těla.
PŘÍČINY KOMATU
Kdo je způsoben různými faktory. Obvykle se dělí na exogenní a endogenní. Posledně jmenované mohou být infekční a neinfekční.
Exogenní faktory
Exogenní faktory (obr. 20-13) - patogenní činitelé prostředí zpravidla extrémní síly, toxicity a/nebo destruktivní povahy.
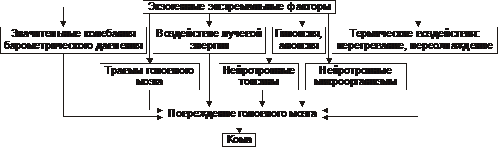
Rýže. 20–13. Nejčastější exogenní příčiny kómatu.
• Různé traumatické (obvykle mozkové) faktory (elektrický proud, mechanické poranění hlavy).
• Tepelné účinky (přehřátí, úpal, podchlazení).
• Výrazné kolísání barometrického tlaku (hypo- a hyperbarie).
• Neurotropní toxiny (alkohol a jeho náhražky, etylenglykol, toxické dávky léků, sedativa, barbituráty a některé další léky).
• Infekční agens (neurotropní viry, botulotoxiny a tetanové toxiny, patogeny malárie, břišní tyfus, cholera).
• Exogenní hypoxie a anoxie.
• Energie paprsku (velké dávky pronikajícího záření).
Endogenní faktory
Endogenní faktory (obr. 20-14), vedoucí k rozvoji kómatu, jsou důsledkem těžkých poruch vitálních funkcí organismu. Jsou pozorovány při nepříznivém průběhu různých onemocnění a chorobných stavů. Tyto stavy vedou k výrazným odchylkám od normy vitální důležité parametry a konstanty, přebytek nebo nedostatek metabolických substrátů a/nebo kyslíku v těle.
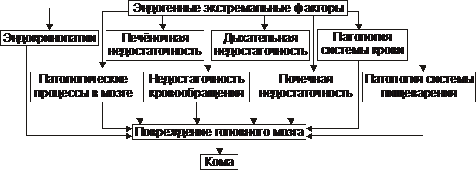
Rýže. 20–14. Nejčastější endogenní příčiny kómatu.
• Patologické procesy v mozku (ischemie, mrtvice, nádor, absces, edém atd.).
• Oběhové selhání (cerebrální hypoxie).
• Respirační selhání (cerebrální hypoxie u status asthmaticus, asfyxie, plicní edém).
• Patologie krevního systému (masivní hemolýza erytrocytů, těžká anémie).
• Endokrinopatie (hypoinzulinismus, hypo- a hypertyreóza, adrenální insuficience).
• Selhání jater, poruchy trávicího systému (malabsorpční syndrom, střevní autointoxikace a/nebo autoinfekce).
• Selhání ledvin.
• Stavy kómatu se v některých případech rozvíjejí s těžkým progresivním průběhem kolapsu a šoku.
Obecná patogeneze a projevy
Patogeneze kómatu, bez ohledu na příčiny, které je způsobily, zahrnuje několik společných klíčových vazeb znázorněných na obr. 20–15.
Rýže. 20–15. Hlavní vazby patogeneze kóma.
Obecné projevy kómatu jsou uvedeny v tabulce. 20–5.
Tabulka 20–5. Běžné projevy kómatu
|
Orgány a jejich soustavy |
Změněné funkce |
|
nervové a endokrinní |
Poruchy vědomí ztráta vědomí, hypo- a areflexie, nerovnováha biologicky aktivních látek a jejich účinků. |
|
Srdeční selhání, arteriální hypotenze a kolaps, redistribuce průtoku krve kapilární insuficience, |
|
|
Respirační selhání. |
|
|
Systém krve a hemostázy |
krevní ložisko, změna viskozity krve trombohemoragický syndrom. |
|
Selhání jater. |
|
|
Selhání ledvin. |
|
|
Trávení |
Nedostatečné trávení dutin a membrán, střevní autointoxikace, autoinfekce. |
Hypoxie a narušení procesů dodávky energie
Porucha zásobování tkání a orgánů kyslíkem je buď příčinou kómatu a/nebo jeho patogenetickou vazbou. V tomto případě pozorované porušení zásobování buněk substrátem způsobuje v nich nedostatek biologické oxidace.
• Resyntézu ATP v neuronech mozku zajišťuje především energie oxidace glukózy v reakcích tkáňového dýchání. Mozkové neurony, které jsou normálně struktury nejvíce závislé na kyslíku, se v podmínkách hypoxie stávají nejzranitelnějším objektem v těle.
† Mozková hmota, která tvoří asi 2 % tělesné hmotnosti, představuje přibližně 20 % (!) srdečního krevního výdeje. V tomto ohledu snížení dodávky kyslíku a / nebo substrátů metabolismu krví do mozku vylučuje možnost jeho normálního fungování.
† Zastavení cerebrálního oběhu již po 8–10 s vede ke kritickému nedostatku kyslíku a poruchám energetického zásobování neuronů. Výsledkem je ztráta vědomí.
† Vyčerpání glukózy, ke kterému dojde během následujících 4-7 minut, stejně jako potlačení (v důsledku zvyšující se acidózy) anaerobního metabolismu, je doprovázeno nenahraditelným výdejem energie ATP. V tomto ohledu je specifická aktivita neuronů inhibována, vědomí je ztraceno a začínají se rozvíjet rychle progresivní dystrofické procesy.
† Rozpad makromolekulárních organických sloučenin v neuronech, stejně jako akumulace nadbytku Na + a některých dalších iontů v nich, vede k výraznému zvýšení intracelulárního osmotického a onkotického tlaku. To zase vede k hyperhydrataci nervových buněk v kombinaci s uvolňováním tekutiny z cév do intersticia (tj. k mozkovému edému), žilní hyperémii a krvácení do hmoty mozku.
• Neurony mozku jsou poškozeny ve větší míře při stavech ischemie než hypoxémie. Při normálním perfuzním tlaku v cévách mozku i při poklesu p a O 2 na 30 mm Hg. a níže nejsou žádné známky destrukce neuronů.
• Porušení energetického zásobování buněk v konečném důsledku způsobuje jejich dysfunkci, rozvoj dystrofie a poruchu plastických procesů v nich. Nejvýraznější je to v mozku a srdci. V tomto ohledu u pacientů v kómatu dochází ke ztrátě vědomí, snížení závažnosti nebo neexistují žádné reflexy; rozvíjejí se arytmie a insuficience kontraktilní funkce srdce, stejně jako arteriální hypotenze; je narušena frekvence a periodicita neuronů dechového centra, klesá objem alveolární ventilace, což vede k respiračnímu selhání a zhoršení hypoxie.
Opojení
Kóma jakéhokoli původu je charakterizována hromaděním toxických látek v těle. Do těla se dostávají zvenčí (s komatem exogenní geneze) a tvoří se v něm samotném (s endogenním komatem). Řada komatózních stavů je způsobena neurotropními toxiny, alkoholem a jeho náhražkami, ethylenglykolem, plísňovými toxiny; Drogy při jejich zneužití (například narkotika, barbituráty, trankvilizéry).
• Toxické látky, stejně jako produkty jejich metabolismu, mají největší patogenní vliv na neurony mozkového kmene a mozkových hemisfér, žláz s vnitřní sekrecí, srdce, játra, ledviny a krvinky. Toxiny poškozují membránové struktury a buněčné enzymy. V tomto ohledu je potlačena funkce neuronů kortikálních a subkortikálních struktur. To zase vede k poruchám činnosti kardiovaskulárního systému, dýchacího, endokrinního a trávicího systému, ledvin, jater, krevního systému, hemostázy atd.
• Intoxikace organismu metabolickými produkty se zhoršuje porušením detoxikační funkce jater a vylučovací činnosti ledvin. Ano, v diabetické kóma v krvi se výrazně zvyšují hladiny CT, kyseliny mléčné a pyrohroznové. V tomto případě například nadbytek kyseliny acetoctové výrazně inhibuje aktivitu mozkových neuronů a autonomních ganglií.
• Při jaterním kómatu se v krvi výrazně zvyšuje obsah putrescinu, kadaverinu, derivátů fenolu, indolu, skatolu (vzniká v tlustém střevě při štěpení bílkovin), sloučenin amonia (uhličitan amonný a kyselina karbamová, hydroxid amonný) Významné patogenetikum spojnicí v kómatu je hromadění přebytečného amoniaku (který inhibuje Na-K-ATPázu, tvoří toxické metabolity, poškozuje benzodiazepinové receptory a má další patogenní účinky). Normálně jsou výše uvedené sloučeniny inaktivovány v játrech a vylučovány ledvinami z těla. Nicméně s jaterními a/nebo selhání ledvin tyto toxické sloučeniny a jejich deriváty potencují poškození mozku a dalších orgánů a zhoršují stav pacienta.
Poruchy KShR
Odchylka ukazatelů acidobazické rovnováhy je přirozeným jevem u kómatu jakéhokoli původu.
• Ve většině případů se rozvine acidóza.
† Hypoxie oběhového, respiračního, hemického a tkáňového typu.
† Porušení funkce ledvin (inhibice acido- a amoniogeneze, snížení jejich vylučovací funkce).
† Porucha funkce jater (potlačení procesu inaktivace CT). Tím se zvyšuje stupeň acidózy.
• Výrazně méně často a zpravidla přechodně je zaznamenán rozvoj alkalózy (např. v období hyperventilace plic nebo v jaterním kómatu, doprovázeném výrazným zvýšením obsahu amonných iontů v krvi).
Nerovnováha iontů a vody
Projevy:• Ztráta K + buňkami • Rozvoj hyperkalémie • Zvýšení počtu buněk • Zvýšení intracelulárního objemu • Hyponatremie (například ledvinové nebo jaterní) jsou charakterizovány jinými změnami v iontové rovnováze. Tyto varianty kómatu mohou být doprovázeny zvýšením hladiny aldosteronu v krvi (v důsledku jeho zvýšené syntézy v nadledvinách nebo snížením inaktivace v játrech), což způsobuje reabsorpci Na + a vylučování K + v tubuly ledvin s rozvojem hypernatremie a hypokalemie • Hyperosmie a hyperonkie. Jsou výsledkem hydrolýzy velkomolekulárních sloučenin (LP, proteoglykany, glykogen a další) na střední a malé molekuly (proteiny, aminokyseliny, glukóza, UA).
Důsledky:• Hyperhydratace mozkových buněk a dalších orgánů (při hyperosmolárním diabetickém kómatu naopak vzniká hypohydratace buněk potencující jejich poškození) • Zvýšení obsahu tekutiny v mezibuněčném prostoru • Zvýšení objemu tekutiny v cévním řečišti ( hypervolemie), průjem, zvracení, polyurie (například s hypochloremickým, diabetickým, hyperosmolárním kómatem). Mohou způsobit progresivní extracelulární a následně celkovou hypohydrataci • Výrazné zvýšení viskozity krve • Porušení orgánové tkáně a mikrocirkulace • Diseminovaná agregace krvinek, jejich hyperkoagulace a trombóza (DIC).
Poruchy elektrogeneze
Projevy
Narušení procesů zásobování buněk energií, poškození jejich membrán a enzymů v kómatu přirozeně způsobuje narušení: • vzniku MP a PD, • excitability (snížení, zvýšení), • vedení excitace. Nejvýrazněji se to projevuje ve strukturách mozku a srdce.
Následky: • Poruchy vědomí až jeho ztráta • Poruchy funkcí nervových center (především respirační a kardiovasomotorické) • Rozvoj srdečních arytmií včetně fibrilace komor.
Nerovnováha biologicky aktivních látek a jejich působení
Projevy: • Porušení syntézy a uvolňování biologicky aktivních látek různých tříd buňkami: neurotransmitery, hormony, cytokiny atd. • Narušení procesů aktivace, inaktivace, dodání biologicky aktivních látek do cílových buněk • Porušení interakce biologicky aktivních látek s jejich buněčnými receptory. Ta je důsledkem poškození buněčných membrán a intracelulárních mediátorů účinků hormonů, mediátorů a cytokinů • Rozpad fyziologických a funkčních systémů • Minimalizace funkcí orgánů a tkání, spotřeby energie a plastických procesů • Přechod k tzv. tzv. metabolická regulace funkcí orgánů a tkání. To obvykle předchází vývoji terminálního stavu.
Vlastnosti patogeneze některých kómat
Specifičnost určitých typů kómatu je obvykle detekována v raných fázích jeho vývoje. V těchto fázích se stále objevují rysy příčiny kómatu, stejně jako počáteční vazby jeho patogeneze. Se zvyšující se závažností komatózních stavů se snižuje jejich specifita a jejich společné rysy jsou stále zjevnější.
Traumatické kóma
Způsobit: trauma, doprovázené těžkým otřesem mozku a ztrátou vědomí. Bezvědomí v traumatickém kómatu může trvat několik minut až den nebo déle.
Projevy: • Motorické reakce a otevírání očí na bolestivý podnět chybí nebo je výrazně omezeno • řeč chybí nebo pacient vydává nesrozumitelné zvuky • hypo- nebo areflexie • je narušen dech a srdeční rytmus • krevní tlak a BCC jsou sníženy i když nedošlo ke ztrátě krve. • mimovolní pomočování • V souvislosti s kontuzí mozku, ložiskovými krváceními v něm a edémy se zjišťují neuropatologické příznaky: obrna (často hemiparéza), patologické reflexy, poruchy lokální citlivosti, křeče • Krev se obvykle nachází v mozkomíšním moku. na lebce se objevují specifické znaky: † příznaky poškození neuronů jader VII a VIII párů hlavových nervů, † modřiny v oblasti očnic (příznak „brýlí“), † krvácení a odtok mozkomíšního moku ze zvukovodů, nosu, úst.
apoplektické kóma
Příčiny: • Krvácení do mozku. • Akutní lokální ischemie mozku s vyústěním v srdeční infarkt (s trombózou nebo embolií velké mozkové tepny). Poslední stát nazývaná mrtvice (kvůli rychle rostoucím změnám v mozku a poruše vitálních funkcí těla).
Rizikové faktory: • Arteriální hypertenze (zejména období hypertenzních krizí). • Aterosklerotické změny ve stěnách mozkových cév.
Patogeneze
Hlavními patogenetickými faktory apoplexického kómatu jsou: • ischemie a hypoxie mozku (v důsledku lokálních nebo rozsáhlých oběhových poruch v něm), • výrazné zvýšení permeability stěn mikrocév, • rychle narůstající edém mozku rychle se zvyšující známky ztráty citlivosti a pohybu.
Projevy
• S apoplexickým kómatem v důsledku mozkového krvácení: † pacient náhle ztratí vědomí † jeho obličej je (typicky) fialový, † viditelné cévy jsou rozšířené a znatelně pulzují, † žáci nereagují na světlo † šlachové reflexy jsou sníženy nebo chybí (hyporeflexie), jsou pozorovány patologické reflexy ( Babinský atd.), † v důsledku poškození a podráždění mozkové hmoty intenzivně narůstají poruchy dýchání (je hlučné, chraplavé), † jsou zaznamenány hypertenzní reakce a bradykardie.
• Při apoplexickém kómatu v důsledku ischemické cévní mozkové příhody jsou obvykle pozorovány následující: † poruchy vědomí až do jeho ztráty, † arteriální hypotenze, † bradykardie, † srdeční arytmie, † vzácné mělké dýchání, † bledá a studená kůže a sliznice,
Následky mozkového krvácení nebo ischemické cévní mozkové příhody. Jsou různé a závisí na: • rozsahu a topografii poškození, • stupni hypoxie a mozkového edému, • počtu lézí, • závažnosti arteriální hypertenze, • závažnost aterosklerózy, • věk pacienta.
Apoplexické kóma je jedno z nejnepříznivějších plynoucích kómat, které je plné smrti nebo invalidity pacienta.
Hypochloremické kóma
Způsobit hypochloremické (chlorhydropenické, chlorované) kóma – výrazná ztráta látek obsahujících chlór tělem. To je pozorováno při: • dlouhodobém opakovaném zvracení (u pacientů s endogenními intoxikacemi, otravou jídlem, těhotenskou toxikózou, stenózou pyloru, střevní obstrukcí); • nesprávnou léčbou diuretiky, • prodlouženou dietou bez soli, • selháním ledvin v polyurickém stadiu, • píštěle tenkého střeva. Vzhledem k tomu, že za výše uvedených stavů se Cl -, Na + a K + ztrácejí relativně pomalu, stejně jako kompenzační účinky adaptačních mechanismů, kóma se v typických případech vyvíjí postupně.
Projevy: • Porušení tvorby MP a PD v důsledku poklesu krevní plazmy, mezibuněčných a jiných biologických tekutin s obsahem Na +, K +, Cl - a některých dalších iontů • Poruchy dráždivosti buněk • Porušení specifických a nespecifických funkcí buněk. V důsledku toho se vyvíjejí: † svalová slabost, † hypohydratace. V souvislosti se ztrátou tělesných tekutin: ‡ suchá kůže a sliznice, ‡ tkáňový turgor se snižuje, ‡ rysy obličeje se zostřují ‡ suchý jazyk, ‡ rozvíjí se oligurie. ‡ Ht se výrazně zvyšuje, ‡ TK je obvykle nízký ‡ BCC je snížena ‡ iontová nerovnováha, ‡ porušení přívodu krve do mozku.
Narůstající rozsah a stupeň mozkové ischémie způsobuje progresivní poruchy vědomí: stav strnulosti přechází v psychomotorickou retardaci a končí ztrátou vědomí.
Metody terapie kómatu
• Etiotropní léčba je hlavní. Z velké části určuje prognózu stavu pacienta. V tomto ohledu jsou přijímána opatření k zastavení nebo oslabení patogenního účinku příčinného faktoru.
† Pro traumatické kóma:
‡ je eliminován škodlivý faktor,
‡ Léky proti bolesti, lokální anestetika,
‡ v případě potřeby - anestezie.
† Při kómatu způsobeném intoxikací těla aplikujte:
‡ specifická antidota,
‡ antitoxiny,
‡ výplach žaludku,
‡ diuretika.
† Pro diabetická kóma:
‡ aplikovat odhadovanou dávku inzulínu,
‡ v případě potřeby současně s roztokem glukózy (k prevenci hypoglykemického kómatu).
† V kómatu infekčního původu: používají se antibakteriální látky (antibiotika, sulfonamidy, ale i antiseptika, která působí na střevní flóru a močové cesty).
• Patogenetická terapie je klíčová v léčbě každého pacienta v kómatu.
Zahrnuje opatření zaměřená na blokádu, eliminaci a/nebo snížení škodlivých účinků hlavních vazeb v patogenezi kómatu: hypoxie, intoxikace, poruchy acidobazické rovnováhy, nerovnováha iontů a tekutin, biologicky aktivní látky a jejich účinky .
† Antihypoxická léčba
‡ Dýchat smęsi plynû s vysokým obsahem kyslíku.
‡ Hyperbarická oxygenoterapie.
‡ Podávání antioxidantů (např. glutathion, selen, SOD, kataláza, ubichinon a další).
‡ Normalizace práce srdce a cévního tonusu.
† Odstraňte nebo snižte stupeň intoxikace těla:
‡ Transfuze krve, plazmy a náhražek plazmy, fyziologický roztok chloridu sodného.
‡ Zavedení roztoků obsahujících velkomolekulární organické sloučeniny - polyglucin, reopopiglyukin a další. Tyto léky se kombinují s diuretiky ke stimulaci vylučování tekutin a toxických látek z těla.
‡ V těžkých případech, stejně jako při selhání ledvin, uremickém bezvědomí – hemodialýza a peritoneální dialýza.
†Normalizace ukazatelů acidobazické rovnováhy, rovnováhy iontů a tekutin prostřednictvím:
‡ Řízené zavádění tlumivých roztoků do těla s nezbytným (pro každého pacienta se volí individuálně s ohledem na laboratorní údaje) obsahem a poměrem různých iontů.
‡ Krevní transfuze, plazma, náhražky plazmy.
† Normalizace hladiny biologicky aktivních látek a jejich účinků. Pro tento účel použijte:
‡ hormony nadledvin (gluko- a mineralokortikoidy, androgenní steroidy, katecholaminy),
‡ hormony slinivky břišní (inzulin, glukagon),
‡ neurotransmitery (acetylcholin, norepinefrin) atd.
Tyto léky normalizují funkce srdce, ledvin, mozku a dalších orgánů, ukazatele homeostázy, aktivují specifické i nespecifické adaptační reakce organismu.
• Symptomatická terapie je zaměřena na optimalizaci funkcí orgánů a jejich systémů, odstranění křečí, bolesti a bolestivých pocitů ve stavech před a po komatu. Pro tento účel použijte:
† antikonvulziva,
† léky proti bolesti (včetně narkotik),
† kardiotropní a vazoaktivní léky,
† respirační analeptika.
Vzhledem k tomu, že kóma je charakterizována závažnými poruchami funkcí orgánů, jejich systémů, mechanismů regulace těla, měla by být účinnost terapeutických opatření sledována neustálou registrací stavu vitality. důležité funkce(srdeční činnost, dýchání, vylučovací funkce ledvin atd.), parametry vědomí a homeostázy.
V kómatu, obvykle v těle nastává velký počet změny v metabolických procesech, jedním z nich je kombinovaná encefalopatie. Čím závažnější je poškození mozku, tím déle může kóma trvat. Čím déle přitom trvá, tím menší je šance na „návrat“ pacienta a tím reálnější je smrt pacienta.
Pokud šest hodin po upadnutí do tohoto stavu zornice nereagují na paprsek světla, je to velmi alarmující příznak.
Mozková smrt je stádium onemocnění, ve kterém mozek nevykonává žádné funkce a není možné je obnovit, protože tkáně jsou zničeny nebo metabolismus v mozkových tkáních je zcela narušen. Takový stav znamená narušení práce srdce a krevních cév, dýchací systém, gastrointestinální trakt, játra, další důležité systémy a je narušena i tvorba krve. Smrt často nastává po agónii, při které jsou aktivovány některé z nejjednodušších funkcí mozku, po kterých nastává mozková smrt.
Na konci sedmdesátých let byly v Americe vyvinuty parametry, které určují mozkovou smrt: jde o terminální kóma, zástavu dechu, vymizení základních reflexů, včetně absence zornicové reakce na světlo. Angiografie může detekovat nepřítomnost cerebrálního oběhu. Pacient může mít míšní reflexy. Někdy, aby se zjistila mozková smrt, je pacient sledován další tři dny.
Kromě toho lze mozkovou smrt v důsledku kómatu posoudit podle:
- nedostatek svalové reakce
- pokles krevního tlaku pod 80 milimetrů rtuti
- spontánní pokles tělesné teploty.
Třetí fáze nebo hluboké kóma Pacient je v hlubokém spánku. Vůbec nereaguje vnější vlivy, nejsou žádné známky duševní aktivity, někdy je citlivost na bolest, někdy není. Mohou se objevit křeče řady svalů, svalová dystonie. Pacient nekontroluje pohyby střev a močení. Rytmus dýchání je rychlý, nerovnoměrný, mělký. Krevní tlak je výrazně snížen, průměr zornice se zvětšuje.
Čtvrtá fáze nebo extrémně hluboká- pacient nemá reflexy, vegetativní reakce jsou narušeny. Dýchání je buď velmi narušené, nebo není vůbec, tlak je velmi nízký, srdce bije nerovnoměrně.
Dysfunkce mozku se také dělí do čtyř fází. Takže v první fázi je jeho práce pouze zpomalena a ve čtvrté fázi jsou funkce mozku téměř úplně změněny.
Traumatická forma se může vyvinout, když je mozek biologicky otráven metabolickými produkty účinné látky produkované v těle.
Mozkové kóma se také může vyvinout, když následující faktory ovlivňují mozek:
- Když se toxické látky dostanou do těla
- Při půstu
- Přehřívání
- Při vystavení elektrickému proudu
- Při hypotermii.
V kómatu jsou reflexy pacienta otupené, postupně se zcela vypínají a náhle se znovu objevují. Mění se i reakce zornice na světlo. Pacientovy čelisti jsou stlačené, svaly se mohou při skřípnutí nebo píchnutí jemně chvět. Mírná forma alkoholického kómatu trvá asi šest hodin. V některých případech pacient vyjde z tohoto stavu bez zdravotní péče. Ale v těžkých formách je možný edém mozku.
Pacient může mít poruchu dýchání v důsledku zatažení jazyka nebo udušení zvratky. Pokud k tomu dojde, tvář pacienta zmodrá, dokonce i na dálku jsou slyšet zvuky v plicích.
Ve fázi hlubokého kómatu jsou pozorovány změny v pohybu krve, krevní tlak klesá.
Při prudkém poklesu hladiny glukózy v krvi může pacient zemřít. Podle přítomnosti komplikací ve vývoji kómatu se tedy jeho alkoholická forma dělí na nekomplikovanou a komplikovanou.
Plán
Definice, klasifikace a patogeneze kómatu
Příznaky kómatu
Diferenciální diagnostika kóma
1. Definice, klasifikace a patogeneze kómatu
Kóma (koma) - akutně se vyvíjející těžký patologický stav charakterizovaný progresivní inhibicí funkcí centrálního nervového systému se ztrátou vědomí, zhoršenou reakcí na vnější podněty, zvýšením respiračních, oběhových a dalších životně důležitých funkcí těla.
^ Com klasifikace:
1. Kóma primárního původu, v důsledku poškození CNS (koma v důsledku krvácení do mozku, kóma traumatického původu, infekčního původu, u pacientů s epilepsií po epileptickém záchvatu atd.)
2. Kóma sekundárního původu, vyskytuje se u nemocí vnitřní orgány a endokrinní žlázy (koma diabetické, hypoglykemické, jaterní, uremické, eklamptické, hypochloremické, nadledvinkové, tyreotoxické, myxedematózní, anoxické, alimentárně-dystrofické atd.). Kóma se může objevit také v důsledku toxických účinků (alkoholické, barbiturické, opiátové kóma), jakož i pod vlivem fyzikálních faktorů (tepelné, studené kóma, s poškozením elektrický šok, radiální).
Patogeneze:
U všech onemocnění je základem patogeneze kómatu porážka centrálního nervového systému. Hlavními faktory vzniku kómatu jsou poruchy prokrvení mozku, porucha cirkulace likéru, hypoxie, acidóza s následkem otoku mozkové kůry. Na tomto pozadí se vyvíjí energetické hladovění mozku spojené s nedostatečným přísunem kyslíku, živných substrátů nebo porušením jejich využití při toxickém poškození nervových buněk. Ztráta vědomí je vždy spojena s porušením činnosti mozkové kůry primární nebo sekundární povahy.
^
2. Příznaky kómatu
Kóma se může vyvinout náhle (téměř okamžitě), rychle (během několika minut až 1-3 hodin) a postupně - během několika hodin nebo dnů (pomalý vývoj kómatu).
Existuje stav prekoma a 4 stupně závažnosti (stadia vývoje) kómatu.
Překom. Poruchu vědomí charakterizuje zmatenost, střední strnulost; letargie, ospalost nebo psychomotorická agitovanost jsou častěji pozorovány; jsou možné psychotické stavy (například s toxickým, hypoglykemickým kómatem); účelné pohyby jsou nedostatečně koordinovány; všechny reflexy jsou zachovány (jejich změny jsou možné u primárního mozkového kómatu a kómatu způsobeného neurotoxickými jedy).
^ Kóma I. stupně. Těžká strnulost, spánek (hibernace), inhibice reakcí na silné podněty, včetně bolesti; pacient provádí jednoduché pohyby, může polykat vodu a tekutou stravu, v posteli se sám otáčí, ale kontakt s ním je mnohem obtížnější; svalový tonus se zvyšuje; reakce zornic na světlo je zachována, často je zaznamenán divergentní strabismus, pohyby kyvadla oční bulvy; kožní reflexy (rychle aplikované čárkované podráždění kůže břicha ve směru zvenčí ke střední čáře způsobují kontrakci svalů přední stěny břicha) jsou prudce oslabeny, šlachové reflexy jsou zvýšené (u některých typů kómatu jsou sníženy).
^ Kóma II stupně. Hluboký sen; není dosaženo kontaktu s pacientem; prudké oslabení reakcí na bolest; vzácné spontánní pohyby jsou nekoordinované (chaotické); jsou zaznamenány patologické typy dýchání (hlučné, Kussmaulovy (výbuchy křečových, hlubokých nádechů, slyšitelné na dálku), Cheyne-Stokes (povrchové a vzácné dýchací pohyby stávají se hlubší a častější a po maximu opět slábnou a zkracují se) atd.); možný mimovolní pomočování a defekace; reakce zorniček na světlo je prudce oslabená, zorničky jsou často sevřené; rohovkové (uzavření palpebrální štěrbiny v reakci na podráždění oční rohovky) a faryngeální reflexy (dotyk špachtle na zadní stranu hltanu vede ke kašli a zvracení), kožní reflexy chybí, svalová dystonie, spastické kontrakce, fibrilace jednotlivých svalů, hormetonie (změna náhlého napětí svalů končetin jejich uvolněním).
^ Kóma III stupně(nebo "atonický").
Chybí vědomí, reakce na bolest, rohovkové reflexy; faryngeální reflexy jsou potlačeny; často je pozorována mióza, chybí reakce zornic na světlo; šlachové reflexy a svalový tonus jsou difúzně sníženy (jsou možné opakující se lokální nebo generalizované křeče); močení a defekace jsou mimovolní, krevní tlak je snížen, dýchání je arytmické, často tlumené až vzácné, povrchové, tělesná teplota je snížena.
^ Stupeň kómatu IV (pobuřující).
Kompletní areflexie, svalová atonie; mydriáza; hypotermie, hluboká dysfunkce prodloužené míchy se zastavením spontánního dýchání, prudký pokles krevního tlaku.
^
Výstup z kómatu.
Výstup z kómatu pod vlivem léčby je charakterizován postupnou obnovou funkcí centrálního nervového systému, obvykle v opačném pořadí jejich útlaku. Nejprve se objevují rohovkové reflexy, poté pupilární reflexy, míra vegetativních poruch klesá. Obnova vědomí prochází fázemi strnulosti, zmateného vědomí, deliria, někdy jsou zaznamenány halucinace. Často v období procházení z kómatu dochází k prudkému motorickému neklidu s chaotickými nekoordinovanými pohyby na pozadí omráčeného stavu; jsou možné konvulzivní záchvaty, po nichž následuje stav soumraku.
^
3. Diferenciální diagnostika kómatu
Hypoglykemické, hyperglykemické, adrenální kóma (addisonská krize), hypotyreózní kóma (viz terapie 4. kúra).
- Uremické kóma se vyvíjí u pacientů s renální insuficiencí s glomerulonefritidou, pyelonefritidou, diabetes mellitus, urolitiáza, stejně jako při otravě nefrotropními jedy šok. V patogenezi uremického kómatu hraje hlavní roli narůstající intoxikace metabolickými produkty, které jsou normálně vylučovány močí, poruchy acidobazického stavu a elektrolytové rovnováhy a dysproteinémie. hypoxie v důsledku poruch krevního oběhu, intoxikace sloučeninami vytvořenými ve střevech při rozpadu bílkovin.
Nástup uremického kómatu je obvykle pozvolný. Rozvoji kómatu předchází silné svědění, vzrůstající bolest hlavy, oslabení paměti a pozornosti, rozmazané vidění, nevolnost, zvracení, někdy křeče, halucinace, zmatenost. Rozvíjí se sopor a kóma. Kůže je bledá, suchá, se stopami škrábání. Objevuje se mióza, Cheyne-Stokesovo dýchání, někdy Kussmaul. Z úst je cítit čpavek. Stoupá arteriální tlak, objevují se známky hypertrofie levé komory, často perikardiální tření. V plicích je slyšet vlhké chroptění. Rozvíjí se anurie, myoklonické záškuby (mimovolné záškuby těla), snižují se reflexy na končetinách.
^ Urgentní péče zahrnuje následující aktivity. Žaludek a střeva se promyjí 2% roztokem hydrogenuhličitanu sodného, předepisují se laxativa. Při hyponatrémii (suchá ochablá kůže, nízký krevní tlak a centrální žilní tlak, žádný edém) se intramuskulárně injikuje 250 ml izotonického roztoku chloridu sodného. Při hypernatrémii (výrazné otoky končetin, vysoký krevní tlak a centrální žilní tlak) je předepsán spironolakton (0,075 - 0,3 g denně), s arteriální hypertenzí - kapoten, kaposid, vasokardin, atenolol. Trisamin se podává intravenózně k odstranění acidózy. Při rehydrataci se vstříkne 300 - 500 ml 5% roztoku glukózy a 400 ml 4% roztoku hydrogenuhličitanu sodného. K nápravě porušení metabolismu bílkovin jsou předepsány anabolické hormony (retabolil - 1 ml 5% roztoku). Při hypokalémii je nutné podat chlorid draselný nebo panangin; s hyperkalémií - 700 ml 3% roztoku hydrogenuhličitanu sodného, 20% roztoku glukózy. Antibiotika jsou předepsána pro infekční proces. Při přetrvávajícím zvracení je předepsán raglán nebo cerucal (2 ml intramuskulárně). Proveďte mimotělní hemodialýzu. V případě závažných nevratných změn v parenchymu ledvin je indikována transplantace tohoto orgánu.
- Chlohydropenické kóma se vyvíjí s neodbytným zvracením těhotných žen, onemocněním ledvin, otravou jídlem, otravou, onemocněními trávicího systému (gastroenteritida, střevní obstrukce, stenóza pyloru, pankreatitida), selhání ledvin. Provokujícími faktory jsou dlouhotrvající průjem, dieta bez soli, saluretika atd.
Dehydratace je doprovázena ztrátou sodíku, draslíku a metabolickou alkalózou. Rozvíjí se hypovolémie, poruchy hemodynamiky, mikrocirkulace a hydratace buněk. V důsledku alkalózy se obsah ionizovaného vápníku v plazmě snižuje, což způsobuje zvýšení nervosvalového vedení a výskyt záchvatů.
Příznaky se vyvíjejí postupně, zvracení je častější, zvyšuje se celková slabost, dehydratace a žízeň. Kůže a sliznice jsou suché, rysy obličeje zbroušené, oční bulvy pokleslé, krevní tlak snížený. Objevuje se bradykardie, arytmie, anurie. Šlachové reflexy jsou utlumené, často se objevují meningeální kontraktury. Může dojít k mdlobám, poté se objeví ospalost, stav úpadku, strnulost a kóma.
^ Urgentní péče . Intravenózně se injikuje 30-40 ml 10% roztoku chloridu sodného, 50 ml 10% roztoku chloridu vápenatého, 10-15 ml 40% roztoku glukózy. Podle indikací jsou předepsány srdeční glykosidy - 0,5-1 ml 0,05% roztoku strofantinu K nebo 0,5 - 1,0 ml 0,06% roztoku korglikonu intravenózně, stejně jako reonoliglucin - každý 400 ml. V případě kolapsu se používá mezaton - 1 ml 1% roztoku. S křečemi je předepsán seduxen - 2 ml intramuskulárně. Léčit základní onemocnění.
- jaterní kóma nastává, když dojde k výraznému selhání jater u pacientů s hepatitidou, cirhózou a akutní atrofií jater.
Charakterizováno silnou slabostí, ospalostí, hemoragickými jevy, rostoucí žloutenkou, dyspeptickými poruchami, těžkým ikterem skléry a kůže, dýcháním Kussmaulova typu, nasládlým jaterním dechem, bradykardií, snížením krevního tlaku. Rychlý pokles velikosti jater, křeče, zornice jsou rozšířené.
^ pohotovostní péče prováděné na jednotce intenzivní péče nebo na jednotce intenzivní péče. Okamžitě se intravenózně aplikuje 500 ml 5% roztoku glukózy s 20-30 ml roztoku pananginu nebo 1,5 g chloridu draselného s 10-12 jednotkami inzulínu. Ke snížení nekrotických procesů v játrech jsou předepsány velké dávky (200-1000 mg denně) prednisolonu. Pro zlepšení funkční kapacity jater je předepsáno 10 ml 1% roztoku kyseliny nikotinové intramuskulárně nebo intravenózně, 3 ml 1% roztoku riboflavinu intravenózně, 4-5 ml 5% roztoku pyridoxin hydrochloridu, 5 ml 5% roztoku thiaminchloridu, 500-1000 mcg kyanokobalaminu. Pro boj s acidózou se intravenózně injikuje 500 - 800 ml 4% roztoku hydrogenuhličitanu sodného, uvnitř je 4-8 g kyseliny glutamové. Pro snížení intoxikace je předepsán neocompensan (400-800 ml intravenózně kapat), bílkoviny jsou vyloučeny ze stravy, je předepsán čistící klystýr a provádí se hemosorpce. Transplantace jater může pacientovi zachránit život.
- Alkoholické kóma může se vyvinout jak na pozadí dlouhodobého alkoholismu, tak při prvním užití alkoholu; se obvykle vyvíjí postupně, počínaje intoxikace alkoholem ataxie; mnohem méně často začíná kóma náhle s křečovitým záchvatem. Objektivně hyperemie a cyanóza obličeje následovaná bledostí, kyvadlovými pohyby očních bulv, bronchoreou, hyperhidrózou, hypotermií, sníženým kožním turgorem, svalovou atonií, arteriální hypotenzí, tachykardií, pachem alkoholu, na základě čehož však nelze odmítnout žádnou jinou, zejména traumatickou nebo hypoglykemickou etiologii kómatu.
-^ Urgentní péče:
1. WC ústní dutina, fixace jazyka vzduchovodem, odsávání hlenu a odsátých zvratků zpravidla zajišťují dostatečnou ventilaci. Při těžkém respiračním selhání, tracheální intubaci a mechanické ventilaci. Hypersalivace je účinně eliminována intramuskulární injekcí 1-2 ml 0,1% roztoku atropinu.
2. Po zajištění dostatečného dýchání a hemodynamiky je nutné propláchnout žaludek sondou k čistým výplachům bez zápachu. První dávky promývací vody musí být uloženy v uzavřené nádobě pro následné laboratorní potvrzení intoxikace alkoholem.
3. Infuzní terapie v objemu 4-5 litrů včetně 4% roztoku hydrogenuhličitanu sodného, 5% roztoku 500 ml glukózy + vitamíny C, B1, B6, kyselina nikotinová kokarboxyláza.
4. Při excitaci: seduxen 0,5% roztok 1-2 ml i.v./midi i.v.
5. Transport na jednotku intenzivní péče, pod kontrolou vitálních funkcí těla, v poloze na boku.
Na hypertermické kóma (úpal) historie přehřívání (nejvíce nepříznivě ovlivněna horkem s vysokou vlhkostí). Kóma se vyvíjí postupně: charakteristické je hojné pocení, zvyšující se letargie, bolesti hlavy, závratě, tinitus, nevolnost, zvracení, bušení srdce, dušnost, mdloby. Objektivně se zaznamenává hypertermie, zrudnutí kůže, tachypnoe, méně často Cheyne-Stokesovo nebo Kussmaulovo dýchání, tachykardie, arteriální hypotenze, oligurie nebo anurie; rozšíření zornice.
^ Urgentní péče . Chlazení, normalizace vnější dýchání, infuze 0,9% roztoku chloridu sodného při počáteční rychlosti 1000-1500 ml / h, hydrokortison až 125 mg.
- Alimentárně-dystrofické kóma. Při hladovém (alimentárně-dystrofickém) kómatu se objevují známky nedostatečné a hlavně nedostatečné výživy po dlouhou dobu. Charakteristický je náhlý nástup: po období vzrušení se rozvine mdloba, která se rychle změní v kóma. Vyšetření odhalí podchlazení, bledou, šupinatou kůži, možná akrocyanóza. Obličej je bledě ikterický, někdy edematózní. Charakteristická je svalová atrofie, možné jsou tonické křeče, arteriální hypotenze, vzácné mělké dýchání.
^ Urgentní péče . Pacienta je třeba zahřát nahřívacími podložkami. Až 60 mg prednisolonu nebo 130-150 mg hydrokortizonu se podává intravenózně, intravenózně proudem nebo kapáním - 40 ml 4/o roztoku glukózy s inzulínem (3-4 IU).
Pacient musí být přijat na jednotku intenzivní péče. Je vhodné předepsat vitamíny B1, B6, kyselina askorbová. V případě potřeby se používají antikonvulziva (2 ml Seduxenu intravenózně nebo intramuskulárně).
- Opiátové kóma.
V opiátovém kómatu použijte omamných látekčasto skryté před zdravotnických pracovníků. Poměrně rychle se rozvíjející drogová intoxikace přechází v kóma. Dýchání je tlumené (mělké, arytmické, Cheyne-Stokes, apnoe), cyanóza, hypotermie, bradykardie. Možná arteriální hypotenze až kolaps, zřídka - plicní edém. Téměř vždy jsou zjištěny přesné zorničky (kromě otravy promedolem nebo v kombinaci s atropinem). Mnohočetné stopy po vpichu a další známky užívání drog.
^
Urgentní péče
. Zavedení naloxonu (indikováno pro podezření na drogovou intoxikaci, dechová frekvence nižší než 10 za minutu, přesné zorničky. Počáteční dávka je od 0,4-1,2 do 2 mg (in/in nebo endotracheálně); opětovné zavedení je možné po 20-30 hod. minuty); v případě potřeby je nutná tracheální intubace premedikace 0,5-1 ml 0,1% roztoku atropinu.
^
4. Obecné zásady pohotovostní péče pro komatózní stavy
1. Všechna opatření k poskytnutí první pomoci pacientovi v kómatu by měla být prováděna současně.
2. Povinná hospitalizace
3. Obnova a udržení dostatečného dýchání - sanitace dýchacích cest k obnovení jejich průchodnosti, instalace vzduchovodu nebo fixace jazyka, mechanická ventilace maskou nebo endotracheální trubicí, v vzácné případy- tracheo- nebo konikotomie (otevření hrtanu mezi kricoidální a štítnou chrupavkou).
Oxygenoterapie (4-6 l/min. přes nosní katétr nebo 60 % přes masku, endotracheální trubici). Před tracheální intubací je nutná premedikace 0,1% roztokem atropinu (0,5-1 ml), kromě případů otravy anticholinergiky.
4. Úleva od hypoglykémie. Bez ohledu na úroveň glykémie (u dlouhodobých diabetiků se špatnou kompenzací může dojít k rozvoji hypoglykemického kómatu i na pozadí normální koncentrace glukózy) je povinná bolusová injekce 20-40 ml 40% roztoku glukózy; při obdržení účinku, ale jeho nedostatečné závažnosti, dávka.
5. Obnovení a udržení dostatečného oběhu
S poklesem krevního tlaku je nutné zahájit kapací podávání 1000-2000 ml (ne více než 1 l / m2 / den) 0,9% roztoku chloridu sodného, 5% roztoku glukózy, pokud je neúčinné - dopamin, norepinefrin.
V případě kómatu, které vzniklo na pozadí arteriální hypertenze - ne nižší než 150-160 / 80-90 mm Hg, intravenózní podání síranu hořečnatého 5-10 ml 25% roztoku po dobu 7-10 minut. Za přítomnosti kontraindikací pro jmenování síranu hořečnatého je přijatelné zavedení 30-40 mg bendazolu (3-4 ml 1% nebo 6-8 ml 0,5% roztoku i.v.). Při mírném zvýšení krevního tlaku postačí intravenózní podání aminofylinu (10 ml 2,4% roztoku).
6. Obnovení adekvátní srdeční frekvence při arytmiích (zejména defibrilací).
7. Imobilizace krční páteře pro jakékoli podezření na zranění.
8. Katetrizace periferní žíly. V kómatu se téměř všechny léky podávají parenterálně (nejlépe nitrožilně); infuze se provádí periferním katetrem; se stabilní hemodynamikou a bez nutnosti detoxikace se pomalu kape indiferentní roztok, který poskytuje stálou možnost rychlého podávání léků.
9. Instalace žaludeční nebo nazogastrické sondy.
10. Terapeutické a diagnostické použití antidot
11. Baňkování intrakraniální hypertenze, edém a otok mozku. Manitol v dávce 1-2 g / kg (ve formě 20% roztoku) po dobu 10-20 minut; aby se zabránilo následnému zvýšení intrakraniální tlak a zvýšení cerebrálního edému po ukončení infuze manitolu se podává furosemid v dávce 40 mg.
12. Neuroprotekce a zvýšení úrovně bdělosti - Při poruchách vědomí až do úrovně povrchového kómatu je glycin indikován sublingválně v dávce 1 g. 3 kapky 1% roztoku do každé nosní dírky.
13. Opatření k zastavení vstupu toxinu do organismu při podezření na otravu.
14. Výplach žaludku sondou se zavedením sorbentu
15. Normalizace tělesné teploty.
16. Úleva od záchvatů: diazepam IV v dávce 10 mg.
17. Zmírnění zvracení: metoklopramid 10 mg IV nebo im
Název pochází z řeckého slova koma, což znamená hluboký spánek. Při kómatu v mozku je narušen krevní oběh, což značně ztěžuje nebo zastavuje průchod impulsů v kůře a subkortikálních oblastech. Člověk v kómatu je nehybný, vypadá spící, nereaguje na bolest, zvuky, události.
Stav kómatu může nastat okamžitě nebo se může rozvinout během několika hodin. Hlavním mechanismem jeho vzniku je edém mozku na pozadí hypoxie v důsledku traumatu, infekce nebo vlivem jiných patologických procesů. Osoba potřebuje nouzovou intenzivní péči, údržbu kardiovaskulárního a respiračního systému, dokud není objasněna příčina nástupu kómatu. V závislosti na formě a závažnosti poškození mozku může být v některých případech proces reverzibilní nebo dokonce vést k smrti.
S podporou vitálních funkcí může bezvědomí trvat roky i desetiletí. Byl zaznamenán případ 37letého pobytu v kómatu. Li mozková činnost lze obnovit, pak člověk sám přijde k vědomí, ale ne vždy dojde k oživení životních funkcí – motorických, mentálních a dalších. Pacient často zůstává ve vegetativním stavu a ponechává si některé z hlavních fyziologické funkce, ale ztrácí se schopnost myslet a reagovat na vnější faktory.
PŘÍČINY
Kóma nastává v důsledku poškození mozku, smrti jeho buněk a tkání. Může to být způsobeno krvácením, edémem, hypoxií, intoxikací.
Faktory, které vyvolávají kóma:
- Traumatické zranění mozku.
- a mozkové krvácení.
- Prudké výkyvy hladiny cukru v krvi.
- Hypoxie v důsledku mozkového edému, asfyxie nebo zástavy srdce.
- Dehydratace, ztráta elektrolytů, přehřátí mozku.
- Infekce centrální nervový systém a mozek.
- Intoxikace, drogová závislost, onemocnění orgánů vylučovacího nebo dýchacího systému.
- Elektrický šok.
- Záměrné uvedení do kómatu ze zdravotních důvodů.
Všechny tyto příčiny vyvolávají nástup kómatu, který se liší v algoritmu vývoje, stupni poškození mozkových tkání, diagnostických metodách a zásadách nouzové péče.
KLASIFIKACE
Kóma se nevyvíjí jako samostatná nemoc, zpravidla se nevyskytuje spontánně. Stává se to buď jako reakce těla na destruktivní působení určitých faktorů, nebo jako komplikace nějaké vážné nemoci.
Rozlišení kómatu v závislosti na onemocnění:
- Hypoglykemie - vzniká s kritickým poklesem hladiny cukru v krvi, doprovázeným pocitem silného hladu, bez ohledu na to, kdy člověk naposledy jedl.
- Diabetická – vzniká, když hladina glukózy stoupne, zatímco člověk má z úst silný zápach acetonu.
- Meningeální – vzniká při poškození mozku meningokokovou infekcí doprovázenou charakteristickou vnější a vnitřní vyrážkou a silnou bolestí hlavy.
- Epileptický - obvykle se rozvíjí po epileptickém záchvatu, má řadu charakteristických příznaků, jako je prudké respirační selhání, inhibice všech reflexů, mimovolní defekace.
- Traumatické - je důsledkem traumatického poranění mozku, obvykle mu předchází zvracení a závratě.
- Cerebrální - kvůli přítomnosti nádorů nebo abscesů v mozku. Jeho vývoj je zpravidla pozvolný, s konzistentním nárůstem příznaků - bolest hlavy, celková malátnost, poruchy polykacích reflexů.
- Hlad - projevuje se porušením práce téměř všech tělesných systémů v důsledku extrémního stupně dystrofie v důsledku nedostatku bílkovin ve stravě.
- Hypoxický - způsobený hladověním mozkových buněk kyslíkem v důsledku asfyxie, zástavy srdce nebo mozkového edému.
- Metabolický - začíná v důsledku kritického selhání v hlavním metabolické procesy organismus.
- Toxické se vyskytuje v důsledku otravy mozku toxiny - narkotické, infekční, alkoholické.
- Neurologické - vzácný typ kómatu, při kterém dochází k paralýze lidského těla při plném zachování vědomí.
Fáze vývoje kómatu:
- Prekoma je stav, který předchází nástupu kómatu.
- I stage - povrchní.
- Stupeň II - střední.
- III etapa - hluboká.
- Stádium IV - transcendentální kóma.
Lékaři se navíc mohou záměrně dostat do kómatu, tento typ kómatu se nazývá lékařské umělé kóma. To se používá při krvácení a otoku mozku, aby se minimalizoval vliv patologických procesů na kortikální zónu. A také umělé kóma se nazývá anestezie při řadě závažných operací a v obtížných případech k vyvedení pacienta z epilepsie.
PŘÍZNAKY
Příznaky kómatu se liší v závažnosti a závisí na stupni vývoje kómatu. Čím hlubší je kóma, tím závažnější jsou příznaky.
Příznaky kómatu různého stupně:
- Překom. Může trvat několik minut nebo několik hodin. Doprovázeno zmateností, zhoršenou koordinací, prudkou změnou období aktivity a vzrušení. Všechny reflexy jsou obvykle zachovány, ale pohyby nejsou plně koordinované.
- Kóma I. stupně. Projevuje se inhibicí reakcí, strnulostí, letargií při zachování základních reflexů. Kontakt s pacientem je komplikovaný, řeč je narušena, vědomí je zmatené, člověk upadá do strnulosti, spánku. Oči se rytmicky pohybují doleva a doprava, jako kyvadlo, může se objevit strabismus.
- Kóma II stupně. Člověk nereaguje na fyzické podněty – bolest, světlo, zvuky, je v strnulosti, není s ním kontakt. Snižuje se tlak, zrychluje se tep, sevírají se zorničky. Občas lze vysledovat chaotickou motorickou aktivitu končetin a také spontánní defekaci.
- Kóma III stupně. Pacient je v hlubokém spánku, nedochází k žádné reakci na okolní svět, nedochází k duševní aktivitě, svaly se mohou periodicky spasmovat. Zorničky jsou zvětšené, tělesná teplota je snížena, dýchání je rychlé a mělké. Neexistují polykací reflexy, člověk nekontroluje vylučovací procesy.
- Kóma IV stupeň. Terminální stav vyžadující podporu přístroji na podporu života – umělá plicní ventilace, parenterální výživa. Reflexy zcela chybí, zornice nereagují na světlo, ve svalech není žádný tonus, krevní tlak kriticky snížena.
Typickou situací je přechod jednoho stupně kómatu do druhého, závažnějšího. Poslední fáze kómatu často končí smrtí pacienta.
DIAGNOSTIKA
 Nejobtížnější diagnostikovat prekoma kvůli rozmazání klinický obraz. Ne příliš zjevné změny v chování a stavu člověka mohou zůstat bez povšimnutí, zejména na pozadí příznaků základního onemocnění, např. cukrovka, hepatitida, předávkování léky nebo jinými léky atd.
Nejobtížnější diagnostikovat prekoma kvůli rozmazání klinický obraz. Ne příliš zjevné změny v chování a stavu člověka mohou zůstat bez povšimnutí, zejména na pozadí příznaků základního onemocnění, např. cukrovka, hepatitida, předávkování léky nebo jinými léky atd.
Při diferenciaci kómatu a stanovení jeho aktuálního stadia se používá Glasgowská stupnice. S jeho pomocí se berou v úvahu všechny znaky charakteristické pro každou fázi vývoje patologického stavu: motorické reflexy, řečová aktivita, vitální funkce, reakce na světlo, bolest atd. Všechny tyto parametry jsou hodnoceny body, jejichž součet umožňuje vypočítat stupeň kómatu a stanovit přesnou diagnózu.
Pro přesnou diagnózu velká důležitost má průzkum mezi lidmi v okolí pacienta. Důležitá je posloupnost a rychlost nástupu příznaků, stupeň jejich závažnosti.
Lékaři pečlivě studují anamnézu pacienta, pokud existuje, zjišťují přesné příčiny nástupu kómatu, určují základní onemocnění osoby. Proveďte laboratorní a instrumentální studie.
Diagnostické postupy pro kóma:
- biochemický podrobný krevní test;
- krevní test na hormony;
- Analýza moči;
- jaterní testy;
- CT vyšetření mozku;
- MRI hlavy;
- encefalogram mozku;
- rentgenový snímek krku a páteře;
- punkce mozkomíšního moku.
LÉČBA
Kóma se léčí na jednotce intenzivní péče, kde je pacient co nejdříve hospitalizován. Prvním úkolem lékařů je stabilizace stavu pacienta a podpora jeho životních funkcí, a to i pomocí ventilátorů, kardiopulmonálního bypassu a dalších. Další léčebné postupy budou záviset na výsledcích testů.
Účinnost metod léčby kómatu je ovlivněna přesným určením příčiny jeho vzniku. Po cestě se léčí komplikace způsobené nástupem kómatu.
Vlastnosti terapie pro různé typy kómatu:
- Chirurgie k odstranění mozkového nádoru.
- Antibiotická terapie – při meningitidě a jiných zánětech.
- Antikonvulziva - na epilepsii.
- Antiagregancia, antikoagulancia - při akutní ischemické chorobě.
- Detoxikace organismu – pročištění krve při otravě.
- Inzulínová terapie je různé typy diabetické kóma.
Důležitou složkou péče o člověka v kómatu je prevence dekubitů a ošetření kůže a také správná výživa a krmení.
KOMPLIKACE
Kóma je vždy doprovázena poškozením mozkové tkáně – nejdůležitějšího regulátoru ze všech životně důležitých důležité procesy v organismu. Proto je logické, že pobyt v kómatu výrazně komplikuje metabolické procesy a způsobuje kombinovanou encefalopatii.
Nejtragičtější komplikací kómatu je mozková smrt. Existuje povinný protokol, podle kterého se zjišťuje nástup mozkové smrti, obsahuje řadu povinných postupů a parametrů pro posouzení stavu pacienta. Smrt mozku znamená úplnou smrt jeho tkání se ztrátou všech funkcí, které nelze obnovit. V důsledku toho může mít člověk narušenou syntézu krve, práci kardiovaskulárního a respiračního systému a orgánů gastrointestinálního traktu.
Pacient však často udržuje normální činnost srdce a dalších orgánů, procesy podpory života jsou podporovány uměle pomocí přístrojů. Vrátit život takového člověka je nemožné, ale může se stát dárcem pro transplantaci zdravých orgánů lidem v nouzi. O mozkové smrti rozhoduje komise lékařů na základě řady kritérií.
Příznaky mozkové smrti:
- úplné vymizení reakce žáků na paprsek světla;
- nedostatek hlavních reflexů;
- zastavení cerebrálního oběhu.
Aby se ujistil o diagnóze, někdy je pacient pozorován další 3 dny, je proveden encefalogram. Ale obvykle, pokud se tyto příznaky nezmění do 12 hodin, je konstatována mozková smrt.
Další komplikací po kómatu je nástup vegetativního stavu, kdy přístroje na podporu života podporují základní funkce těla, jako je dýchání, průtok krve, tlak, ale člověk se plně nezotaví. Nemocný někdy může otevřít oči, lehce hýbat končetinami, reagovat na bolest, ale nemá řeč a žádné známky duševní činnosti. Od této chvíle se člověk může uzdravit.
Ve druhém scénáři nastává trvalý vegetativní stav, který může trvat roky. Zpravidla člověk umírá na průvodní komplikace - zápal plic, urosepsi, tromboembolie.
PREVENCE
Prevence onemocnění spočívá v předcházení situacím a stavům, které mohou způsobit nástup kómatu.
Co pomůže vyhnout se kómatu:
- Systematická terapie chronická onemocnění- diabetes mellitus, selhání jater, srdeční onemocnění, infekce postihující orgány centrálního nervového systému.
- Vyvarujte se poranění hlavy, úrazu elektrickým proudem, udušení, přehřátí, dehydrataci.
- Vyloučení užívání nekvalitních alkoholických nápojů a drog.
PROGNÓZA OBNOVENÍ
Pokud přišlo kóma, pak je velmi obtížné předvídat vývoj situace. Vše závisí na příčině, stupni poškození mozku, individuálních možnostech lidského těla. Je velmi důležité zahájit resuscitační opatření co nejdříve a odstranit příčinu rozvoje kómatu.
Člověk se může plně zotavit a zotavit se z nejtěžších podmínek, zůstat invalidní nebo upadnout do vegetativního stavu po zbytek života.
Čím déle kóma trvá, tím je méně pravděpodobné, že bude mít úspěšný výsledek. Pokud 6 hodin po začátku kómatu zornice očí pacienta nereagují na světelný podnět, je pravděpodobnost úmrtí 95 %.
Našli jste chybu? Vyberte jej a stiskněte Ctrl + Enter
KÓMA
DEFINICE.
„Kóma“ ze starověké řečtiny se překládá jako hluboký spánek. Podle klasické definice tento termín označuje nejvýznamnější stupeň patologické inhibice centrálního nervového systému (CNS), charakterizovaný hlubokou ztrátou vědomí, absencí reflexů na vnější podněty a poruchou regulace vitálního organismu. funkcí.
Vzhledem k významu této diagnózy pro praxi, ohrožení života tímto stavem a nutnosti včasné léčby je však v praxi kóma diagnostikováno i při méně výrazném útlumu CNS, pokud je považováno za stadium jeho vývoje. Proto je vhodnější definovat komu Jak:
stav mozkové insuficience, charakterizovaný porušením koordinační činnosti centrálního nervového systému, rozdělením těla na samostatné, autonomně fungující systémy, které ztrácejí schopnost samoregulace a udržování homeostázy na úrovni celého organismu; klinicky se kóma projevuje ztrátou vědomí, poruchou motorických, smyslových a somatických funkcí včetně vitálních.
HLAVNÍ PŘÍČINY A PATOGENEZE.
Stavy kómatu se vyvíjejí v důsledku různých příčin, které lze seskupit do čtyř skupin:
a) intrakraniální procesy (cévní, zánětlivé, objemové atd.);
b) hypoxické podmínky při
Somatická patologie (respirační hypoxie s poškozením dýchacího systému, oběhová - s poruchami krevního oběhu, hemická - s hemoglobinovou patologií),
Poruchy tkáňového dýchání (tkáňová hypoxie),
Pokles napětí kyslíku ve vdechovaném vzduchu (hypoxická hypoxie);
c) metabolické poruchy (především endokrinního původu);
d) intoxikace (exo- i endogenní).
Při vší rozmanitosti etiologie kómatu má jejich patogeneze mnoho společného a faktory, které slouží jako primární příčiny některých typů kómatu, působí u jiných jako patogenetické mechanismy. Přímým mechanismem mozkové insuficience je narušení tvorby, šíření a přenosu nervových vzruchů v mozkových buňkách v důsledku útlumu tkáňového dýchání, metabolismu a energie. K tomu dochází v důsledku snížení dodávky kyslíku a živin do mozkové tkáně (ischemie, žilní kongesce, poruchy mikrocirkulace, vaskulární stáze, perivaskulární edém), změny acidobazické a elektrolytové rovnováhy, zvýšený intrakraniální tlak, edém a otok mozku a mozkových blan. Ten může vést k dislokaci mozku s mechanickým poškozením tkáně životně důležitých center. Při jakémkoli kómatu se v té či oné fázi rozvíjí tkáňová hypoxie různé závažnosti. Porušení acidobazického stavu má nejčastěji charakter metabolické acidózy; s primárním poškozením dýchacího systému vzniká respirační acidóza. Méně často se například při přetrvávajícím zvracení objevuje metabolická alkalóza a hyperventilace vede k respirační alkalóze. Charakteristická je kombinace různých metabolických a respiračních posunů. Z poruch elektrolytů jsou nejvýznamnější změny koncentrace draslíku (hypo- i hyperkalémie) a hyponatremie. Ten hraje důležitou roli při nárůstu mozkového edému. Progresivní metabolické poruchy mají histotoxický účinek. S prohlubováním kómatu se rozvíjejí poruchy dýchání a následně poruchy krevního oběhu.
Klasifikace.
V závislosti na příčinných faktorech existují "hlavní" A "sekundární" kóma (viz tabulka 1).
Pro posouzení prognózy a volbu léčebné strategie je velmi důležité určit, co vedlo k rozvoji kómatu: fokální mozková léze s hromadným efektem, léze mozkového kmene nebo difúzní léze kůry a mozkového kmene. V tomto případě jsou první dvě možnosti charakteristické pro primární a druhá se vyskytuje téměř výhradně v sekundárním kómatu.
Vypnutí vědomí - omráčit- může mít různou hloubku, podle toho se dělí na:
obnibulace - zamlžení, omráčení, „zakalení vědomí“, omračování,
ospalost - ospalost,
sopor - bezvědomí, necitlivost, patologická hibernace, hluboké omráčení,
komu - nejhlubší stupeň mozkové insuficience.
Zpravidla se namísto prvních tří možností stanoví diagnóza „prekoma“.
Za znaky jasného vědomí se v medicíně považuje schopnost člověka smysluplně a adekvátně reagovat na vnější podněty při zachování a orientaci v prostředí (v místě, čase) i ve vlastní osobnosti. Vědomí je hodnoceno z hlediska jeho obsahu a úrovně jeho aktivace. Na základě toho se poruchy vědomí podmíněně dělí na zakalení, zmatenost a vypnutí vědomí. Pro zatemnění a zmatení vědomí (soumrakový stav, delirium, oneiroid) je charakteristické porušení jeho obsahové stránky, ztráta jasnosti myšlení, přičemž častým příznakem syndromů vypínání (útlaku) vědomí je pokles hladiny jeho aktivace, tzn. snížení celkové úrovně bdělosti. V závislosti na stupni takového poklesu je diagnostikováno omračování, stupor, kóma.
Omráčit- částečné vypnutí vědomí, charakterizované porušením úrovně pozornosti, tzn. schopnost vybrat si potřebné informace a v reakci na to vytvářet koherentní, logicky konzistentní myšlenky a činy. Verbální kontakt s pacientem je zachován, dochází však ke zvýšení prahu všech vnějších podnětů a poklesu vlastní aktivity: pacient na výzvu k němu otevře oči, odpovídá na jednoduché otázky a řídí se jednoduchými pokyny; reaguje na bolest koordinovaně, ale všechny jeho reakce jsou jednoslabičné a pomalé. Pacient nemůže vykonávat úkol, který vyžaduje trvalou pozornost, například důsledně odečítat od sto sedm.
Letargický spánek- vypnutí vědomí, charakterizované zastavením verbálního kontaktu při zachování reakce v podobě otevření očí na silné vnější podněty a přítomnosti ochranné koordinované motorické reakce na bolest.
Kóma- nejhlubší vypnutí vědomí, při kterém je nemožný verbální kontakt s pacientem, nedochází k otevírání očí na aferentní stimulaci, ochranné reakce na bolestivé podněty jsou nekoordinované.
Je obvyklé rozlišovat tři stupně kómatu: mírné, těžké a hluboké.
Mírné nebo jednostupňové kóma je charakterizováno výskytem celkového motorického neklidu nebo stažením končetiny v reakci na bolestivý podnět. Rohovkové reflexy a reakce zornic na světlo jsou zachovány, polykání není narušeno, dýchání a krevní oběh postačují k udržení vitální činnosti organismu. Močení není libovolné; je možná retence moči.
Těžké kóma nebo kóma II. stupně je určeno úplnou absencí motorické reakce na zvukové a středně bolestivé podněty a přítomností ochranných reflexů na silné bolestivé podněty. Jsou pozorovány patologické typy dýchání, arteriální hypotenze a poruchy srdečního rytmu. Zorničky jsou často úzké, vzácně široké, jejich reakce na světlo a rohovkové reflexy jsou snížené. Polykání je narušeno, ale pokud se do něj dostane tekutina Dýchací cesty dochází ke kašlacím pohybům, což ukazuje na částečné zachování bulbárních funkcí. Hluboké reflexy jsou potlačeny.
Hluboký nebo III stupeň - charakteristické je vyhasnutí všech, včetně vitálních reflexních aktů. Dýchání není dostatečné, srdeční činnost klesá. Motorické reakce nejsou způsobeny, je stanovena svalová hypotenze. Pozoruje se centrální postavení očních bulv, zornice jsou široké, jejich reakce na světlo a rohovkové reflexy chybí.
Pro kvantifikaci se používají různé stupnice; nejznámější je Glasgowská stupnice (tabulka 1). Stav pacientů se hodnotí při příjmu a po 24 hodinách podle tří parametrů: otevření očí při zvuku nebo bolesti, verbální reakce na vnější podněty, motorická odpověď na vnější podněty.
MĚŘÍTKO HLOUBKY KOMATÓZY
(Glasgow-Pittsburgh) .Stůl 1.
|
Povaha reakce | ||
|
otevření očí |
Spontánní otevření V reakci na verbální pokyn V reakci na podnět bolesti Chybí | |
|
Fyzická aktivita |
Účelná reakce na verbální pokyn Účelná reakce na stimulaci („odtažení končetiny“) Účelná reakce na podněty bolesti („odtažení s flexí končetiny“) Patologické tonické flexní pohyby v reakci na stimulaci bolesti Patologické pohyby tonických extenzorů v reakci na stimulaci bolesti Nedostatek motorické reakce v reakci na stimulaci bolesti | |
|
Slovní odpovědi |
Zachování orientace, rychlé správné odpovědi nezřetelná řeč Samostatná nesrozumitelná slova, nepřiměřená řečová produkce neartikulované zvuky Nedostatek řeči |
Poznámka: pro určení míry útlaku vědomí je nutné sečíst skóre, která určují stav každé ze tří navržených funkcí.
Setkání Glasgow Performance s tradičními kritérii
Mezi čtyřmi stupni omráčení však neexistují žádné patogeneticky podložené (což lze do jisté míry přičíst i klasifikacím hloubky kómatu) a jasně definované klinické rozdíly, a proto bez ohledu na stupeň ztráty vědomí, jsou tyto čtyři stupně omráčení zcela jasně definovány. použití termínu kóma , jehož hloubku \\ lze odhadnout z jednoduchého, ale informativního
klinická stupnice (tabulka 1).
KLASIFIKACE COM PODLE JEJICH PŘÍČIN
|
A. Především |
B. Kóma jako následek sekundární léze centrálního nervového systému |
|
|
mozkové kóma ("cerebrální kóma") |
a) endogenní faktory |
b) vnější faktory |
|
Cerebrovaskulární (následek ischemické nebo hemoragické mrtvice, subarachnoidální krvácení), epileptický, S intrakraniálními volumetrickými procesy (nádory, echinokokóza, abscesy), S infekční lézí mozkové tkáně nebo mozkových blan, Traumatický. |
Při nedostatečnosti funkce vnitřních orgánů (uremické, jaterní, hypoxické v důsledku poškození dýchacího nebo oběhového systému) Na nemoci endokrinní systém(diabetická, hypotyreózní a tyreotoxická, hypokortikoidní atd.), S novotvary (hypoglykémie s hormonálně aktivním pankreatickým β-buněčným nádorem nebo masivními hormonálně neaktivními maligními nádory), S dalšími léčebnými, chirurgickými, infekčními a jinými nemocemi (malarická, perniciózní anemie atd.). |
Při relativním nebo absolutním předávkování hypoglykemické látky(hypoglykemický), Během hladovění (alimentárně-dystrofické), Při intoxikaci (alkohol, opiáty, barbituráty, otravy trankvilizéry, metanolem, oxidem uhelnatým atd.) Přehřátí (hypertermické nebo „úpal“), Při podchlazení, Při úrazu elektrickým proudem atd. |
MOŽNÉ KOMPLIKACE.
Mezi komplikacemi kómatu, které jsou důležité v přednemocniční fázi, je podmíněně možné vyčlenit:
stavy a syndromy spojené přímo s poškozením mozku a edémem;
patologické stavy a reakce způsobené porušením regulační funkce centrálního nervového systému.
První zahrnuje takové hrozivé komplikace, jako jsou:
různé respirační poruchy až do jejich zastavení;
hemodynamické poruchy, projevující se jako arteriální hyper- a hypotenze, plicní edém a srdeční zástava;
centrální hypertermie.
Druhý, ačkoli jsou „periferní“ povahy, může být také fatální:
zvracení s aspirací zvratků do dýchacích cest a rozvojem asfyxie nebo Mendelssohnova syndromu (akutní respirační selhání v důsledku bronchiální obstrukce a následného toxického plicního edému při vstupu kyselého žaludečního obsahu do dýchacího systému);
akutní retence moči („neurogenní měchýř“) s možností prasknutí močového měchýře;
Změny EKG, které mají na rozdíl od syndromu „infarkt-mrtvice“ charakter dystrofie myokardu – různé změny v T vlně a ST segmentu, zvýšení amplitudy U vlny, prodloužení elektrické systoly a QT interval; někdy se mohou objevit změny podobné infarktu.
STRUKTURA VOLÁNÍ „03“.
Podle našich údajů získaných z analýzy práce SScNMP v Moskvě je frekvence kómatu v přednemocniční fázi 5,8 na 1000 hovorů. Nejčastější příčinou rozvoje kómatu je cévní mozková příhoda – 57,2 %, následuje předávkování léky – 14,5 %, následuje hypoglykemické kóma – 5,7 %, traumatické poranění mozku – 3,1 %, diabetické kóma a otravné léky – po 2,5 %. alkoholické kóma - 1,3 %; nejméně diagnostikované kóma v důsledku otravy různými jedy - 0,6%; Poměrně často zůstávala příčina kómatu v přednemocničním stadiu nejen neobjasněná, ale dokonce i netušená (koma neznámého původu) – 11,9 %. Přednemocniční mortalita přitom dosahuje 4,4 %.