Jaké jsou příznaky cholery. Buněčné struktury Vibrio cholerae. Morfologie. typický vibrios el tor
1. Úvod ………………………………………………….. 3 str.
2. Historie šíření cholery …………………… 3 str.
3. Morfologie. Typické vibrio El Tor ………… 5 stran.
3.1. Morfologie ………………………………………….. 5 stran.
3.2. Buněčné struktury Vibrio cholerae …….. 6 pp.
3.3. Tinktoriální vlastnosti ……………………….. 7 pp.
3.4. Kulturní statky ………………………… 7 stran.
Je charakterizován vodnatým průjmem, extrémními ztrátami tekutin a elektrolytů a těžkou dehydratací. Kvůli těžké dehydrataci je úmrtnost vysoká, pokud se neléčí, zejména u dětí a kojenců. Smrt může nastat u zdravých dospělých během několika hodin. Ti, kteří se uzdraví, mívají dlouhodobou imunitu proti reinfekci.
Při cestách do Asie, Afriky a částí Latinské Ameriky se však lidé potřebují chránit před cholerou tím, že se nejprve nechají očkovat, pijí pouze převařenou vodu nebo vodu z uzavřené láhve a poté dobré metody ruční mytí.
4. Růst původce cholery ………………………………. 8 str.
5. Biochemické vlastnosti cholery. Biovary cholery... 9 stran.
6. Patogeneze ………………………………………………….. 11 s.
7. Toxiny cholery vibrios ………………………... 11 pp.
8. Klinické projevy cholery ……………………… 12 b.
9. Laboratorní diagnostika ………………………………….. 12 s.
Průjem je klíčovým příznakem cholery. Německý bakteriolog Robert Koch studoval nemoc během epidemie v Egyptě. Bakterii našel ve střevech těch, kteří zemřeli na choleru, ale nedokázali organismus ani izolovat, ani s ní infikovat zvířata. Ve stejném roce Koch cestoval do Indie, kde se mu podařilo izolovat bakterie. Zjistil, že se jim daří ve vlhkém, špinavém prádle a vlhké zemi a také ve stolici nemocných pacientů.
Mohou existovat také jako kolonie biofilmů, které pokrývají povrch vody, rostlin, kamenů, skořápek a podobných předmětů, a mohou žít mezi vajíčky pakomárů, které slouží jako rezervoár bakterií cholery. Toxické kmeny bakterií cholery produkují jed, který u lidí způsobuje těžké průjmy.
9.1 Zrychlené diagnostické metody ……………….. 13 stran
9.2 Diferenciální diagnostika ………………… 13 stran
10. Léčba …………………………………………………... 13 str.
11. Imunita ………………………………………………….. 14 str.
12. Literatura ……………………………………… 15 stran
1. ÚVOD
Cholera je akutní střevní infekce způsobená Vibrio cholerae a je charakterizována rozvojem gastroenteritidy, doprovázené dehydratací organismu a elektrolytovou acidobazickou nerovnováhou, náchylnou k epidemickému a pandemickému šíření. Podle WHO je cholera onemocnění charakterizované akutním, těžkým, dehydratujícím průjmem s rýžově-vodnou stolicí.
Když se bakterie dostanou do oblastí, kde žijí lidé, mohou rychle způsobit vážné epidemie. Změny počasí, úbytek populace a lepší hygiena by mohly epidemii ukončit. Pouze asi 1 z 20 cholerových infekcí je závažná a jedná se o vysoké procento infikovaní lidé nevykazuje žádné příznaky.
Pokud se příznaky objeví, učiní tak mezi 12 hodinami a 5 dny po expozici. Pohybují se od mírných nebo asymptomatických až po těžké. Velké objemy výbušného vodnatého průjmu, někdy nazývaného „rýžová vodní stolice“, protože může vypadat jako voda, která byla použita k mytí rýže. Člověk s cholerou může rychle ztratit tekutiny, až 20 litrů denně, takže může dojít k těžké dehydrataci a šoku.
Pro svou schopnost infikovat v krátké době velké kontingenty populace patří cholera mezi nemoci, které podléhají Mezinárodnímu zdravotnímu řádu jako konvenční, zvláště nebezpečné a karanténní infekce.
Existují dva typy epidemií cholery:
Typ 1: epidemická ohniska s jediným zdrojem infekce a distribučními cestami, vyznačující se současným výskytem velký počet nemocný,
Volná kůže Zapadlé oči Snížená sekrece, jako je menší pocení Rychlý tep Nízký krevní tlak Závratě nebo točení hlavy Rychlý úbytek hmotnosti. Náraz může vést ke kolapsu oběhového systému. Jedná se o život ohrožující stav a lékařskou pohotovost.
Bakterie cholery se dostávají do těla ústy, často v potravinách nebo vodě kontaminované lidským odpadem kvůli špatné hygieně a hygieně. Mohou také vstoupit konzumací mořských plodů, které jsou syrové nebo nedovařené, zejména měkkýše pocházející z prostředí ústí řek, jako jsou ústřice nebo krabi.
Typ 2: pomalé epidemie s trvalým výskytem malého kontingentu a obtížně zjistitelné cesty přenosu patogenu.
2. HISTORIE ROZŠÍŘENÍ CHOLERY.
Ještě před naším letopočtem byly popsány charakteristické rysy tuto nemoc, indikovalo rychlé šíření a vysokou mortalitu. Historie cholery je obvykle rozdělena do několika období:
Špatně oloupaná zelenina zavlažovaná kontaminovanými vodními zdroji je dalším častým zdrojem infekce. V situacích, kdy je hygiena vážně zpochybňována, jako například v uprchlických táborech nebo v komunitách s výrazně omezenými možnostmi vodní zdroje, jedna postižená oběť může znečistit veškerou vodu pro celou populaci.
Lékař může mít podezření na choleru, pokud má pacient silný vodnatý průjem, zvracení a rychlou dehydrataci, zejména pokud nedávno cestoval do místa s nedávnou cholerou nebo špatnou hygienou, nebo pokud nedávno konzumoval měkkýše. Vzorek stolice bude odeslán do laboratoře k testování, ale pokud je podezření na choleru, pacient musí zahájit léčbu, než se výsledky vrátí.
První období zahrnuje období od starověku do roku 1817, během kterého byla nemoc endemická pro oblasti jihovýchodní Asie, zejména Bengálsko, tj. delta Gangy a Brahmaputra, považovaná za „kolébku cholery“.
Druhé období se počítá od roku 1817 do roku 1926, kdy v důsledku expanze mezinárodních ekonomických vztahů a koloniálních válek (především koloniální expanze Velké Británie v Indii a na Blízký východ) bylo možné pandemické šíření cholery. Během tohoto období (1823-1926) Rusko trpělo 57 let cholerou. Od roku 1817 do roku 1926 bylo na světě 4,5 milionu lidí nemocných cholerou, z nichž 2 miliony na choleru zemřely. V Rusku během této doby došlo k významnému propuknutí cholery 8krát. P.I. Čajkovskij zemřel na choleru.
Obvykle je to dehydratace, která vede ke smrti na choleru, takže nejdůležitější metodou je perorální hydratační roztok, známý také jako perorální rehydratační terapie. Léčba spočívá ve velkých objemech vody smíchané se směsí cukru a solí.
Těžké případy cholery vyžadují nitrožilní náhradu tekutin. Dospělá osoba vážící 70 kilogramů bude vyžadovat minimálně 7 litrů nitrožilních tekutin. Léky proti průjmu se nepoužívají, protože zabraňují vyplavování bakterií z těla. Při správné péči a léčbě by se úmrtnost měla pohybovat kolem 1 procenta.
Cholera pronikla do západní Evropy a Ruska během polského povstání v letech 1830-1831. Některé oblasti Středního východu, Egypt a středomořské přístavy byly hlavními branami pro pronikání patogenu do Evropy. Prvním, kdo popsal původce onemocnění, byl Ital Pacini a nezávisle na něm lékař Nedzvetsky.
V čisté kultuře byl mikrob izolován během expedic do Egypta (1883-1884) Robertem Kochem („Kochova virgule“), který podrobně popsal jeho vlastnosti. Na expedicích se podíleli francouzští (Ru, Nokar, Strauss, Thuyet) a němečtí (Koch, Gaffki, Fischer, Treskov) vědci. Práce výzkumníků probíhala v těžké a nervózní atmosféře, živené tažením francouzsko-pruského šovinismu. Během výzkumu se Louis Tuyet nakazil a zemřel. Robert Koch položil na hrob vědce věnec se slovy: "Toto je skromný věnec z vavřínů, ale hrdinové jsou jím korunováni."
Prevence cholery a snižování rizik
Cholera se často šíří jídlem a špatnou hygienou. Některá jednoduchá opatření mohou snížit riziko nákazy cholerou. Mytí rukou je důležité, aby se zabránilo šíření nemoci. Při cestování do oblastí, kde je nemoc endemická, je to důležité.
- Jezte pouze ovoce, které jste oloupali.
- Vyhněte se salátům, syrovým rybám a syrové zelenině.
- Ujistěte se, že jídlo je dobře připravené.
- Ujistěte se, že je voda balená nebo vařená a bezpečná pro konzumaci.
- Vyhněte se pouličnímu jídlu, protože může přenášet choleru a další nemoci.
Ve třetím období (1926-1961) byl patogen lokalizován v jihovýchodní Asii (Pákistán, Indie, Bangladéš). V roce 1939 byla na ostrově Sulovesi (Indonésie) a v řadě dalších zemí jihovýchodní Asie popsána epidemická epidemie cholery způsobená speciální biologickou variantou Vibrio cholerae El Tor, která se později během VII cholery stala celosvětovou. pandemický. Vibrio El Tor byl izolován v roce 1906 v karanténní stanici El Tor v Egyptě Gottschlichovými od mrtvol muslimských poutníků, ale protože v té době nedošlo k žádné epidemii, zůstala role vibrií El Tor neprokázaná.
Lidé by měli okamžitě navštívit lékaře, pokud pociťují příznaky, jako jsou křeče v nohách, zvracení a průjem, v komunitě, kde nemoc existuje. V současnosti existují tři vakcíny proti choleře doporučené Světovou zdravotnickou organizací. Jsou to Dukoral, Shanchol a Evvihol.
Všechny tři vyžadují dvě dávky k zajištění plné ochrany. Ducoral by se měl užívat s čistou vodou a poskytuje přibližně 65procentní ochranu po dobu 2 let. Shanchol a Euvihol se nemusí zapíjet vodou a poskytují 65% ochranu po dobu 5 let. Všechny vakcíny poskytují větší ochranu blíže době, kdy jsou podány.
Ve čtvrtém historickém období cholery, které začalo v roce 1961, ji způsobily vibrio El Tor a O139. Séroskupina O139 byla izolována v roce 1992 v jižní Indii, kdy byla nemoc považována za podobnou choleře, protože. byla způsobena dosud neznámým vibriem.
Do SSSR pronikla cholera z Afghánistánu v roce 1965, ohniska cholery byla v Karakalpakstánu v Uzbekistánu. Rusko vstoupilo do VII pandemie cholery v roce 1970, kdy nemoc vypukla v Astrachaňské oblasti, Zavolžje a Oděse. Poté se od námořníků dozvěděly informace o blížící se infekci, sanitární služby rychle reagovaly na zprávy, nemocnice pro nemocné byly zřízeny včas, přístavy a silnice byly uzavřeny pro karanténu.
Cholera je závažné bakteriální onemocnění, které obvykle způsobuje těžké průjmy a dehydrataci. Nemoc se obvykle šíří kontaminovanou vodou. V závažných případech je nutná okamžitá léčba, protože smrt může nastat během několika hodin. To se může stát, i když jste byli zdraví, než jste ho chytili.
moderní úklid odpadní voda a voda účinně eliminují choleru ve většině zemí. To je stále problém v Asii, Latinské Americe, Africe, Indii a na Středním východě. Země postižené válkou, chudobou a přírodními katastrofami jsou nejvíce ohroženy propuknutím cholery. Je to proto, že tyto podmínky mají tendenci nutit lidi žít v přelidněných oblastech bez řádné hygieny.
Počátkem roku 1993 se objevily zprávy o vypuknutí cholery v jihovýchodní Asii způsobené vibriem dříve neznámé séroskupiny, označené jako sérovar cholery 0139 (Bengálsko). Došlo ke změně patogenu z klasického vibria na vibrio El Tor. Nemoc přitom začala probíhat poměrně benigně. Podíl úmrtí se snížil.
Když se bakterie přichytí na stěny tenké střevo Vaše tělo začne vylučovat velké množství vody, což vede k průjmu a rychlé ztrátě tekutin a solí. Znečištěné vody jsou hlavním zdrojem nákazy cholerou. Syrové ovoce, zelenina a další potraviny mohou také obsahovat bakterie způsobující choleru.
Cholera se obvykle nepřenáší z člověka na člověka náhodným kontaktem. Většina lidí s cholerou nikdy neonemocní. Ve většině případů možná nikdy nevíte, že jste byli odhaleni. Jakmile se nakazíte, budete pokračovat ve vylučování bakterií cholery ve stolici po dobu sedmi až 14 dnů. Cholera obvykle způsobuje mírný až středně těžký průjem jako jiná onemocnění.
Ve spojení s rozšířený cholera a neustálá hrozba zavlečení do území Ruská Federace, problém tohoto onemocnění je i nadále aktuální. O stavu výskytu cholery ve světě v současnosti rozhodují epidemie a propuknutí infekce v Africe, kde se endemická ložiska cholery vytvořila ve 23 zemích. V roce 2003 oznámilo 29 zemí Světové zdravotnické organizaci 91 865 případů cholery, z nichž 1 485 zemřelo. Velké propuknutí cholery v roce 2003 bylo zaznamenáno v Libérii (33604 pacientů), Kongu (22768 pacientů), Mosambiku (13758 pacientů), Somálsku (4877 pacientů), Ugandě (3433 pacientů), Indii (2025 pacientů).
U jednoho z 10 lidí, kteří se nakazí, se do dvou až tří dnů po nakažení rozvinou typické příznaky. Celkové příznaky cholera zahrnuje. Náhlý nástup průjmu nauzea zvracení mírná až těžká dehydratace. . Dehydratace způsobená cholerou je obvykle závažná a může způsobit únavu, náladovost, propadlé oči, sucho v ústech, vrásčitou kůži, extrémní žízeň, snížený výdej moči, nepravidelný srdeční tep a nízký krevní tlak.
Dehydratace může vést ke ztrátě minerálů v krvi. To může vést k nerovnováze elektrolytů. Prvním příznakem nerovnováhy elektrolytů jsou silné svalové křeče. Nerovnováha elektrolytů může nakonec vést k šoku. Děti mají obvykle stejné příznaky cholery jako dospělí. Děti mohou také zažít následující.
Dalším rysem nejnovější pandemie je, že nošení vibria často zůstává. Registrováno na všech kontinentech. Maximální výskyt v minulé roky v zemích Střední a Jižní Ameriky. Ohniska cholery se protáhla v čase - období zvýšeného výskytu se prodlužuje a pomalu klesá, nedochází k vrcholům výskytu.
Silné křeče ospalosti. . Cholera je v zemích prvního světa vzácná. Pokud budete dodržovat správné bezpečnostní postupy potravinářské výrobky, i v postižených oblastech je riziko infekce zanedbatelné. Cholera se však dál šíří po celém světě. Pokud se u vás po návštěvě oblasti s vysokou úrovní cholery objeví těžký průjem, měli byste kontaktovat svého lékaře.
Diagnostika a léčba cholery
Pokud máte příznaky cholery, navštivte svého lékaře. Lékař může potvrdit, že máte choleru identifikací bakterií ve vzorku stolice. Mezi běžné léčby cholery patří. Orální rehydratační soli nitrožilní tekutiny rehydratační antibiotika doplňky zinku. Tyto procedury dodají tělu tekutinu a rehydratují ho. Pomáhají také zkrátit dobu, po kterou máte průjem.
3. MORFOLOGIE. TYPICKÝ VIBRIOČNÍ EL-TOR.
zpravidla se tvoří při pěstování za nepříznivých podmínek: na médiích obsahujících lithium, škrob, glykol, imunitní sérum, nadměrnou koncentraci chloridu sodného atd. Vibrio cholerae netvoří spory a tobolky, proto jejich odolnost v vnější prostředí je relativně malé.
V závažných případech může rychlá ztráta tekutin a elektrolytů vést ke smrti již za dvě nebo tři hodiny. Dokonce i v typických případech, pokud se cholera neléčí, lidé mohou zemřít na dehydrataci a šok za pouhých 18 hodin. Šok a těžký průjem jsou nejzávažnějšími komplikacemi cholery. Mohou však nastat další problémy, jako např.
Nízká hladina cukru v krvi nízká hladina draslíku. . Pokud cestujete do oblasti, kde je cholera běžná, vaše šance na nákazu jsou stále nízké. Myjte si ruce, pijte pouze balenou nebo převařenou vodu, vyhýbejte se syrové stravě a korýšům, nejezte mléčné výrobky syrové ovoce a zeleninu, kterou si můžete sami oloupat. Protože vakcíny proti choleře nefungují příliš dobře a většina lidí má malou šanci choleru dostat, je nepravděpodobné, že by vám váš lékař vakcínu dal.
Jak ukázaly studie Folleta a Gordona (1963), Kuno a Ogasawara (1964), Gallyu (1969), stejně jako ruských autorů (L.F. Zykin, 1967; L.F. Zykin a L.S. Petrova, 1967), buňka vibrio cholerae je podobná v struktura ke gramnegativním bakteriím: má buněčnou stěnu nebo membránu, cytoplazmatickou membránu, cytoplazmu s inkluzemi, bičík a klky vyčnívající z vnější vrstvy membrány. Ten je reprezentován třemi vrstvami prostoupenými tubuly, kterými probíhají metabolické procesy, zejména se uvolňují toxické látky produkované buňkou. Podle Miera a Srivastavy (1959, 1961) se somatický antigen nachází v buněčné membráně a cytoplazmatické membráně, která se podílí na procesech pohybu a také na syntéze proteinu a polyribonukleotidů.
Pokud již vakcínu máte a chystáte se být v zemi, kde je cholera hrozbou, možná budete potřebovat druhou dávku nebo posilovací dávku vakcíny. Je známo, že organismus cholery je přítomen v některých řekách podél východního pobřeží Austrálie, ale cholera získaná v Austrálii je velmi vzácná. V Austrálii se kvůli našim vysokým standardům hygieny, kvality vody a potravin nevyskytují žádná ohniska cholery. Typicky se cholera vyskytuje pouze u cestovatelů přijíždějících ze zemí, kde je onemocnění stále běžné, jako je Afrika, střední Evropa, Latinská Amerika a Asie.
Vibrio cholerae patří do skupiny aktivně pohyblivých bakterií. Navíc se zdají být nejlepšími "běžci" ze všech skupin pohyblivých mikrobů. Jejich pohyblivost je způsobena přítomností silného a dlouhého bičíku na jednom konci buňky. Je třeba poznamenat, že stanovení pohyblivosti vibri cholery je důležitým diagnostickým znakem, proto je studium takzvané visící nebo rozdrcené kapky jedním z povinných testů v bakteriologické diagnostice cholery. Výjimečná pohyblivost cholery vibrio, jak ukazují studie Kuna a Ogasawary, je způsobena přítomností speciální membrány, která probíhá podél bičíku, která se podobá zvlněné membráně prvoků.
3.2. BUNĚČNÉ STRUKTURY VIBRIO CHOLERA.
Buněčné struktury Vibrio cholerae nejsou antigenní ekvivalenty. Nejvíce imunogenní jsou skořápka a bičík vibria. Charakteristickým rysem antigenní struktury asijských cholerových vibrios, který je odlišuje od El Tor, jak ukázaly studie Tamaoky et al. (1967) a Shchurkina (1969), je obsah faktoru S3 v buňkách El Tor a Sb v buňkách vibrios asijské cholery. Po potvrzení výsledků těchto studií se otevřou další možnosti sérologické typizace vibrií cholery.
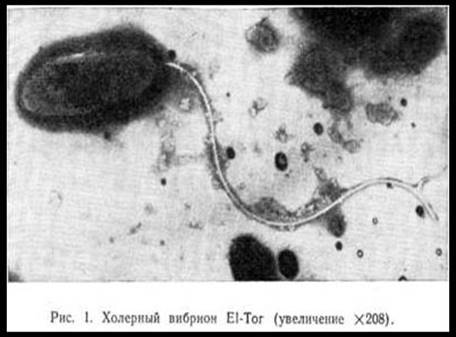
3.3. TINKTORIÁLNÍ VLASTNOSTI.
Vibrio cholerae se intenzivně barví všemi hlavními anilinovými barvivy. Nejrozšířenějším barvením přípravků je zředěný (1:10) Zielův karbolický fuchsin, ve kterém vibria získávají intenzivní růžovou barvu.
Vibrio cholerae, stejně jako všichni jim blízcí z hlediska primární lokalizace v infikovaném organismu, a tudíž patogenní zástupci střevní rodiny patří podle mechanismu přenosu infekce do velké skupiny gramnegativních mikroorganismů. Jinými slovy, nevnímají Gramovo barvení kvůli absenci hořečnatých solí ribonukleové kyseliny v soma jejich buněk.
Pro barvení bičíků cholery vibrios se používají speciální metody, ve většině případů včetně „moření“ organel pohybu solemi těžkých kovů (stříbření).
3.4. KULTURNÍ VLASTNOSTI.
Vibrio cholerae preferují aerobní podmínky a v anaerobních podmínkách rychle hynou. Teplotní optimum je 37 °C. Vibrio cholera roste dobře na jednoduchých živných půdách s vysokým pH (7,6-8,0); podobné halofilní vlastnosti se používají při výběru elektivních činidel.
Na pevných půdách tvoří původce cholery malé kulaté diskovité průhledné S-kolonie s hladkými okraji, v procházejícím světle namodralé, čímž se okamžitě odlišují od hrubších a zakalených bílých kolonií enterobakterií.
Staré kultury cholery poněkud zhrubnou a získají žlutohnědý odstín. Na thiosíranu, citrátu, žlučových solích a sacharózovém agaru (TCBS-arap) V. cholerae fermentuje posledně jmenovaný a tvoří žluté kolonie. Při výsevu injekcí do želatiny poskytuje mikroorganismus po 48-72 hodinách nálevkovité zkapalnění, jehož horní část se při pohledu ze strany jeví jako vzduchová bublina. Později se zkapalnění zvyšuje, dutina je vyplněna bělavou hmotou vibrií.
Vibrio cholerae také tvoří nerovnoměrně zakalené R-kolonie; bakterie, z nichž nejsou citlivé na bakteriofágy, antibiotika a nejsou aglutinovány O-antiséry.
V kapalných médiích způsobuje cholera vibrio zákal a tvorbu jemného namodralého filmu na povrchu, jeho okraje jsou vyvýšené podél stěn zkumavky; při otřesu se snadno zhroutí a usadí se na dně.
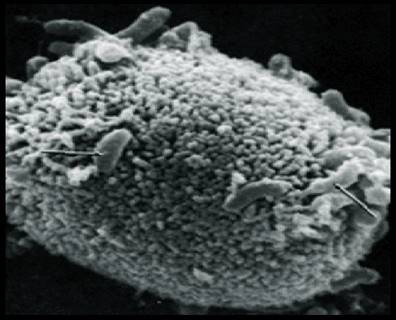
4. ZPŮSOBIL RŮST CHOLERY.
Vibrio cholerae patří do tzv. skupiny halofilů, jinými slovy, zásaditých mikroorganismů. Optimální ukazatel koncentrace vodíkových iontů v pěstebním médiu je 7,6-8,0, nicméně dobrý růst je pozorován i při pH 9,2. Tato vlastnost cholera vibrios je široce využívána při výběru elektivních živných médií pro bakteriologickou diagnostiku: ve vysoce alkalickém médiu (například v alkalické peptonové vodě) se do 4-6 hodiny po zasetí stolice pacienta s cholerou je zaznamenán hojný růst vibrií, zatímco mnoho dalších členů rodiny střevních, jak patogenních, tak komenzálních, se extrémně špatně reprodukuje. Na druhé straně halofilita Vibrio cholerae určuje jejich velmi vysokou citlivost na působení kyselin, čehož lze využít při dezinfekci různých předmětů v ohniscích cholery a hlavně při dezinfekci pitné vody.
Na 1 alkalické peptonové vodě o pH 7,8 již 6-8 hodin po výsevu tvoří Vibrio cholerae jemný a ne vždy jasně viditelný modrošedý film, jehož okraje jsou vyvýšené podél stěn zkumavky; zbytek média se zakalí jen mírně difúzně. Při protřepávání se film snadno zničí a usadí se na dně tuby. Peptonová voda s přídavkem 0,5-1% NaCl je nejlepší akumulační médium pro původce cholery.
5. BIOCHEMICKÉ VLASTNOSTI CHOLERY. BIOVARS Z CHOLERY.
Klasická cholera vibrio (biotyp cholery) a biotyp El Tor cholera vibrio se liší v biochemických vlastnostech.
Vibrio cholerae mají široký rozsah biochemické aktivity: přítomnost souboru proteolytických enzymů určuje jejich schopnost zkapalňovat želatinu a vytvářet indol na médiu s peptonem. Vibrio cholerae rozkládá sacharózu, glukózu, maltózu, manózu, mannitol, laktózu na kyselinu (bez plynu) a díky přítomnosti enzymu diastáza (Brieger, Fermi) rozkládá škrob, redukuje dusičnany na dusitany.
Jak bylo zdůrazněno dříve, varianta El Tor (biotyp) má schopnost hemolyzovat ovčí (kozí) erytrocyty, zatímco klasické varianty zpravidla neprodukují hemolytický enzym. Biochemické vlastnosti cholerových vibrií se využívají jak pro jejich odlišení od velkého množství vodních vibrií, které nejsou pro člověka patogenní, tak pro vnitrodruhovou typizaci. Definici sacharolytických enzymů tedy použil Heiberg (1934, 1935) k rozdělení všech vibrií do 6 skupin, které se shodují se skupinami stanovenými Gardnerem a Venkatramenem na základě studia antigenní struktury všech mikroorganismů.
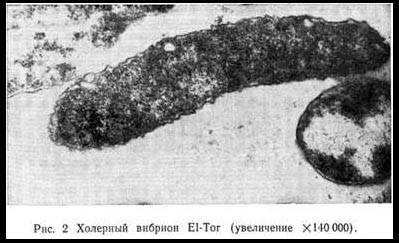
Klasická a El Tor vibria patogenní pro člověka, která na rozdíl od nepatogenních vibrií mají fermentaci typu I (neustále rozkládají manózu a sacharózu a jsou inertní vůči arabinóze), podle Heiberga patří mezi I-O sérologickém skupina Gardner a Venkatramen, jak známo, zahrnuje původce cholery. Schopnost cholera vibrios redukovat dusičnany na dusitany a produkovat indol se využívá při tzv. Cholerarotově reakci. Tato reakce, navržená Pelem a Buidvidem, je velmi konstantní, i když není striktně specifická pro V. cholerae, a je zaznamenána jako růžovočervené zbarvení kultur pěstovaných v peptonové vodě po přidání několika kapek kyseliny sírové nebo chlorovodíkové. Mechanismus této reakce je následující: přidaná kyselina vytěsňuje z dusitanů redukovaných cholerovým vibriem kyselinu dusitou, která se spojuje s indolem a tvoří nitrosoindol, jasně červenou látku.
Hemolytické vlastnosti vibrií El Tor, které poprvé popsali Koch a Bitter, se používají k jejich odlišení od klasického biotypu cholery. Vibrio cholerae fermentuje mnoho sacharidů (glukózu, sacharózu, maltózu, mannitol, laktózu, glykogen, škrob atd.) za vzniku kyselin. Diagnostický význam má fermentace manózy, sacharózy a arabinózy (tzv. Heubergova triáda).
Podle schopnosti rozkládat tyto tři sacharidy se všechna vibria cholery dělí do 6 skupin. Vibrio cholerae rozkládá pouze manózu a sacharózu a patří do 1. Heibergovy skupiny.
Bakterie cholery této skupiny mají plazmokoagulační (srážejí králičí plazmu) a fibrinolytické (řídké srážlivé sérum podle Lefflera) vlastnosti.
Vibrio cholerae srážejí mléko a rozkládají další bílkoviny a jejich deriváty na amoniak a indol; H2S netvoří, neobnovuje dusičnany a netvoří indol (tato schopnost je zohledněna při nitrosoindolové reakci, známé také jako cholera-ústní reakce).
Na základě biochemických a biologických rozdílů se vibrio cholerae dělí na dva biovary – klasický (V. cholerae biovar asiaticae) a El Tor (V. cholerae biovar eltor).
Bakterie sérovar O139 (Bengálsko) jsou odolné vůči polymyxinu a nevykazují hemolytickou aktivitu.
Diferenciální příznaky patogenů cholery
6. PATOGENEZE.
Po proniknutí ústy část vibria v žaludku odumře. Pokud existují predisponující faktory, zvýšený příjem tekutin, pak vibria pronikají do střev. Tam alkalické prostředí a vysoký obsah peptonu (mnoho proteinových molekul a dalších živin). To přispívá k intenzivní reprodukci vibrií. Uvolnění exotoxinu a faktorů permeability vede k hlavním klinickým projevům.
Spouštěčem je cholerogen patologický proces. Působení cholerogu napomáhá faktor permeability – enzymy, jako je neuraminidáza. Neuraminidáza štěpí glykoproteiny. Membrána enterocytů obsahuje gangliosidy G a M. Modifikace tohoto gangliosidu a samotná přítomnost cholerogu vede k tomu, že se aktivuje enzym adenylátcykláza. To vede ke zvýšení syntézy cAMP (koncentrace v enterocytu se zvyšuje desítky, stokrát) cAMP je regulační látka, která mění toky tekutin. Normálně je funkcí enterocytu absorbovat tekutinu ze střevního lumen do buňky. Vysoká koncentrace cAMP způsobuje sekreci tekutiny z buňky do lumen střeva. Studie střevní šťávy v tomto případě ukazuje, že 1 litr obsahuje 5 g chloridu sodného, 4 g hydrogenuhličitanu sodného a 1 g chloridu draselného. Tento poměr je pro léčbu velmi důležitý. Poměr elektrolytů v 1 litru střevní šťávy 5 ku 4 ku 1 může být podáván intravenózně nebo může být podáván perorálně spolu s cukry. Cukry napomáhají vstřebávání elektrolytů. Protože dochází ke ztrátě velkého množství tekutin, rozvíjí se hypovolémie (pokles BCC). Zvyšuje se viskozita krve. rozvíjí se vaskulární nedostatečnost. Nedostatek kyslíku ve tkáních. Kvůli nedostatku kyslíku dochází k poruchám metabolismu, vzniká acidóza. Následně mohou hrubé metabolické poruchy vést k nekróze renálních tubulů. Elektrolyty odcházejí s vodou. Nejvýraznější ztráta draslíku. Hypokalémie vede k rozvoji svalové slabosti a jednotlivé svalové skupiny se mohou nekoordinovaně stahovat, což vede ke vzniku křečového syndromu.
7. TOXINY CHOLERY VIBRIOUS.
V reakci na pronikání bakterií cholery epitelové buňky vylučují alkalické tajemství, které slouží jako ideální prostředí pro reprodukci patogenu. Hlavním faktorem patogenity je schopnost tvorby toxinů. Vibrio cholerae tvoří endo- a exotoxiny.
endotoxin cholery- termostabilní LPS, podobnou strukturou a aktivitou endotoxinům jiných gramnegativních bakterií. Vykazuje imunogenní vlastnosti indukcí syntézy vibriocidních protilátek.
Tento cholerový toxin však nehraje významnou roli při vzniku charakteristických projevů.
exotoxin cholery(cholerogen) - termolabilní protein; její vznik je kódován jak chromozomálními, tak plazmidovými geny. Molekula toxinu obsahuje 2 složky - A a B. Složka B interaguje s receptory epitelu tenkého střeva a usnadňuje tak průnik složky A do buňky Složka A se skládá z podjednotky A1 (aktivní centrum) a podjednotky A2 , který váže složky A a B. Podjednotka A1 aktivuje adsnylátcyklázu, což vede ke zvýšení intracelulárního obsahu cAMP a uvolnění tekutiny a elektrolytů z buněk Lieberkühnových žláz do lumen střeva. Toxin není schopen realizovat své působení na žádné jiné buňky. Bakterie Serovar 0139 také syntetizují exotoxin s podobnými vlastnostmi, ale v menším množství.
8. KLINICKÉ PROJEVY CHOLERY.
Většina infikovaných jedinců s cholerou je asymptomatická a je možný mírný průjem. Poměr těžkých lézí k počtu vymazaných projevů u klasické cholery je 1:5-10, u El Tor cholery - 1:25-100.
U symptomatických případů cholery trvání inkubační doba v průměru 2-3 dny. Cholerová nemoc se projevuje celkovou malátností, bolestmi břicha, zvracením a rozvojem těžkých průjmů. Ten je charakterizován uvolňováním významného množství (až 10 l / den) vodnaté bezbarvé stolice („rýžová voda“). V závislosti na stupni intoxikace mohou mít příznaky cholery charakter gastroenteritidy nebo enteritidy. V těžké případy u nemocných s cholerou objem moči prudce klesá s rozvojem akut selhání ledvin. Charakterizováno chrapotem nebo afonií.
Hlavními patogenetickými faktory cholery jsou hypovolémie a závažná nerovnováha elektrolytů, která má za následek arteriální hypotenzi, srdeční selhání, poruchy vědomí a hypotermii. Podobný stav je definován jako cholera algid. Charakteristickým znakem dehydratace je „hipokratická tvář“ (facies hippocratica): zapadlé oči, špičaté rysy obličeje s ostře vystupujícími lícními kostmi.
Při absenci léčby dosahuje letalita pacientů v algidickém stadiu cholery 60 %. Zotavení je doprovázeno získáním krátkodobé imunity. Často dochází k případům opětovné infekce.
9. LABORATORNÍ DIAGNOSTIKA.
"Hlavní faktory: specifická gravitace krevní plazma, kontrola hematokritu, elektrolyty
"Mikroskopie stolice je charakteristickým typem patogenů (umístěných paralelně ve formě hejn ryb, mobilních). To umožňuje provést předběžnou diagnózu.
"Klasická studie v první fázi zahrnuje naočkování do 1% alkalické peptonové vody s následným odstraněním filmu a nastavením podrobné aglutinační reakce se sérem proti choleře 0-1. Při pozitivní reakci se sérem O-1 se séra Inaba a Agave se provádí typická aglutinační reakce, která umožňuje určit sérotyp.
Stanovení biotypu Vibrio (klasický nebo El Tor). Fágy (typické) Jsou použity El Tor fág 2 a Inkerji fág 4. Klasický biotyp, když je lyzovatelný na Inkerji fágy. El Tor, když jsou vibria lyzována fágy El Tor2.
9.1. AKCELEROVAT DIAGNOSTICKÉ METODY.
1. Vibrio makroaglutinační metoda po pěstování na peptonové vodě (odpověď po 4 hodinách)
2. Metoda mikroaglutinace imobilizace vibrií. Po přidání séra vibria ztrácejí pohyblivost (imobilizují). Odpovězte za pár minut.
3. Metoda fluorescenčních protilátek (za přítomnosti fluorescenčního mikroskopu). Odpověď do 2 hodin.
4. Sérologické metody - průkaz vibrocidních a antitoxických protilátek. Tyto metody mají menší význam.
9.2. DIFERENCIÁLNÍ DIAGNOSTIKA.
Provádí se se salmonelózou, otravou jídlem, escherichiózou, kampylobakteriózou.
10. LÉČBA .
Provádí se ve dvou fázích:
1) Doplnění ztracených tekutin - rehydratace (v množství odpovídajícím počátečnímu deficitu tělesné hmotnosti).
2) Korekce probíhajících ztrát vody a elektrolytů.
Může být podáván orálně nebo parenterálně. Volba cesty podání závisí na závažnosti onemocnění, stupni dehydratace a přítomnosti zvracení. Intravenózní tryskové podávání roztoků je absolutně indikováno u pacientů s dehydratací III a IV stupně.
Etiotropní terapie:
Lékem volby je tetracyklin. Terapie tetracyklinem začíná po odstranění poruch krevního oběhu v dávce 500 mg každých 6 hodin. Lze použít jednorázově 300 mg doxycyklinu. Tyto léky se nedoporučují dětem do 8 let. Účinné léky jsou to také ciprofloxacin a erythromycin.
11. PREVENCE.
Prevence zavlečení infekce z endemických ložisek
Dodržování hygienických a hygienických opatření: dezinfekce vody, mytí rukou, tepelná úprava potravin, dezinfekce míst běžné použití atd.
Včasná detekce, izolace a léčba pacientů a nosičů vibria
Specifická profylaxe vakcínou proti choleře a cholerogenním toxoidem. Vakcína proti choleře má krátké trvání 3-6 měsíců. doba platnosti.
V současné době jsou k dispozici následující perorální vakcíny proti choleře:
WC/rBS vakcína - skládá se z usmrcených celých buněk V. cholerae O1 s purifikovanou rekombinantní B podjednotkou cholerového toxoidu (WC/rBS) - poskytuje 85-90% ochranu ve všech věkových skupinách po dobu šesti měsíců po dvou dávkách s týdenní přestávkou .
Modifikovaná WC/rBS vakcína - neobsahuje rekombinantní B-podjednotku. Musíte užít dvě dávky této vakcíny s týdenním odstupem. Vakcína je licencována pouze ve Vietnamu.
Vakcína CVD 103-HgR - sestává z atenuovaných živých orálních geneticky modifikovaných kmenů V. Cholerae O1 (CVD 103-HgR). Jediná dávka vakcíny poskytuje vysokou úroveň ochrany proti V. cholerae (95 %). Tři měsíce po očkování byla ochrana proti V. cholerae El Tor 65 %.
11. IMUNITNÍ.
Po nemoci se u člověka vyvine výrazná imunita, která přetrvává dlouhou dobu, takže případy opakované
cholera je extrémně vzácná. Pokusy na dobrovolnících ukázaly, že po dobu 3 let (období pozorování) zůstali lidé, kteří měli choleru v důsledku experimentální infekce, rezistentní vůči reinfekce cholera vibrios.
Hlavní roli v imunitě proti choleře mají protilátky produkované lokálně (ve střevě), i když určitým způsobem k ochraně přispívají cirkulující protilátky ve vysokých koncentracích při průniku do střevního lumen z krve, což je potvrzeno pokusy na zvířatech. Vyšší úroveň ochrany je pozorována při synergickém působení antibakteriálních a antitoxických protilátek ve střevě. Hlavní úlohou antibakteriálního SIgA je zabránit vibriové chemotaxi na epitel a přilnutí k povrchu střevní sliznice blokováním adhezivních struktur (ligandů) na povrchu bakteriálních buněk. Snížení kolonizace a adheze V. cholerae přispívá k jejich rychlejšímu odstranění ze střeva během peristaltiky a tím snižuje možnost přihojení patogenu ve střevním traktu.
Příběh
Cholera je nejstarší lidská nemoc, která se rozšířila do mnoha zemí světa a dokonce i na kontinenty a vyžádala si miliony lidských životů. Endemickým ohniskem cholery byla povodí řek Ganga a Brahmaputra v Indii. Kombinace horkého podnebí s množstvím srážek, geografických rysů (nízký terén, mnoho záplavových oblastí, kanálů a jezer) a sociální faktory (vysoká hustota populace, intenzivní znečištění vodních ploch fekáliemi, využívání znečištěné vody pro pitnou a domácí potřebu) předurčilo zakořenění této infekce v tomto regionu.
Do roku 1960 bylo známo šest pandemií cholery, i když je prakticky neoddělovala epidemicky prosperující období. První pandemie cholery, která začala v Indii v roce 1817, byla v následujících 8 letech přenesena na Cejlon, Filipíny, Čínu, Japonsko a Afriku, poté do Iráku, Sýrie a Íránu a nakonec do měst v Kaspické pánvi v Rusku. (Astrachaň, Baku) . Druhá pandemie cholery (1828-1837), která také začala v Indii, se rozšířila do Číny, odkud karavanními cestami do Afghánistánu a Ruska (Buchara, Orenburg). Další cestou, jak se cholera dostat do Ruska, vede přes Írán, odkud se rozšířila do zemí Blízkého východu a Zakavkazska. Během této pandemie zachvátila cholera většinu provincií Ruska, byla zavlečena do západní Evropy a Severní Ameriky. Třetí pandemie cholery (1844-1864) začala epidemiemi v Indii, Číně, na Filipínách, v Afghánistánu a rozšířila se po zemích Střední Asie a Írán na Kavkaze. Pronikání cholery do Ruska souviselo s epidemií, která propukla v zemích západní Evropy, odkud byla nákaza zavlečena i do Severní Ameriky. Čtvrtá pandemie cholery (1865-1875) začala v Indii a postupujícím směrem na východ (Čína, Japonsko) a na západ se dostala do Evropy, Afriky a Ameriky. V této pandemii se cholera dostala do Ruska přes Turecko a ze západu přes Prusko. Pátá pandemie cholery (1883-1896), která zachvátila stejné oblasti Asie, jižní přístavy Evropy a Ameriky, neobešla ani Rusko. Šestá pandemie cholery (1900-1926) se vyznačovala výrazným druhým vzestupem, který je spojen s válkami (Balkán, 1. světová válka, intervence a občanská válka v Rusku).
V obdobích mezi popsanými pandemiemi a po roce 1926 nebyl v některých asijských zemích rok bez epidemického nárůstu výskytu. Stávající statistiky vycházejí především z počtu úmrtí na choleru. Takže v Číně v letech 1939-1940 zemřelo na choleru více než 50 tisíc lidí. Podle úředníka V letech 1919 až 1949 zemřelo v Indii na choleru asi 10 milionů lidí. Po roce 1950 došlo k výraznému poklesu šíření cholery.
Jestliže v letech 1919 až 1949 podle zobecněných údajů O. V. Baroyana (1970) zemřelo na choleru 350–400 tisíc lidí ročně, pak v období od roku 1950 do roku 1954 to bylo 77 tisíc a v příštích pěti letech - přibližně 40 tisíc. Klasická cholera zůstala pouze ve starověkém endemickém ohnisku (v Indii) a v 70. letech 20. století se neprojevila jako masivní epidemie. Pandemické šíření cholery v těchto letech souvisí s novým patogenem – biovarem El Tor. Výrazná schopnost biovaru El Tor způsobovat epidemie cholery přitáhla pozornost odborníků již v roce 1937, kdy v Indonésii asi. Sulawesi zažilo epidemii cholery způsobené specifikovaným patogenem. Úmrtnost v této epidemii byla 50-60%.
Rozšířený výskyt cholery El Tor začal v roce 1961, což mnozí výzkumníci považují za začátek sedmé pandemie cholery. Při posuzování současné situace expertní komise WHO (1970) považovala za docela pravděpodobné, že se cholera v blízké budoucnosti rozšíří a objeví se v těch částech světa, kde po mnoho let chyběla. Role biovaru El Tor as etiologický faktor cholera rychle vzrostla; počet onemocnění způsobených tímto patogenem dosáhl epidemických rozměrů. Takže v roce 1960 byl biovar El Tor detekován v 50% a v následujícím roce - ve více než 80% všech případů cholery. I v Indii v 70. letech 20. století zaujímal dominantní postavení biovar El Tor.
Podle zdaleka ne úplných oficiálních údajů byly v roce 1961 epidemie cholery registrovány v 8-10 zemích; v následujících čtyřech letech postihla cholera 18 zemí a od roku 1965 do začátku roku 1970 39 zemí světa. Tak rychlé šíření cholery v mnoha zemích světa nebylo pozorováno v žádné z předchozích pandemií. Počáteční výskyt infekce v mnoha zemích přitom neskončil odstraněním ohniska epidemie a nastolením úplné epidemické prosperity. V těchto zemích zakořenila cholera. Rozvíjející se pandemie cholery El Tor se týkala i těch zemí, kde tato nemoc buď nebyla po mnoho let zaznamenána, nebo se v historii předchozích pandemií nevyskytovala.
Za prvé, El Tor cholera se objevila na asi. Sulawesi, poté do Macaa a Hong Kongu, odkud byl přivezen do Sarawaku a do konce roku 1961 na Filipíny. V následujících 4 letech se El Tor cholera objevila na cca. Tchaj-wan, pronikl do zemí jihovýchodní Asie a poté do Jižní Koreje. V roce 1964 vznikla epidemie cholery El Tor v Jižním Vietnamu, kde onemocnělo asi 20 000 lidí. V roce 1965 se dostal do Afghánistánu a Íránu a rozšířil se v oblastech bezprostředně sousedících s hranicemi SSSR. Konečnou severozápadní hranicí šíření cholery v polovině roku 1965 byla epidemie v Karakalpakské ASSR a Chorezmské oblasti Uzbecké SSR. Další vývoj pandemie cholery El Tor je charakterizován opakováním epidemických ohnisek v zemích jihovýchodní Asie, Blízkého a Středního východu a jejím pronikáním na africký kontinent. V roce 1970 vypukla epidemie cholery El Tor v Oděse, Kerči a Astrachani.
Vyvrcholením sedmé pandemie cholery je rok 1971. Jestliže v roce 1970 bylo na světě 45 011 pacientů s cholerou, pak v roce 1971 - 171 329 pacientů, v roce 1972 - 69 141, v roce 1973 - 108 989, v roce 1974 - 108 665 a v roce 1956 - 87,56 pacientů V roce 1971 bylo v asijských zemích registrováno 102 083 případů cholery; nejvyšší výskyt byl pozorován v Indii, Indonésii, Bangladéši a na Filipínách. V Africe bylo hlášeno 69 125 případů cholery; zatímco nejvyšší výskyt byl v Ghaně, Nigérii, Čadu, Nigeru, Mali, Maroku, Kamerunu, Horní Voltě.
V roce 1971 byla El Tor cholera registrována také v některých evropských zemích: Portugalsku, Španělsku, Francii, Švédsku aj. Vážně otřesena byla myšlenka, že El Tor cholera je onemocnění pouze rozvojových zemí, ve kterých je hygienická a hygienická životní úroveň populace nedosáhla optima bránícího rozvoji epidemie. Tímto konceptem ještě více otřásla epidemie cholery, která vznikla v roce 1973 v Neapoli (Itálie) – přes 400 případů nemocí; epidemie byla spojena s konzumací ústřic sklizených v pobřežních vodách Středozemního moře.
V následujících letech byl epidemický vzestup výskytu cholery El Tor pozorován ve 36-48 zemích: v roce 1976 bylo registrováno 66 804 případů, v roce 1977 58 661, v roce 1978 74 632 a v roce 1979 54 179.
Nashromážděná data charakterizující rysy cholery El Tor nezapadají do konceptů moderní epidemiologie, která považuje epidemický proces za sérii přechodů patogenu od nosiče ke zdravému člověku. Současně je objektům životního prostředí (voda z otevřených nádrží, kanalizační výpusti) přiřazena role přenosových cest, které přivádějí patogen do lidského těla. Podle těchto zažitých představ je člověk jediným předmětem, který udržuje kontinuitu epidemický proces. Toto ustanovení vylučuje existenci (nikoli dočasné uchování, ale rozvoj a akumulaci) původce cholery El Tor v prostředí mimo lidské tělo. Analýza epidemické situace cholery, která se vyvinula do 70. let 20. století v různých zemích světa, ukazuje, že rozdíl v načasování nástupu epidemií v těchto zemích je několik dní, a to nestačí k tomu, abychom se zaměřili a důsledně postupně přesouvat choleru z území jedné země na území druhé. Teoreticky lze předpokládat, že někdy v minulosti bylo obyvatelstvo těchto zemí (včetně těch, ve kterých se cholera v celé jejich historii nevyskytovala) současně infikováno a za nějakých v současnosti neznámých podmínek v roce 1970 a poté v roce V roce 1971 vznikly epidemie v r. je současně. Těžko říci, zda tyto neznámé podmínky určují pouze migrační procesy.
Epidemická situace cholery ve světě zůstává napjatá. V zemích jako je Indie, Indonésie, Barma, Bangladéš, Malajsie, Filipíny, Ghana, Kamerun, Niger, Nigérie, Senegal a dalších probíhají epidemie cholery s roční registrací pacientů od stovek až po několik tisíc lidí.
Etiologie
Patogen cholera - cholera vibrio Vibrio cholerae Pacini 1854. Existují dva biovary: klasický - Vibrio cholerae biovar cholerae a El Tor - Vibrio cholerae biovar eltor. Oba biovary tvoří séroskupinu 01.
Původce cholery byl poprvé objeven v Itálii. patolog F. Paniki v roce 1854 v obsahu střev a na sliznici tenkého střeva lidí, kteří zemřeli na choleru ve Florencii. V roce 1883 v Egyptě
R. Koch izoloval vibrio cholerae v čisté kultuře z výkalů pacientů s cholerou a mrtvol zemřelých na choleru a studoval její vlastnosti. Gotschlich (F. Gotschlich) v roce 1906 na karanténní stanici El Tor (v Egyptě na Sinajském poloostrově) izoloval ze střev poutníků vibrio v biologických vlastnostech stejné jako to, které izoloval R. Koch, ale lišící se hemolytickými vlastnostmi. Po dlouhou dobu nebyl považován za původce cholery. Teprve v roce 1962, v souvislosti se sedmou pandemií cholery způsobenou vibrio El Tor, byla uznána za původce cholery.
V průběhu let výzkumníci objevili a popsali vibria, z nichž některá jsou podobná v biochemických vlastnostech jako Vibrio cholerae, ale liší se v somatických O-antigenech (viz celý soubor znalostí: Bakterie, antigeny bakterií) a nejsou jejich původci. cholery. Říkalo se jim vibria podobná choleře a později vibria NAG (neaglutinační vibria). Na základě podobnosti struktury DNA a shodnosti mnoha biologických vlastností jsou také přiřazovány k druhu V. cholerae. Druh V. cholerae se tedy dělí podle struktury somatického O-antigenu na séroskupiny, z nichž původcem cholery je V. cholerae 01, a V. cholerae 02; 03; 04 ... až 060 a více může způsobit banální enteritidu a gastroenteritidu.
V. cholerae 01 je reprezentován sérotypy (sérovary) Ogawa, Inaba a Gikoshima. Vibrio cholerae produkuje exoenterotoxin – cholerogen, který se získává v čistá forma a je to protein s relativní mol. vážící (vážící) 84 000, skládající se ze 2 imunologicky odlišných fragmentů.
Zvířata v přirozených podmínkách cholerou netrpí, při experimentální infekci jsou k cholerové infekci nejvíce náchylní sající králíci.
Místem rozmnožování původce cholery je lidské střevo. Přesto dokáže určitou dobu přežít v prostředí a za příznivých podmínek se může množit, což platí zejména pro biovar El Tor. Předpokládá se, že některá atypická (neprodukující nebo slabě produkující exotoxin – cholegen) El Tor vibria jsou volně žijící mikroorganismy.
Vibrio cholerae jsou malé, mírně zakřivené nebo rovné polymorfní tyčinky 1,5-3 mikrometrů dlouhé, 0,2-0,6 mikrometrů široké, netvoří spory a tobolky, mají jeden polárně umístěný bičík, 2-3x delší než velikost buněk, která určuje aktivní pohyblivost vibria (viz obrázek). Dobře se barví anilinovými barvivy a jsou gramnegativní. Studie elektronového mikroskopu ukázala složitou buněčnou strukturu vibrií, charakteristickou pro gramnegativní bakterie. Vibrio cholerae jsou fakultativní anaeroby, dobře rostou na běžných živných půdách mírně alkalické a alkalické reakce, zejména pokud obsahují chlorid sodný v koncentraci 0,5-2%; optimální pH 7,6-8,2. Mikroby rostou při t° 10-40° (teplotní optimum 35-38°).
V masovo-peptonovém vývaru a 1% peptonové vodě se mikrob rychle množí: po 3-4 hodinách se na povrchu objeví zákal a o něco později jemný film. Na alkalickém agaru tvoří Vibrio cholerae po 14-16 hodinách při t ° 37 ° středně velké, hladké, průhledné kolonie s namodralým nádechem, povrch kolonií je vlhký, lesklý, okraj je rovný.
Vibrio cholerae tvoří oxidázu, dekarboxyluje lysin a ornitin a nerozkládá arginin, štěpí glukózu za aerobních a anaerobních podmínek za vzniku kyseliny bez plynu, což je charakteristické pro celý rod Vibrio. Vibrio cholerae také fermentuje mannitol, maltózu, sacharózu, manózu, levulózu, galaktózu, škrob a dextrin, neštěpí arabinózu, dulcitol, rafinózu, rhamnózu, inositol, salicin a sorbitol; vyrábět indol z tryptofanu a redukovat dusičnany na dusitany. Vibrio cholerae patří do skupiny I podle Heiberga (viz celý soubor poznatků: Vibrios) - rozkládá sacharózu a manózu a nerozkládá arabinózu. Díky výrazné proteolytické aktivitě zkapalňuje želatinu, kasein, fibrin a další proteiny. Produkuje lecitinázu, lipázu, RNázu, mucinázu, neuraminidázu. Vibrio cholerae biovaru El Tor při pěstování v Clarkově glukózofosfátovém bujónu zpravidla tvoří acetylmethylkarbinol, zatímco Vibrio cholerae klasického biovaru takovou schopnost nemá. Některé kmeny biovaru El Tor lyžují ovčí a kozí erytrocyty v tekutém živném médiu.
Antigenní struktura obou biovarů původce cholery je stejná. Obsahují termostabilní somatický antigen 01. Metodou dvojité difúzní precipitace v gelu bylo v extraktu Vibrio cholerae nalezeno 7 antigenů - od α do Θ. Nejvíce prozkoumaný je termostabilní lipopolysacharid a-antigen buněčné stěny, který určuje sérologickou specificitu. Tento antigen má také vlastnosti endotoxinu a při parenterálním podání vyvolává tvorbu protilátek zajišťujících antibakteriální imunitu. Termolabilní bičíkový H-antigen je stejný u zástupců všech séroskupin V. cholerae.
Vibrio cholerae je citlivý na zvýšení teploty: při t ° 56 ° zemře po 30 minutách a při t ° 100 ° - okamžitě. Poměrně dobře snáší nízké teploty, při t ° 1-4 ° zůstává životaschopný po dobu nejméně 4-6 týdnů.Byla zaznamenána vysoká citlivost na sušení a sluneční záření. dezinfekční prostředky včetně alkoholu, roztoku kyseliny karbolové a zejména kyselin.
Vibrio cholerae je vysoce citlivý na většinu antibiotik – tetracykliny, chloramfenikol, rifampicin; citlivý na erythromycin, aminoglykosidy, polosyntetické peniciliny široký rozsah působení, poněkud méně citlivé na cefalosporiny.
Morfologické, kulturní a biochemické charakteristiky vibria cholery a neaglutinačních vibrií jsou stejné.
Identifikace vibrií cholery je založena na stanovení specifického somatického 01-antigenu a citlivosti na cholerové fágy: klasický biovar - na fág C a biovar El-Tor - na fág El-Tor. Biovary jsou také identifikovány podle citlivosti na polymyxin (klasický biovar - citlivý, El Tor biovar - odolný); hemaglutinace kuřecích erytrocytů (klasický biovar nezpůsobuje hemaglutinaci, biovar El Tor ano); produkce acetylmethylkarbinolu (klasický biovar nevyrábí, biovar El-Tor vyrábí častěji).
Epidemiologie
Zdrojem infekce je člověk – pacient a nosič vibria. U cholery je vibrio-nosič pozorován po nemoci, často se vyskytují vymazané a atypické formy, stejně jako zdravé vibrio-nosení (viz celý soubor znalostí: Přenášení infekčních agens). Rovněž je třeba vzít v úvahu výraznou odolnost vibrací El Tor vůči účinkům nepříznivých faktorů prostředí.
Podle převažujících názorů je základ pro výskyt epidemických ohnisek cholery, stejně jako setrvání patogenu v meziepidemickém období, dán jeho neustálou cirkulací mezi obyvatelstvem. Tato cirkulace se jeví buď jako přímý přenos patogenu na zdravého člověka od pacienta, to znamená, že onemocnění je doprovázeno dalším přenosem infekce (případně při absenci opatření k izolaci nemocného), nebo ve formě výskyt vymazaných forem onemocnění, stejně jako nosičství, které jsou spojnicemi mezi klinicky výraznými formami, nebo jako řetězec přenašečů, který vyplňuje období mezi dvěma epidemickými ohnisky onemocnění. Podle těchto představ může patogen přetrvávat v prostředí pouze dočasně, například v ledu řek a jezer.
Údaje získané studiem epidemií cholery El Tor v 70. letech však významně rozšířily chápání epidemického procesu u této infekce. Propuknutí cholery El Tor začíná na pozadí kontaminace El Tor vibrio otevřených vodních útvarů kontaminovaných odpadními vodami. Pokusy objasnit počátek současné epidemické situace kontrolou lékařských záznamů nemocnic a klinik s cílem identifikovat první případ cholery, stejně jako hromadné sérologické studie k detekci protilátek proti vibriům u těch, kteří trpěli v minulosti střevní poruchy nikdy nepřinesly pozitivní výsledky.
Není vyloučena možnost přímé infekce zdravého člověka od pacienta či nosiče (tzv. kontaktní cesta), jako u každé střevní infekce. Tento mechanismus infekce se zavedeným systémem identifikace a urgentní hospitalizace (izolace) nemocného však ztrácí svůj vůdčí význam. U El Tor cholery jsou často jednotliví pacienti, kteří spolu nekomunikovali, registrováni v lokalitě ve stejnou dobu nebo během několika dnů (v létě obvykle po víkendech). Vyšetření však ukazuje, že infekce všech pacientů je spojena s otevřenými vodními plochami (koupání, rybolov), znečištěnými odpadními vodami. Existenci vibria El Tor, nezávislého na člověku, poprvé prokázaly studie O. V. Baroyana, P. N. Burgasova (1976) aj. Podle jejich údajů v oblasti Astrachaň. v otevřené nádrži, izolované od obydlí osoby a jejích odpadních vod, byla po dobu 2 let (období pozorování) neustále detekována vibria El Tor sérotypu Ogawa (při absenci onemocnění spojených s tímto sérotypem v minulosti). O roli prostředí výmluvně svědčí i výše zmíněná epidemie cholery El Tor v Neapoli (1973), způsobená pojídáním ústřic infikovaných vibri El Tor. Údaje P. N. Burgasova o nálezech El Tor vibrií u hydrobiontů, o intenzivní reprodukci vibrií při jejich přímém zavedení do znečištěného prostředí. říční voda nebo do kanalizačních vod koupele dávají důvody k tvrzení, že prostředí (především hydrobionti otevřených nádrží) nemusí být místem dočasného pobytu vibrií El Tor, ale jejich stanovištěm, rozmnožováním a akumulací.
Četná pozorování zahraničních i domácích badatelů se ne vždy shodují v hodnocení načasování a epidemického významu nosičů vibria. Do jisté míry se to vysvětluje tím, že pozorovací údaje se týkají jak klasické cholery, tak cholery způsobené biovarem El Tor. L. V. Gromashevsky a G. M. Vaindrakh (1947), jako výsledek shrnutí velkého množství materiálu, poznamenají, že obvykle střeva osoby, která byla nemocná cholerou, jsou obvykle vyčištěna od cholerových vibrií do 15. - 20. dne od začátku. onemocnění a pouze v 1% případů je patogen detekován po 1 měsíci. Případy přenášení po dobu 8-9 měsíců jsou extrémně vzácné (jeden z několika tisíc pacientů s cholerou). Možnost dlouhodobého přenášení zdravými lidmi cholera vibrios L. V. Gromashevsky zpochybňuje. Tento rozsudek je v souladu s údaji V. I. Jakovleva (1892 - 1894), S. I. Zlatogorova (1908 - 1911), G. S. Kuleshy (1910) a dalších. Podle odborníků WHO Barua a Cvetanovich (D. Barua, V . Cvjetanovic), 197 , nositelé cholerových vibrií představují hlavní nebezpečí importu cholery do zemí, kde dosud nebyla zaznamenána. Předpokládá se, že právě přenašeči zadržují V. cholerae v meziepidemickém období. V důsledku unikátního experimentu provedeného na území naší země, kdy 3 miliony 800 tis zdravých lidí(a řada kontingentů byla dokonce znovu vyšetřena), nebyl detekován ani jeden přenašeč cholery vibrios, což je v rozporu se závěry expertů WHO.
Další údaje byly získány při studiu této problematiky v 70. letech 20. století v ohniscích cholery El Tor. Podle materiálů, které shrnuli Barua a Tsvetanovic (1970), se poměr počtu přenašečů k počtu pacientů pohybuje od 10:1 do 100:1. Tak markantní rozdíl v údajích o četnosti tvorby zdravého přenašeče v epidemických ohniscích cholery vyžaduje dodatečné a velmi dobře odůvodněné ověření. Je však třeba vzít v úvahu, že údaje o frekvenci vibrionosičů, uváděné Baruou a Cvetanovičem, vycházejí především z materiálů studií provedených v mezích endemických ložisek cholery, kde intenzita epidemického procesu je extrémně vysoká. Je také možné, že pacienti s vymazanými formami onemocnění jsou často zahrnuti do počtu nosičů vibria. Hlavními důvody rozsáhlé kontaminace původce cholery ve velkých skupinách a v souvislosti s tím výskytu značného počtu pacientů s asymptomatickými formami nebo zdravých přenašečů v mnoha zemích, které jsou pro choleru nepříznivé, jsou nedostatečná a omezená opatření bojovat s tím. Například, když mluvíme o středně těžkém průjmu, Mondal a Zak (Mondal, R. B. Sack, 1971) poznamenávají, že má velký epidemiologický význam, protože přispívá k přetrvávání patogenu v populaci, ale nepředstavuje klinický problém, protože to často nepozná a neléčí.
Mechanismus přenosu původce cholery na člověka, stejně jako mechanismus přenosu jiných střevních infekcí (viz celý soubor znalostí: Mechanismus přenosu infekce), je průnik cholery vibrios do gastrointestinálního traktu s kontaminovanou vodou nebo potravinami. Možnost nákazy přímým kontaktem s pacientem, kdy se patogen může dostat do úst rukama kontaminovaným sekretem pacienta s cholerou nebo nosičem vibria, stejně jako přenos patogenů cholery mouchami, je však není vyloučeno.
Vzhledem k tomu, že faktory prostředí jsou důležitými prvky mechanismu přenosu patogenu z pacienta (nebo přenašeče) na zdravého, je zásadní míra jeho vlivu na vibria a jejich odolnost. Ceteris paribus, vibrio El Tor má větší schopnost přežít mimo lidské tělo než klasické vibrio cholery. Odolnost patogena závisí na vlastnostech stanoviště, zejména na jeho kontaminaci jinou mikroflórou, koncentraci solí, sacharidů a organických látek v něm, jakož i na teplotě a pH prostředí. Dezinfekční prostředky používané v praxi boje proti choleře vibrios mají škodlivý účinek na střevní infekce při normálních koncentracích. Stejný účinek má i přímé sluneční světlo. Studie Baruy et al.(1970) o přežívání vibrií cholery na různých potravinářských výrobcích ukázaly, že pokusy izolovat vibria od široké škály zeleniny a ovoce zakoupených na trzích umístěných v endemických ohniscích cholery byly prováděny opakovaně, ale bez úspěchu.
Pokud jde o přežití El Tor vibrio na uměle vysazených produktech, jeho doba při pokojové teplotě ve vztahu k masu a rybím produktům, stejně jako zelenině, je 2-5 dní. Tyto údaje byly získány na Filipínách v roce 1964. Výzkum P. N. Burgasova a dalších (1971, 1976), provedený při rozhodování o možnosti exportu zeleniny a vodních melounů z oblastí postižených cholerou, zjistil, že při denní teplotě vzduchu 26- 30 ° a V rozptýleném slunečním světle byly rajčata a vodní melouny uměle vyseté El Tor vibrio zbaveny po 8 hodinách. Největším nebezpečím šíření cholery je voda z otevřených znečištěných nádrží (řeky, jezera, vodní plochy přístavů a pláží), dále poškozené vodovodní potrubí a studny.
Pozorování přežívání Vibrio cholerae El Tor ve volné vodě kontaminované odpadními vodami svědčí o dlouhodobém přežívání patogenu v tomto prostředí, což má velký epidemiologický význam. Tyto doby se počítají na několik měsíců, a když teplota klesne a nádrž zamrzne, vibria mohou přezimovat. Kanalizační vypouštění velkých měst se vyznačuje optimálními teplotními podmínkami pro patogen a neutrální nebo alkalickou reakcí v důsledku širokého používání horké vody obyvatelstvem a čistící prostředky. Podle P. N. Burgasova (1976) po současném vypuštění kyselin do kanalizace průmyslovým podnikem, který změnil reakci odpadní vody na pH 5,8, dochází k většímu množství vibrií, které se dlouhou dobu nacházely v odebraných vzorcích vody. pod odtokem městské kanalizace.nebyly nalezeny.
Vznik a rozvoj epidemie cholery, její rozsah je dán přítomností pacientů nebo nosičů vibria, podmínkami pro možnou infekci objektů životního prostředí (voda, potraviny) jejich výkaly, možností přímého přenosu patogenu z pacienta (přenašeče) zdravému, stejně jako účinnost epidemiologického dozoru a včasnost protiepidemických opatření. V závislosti na převaze některých faktorů přenosu infekčních agens jsou vznikající epidemie svérázné jak z hlediska dynamiky vzniku a růstu onemocnění, tak z hlediska účinnosti protiepidemických opatření. Například vodní cesta šíření cholery se vyznačuje prudkým (během několika dnů) nárůstem výskytu, což vede k masivní infekci prostředí a výraznému zvýšení rizika nákazy lidí v oblasti. Vyloučení vodního faktoru v šíření cholery (neutralizace vody, zákaz koupání v nádržích infikovaných patogenem) samozřejmě zastavuje nárůst výskytu, ale stále zůstává řada jednotlivých chorob v důsledku jiných způsobů přenosu. infekce.
Charakteristickým rysem tvorby ložisek cholery El Tor je výskyt těžkých forem onemocnění na pozadí pohody pro střevní infekce v oblasti. Navíc při předchozích bakteriologických vyšetřeních objektů životního prostředí a pacientů se střevními onemocněními nebyly zjištěny patogeny cholery. Retrospektivní studie přeživších střevních infekcí rovněž vyloučily choleru v jejich historii.
V době propuknutí cholery v 70. letech u nás převažovali starší pacienti a dětská onemocnění byla výjimkou. V endemických oblastech jiných zemí světa jsou nemocné především děti a lidé starších věkových skupin mají imunitu proti choleře získanou během života v těchto oblastech.
Patogeneze
Vibrio cholerae vstupuje do lidského těla ústy spolu s kontaminovanou vodou nebo potravinami. Pokud neuhynou v kyselém prostředí obsahu žaludku, pak se dostanou do lumen tenkého střeva, kde se alkalickou reakcí prostředí intenzivně množí a vysoký obsah produkty rozkladu bílkovin. Proces reprodukce a ničení vibri cholery je doprovázen uvolňováním velkého množství toxických látek. Exotoxin cholera vibrios (cholerogen), aplikovaný na sliznici, tedy způsobí celou kaskádu biochemických změn v buňkách; cyklus těchto změn není zcela pochopen. Nejdůležitější je aktivace adenylátcyklázy v enterocytech tenkého střeva, což vede ke zvýšení syntézy cyklického 3-5-adenosinmonofosfátu, jehož hladina určuje objem sekrece střevní šťávy (viz plné znění soubor znalostí: Střevo). Vůdčím článkem v patogenezi cholery je rozvoj akutní izotonické dehydratace (viz celý soubor znalostí: Dehydratace těla), doprovázený poklesem množství cirkulující krve (hypovolémie), hemodynamickými poruchami a poruchami metabolismu tkání. . Hypovolemie, pokles krevního tlaku a metabolická acidóza vedou k rozvoji akutního selhání ledvin, narušení srdeční činnosti a funkce dalších orgánů, jakož i procesům srážení krve (zvýšení fibrinolytické a antikoagulační aktivity krve). Kromě dehydratace hraje významnou roli ztráta esenciálních elektrolytů při zvracení a průjmu, především draslíku (viz celý soubor znalostí: Hypokalémie), dále sodíku a chlóru. Ztráta draslíku při choleře může dosáhnout 1/3 jeho obsahu v těle a při nedostatečném doplňování vede k poruše funkce myokardu, poškození ledvinových tubulů, ale i střevním parézám a silné svalové slabosti.
V souladu s klinickou a patogenetickou klasifikací cholery navrženou V. I. Pokrovským a V. V. Malejevem (1973) existují čtyři stupně dehydratace organismu, respektive ztráta tekutin v procentech tělesné hmotnosti (hmotnosti): I stupeň - 1- 3 %; II stupeň - 4-6%; III stupeň - 7-9 %; IV stupeň - 10% nebo více. Dehydratace I. stupně nezpůsobuje znatelné fyziologické poruchy. Dehydratace stupně II je doprovázena výskytem středně výrazných známek dehydratace. Dehydratace III. stupně je charakterizována přítomností celého komplexu symptomů dehydratace a stavem nestabilní kompenzace vodní a elektrolytové rovnováhy. Při dehydrataci IV stupně (algidické období, algid) jsou zaznamenány sekundární změny v nejdůležitějších systémech a v důsledku toho se proces kompenzace rovnováhy vody a elektrolytů stává mnohem komplikovanějším; v tomto případě je typický rozvoj šoku (viz celý soubor znalostí) s výrazným snížením objemu cirkulující plazmy, prudkým porušením mikrocirkulace (viz celý soubor znalostí), tkáňovou hypoxií (viz celé tělo znalostí) a dekompenzovaná metabolická acidóza (viz úplný soubor znalostí). Při absenci adekvátní terapie se dehydratace a metabolické poruchy stávají nevratnými.
Rozdílný průběh onemocnění (u některých pacientů - profuzní průjem se všemi výše uvedenými důsledky, u jiných - infekční proces omezen na stav vibrionosnosti) nelze vysvětlit pouze vlivem cholegenu; podle všeho velká důležitost má stav lokální a obecné imunity těla pacienta (viz celý soubor znalostí: Imunita).
patologická anatomie
Morfologii cholery poprvé popsal N. I. Pirogov v roce 1849. Nejvýraznější morfologické příznaky onemocnění jsou určeny u těch, kteří zemřeli v období algid. Vyznačuje se prudkou vyhublostí způsobenou rychle se rozvíjejícím syndromem dehydratace. Rigor mortis nastupuje brzy a rychle (viz úplný soubor znalostí: Posmrtné změny), který přetrvává 3–4 dny. Horní a dolní končetiny mrtvoly jsou ohnuté, což mu dodává zvláštní vzhled, připomínající pózu gladiátora. Během první hodiny po smrti pacienta se kosterní svaly mohou uvolnit a stáhnout, což je doprovázeno jejich záškuby. Kůže je suchá, ochablá, vrásčitá, zejména na prstech (ruka pračky), někdy (během prvních hodin po smrti) pokožka připomíná husu. Barva kůže je kyanotická s tmavě fialovými kadaverózními skvrnami. Sliznice rtů je suchá, cyanotická, špička nosu a boltce jsou cyanotické. Oči hluboko zapadlé, pootevřené, vystouplé lícní kosti, líce propadlé. Břicho je vtažené. Při otevírání mrtvoly pacienta s cholerou není cítit štiplavý zápach, protože hniloba nastává pozdě. Podkoží je suché. Charakteristická je suchost a tmavě červená barva kosterních svalů. Serózní membrány jsou suché s vstřikovanými cévami, často mají matný odstín a růžovo-žlutou (broskvovou) barvu. Na serózní membráně střeva se nachází hlenovitý, lepkavý výpotek, tvořící tenké nitě táhnoucí se mezi kličkami tenkého střeva. Tenké střevo je ochablé, ostře roztažené se zesílenými těžkými kličkami. V lumen střev a žaludku obsahuje velké množství bezbarvé, narůžovělé nebo nažloutlé kapaliny s charakteristickým zápachem, která vypadá jako rýžová voda. Sliznice tenkého střeva je bledá, s charakteristickou nepřítomností nasávání žluči. Mikroskopicky je detekována akutní serózní, vzácně serózní hemoragická enteritida (viz celý soubor znalostí), ostrá plejáda sliznice, edém submukózní a svalové vrstvy. Při serózně-hemoragické enteritidě se na některých místech na povrchu sliznice, zejména ilea, vyskytují oblasti intenzivní hyperémie s malými i většími oblastmi krvácení, mírným otokem Peyerových plátů (skupinové lymfatické, folikuly) a solitárními lymfatickými , folikuly, často se svatozářem krvácení podél periferie. Při akutní serózní enteritidě je sliznice tenkého střeva zduřelá, edematózní, v celém rozsahu plnokrevná. V případech, kdy byla pitva provedena krátce po smrti pacienta, ve stěrech ze sliznice, obarvených zředěným karbolickým fuchsinem (viz celý soubor znalostí), je možné odhalit vibria cholery.
Edém je exprimován ve sliznici, submukózní a svalové vrstvě tenkého střeva, dochází ke krvácení, lymfoidní a plazmocytární infiltraci. V buňkách intramurálních (Meissnerových a Auerbachových) nervových pletení (viz úplný soubor znalostí: Střevo, anatomie) je zaznamenán otok cytoplazmy, karyopyknóza, karyolýza, chromatolýza (viz úplný soubor znalostí: Buněčné jádro), v některých případech je pozorována destrukce nervových buněk s proliferací prvků neuroglie - satelitů, stejně jako známky neuronofagie (viz úplný soubor znalostí).
V žaludku je obraz serózní nebo serózně-hemoragické gastritidy (viz celý soubor znalostí). žlučník natažený, v jeho lumenu je světlá vodnatá žluč (bílá žluč) nebo zakalený obsah. Sliznice žlučníku je hyperemická, někdy s drobnými krevními výrony. V parenchymu jater jsou zaznamenány dystrofické změny, někdy oblasti fokální nekrózy, hemosideróza (viz celý soubor znalostí), hyperplazie hvězdicových retikuloendoteliocytů (viz úplný soubor znalostí: Játra, patologická anatomie), tromboflebitida malé a někdy velké žíly (viz úplný soubor znalostí: tromboflebitida). Při choleře je také možné poškodit tlusté střevo, jako je difterická kolitida (viz celý soubor znalostí). Zánětlivé reakce sliznice hltanu, hrtanu, Měchýř, vagína.
Slezina bývá redukovaná, zvláště v algidovém období, ochablá, s vrásčitým pouzdrem. Mikroskopicky je často možné detekovat plejádu, hypoplazii lymfatických uzlin, folikulů a také středně výraznou hemosiderózu.
Různorodější jsou změny na ledvinách, u kterých lze pozorovat jak anémii, tak i plethoru, středně těžké až těžké dystrofické změny v epitelu, někdy až nekrózu epitelu stočených tubulů. Propustnost kapilár je zvýšena, v důsledku toho se granulovaná proteinová hmota hromadí v pouzdru ledvinových glomerulů a v lumen stočených tubulů. Intersticiální tkáň dřeně je edematózní. Lumeny přímých tubulů a sběrných kanálků jsou stlačovány edematózní tekutinou.
Plíce jsou suché, zhroucené, je v nich pozorována anémie a dehydratace, na jejichž pozadí lze detekovat ložiska bronchopneumonie a edému. V intersticiální tkáni plic je detekován hemosiderin. Srdeční dutiny obsahují tmavou tekutou krev a krevní sraženiny. Vlivem exikózy se množství tekutiny obsažené v perikardiální dutině snižuje, nebo zcela chybí. Povrch serózní membrány je lepkavý, častěji se vyskytují krvácení v epikardu. V myokardu je zaznamenána proteinová (granulární) a tuková degenerace. V převodním systému srdce, stejně jako v nervových plexech tenkého střeva, dochází ke změnám nervových buněk.
Zjištěno v mozku žilní kongesce, serózní impregnace měk mozkových blan s diapedézou erytrocytů, zvýšením množství tekutiny v komorách, degenerací nervových buněk, neuronofagií (viz celý soubor znalostí), hemoragiemi. V kortexu a subkortikálních uzlinách je perivaskulární edém se zrny a filamenty proteinu koagulovanými během fixace. Nervové buňky mozku jsou oteklé, ale možná je i jejich pyknóza (viz kompletní soubor znalostí). Je zaznamenána hyperchromatóza jednotlivých jader, často jsou nalezeny nervové buňky se zničenými jádry a degranulace Nissl zrnitosti (viz celý soubor znalostí: Nervová buňka).
Poškození endokrinních žláz při choleře nebylo dostatečně prozkoumáno. V nadledvinách se nacházejí oblasti se serózní impregnací stromatu a v kortikální látce - zóny s buňkami bez lipidů. Existují známky snížené neurosekrece v zadní hypofýze.
V současné době byla patomorfóza cholery pozorována všude (viz celý soubor znalostí: Patomorfóza), a to díky včasné hospitalizaci pacientů, včasné dehydratační terapii, používání antibiotik a preventivnímu očkování (viz celý soubor znalostí: níže). V tomto ohledu se při pitvě pacienta, který zemřel na choleru, obvykle nezjišťují známky dehydratace, výrazné gladiátorské držení těla, suchost, ochablost a svraštění kůže na prstech. Jsou však pozorovány nezřetelně vyjádřené změny ve střevě, hyperémie sliznice tenkého střeva s drobnými krváceními, lepkavostí pobřišnice a slabými známkami enteritidy.
U těch, kteří zemřeli na El Tor choleru s IV stupněm dehydratace, může pitva odhalit hyperémii žaludeční sliznice s malými tečkovitými a velkými krváceními. Tenké střevo je roztažené zakalenou (mléčnou) nebo bezbarvou tekutinou, někdy připomínající rýžovou vodu, nebo díky příměsi krve, která vypadá jako masové škvarky. Serózní membrána tenkého střeva je hyperemická, sliznice je oteklá, má růžovou barvu s ostrými nebo většími krváceními, často obklopujícími Peyerovy pláty ve formě korunek. Někdy je sliznice tenkého střeva pokryta pityriázou. Sliznice tlustého střeva je bledá. Mezenteriální lymfatické uzliny jsou zduřelé, hyperplastické. Na histologické vyšetření je zjištěna povrchová gastritida s deskvamací epitelu. Ve sliznici tenkého střeva dochází k intenzivní deskvamaci epitelu klků, zejména v jejich apikálních úsecích. Současně byl zachován epitel bazálních úseků krypt. Je zvýšený počet pohárkových buněk slizničního epitelu, některé klky vykazují oblasti nekrózy. Stroma klků je hustě infiltrováno lymfocyty a plazmatickými buňkami, segmentovaných leukocytů je málo. Stejně jako u jiných střevních infekcí jsou léze sliznice ohniskové povahy. Výsledky bakteriologických studií mají hlavní význam v diagnostice.
K významným změnám v chápání patogeneze a patomorfologie cholery došlo v důsledku zavedení aspirační biopsie (viz úplný soubor znalostí) sliznice do lékařské praxe gastrointestinální trakt. Pomocí této metody Sprinz (Sprinz, 1962), V. I. Pokrovsky a N. B. Shalygina (1972), Fresh (J. W. Fresh, 1974) se spolupracovníky zjistili, že epitel sliznice tenkého střeva nejen že nedochází k deskvamaci, ale k významnému poškození. V prvních dnech onemocnění vypadají enterocyty oteklé, ale zachovávají si základní morfologické vlastnosti. Nejcharakterističtější je stáze a množství kapilár, expanze lymfatických, sinusových a krevních cév, prudký otok bazálních membrán. Kapilární endoteliální buňky jsou z větší části vakuolizované, bazální membrány cév a slizniční epitel nejsou detekovány nebo mají vzhled širokého rozmazaného pruhu. V lamina propria, jak v klcích, tak v oblasti krypt, je ostrý serózní edém. Závažnost edému a otoku bazálních membrán nezávisí na stupni dehydratace organismu, ale zcela jasně koreluje s povahou stolice. Takže 6. až 7. den onemocnění u pacientů s poloformovanou nebo formovanou stolicí téměř úplně chybí edém sliznice tenkého střeva a bazální membrány jsou mnohem jasněji detekovány; u osob s trvajícím průjmem vypadá sliznice téměř stejně jako 1.-2. den nemoci.
Biopsie žaludeční sliznice prokázala akutní katarálně-exsudativní nebo katarálně-hemoragický proces s paralytickou expanzí kapilár, plazmoragií, edémem a velmi mírnou zánětlivou infiltrací. Dochází k prudké vakuolizaci a někdy k odumírání parietálních buněk. Otok endotelu kapilár a bazálních membrán je stejně výrazný jako v tenkém střevě. Tlusté střevo je postiženo mnohem méně než tenké střevo a žaludek. V prvních dnech onemocnění byly zaznamenány edémy a hypersekrece vodnatého hlenu v sigmatu a konečníku.
Vibrio cholerae se nachází v tenkém střevě, žaludku a tlustém střevě, a to jak u pacientů s cholerou, tak u nosičů vibria. Nejčastěji se nachází v bezprostřední blízkosti klků sliznice, méně často v lumen krypt, ale nikdy se nenachází uvnitř tkáně. Často jsou vibria detekována morfologicky v pozdní termíny onemocnění (12-20. den), kdy opakovaný bakteriologický rozbor trusu vykázal negativní výsledky
Výsledky aspirační biopsie a změny zjištěné ve střevě při pitvě nejsou vždy srovnatelné. Aspirační biopsie umožňuje získat k vyšetření pouze řezy tkáně sliznice počátečních úseků gastrointestinálního traktu (žaludek, duodenum), proto lze zpravidla v důsledku ložiskové léze tenkého střeva při choleře odebírat materiál z nepostižené oblasti. V tomto ohledu na základě dat aspirační biopsie není důvod hovořit o absenci zánětu v celém gastrointestinálním traktu u cholery.
Klinický obraz
Většina lékařů [M. I. Afanasiev a P. B. Vaks; S. I. Zlatogorov, N. K. Rozenberg, G. P. Rudnev, I. K. Musabaev, R. L. Pollitzer a další] vyčlenili různé klinické, formy a varianty průběhu cholery, avšak jimi navržené klasifikace dostatečně neodrážely vedoucí článek v patogenezi onemocnění. je stupeň dehydratace (dehydratace) těla pacienta, který určuje klinické projevy onemocnění, jeho výsledek a taktiku léčby. Jak již bylo zmíněno výše, existují klinické průběhy cholery s dehydratací I, II, III a IV stupně a vibrionosičem. Klinický průběh klasické cholery a El Tor cholery je podobný, i když má některé rysy (viz úplný soubor znalostí: níže).
Inkubační doba se pohybuje od několika hodin do 5 dnů, častěji 2-3 dny, je kratší u osob s chronická onemocnění gastrointestinálního traktu, zejména s achlorhydrií (viz úplný soubor znalostí) a po resekci žaludku. U očkovaných se může prodloužit až na 9-10 dní. Onemocnění často začíná prodromálním obdobím ve formě malátnosti, slabosti, závratí, mírné zimnice, někdy horečky až 37-38 °. Prvním klinickým příznakem cholery je průjem, který začíná hlavně v noci nebo ráno; pokud nemoc postupuje, pak se k časté stolici připojí zvracení.
Pacienti s cholerou s dehydratací I. stupně mají obvykle postupný nástup příznaků. Téměř v 1/3 případů jsou výkaly kašovitého charakteru. Židle obvykle až 3x denně. Avšak i když jeho frekvence dosáhne 10krát denně, pohyby střev nejsou hojné. Nástup zvracení je pozorován u méně než poloviny pacientů; obvykle se vyskytuje až 3krát denně. Počáteční ztráta tekutin nepřesahuje 3 % tělesné hmotnosti pacienta. V důsledku toho nejsou příznaky dehydratace a hemodynamické poruchy příliš výrazné (viz celý soubor znalostí: Dehydratace těla). Podobný mírný průběh cholery je v současnosti pozorován u více než poloviny pacientů.
U cholery s dehydratací II. stupně je charakteristický akutní nástup onemocnění; pouze u malé části pacientů jsou možné prodromální jevy. Stolice rychle vodnatí a u poloviny pacientů připomíná rýžovou vodu – zakalenou bílou tekutinu s plovoucími vločkami, stolice je bez zápachu. Stolice - od 3 do 20 nebo vícekrát denně. S každou stolicí se může uvolnit 300-500 mililitrů stolice (někdy až 1 litr). Defekace je bezbolestná. Zároveň dochází k vydatnému zvracení, často fontáně. Někdy zvracení předchází průjmu. Charakterizované náhlým zvracením, nepřítomností předchozí nevolnosti. Zpočátku mohou zvratky obsahovat zbytky jídla, příměs žluči, ale velmi brzy se stanou vodnatými a vzhledem také připomínají rýžovou vodu. Přidání zvracení dále urychluje rozvoj dehydratace; ztráta tekutin dosahuje 4-6 % tělesné hmotnosti. Pacienti pociťují narůstající svalovou slabost, bolest a křečovité záškuby v lýtkových a žvýkacích svalech. Často se objevují závratě, mdloby. Pacienti jsou bledí, může být pozorována akrocyanóza (viz úplný soubor znalostí), sliznice jsou suché. Vlivem suchosti sliznice hrtanu a hltanu je hlas oslabený, u některých pacientů chraptivý. U některých pacientů dochází ke snížení kožního turgoru, zejména na rukou, tachykardii (viz celý soubor znalostí), středně těžké hypotenzi (viz úplný soubor znalostí: Arteriální hypotenze), oligurii (viz úplný soubor znalostí) .
U pacientů s dehydratací III stupně je pozorována hojná vodnatá stolice (v některých případech nelze spočítat počet pohybů střev) a zvracení (u 1/3 pacientů - až 15-20krát denně). Ztráta tekutin je 7-9 % tělesné hmotnosti pacienta. Slabost se vyvíjí rychle, často ustupuje adynamii (viz úplný soubor znalostí). Pacienti se obávají neuhasitelné žízně, často jsou rozrušení, podráždění, stěžují si na kreslení bolesti a křeče ve svalech, častěji lýtka. Tělesná teplota, která mohla být na počátku onemocnění zvýšená, postupně klesá a téměř u 1/3 pacientů dosahuje subnormálních hodnot. Rysy obličeje jsou zaostřené oční bulvy, často jsou oči obklopeny kruhy cyanotické barvy (příznak tmavých brýlí). U většiny pacientů dochází ke snížení turgoru kůže, především na končetinách, často k jejímu vrásnění a vrásnění. Výrazná suchost kůže a sliznic, akrocyanóza. Pro většinu pacientů je charakteristická řeč v šepotu, chrapot a chrapot hlasu. Tachykardie je zaznamenána. oslabení pulsu, těžká hypotenze, oligurie.
Cholera s dehydratací IV stupně je nejtěžší formou onemocnění, které se běžně označuje jako algid kvůli poklesu tělesné teploty. Všeobecně se uznávalo, že algid se vyvíjí pouze po více či méně prodloužené enteritidě a gastroenteritidě. Během epidemií cholery El Tor se však dekompenzovaná dehydratace u některých pacientů rychle rozvinula během prvních 2-3 hodin a u většiny během 12 hodin. nemoc. Po několika hodinách od začátku onemocnění proto může ustat opakovaná vydatná vodnatá stolice a zvracení. Ztráta tekutin je 10 % nebo více tělesné hmotnosti pacienta. V popředí jsou hemodynamické poruchy (viz kompletní soubor znalostí) a fenomény dehydratace. Kůže je na dotek studená a pokrytá lepkavým potem, zaznamenána je akrocyanóza, u některých pacientů celková cyanóza s fialově šedou barvou. Kůže ztrácí pružnost, vrásčitá. Charakteristické je zejména vrásnění rukou – rukou pradleny. Kůže shromážděná v záhybu se někdy do hodiny nesrovná. Obličej pacienta je vyčerpaný, rysy jsou špičaté, oči zapadlé, objevuje se příznak tmavých brýlí, výraz utrpení (facies cholerica). Svalové křeče jsou prodloužené; období relaxace nemusí být vyjádřena, a proto končetiny zaujímají nucenou polohu. S křečemi prstů a rukou je pozorován spasmus ve formě ruky porodníka. Může dojít ke křečovitému stažení svalů břišní stěny, což vede k bolest klonické křeče bránice způsobují mučivou škytavku. Většina pacientů nemá puls. Srdeční ozvy jsou sotva slyšitelné, srdeční stahy jsou velmi časté, arytmické. Dýchání se zrychlilo, pak se stává povrchním, arytmickým. Pacienti pociťují pocit dušení. Nadýmání je často známé (viz plný soubor znalostí) jako výsledek střevní parézy; oligurie, přecházející v anurii. Tělesná teplota v podpaží je pod 36°. Vědomí u pacientů s cholerou zůstává po dlouhou dobu jasné. Soporózní stav (viz Omráčení) nebo dokonce cholerové chlorhydropenické kóma (viz úplný soubor znalostí) se rozvíjejí teprve krátce před smrtí a jsou způsobeny akumulací velkého množství nedostatečně oxidovaných metabolických produktů v těle a prudkým snížením antitoxické funkce jater.
Někdy u pacientů s cholerou s dehydratací IV stupně je pozorován fulminantní průběh onemocnění s náhlým nástupem, rychlým rozvojem dehydratace (možná během prvních 1-4 hodin od okamžiku onemocnění) se známkami meningoencefalitidy.
Charakteristickým rysem průběhu El Tor cholery je větší rozmanitost klinické projevy: častější průběh onemocnění s dehydratací I-II stupně a ve formě vibrionosičství; častěji dochází ke zvýšení teploty, má téměř polovina pacientů bolestivá bolest v břiše, bolestivost v epigastriu nebo v oblasti pupku.
V předchozích epidemiích byla zaznamenána tzv. suchá cholera, která proběhla bez průjmů a zvracení. Podobný průběh onemocnění byl častější u vyhublých jedinců a obvykle končil smrtí během několika hodin s příznaky kardiopulmonální insuficience. Absence průjmu a zvracení je v tomto případě zjevně způsobena časným nástupem parézy hladkých svalů gastrointestinálního traktu.
V ložiskách cholery se při uvolnění patogenu zjišťuje asymptomatické přenášení vibria, a to zvláště často u osob, které byly v kontaktu s pacienty s cholerou. V. I. Pokrovsky, V. V. Maleev (1978) se domnívají, že detekce histomorfologických a imunologických změn v těle u nosičů vibria při vhodném vyšetření svědčí pro subklinický průběh. infekční proces, který je také pozorován během bakterionosiče jiných patogenních mikrobů střevní skupiny.
Diagnóza
Diagnóza je stanovena na základě údajů o epidemiologické anamnéze (například kontakt s pacienty s cholerou, používání nedezinfikované vody z otevřených nádrží), klinických obrazů a laboratorních výsledků.
Změny krve jsou primárně spojeny s dehydratací. Při dehydrataci 1. stupně jsou změny velmi mírné: pokles počtu erytrocytů a obsahu hemoglobinu při zachování konstantního barevného indexu, ROE je středně zrychlená, možná leukocytóza nebo leukopenie. Při dehydrataci stupně II je leukocytóza pozorována 2½krát častěji a dosahuje 10-103 a více na 1 mikrolitr krve. Při dehydrataci III-IV stupně se také zpravidla snižuje obsah hemoglobinu a erytrocytů. Leukocytóza je pozorována častěji a dosahuje 15-103-20-103 v 1 mikrolitru. Ke zvýšení počtu leukocytů dochází v důsledku neutrofilů, s relativní monocytopenií, lymfocytopenií a aneosinofilií. Charakteristický je posun v krevním vzorci doleva.
Při počátečních stupních dehydratace (I a II stupně) obvykle chybí srážení krve; naopak u některých pacientů je pozorována kompenzační hemodiluce - relativní hustota a viskozita krve jsou poněkud sníženy (1,0225 - 1,0217 gramů / mililitrů, resp. 4,0). U významné části pacientů s dehydratací stupně III je relativní hustota krve, hematokritový index a viskozita krve rovněž horní hranice normy; při dehydrataci IV stupně je srážení krve nejvíce Vlastnosti(hustota plazmy dosahuje 1,045-1,050 gramů / mililitr, index hematokritu a viskozita krve 60,0-70,0 a 9,0-10,0). Elektrolytové složení krve se během dehydratace I. a II. stupně mění relativně málo. U pacientů s dehydratací III. stupně jsou významné poruchy elektrolytů – výrazná je hypokalémie a hypochlorémie. Při dehydrataci IV. stupně se kromě poklesu obsahu draslíku a chlóru v krvi projevuje výrazný deficit bikarbonátů, dekompenzovaná metabolická acidóza (viz celý soubor znalostí) a respirační alkalóza (viz celý soubor znalostí ), hypoxie (viz úplný soubor znalostí) a zrychlení I a II fáze koagulace krve se zvýšenou fibrinolýzou (viz úplný soubor znalostí) a trombocytopenie (viz úplný soubor znalostí).
Konečná diagnóza se provádí na základě výsledků bakteriologických studií.
Laboratorní diagnostika. Aplikovat bakteriologické a sérologické metody výzkumu a detekce konkrétního bakteriofága.
Bakteriologická metoda je hlavní a slouží k diagnostice onemocnění a identifikaci patogenu v objektech životního prostředí. Je založena na izolaci čisté kultury patogenu (viz úplný soubor znalostí: Bakteriologické metody) a jeho identifikaci (viz úplný soubor znalostí: Identifikace mikrobů). Výběr kultury se provádí po etapách. Studie zahrnuje výsev výkalů, zvratků, žluči a dalších na tekutá alkalická média s nízkým obsahem živin (pH 8,0-8,2), jako je 1% peptonová voda nebo 1% peptonová voda s teluritem draselným pro akumulaci vibrií cholery, s následným výsevem na hustá živná média (viz úplný soubor znalostí). Taková akumulace se provádí dvakrát (akumulační média I a II). Paralelně je nativní materiál naočkován na hustá živná média – jednoduchá (Hottinger agar, maso-pepton, pH 7,8-8,6) a elektivní (ACDS – agarově zbarvená diferenciální média a další). Plodiny se inkubují při teplotě 37 °C v 1% peptonové vodě po dobu 6-8 hodin, na alkalickém agaru - 12-14 hodin, v 1% peptonové vodě s teluritem draselným - 16-18 hodin a na hustém elektivním médiu - 18-24 hodin hodiny .
Jak rostou z akumulačních médií, semena se vyrábějí na hustých živných médiích a v případě podezření na přítomnost cholerových vibrií, mikroskopie nátěrů, studium pohyblivosti a přibližné aglutinační reakce na skle s cholerovými séry (viz plné znění soubor znalostí: Aglutinace). Podezřelé kolonie jsou selektovány na hustých živných médiích, s materiálem z nich jsou testovány na oxidázu (viz celý soubor znalostí: Oxidázové reakce) a zbytek kolonie je vyšetřován na polysacharidová média. Pokud je podezření na choleru s materiálem z kolonií, provede se přibližný aglutinační test s cholerovým sérem 01 a sérem Ogawa a Inaba. Materiál z aglutinačních kolonií se prosévá na polysacharidová a běžná agarová média, z neaglutinačních pouze na polysacharidová. Na polysacharidových médiích se vybírají kultury, které způsobují změny charakteristické pro vibria. Pomocí identifikačních testů (viz úplný soubor znalostí: část Etiologie) se určí rod, druh, biovar a sérotyp (serovar) čistých kultur získaných v různých fázích studie.
K získání pozitivní odpovědi postačí zkrácená identifikace včetně podrobné aglutinační reakce s cholerovým sérem 01 a sérem Ogawa a Inaba, dále testování lýzy fágem C a El Tor a stanovení Heibergovy skupiny. Studie trvá 18-48 hodin, v některých případech až 72 hodin. Při podrobném studiu izolované kultury se kromě stanovení druhu, biovaru a sérotypu zjišťuje typ fága, virulentní a patogenní vlastnosti. K rozlišení virulentních a avirulentních kmenů se zjišťuje citlivost na cholerové fágy a kontrolují se hemolytické vlastnosti patogenu.
Sérologické výzkumné metody jsou doplňkové a umožňují jak identifikovat nemocné, tak posoudit intenzitu imunity u očkovaných jedinců stanovením protilátek v séru nebo krevní plazmě a ve filtrátu stolice. K tomu se využívá reakce pro stanovení aglutininů, vibriocidních protilátek a antitoxinů. Kromě obecně uznávané formulace těchto reakcí se vibriocidní protilátky stanovují v krevním séru na základě fermentace sacharidů, používá se metoda pro rychlé stanovení aglutininů v krevním séru pomocí mikroskopu s fázovým kontrastem (viz celé tělo znalosti: Fázová kontrastní mikroskopie)), metoda detekce protilátek v krevním séru pomocí reakce neutralizace antigenu (viz úplný soubor znalostí: Sérologické studie). Nadějná je i metoda enzymaticky značených protilátek (viz celé poznatky: Enzymoimunologická metoda).
Z urychlených metod laboratorní diagnostiky cholery se nejvíce využívá luminiscenčně-sérologická metoda (viz celý soubor poznatků: Imunofluorescence) a reakce nepřímé hemaglutinace - PHGA (viz celý soubor poznatků: Hemaglutinace). Dále se používá metoda imobilizace vibrií cholerovým O-sérem, aglutinační reakce pomocí fázově kontrastního mikroskopu, aglutinační reakce v peptonové vodě s cholerovým O-sérem a fágová adsorpční reakce (RAF). Všechny tyto metody jsou doplňkové k hlavní bakteriologické metodě.
Nepřímou metodou diagnostiky cholery je izolace konkrétního bakteriofága (viz celý soubor znalostí: Diagnostika fágů). Pro detekci fága se testovaný materiál a mladá kultura Vibrio cholerae vloží do tekutého živného média. Po inkubaci při t° 37° po dobu 6-8 hodin. filtrace se provádí přes membránové filtry č. 1 nebo č. 2 a přítomnost fágů ve filtrátu se určuje metodou Gracia (viz úplný soubor znalostí: metoda Gracia).
diferenciální diagnostika. V současné době je rozlišení cholery od jiných akutních střevních infekcí obtížné, zvláště na začátku propuknutí, protože se často vyskytuje v lehké formě (cholera s dehydratací I. stupně). Největší obtíž je diferenciální diagnostika s potravinovými toxickými infekcemi (viz úplný soubor znalostí: Infekce toxické z potravin) a salmonelózou (viz úplný soubor znalostí). Tato onemocnění, na rozdíl od cholery, často začínají silnou zimnicí, jsou doprovázena vysoká teplota těla, bolesti břicha, nevolnost, zvracení, průjem se připojuje později. Stolice je vydatná, ale zachovává si fekální charakter. má silný páchnoucí zápach. obzvláště obtížné diferenciální diagnostika se vzácnou gastroenterickou formou salmonelózy, vyskytující se při těžké dehydrataci. V některých případech je nemožné objasnit diagnózu bez údajů laboratorní výzkum. Choleru je nutné odlišit od úplavice (viz celý soubor znalostí), pro kterou jsou charakteristické bolesti břicha, řídká stolice s příměsí hlenu a krve, tenesmy, falešné nutkání na stolici, horečka, bez známek dehydratace a ztluštění hltanu. krev. U pacientů s úplavicí způsobenou Shigellou Grigoriev-Shigou je však možná těžká dehydratace a křeče. Podle klinického průběhu připomíná choleru s dehydratací rotavirové gastroenteritidy I-II. stupně (viz celý soubor znalostí), vyskytuje se ve formě epidemických vzplanutí a je častěji pozorován na podzim-zimě. Výkaly u rotavirové gastroenteritidy jsou vodnaté, pěnivé, charakterizované hrubým duněním ve střevech, celkovou slabostí, hyperémií a granularitou sliznice hltanu, někdy krvácením.
Choleru je třeba odlišit od otravy jedovaté houby(viz úplný soubor znalostí: Houby, sv. 29, doplňkové materiály), organické a anorganické chemické přípravky nebo pesticidy a zvláštní pozornost je třeba věnovat anamnéze. V případě otravy jsou prvními klinickými příznaky nevolnost, zvracení, silná bolest v břiše se později připojuje průjem, ve stolici bývá příměs krve. Tělesná teplota zpravidla zůstává normální (viz úplný soubor znalostí: Otrava).
Léčba
Léčba je nejúčinnější v prvních hodinách nástupu onemocnění. Zdravotnická služba a především infekční nemocnice proto musí být neustále připraveny přijímat nemocné cholerou a mít potřebné zásoby léků.
Léčba je dána stavem pacienta, především stupněm dehydratace. U pacientů s dehydratací I a II a někdy i III. stupně obvykle postačí zavést tekutinu ústy. Pro pacienta je nejlepší vypít nebo vstříknout tenkou hadičkou do žaludku v malých dávkách tekutinu Oralit obsahující 3,5 gramů chloridu sodného, 2,5 gramů hydrogenuhličitanu sodného, 1,5 gramů chloridu draselného a 20 gramů glukózy (sacharózy) v 1 litr vody. Objem vypitých tekutin by se měl rovnat objemu tekutin ztracených během nemoci tělem se stolicí, zvratky a močí, což je dáno stupněm dehydratace. Současně dochází k rychlému vymizení příznaků dehydratace, obnovení hemodynamiky a funkce ledvin. Pokud je po zavedení tekutiny do žaludku terapeutický účinek nedostatečný, stejně jako v případě dehydratace III-IV stupně, je do 2 hodin podán roztok kvartasolu nebo trisolu, aby se kompenzovaly stávající ztráty tekutin v objem odpovídající úbytku tělesné hmotnosti. Quartasol obsahuje 4,75 g chloridu sodného, 1,5 g chloridu draselného, 2,6 g octanu sodného a 1 g hydrogenuhličitanu sodného v 1 litru apyrogenní vody. Trisol neboli roztok 5:4:1, který získal široké mezinárodní uznání, obsahuje 5 gramů chloridu sodného, 4 gramy hydrogenuhličitanu sodného a 1 gram chloridu draselného v 1 litru apyrogenní vody. Roztoky se podávají intravenózně nebo intraarteriálně. Před zavedením by měly být zahřáté na t ° 38-40 °. První 2-3 litry jsou infuzovány rychlostí 100-120 mililitrů za 1 minutu, poté se rychlost perfuze postupně snižuje na 30-60 mililitrů za 1 minutu.
Následně jsou korigovány probíhající ztráty tekutin a elektrolytů. K přesnějšímu zaúčtování ztrát se používá šupinová lože nebo tzv. cholerové lože. V tomto období závisí objem a rychlost podávané tekutiny na frekvenci stolic, objemu stolice a množství zvratků: čím více tekutin tělo ztrácí, tím intenzivněji by měla být podávána. Proto se každé 2 hodiny vypočítá objem ztracené tekutiny a podle toho se změní rychlost podávání roztoku. Například, pokud pacient ztratil 2,5 litru za předchozí 2 hodiny, pak se vstříkne 2,5 litru roztoku.
Zavádění fyziologického roztoku pokračuje, dokud průjem neustane a plné zotavení funkce ledvin, která je v průměru u pacientů s II a III stupněm dehydratace 25-30 hodin. Pacienti s IV stupněm dehydratace (algid) fyziologický roztok podáváme nejčastěji do 2-4 dnů, průměrně za tuto dobu přijmou asi 36 litrů tekutin. Převaha množství moči nad množstvím stolice nám umožňuje předpovědět dobu normalizace stolice za 6-12 hodin. a zastavit intravenózní podání tekutina při absenci zvracení. Je třeba pamatovat na to, že dospělý pacient ztrácí plícemi a kůží 1-1,5 litru tekutin denně, s tím je třeba také počítat při kompenzaci jeho denních ztrát.
U dětí a starších osob může nucené podávání tekutin způsobit hyperhydrataci (nadměrný obsah tekutin) s možným rozvojem mozkového a plicního edému (viz celý soubor znalostí: Plicní edém, Edém a otok mozku), proto se intravenózní infuze v během primární rehydratace tráví pomaleji (přes 3-4 hodiny i více).
V období rekonvalescence jsou předepisovány draselné soli, častěji ve formě roztoku sestávajícího ze 100 gramů octanu draselného, 100 gramů hydrogenuhličitanu draselného a 100 gramů citranu draselného v 1 litru vody. Tento roztok pacienti vypijí 100 mililitrů 3krát denně.
O pacienta je třeba pečlivě pečovat. Během zvracení je nutné podložit hlavu pacienta. Choroba cholery je doprovázena výrazným poklesem tělesné teploty, proto je nutné učinit všechna opatření k zahřátí pacienta, na odděleních by mělo být teplo. Po zastavení zvracení by strava měla sestávat ze slizničních polévek, tekutých obilovin, jogurtu, bramborové kaše, želé; předepsané vitamíny.
Všem pacientům a nositelům vibrací je předepsán tetracyklin 0,3-0,5 gramů každých 6 hodin po dobu 5 dnů. Menší jednotlivé a denní dávky zpomalují zotavení a prodlužují dobu izolace V. cholerae. Pokud pacienti netolerují tetracyklin, lze použít levomycetin nebo furazolidon.
Pacienti s cholerou jsou propouštěni z nemocnice po vymizení všech klinických příznaků a negativních výsledků tří bakteriologických studií stolice. Bakteriologické studie se provádějí 24-36 hodin po ukončení antibiotické léčby po dobu 3 po sobě jdoucích dnů. První odběr výkalů se provádí po jmenování rekonvalescentního fyziologického laxativa (20-30 gramů síranu hořečnatého). Bakteriologické vyšetření obsahu duodena se provádí jednorázově.
Prevence
Epidemické pohody cholery lze dosáhnout zavedením administrativních, komunálních a lékařských opatření. Za tímto účelem je zpracováván a každoročně upravován komplexní protiepidemický plán ministerstvy zdravotnictví svazu a autonomních republik, odbory zdravotnictví krajů, krajů, okresů a měst spolu s resortními zdravotními úřady v republice, území, kraji, odbory zdravotnictví, krajské, krajské, okresní a městské zdravotní odbory. město a okres. Plán schvalují Rady ministrů Svazu a autonomních republik, Územní, regionální, městské a okresní výkonné výbory Sovětů lidoví poslanci. Plán zejména počítá s: přípravou vhodných prostor a vypracováním plánů pro umístění nemocnic pro pacienty s cholerou, provizorních nemocnic, izolátorů (viz úplný soubor znalostí), pozorovatelů (viz úplný soubor znalostí : Observation Point) a bakteriologické laboratoře (viz úplný soubor vědomostí); vytvoření materiálně-technické základny pro uvedené instituce; školení zdravotnických pracovníků v epidemiologii, laboratorní diagnostika klinika a léčba cholery (rozlišené pro různé kategorie stážistů); sladění sil dostupných v regionu (republike, území) k zajištění v případě potřeby léčebných a profylaktických a protiepidemických opatření. Terapeutická a profylaktická a protiepidemická opatření se poněkud liší v závislosti na epidemické situaci: s hrozbou šíření cholery, v ohnisku cholery a po likvidaci ohniska cholery.
Opatření proti hrozbě šíření cholery. Oblast (oblast, kray) je prohlášena za ohroženou, pokud se na sousedním správním území včetně sousedních států nebo na území nesousedícího cizího státu, se kterým je intenzivní přímé dopravní spojení, rozšířily případy cholery. Soubor opatření k prevenci cholery v oblastech, kde hrozí zavlečení tohoto onemocnění, je prováděn podle předem zpracovaných plánů, které jsou upravovány v souladu s konkrétní epidemickou situací.
Generální řízení činnosti prevence cholery provádějí mimořádné protiepidemické komise (EPC) republiky, kraje (území), města, okresu. Při pohotovostních protiepidemických komisích je vytvořen stálý operativní orgán - protiepidemické ústředí v čele s vedoucím krajského (územního), městského zdravotního odboru nebo vedoucím lékařem obvodu.
V území, kde se předpokládá možnost zavlečení cholery, jsou aktivně zjišťováni a hospitalizováni pacienti s akutním onemocněním trávicího traktu na provizorních odděleních s povinným jednorázovým bakteriologickým vyšetřením na choleru; v případě potřeby se provádí očkování populace (viz úplný soubor poznatků: níže); osoby přijíždějící z míst pro choleru nepříznivých, bez potvrzení o pozorování (viz úplný soubor poznatků) v ohnisku nákazy nebo s chybně vystaveným potvrzením, podléhají 5dennímu pozorování s jednorázovým bakteriologickým vyšetřením na choleru. Je zakázáno prodávat antibiotika a sulfa léky bez lékařského předpisu. Voda z otevřených nádrží a zdrojů centralizovaného zásobování vodou, stejně jako odpadní vody z domácností, jsou zkoumány na přítomnost vibrií cholery. Zdravotnické úřady a instituce provádějí desetidenní analýzu výskytu akutních střevních infekcí s jejich etiologickou interpretací. Posiluje se kontrola hygienické ochrany vodních zdrojů (viz celý soubor poznatků: Hygienická ochrana vodních ploch) a režim chlorace vod (viz celý soubor poznatků: Chlorace pitné vody); množství zbytkového chlóru ve vodovodní síti je upraveno na 0,3-0,4 miligramů na 1 litr. V osadách, které nemají centralizované zásobování vodou, je zakázáno používat vodu pro pitnou a domácí účely z otevřených nádrží (řeky, kanály, jezera) bez předchozí dezinfekce (viz úplný soubor znalostí: Dezinfekce vody). Pro zásobování obyvatel vodou je organizována dodávka vysoce kvalitní vody z vodovodu. polní tábory, vzdělávací zařízení, podniky a instituce jsou zásobovány chlorovanou nebo čerstvě převařenou vodou. Kontrola hygienického stavu osad, zařízení veřejného stravování a Potravinářský průmysl. Zvláštní pozornost je věnována udržování řádného hygienického stavu na přeplněných místech (tržnice, doprava, nádraží, kempy, hotely a další) a na veřejných latrínách. Boj proti mouchám se provádí zejména v místech jejich možného rozmnožování. Na všech dálnicích vedoucích z oblastí postižených cholerou organizují dočasné sanitární kontrolní body (SCP) zdravotníci a kontrolní body (kontrolní body) organizují policejní složky. Hygienické kontroly jsou také organizovány na železničních, říčních, námořních a autobusových nádražích a také na letištích (viz úplný soubor znalostí: Karanténa, karanténa).
Sanitární kontrolní body jsou zodpovědné za identifikaci pacientů s gastrointestinálními poruchami; identifikace osob pocházejících z oblastí s výskytem cholery a kontrola, zda mají osvědčení o pozorování. Sanitární kontrolní body jsou také zodpovědné za poskytování dezinfekčních prostředků pro vozidla.
Pacienti s gastrointestinálními poruchami zjištěnými na hygienických kontrolních místech jsou odesíláni do nejbližší provizorní nemocnice a jsou sestavovány seznamy pro osoby, které byly v kontaktu s takovými pacienty pocházejícími z oblastí náchylných k cholere, které jsou převezeny do teritoria (na místo bydliště) SES pro sledování těchto osob a zkoumání jejich vibronosnosti.
Osobní vlaky a lodě létající z oblastí postižených cholerou doprovázejí týmy složené ze zdravotnického pracovníka a zástupce policie. K povinnostem brigád doprovázejících vlaky a lodě patří: identifikace pacientů s gastrointestinálními poruchami a těch, kteří s nimi byli v kontaktu, sledování dodržování hygienických podmínek ve vozidlech a provádění sanitární a výchovné práce mezi cestujícími. Pacient s gastrointestinálními poruchami zjištěnými na trase je okamžitě dočasně izolován v jednom z uvolněných oddílů (kajuta), je mu odebrán materiál na bakteriologické vyšetření (trus, zvratky) a ve společných prostorách je prováděna aktuální dezinfekce.
Administrativní a lékařská opatření k zabránění zavlečení cholery z cizích zemí se provádějí v souladu s platnými Mezinárodními zdravotními předpisy (viz úplný soubor znalostí) a Pravidly hygienické ochrany území SSSR před dovozem a distribucí karantény. a další infekční choroby(viz úplný kód znalostí: Hygienická ochrana území).
Aktivity v ohnisku cholery. Těžištěm cholery jsou jednotlivé domácnosti, obytná čtvrť (skupina domů), městská část, osada, město nebo skupina sídel, spojené průmyslovým, dopravním spojením, blízkostí místa, kde se nacházejí pacienti s cholerou nebo nositelé vibria. Jsou nalezeny. Při zjištění nemocí (nebo vibronosičů) v řadě sídel může být zdrojem cholery celé správní území okresu, kraje nebo území.
Protiepidemická a hygienicko-preventivní opatření zaměřená na lokalizaci a eliminaci ohniska cholery jsou: restriktivní opatření a karanténa (viz úplný soubor poznatků: Karanténa, karanténa); identifikace a hospitalizace pacientů s cholerou; identifikace a hospitalizace pacientů s akutními gastrointestinálními onemocněními; identifikace a hospitalizace nosičů vibria; identifikace a izolace osob, které jsou v kontaktu s pacienty, nositeli vibrací, jakož i osob, které byly v kontaktu s předměty životního prostředí, jejichž infekce byla prokázána; epidemiologické vyšetření (viz úplný soubor znalostí) v každém jednotlivém případě cholery; bakteriologické vyšetření pacientů, nosičů vibrací, osob v kontaktu s pacientem, jakož i objektů životního prostředí; léčba pacientů s cholerou a nosiči vibria; aktuální a konečná dezinfekce (viz úplný soubor znalostí); úklid obydlených oblastí (viz úplný soubor poznatků), dodávka kvalitní vody, hygienický a hygienický režim v potravinářských podnicích, stravovacích a obchodních zařízeních; sanitární a výchovná práce mezi obyvatelstvem.
Činnosti po likvidaci ohniska cholery. Pro osoby, které měly nosiče cholery a vibria, je po jejich asanaci zřízeno dispenzární pozorování po dobu stanovenou nařízením Ministerstva zdravotnictví SSSR. Vedoucí lékař nemocnice informuje vedoucího odboru zdravotnictví kraje (města) v místě bydliště propouštěného o propuštění osoby prodělané cholerou nebo nosičem vibria (na konci její asanace). Dispenzarizaci provádí ordinace infekčních nemocí (viz úplný soubor znalostí). Zaměstnanci hlavních vodáren, mlékárenského průmyslu, mlékáren a sýráren, farem, výpustí apod., pracovníci ve výrobě, zpracování, skladování, obstarávání, přepravě a prodeji potravin a nápojů, pracovníci čištění a mytí výrobních zařízení, inventář a kontejnery u potravinářských podniků, všichni zaměstnanci podniků veřejného stravování, osoby obsluhující sanatoria, lékař-prof. a dětských ústavů, jsou propouštěni do práce po pětinásobném denním bakteriologickém vyšetření na vibrionosivost. Bakteriologické vyšetření osob těchto kategorií před propuštěním do práce začíná 36 hodin po ukončení antibiotické léčby.
Probíhá dispenzární pozorování zvláštní pozornost je věnována bakteriologickému vyšetření pacienta. V prvním měsíci se bakteriologická studie výkalů provádí jednou za 10 dní a jednou žlučí, v následujícím období se výkaly vyšetřují jednou měsíčně. Osoby, které přežily choleru a dezinfikované nosiče vibria, jsou odstraněny z dispenzárního pozorování po negativním bakteriologickém vyšetření stolice na choleru. Vyřazení z dispenzární registrace provádí komise ve složení Ch. poliklinický lékař, infekční lékař, obvodní lékař a okresní epidemiolog.
Do jednoho roku po eliminaci epidemie cholery probíhá aktivní identifikace pacientů s akutními gastrointestinálními poruchami ve všech fázích poskytování lékařské péče obyvatelstvu a také obchůzkami jednou za 5-7 dní. . Identifikovaní pacienti jsou okamžitě hospitalizováni bez ohledu na závažnost a klinické projevy onemocnění. Všichni hospitalizovaní pacienti jsou podrobeni třikrát (3 po sobě jdoucí dny) vyšetření na vibrionosné, titry vibrocidních protilátek jsou stanoveny v párových krevních sérech. Léčba antibiotiky a sulfa léky u těchto pacientů může být zahájena po stanovení diagnózy onemocnění.
Nejméně jednou za 10 dní, s ohledem na epidemickou situaci a hygienický a hygienický stav osady, se provádějí bakteriologické studie vody ze zdrojů zásobování pitnou vodou, otevřených nádrží, domovních odpadních vod na přítomnost cholery vibrios. Množství zbytkového chloru v rozvodné vodovodní síti je systematicky udržováno na úrovni 0,3-0,4 miligramů/litr.
V podnicích veřejného stravování, potravinářství a potravinářství probíhá neustálá přísná kontrola dodržování hygienického a hygienického režimu. Přísný neustálá kontrola za včasné a kvalitní čištění sídel, za správnou údržbu skládek. Pravidelně probíhá boj s mouchami. Hygienické čištění je systematicky prováděno. práce (přednášky, rozhovory, projevy v místním tisku, v rozhlase, televizi, vydávání letáků, letáků atd.) o prevenci cholery a dalších infekčních onemocnění zažívacího traktu. Provádí se očkování (přeočkování) proti choleře celé populace tohoto území.
Všechny výše uvedené činnosti jsou prováděny do 1 roku po likvidaci ohniska cholery do konce příští epidemické sezóny za předpokladu, že v průběhu tohoto roku nebudou zjištěny nové případy onemocnění nebo nosičů vibria.
specifická profylaxe. V každém se rozhoduje o otázce preventivní imunizace (viz úplný soubor poznatků) různých kontingentů a skupin obyvatelstva konkrétní případ v závislosti na epidemické situaci.
Profylaktická imunizace korpuskulárními vakcínami (viz celý soubor znalostí: Vakcíny) zabrání klinicky výrazným cholerovým onemocněním přibližně u 40-50 % očkovaných v průměru na 5-6 měsíců. účinek profylaktické imunizace je pozorován pouze po dvou subkutánních injekcích vakcíny v intervalu 7 - 10 dnů; po jednorázové subkutánní injekci vakcíny je intenzita a trvání nastupující imunity mnohem méně výrazné.
Výbor WHO pro mezinárodní epidemiologický dozor pro infekční choroby v prosinci 1970 uvedl, že v současné době očkování není účinná metoda zabránit šíření cholery, to potvrzuje i fakt, že ve skupině očkovaných pacientů se výskyt snížil o cca 50 % oproti neočkovaným, ale účinek vakcíny trval maximálně 6 měsíců.Navíc bylo zjištěno, že pod za normálních podmínek (tj. ne v rámci speciálních pokusů) očkování nepřináší ani tento stupeň snížení výskytu cholery pro obyvatelstvo země jako celku.
Při rozhodování o vhodnosti provedení hromadného očkování proti cholere v případě epidemie cholery je nutné vzít v úvahu dostupnost sil a prostředků pro hospitalizaci všech pacientů, izolaci těch, kteří s nimi byli v kontaktu, aktivní identifikaci a hospitalizace všech osob trpících dysfunkcí střev a také izolace osob, které s nimi byly v kontaktu, laboratorní vyšetření všech ložisek, to znamená provádět činnosti, které by měly zajistit lokalizaci a eliminaci vzniklého ohniska co nejdříve jak je to možné.
Provedení očkování v krátké době velkému počtu lidí (s přihlédnutím k subkutánnímu podání vakcíny proti choleře) si vyžádá obrovské množství zdravotnického personálu. Zároveň je třeba si uvědomit, že postvakcinační imunita u části očkovaných nastává nejdříve 20. den od zahájení imunizace; Během této doby epidemické zaměření lze vymýtit jinými opatřeními proti choleře.
Na základě údajů prezentovaných v naší zemi bylo uznáno jako nevhodné používat očkování proti choleře jako opatření, které dokáže v krátké době lokalizovat a eliminovat vznikající ohniska cholery. Zkušenosti Sovětský svaz eliminovat propuknutí cholery bez hromadného očkování na základě epidemiologicky správných opatření schválila Expertní komise WHO (1970), která poznamenala, že tato zkušenost by měla sloužit jako příklad pro další země, které čelí stejným problémům.
Hromadná proticholerová imunizace obyvatelstva je plně opodstatněná pouze v případech, kdy se předpokládá možná epidemie cholery nebo na územích sousedících s oblastmi náchylnými k cholere a zeměmi, kde nejsou protiepidemická opatření prováděna dostatečně aktivně. Větší potřeba je v sídlech s nevyhovujícími hygienickými a komunálními podmínkami, kde je zvýšený výskyt střevních infekcí, což ukazuje na možnost rozvoje epidemie cholery v nich. V osadách s dobrými hygienickými a komunálními podmínkami, za předpokladu dobré kvality pití vody a účinných zařízeních na čištění odpadních vod, je stěží vhodné zavádět systém imunizace proti choleře.
Pokud existují indikace k imunoprofylaxi, očkují se především zaměstnanci sítě veřejného stravování, osoby podílející se na výrobě, skladování, přepravě a prodeji potravin, pracovníci hlavních vodárenských zařízení a další.
Spolu s obvyklou korpuskulární vakcínou byla v posledních letech v SSSR vyvinuta nová vakcína - cholerogenní toxoid. Komplexní studie této vakcíny prokázala, že má imunogenní výhodu oproti korpuskulární vakcíně a slabě vyjádřenou reaktogenitu, avšak epidemiologická účinnost vakcíny je stále neznámá, protože ji lze stanovit pouze v kontrolované studii provedené za podmínek šíření cholery v určité oblasti. Cholerogen-anatoxin se aplikuje subkutánně jednou ročně, s revakcinací (podle epidemických indikací) - nejdříve 3 měsíce po prvotní aplikaci. Pro dospělé (18 let a starší) je dávka léku pro základní očkování a přeočkování 0,5 mililitru, pro děti ve věku 15-17 let - 0,3 a 0,5 mililitru, ve věku 11-14 let - 0,2 a 0,4 mililitru, ve věku 7-10 let - 0,1 a 0,2 mililitru.
S přihlédnutím k údajům epidemiologických průzkumů, informacím o epidemiologické situaci u nás i v zahraničí rozhoduje MZ SSSR o nutnosti preventivního očkování proti choleře, určuje kontingenty obyvatelstva, které má být imunizováno.
Nejste kategoricky spokojeni s vyhlídkou nenávratně zmizet z tohoto světa? Nechceš skončit cesta života v podobě ohavné hnijící organické hmoty požírané hrobovými červy, kteří se v ní hemží? Chcete se vrátit do mládí žít jiný život? Začít znovu? Opravit chyby, které jste udělali? Plnit nesplněné sny? Následujte tento odkaz:







