Antigen hla b27 je pozitivan. Analiza genetske tipizacije HLA B27 antigena Hla 27
[20-072 ] Određivanje antigena HLA-B27 protočnom citometrijom
4340 rub.
Red
Studija za identifikaciju predispozicije za bolesti iz grupe seronegativnog spondiloartritisa, tokom koje se metodom protočne citometrije određuje antigen HLA-B27.
ruski sinonimi
- Humani leukocitni antigen B27
- Imunogenetski marker HLA-B27
- Diferencijalna dijagnoza autoimune bolesti
Sinonimiengleski
- HLA tipizacija, protočna citometrija (protočna citofluorometrija)
- Antigen histokompatibilnosti ankilozirajućeg spondilitisa
- Ankilozantni spondilitis Human Leukocite Antigen
Metoda istraživanja
protočna citometrija.
Koji se biomaterijal može koristiti za istraživanje?
Venska krv.
Kako se pravilno pripremiti za istraživanje?
- Uklonite alkohol iz prehrane 24 sata prije studije.
- Nemojte jesti 12 sati prije studije.
- Potpuno eliminisati lijekovi u roku od 24 sata prije studije (prema dogovoru sa ljekarom).
- Uklonite fizičko i emocionalno prenaprezanje 24 sata prije studije.
- Nemojte pušiti 30 minuta prije studije.
opće informacije o studiji
HLA-B27 antigen je specifičan protein koji se nalazi na površini imunih ćelija. Pripada proteinima ljudskog glavnog kompleksa histokompatibilnosti, koji osigurava različite imunološke reakcije. Nošenje HLA-B27 antigena je povezano sa povećanim rizikom od razvoja bolesti iz grupe seronegativnih spondiloartritisa. Tako se ovaj antigen može otkriti kod 90-95% pacijenata sa ankilozirajućim spondilitisom (Bekhterevljeva bolest), 75% pacijenata sa reaktivnim artritisom (Reiterov sindrom), 50-60% pacijenata sa psorijatičnom artropatijom, 80-90% pacijenata. s juvenilnim ankilozirajućim spondilitisom i 60-90% pacijenata s enteropatskim artritisom. Prisustvo HLA-B27 antigena kod pacijenata sa drugim bolestima zglobova (giht, reumatoidni artritis, septički artritis) ne prelazi 7-8%. S obzirom na ovu osobinu, detekcija antigena HLA-B27 ima veliki dijagnostički značaj u klinici reumatoloških bolesti.
Određivanje antigena HLA-B27 ima najveća vrijednost u dijagnostici ranog ankilozirajućeg spondilitisa. U većini slučajeva, između pojave prvih znakova bolesti i nastajanja konačna dijagnoza traje 5-10 godina. To je zbog činjenice da su glavni dijagnostički kriterij za bolest radiološki znaci sakroiliitisa, koji se razvija tek nakon nekoliko godina upalnog procesa u sakroilijakalnim zglobovima. Pacijenti sa pritužbama na bol u leđima bez radioloških znakova sakroiliitisa zapravo ne spadaju u vidno polje reumatologa. Otkrivanje HLA-B27 u takvoj situaciji može biti dovoljan razlog da se pacijent uputi visokospecijaliziranom specijalistu.
Određivanje antigena HLA-B27 indicirano je kod pregleda bolesnika sa pritužbama na upalni bol u leđima u odsustvu radioloških znakova sakroiliitisa ili kod pregleda bolesnika s asimetričnim oligoartritisom.
Prisustvo HLA-B27 povezano je sa povećanim rizikom od vanzglobnih manifestacija ankilozirajućeg spondilitisa. Povezanost HLA-B27 antigena i akutnog prednjeg uveitisa, insuficijencije aortnog zalistka, akutne leukemije, IgA nefropatije i psorijaze su od najveće važnosti. HLAB27 - pozitivni pacijenti su u većem riziku od tuberkuloze i malarije. S druge strane, prisustvo HLA-B27 takođe igra određenu "zaštitnu" ulogu: neki virusne infekcije(gripa, herpes virusna infekcija tip 2, infektivna mononukleoza, hepatitis C i) javljaju se u blažem obliku kod nosilaca HLA-B27.
Određivanje antigena HLA-B27 provodi se radi predviđanja komplikacija reumatoidni artritis. Prisustvo HLA-B27 povezano je sa trostrukim povećanjem rizika od atlanto-aksijalne subluksacije.
Za određivanje HLA-B27 antigena mogu se koristiti različite metode. laboratorijske metode: limfocitotoksični test, molekularne dijagnostičke metode (PCR), enzimski imunoesej (ELISA) i metoda protočne citometrije. Protočna citometrija je brz i pouzdan način otkrivanja HLA-B27 antigena. Međutim, on ima neka ograničenja koja treba uzeti u obzir prilikom tumačenja rezultata. Dakle, monoklonska antitela na HLA-B27 antigen korišćena u testu nisu apsolutno specifična, ali mogu da reaguju i sa drugim antigenima HLA-B porodice (prvenstveno HLA-B7, a u manjoj meri HLA-B40, 73, 22 , 42, 44). S obzirom na ovu osobinu, kako bi se izbjegle dijagnostičke greške, savremeni protokoli za određivanje antigena HLA-B27 koriste dvostruka antitela, koja omogućavaju diferencijaciju antigena HLA-B27 od drugih antigena iz porodice HLA-B. Ovaj pristup povećava specifičnost i osjetljivost testa na 97,6%, odnosno 98,8%.
Unatoč prisutnosti trajne povezanosti antigena HLA-B27 i rizika od razvoja spondiloartritisa, pozitivan rezultat testa ne odražava uvijek stvarni rizik od bolesti kod konkretnog pacijenta. To je zbog činjenice da je antigen HLA-B27 zastupljen sa 49 različitih varijanti, koje karakteriziraju različiti stupnjevi povezanosti s ovom grupom bolesti. Dakle, varijanta HLA-B2708 ima najveću povezanost sa bolešću, dok se čini da varijante HLA-B2706 i HLA-B2709 uopće nisu povezane s rizikom od bolesti. Oko 7-8% zdravih ljudi u evropskoj populaciji su nosioci HLA-B27 antigena. Prilikom tumačenja pozitivnog rezultata, dodatni podaci o naslijeđu pacijenta mogu biti od pomoći.
Treba napomenuti da postoje i drugi, kako nasljedni tako i stečeni faktori rizika za nastanak seronegativnog spondiloartritisa. Odsustvo HLA-B27 ne proturječi dijagnozi ankilozirajućeg spondilitisa. U ovom slučaju, ankilozantni spondilitis je klasifikovan kao HLAB27-negativan.
Za šta se koristi istraživanje?
- Za diferencijalna dijagnoza zglobni sindrom (seronegativni spondiloartritis, reumatoidni i septički artritis, giht i drugi);
- za skrining, dijagnozu i prognozu ankilozirajućeg spondilitisa;
- za procjenu rizika od razvoja atlantoaksijalne subluksacije kod reumatoidnog artritisa.
Kada je predviđeno učenje?
- At zglobni sindrom: asimetrični oligoartritis, posebno u kombinaciji sa upalnim bolom u lumbalnoj regiji (jutarnja ukočenost duže od 1 sata, poboljšanje nakon vježbanja, pogoršanje noću) i znaci entezitisa;
- sa opterećenom nasljednom istorijom ankilozirajućeg spondilitisa;
- sa reumatoidnim artritisom.
Šta znače rezultati?
Prisustvo HLA-B27 antigena:
- opaženo kod 90-95% pacijenata s ankilozirajućim spondilitisom i juvenilnim ankilozirajućim spondilitisom, kao iu 60-90% s reaktivnim artritisom i 50% s psorijatičnom artropatijom;
- uočeno kod 7-8% zdravih ljudi evropske populacije.
Odsustvo HLA-B27 antigena:
Ko naručuje studiju?
Reumatolog, hirurg, lekar opšte prakse, kiropraktičar.
Književnost
- Darke C, Coates E. Tipizacija HLA-B27/B2708 u jednoj epruveti protočnom citometrijom koristeći dva reagensa monoklonskih antitijela "Anti-HLA-B27". Citometrija B Clin Cytom. 2010 Jan;78(1):21-30.
- Seo BY, Won DI. Tipizacija humanog leukocitnog antigena-B27 protočnom citometrijom sa pohranjenim uzorcima za serijsko testiranje. Ann Lab Med. maj 2013;33(3):174-83.
- Seipp MT, Erali M, Wies RL, Wittwer C. Tipizacija HLA-B27: evaluacija alel-specifičnog PCR testa topljenja i dva testa protočne citometrije antigena. Citometrija B Clin Cytom. 2005 Jan;63(1):10-5.
- Leving WH, Sintnicolaas K, Vjetar H, Hooijkaas H, Gratama JW. Protočni citometrijski skrining za antigen HLA-B27 na limfocitima periferne krvi. Curr Protoc Cytom. 2005. avgust; Poglavlje 6: Jedinica 6.22. doi: 10.1002/0471142956.cy0622s33.
Identifikacija genetske predispozicije za spondiloartritis, tokom koje se alel HLA-B27 određuje lančanom reakcijom polimeraze.
ruski sinonimi
Identifikacija alela 27 lokusa B kompleksa humane histokompatibilnosti, HLA-B 27 antigen.
engleski sinonimi
Antigen histokompatibilnosti ankilozirajućeg spondilitisa, antigen humanog leukocita protiv ankilozirajućeg spondilitisa.
Metoda istraživanja
Lančana reakcija polimeraze (PCR).
Koji se biomaterijal može koristiti za istraživanje?
Venska krv.
Kako se pravilno pripremiti za istraživanje?
Nemojte pušiti 30 minuta prije davanja krvi.
Opće informacije o studiji
Spondiloartritis je grupa inflamatorne bolesti aksijalni skelet, koji imaju izraženu genetsku orijentaciju. To uključuje ankilozantni spondilitis (Bekhterevova bolest), reaktivni artritis (Reiterov sindrom), psorijatičnu artropatiju i neke druge bolesti. Većina pacijenata sa spondiloartritisom su nosioci određenog alela B lokusa ljudskog kompleksa glavne histokompatibilnosti, HLA-B27. Za skrining, dijagnozu i prognozu spondiloartritisa, genetska studija (tipizacija) se izvodi kako bi se identificiralo prisustvo ili odsustvo alela HLA-B27.
Oko 8% ljudi su nosioci alela HLA-B27 (HLA-B27-pozitivan, u literaturi se može naći i izraz "nosioci HLA-B27 antigena"). Prevalencija ankilozirajućeg spondilitisa kod HLA-B27 pozitivnih osoba je 1,3%. Javlja se kod 15-20% HLA-B27-pozitivnih pacijenata kod krvnih srodnika sa ankilozirajućim spondilitisom, što odgovara 16-strukom povećanju rizika od ove bolesti u prisustvu opterećene anamneze. Pozitivan rezultat tipizacije HLA-B27 povećava rizik od razvoja bilo koje bolesti iz grupe spondiloartritis za 20 puta. Stoga se HLA-B27 tipizacija može koristiti za procjenu rizika od razvoja spondiloartritisa.
U diferencijalnoj dijagnozi zglobnog sindroma, prisustvo HLA-B27 je žig spondiloartritis: ovaj alel je prisutan kod 90-95% pacijenata sa ankilozirajućim spondilitisom, 60-90% sa reaktivnim artritisom, 50% sa psorijatičnom artropatijom i 80-90% sa juvenilnim ankilozirajućim spondilitisom. Prisustvo HLA-B27 kod pacijenata sa drugim oboljenjima zglobova (giht, reumatoidni artritis, septički artritis) ne prelazi 7-8%. HLA-B27 tipizacija je posebno korisna kada se dijagnoza bolesti ne može formulisati na osnovu glavnih dijagnostički kriterijumi.
HLA-B27 tipizacija je od najveće važnosti u dijagnozi ranog ankilozirajućeg spondilitisa. U većini slučajeva od pojave prvih znakova bolesti do konačne dijagnoze prođe 5-10 godina. To je zbog činjenice da su glavni dijagnostički kriterij radiološki znaci sakroiliitisa, koji se razvija tek nakon nekoliko godina upalnog procesa u sakroilijakalnim zglobovima. Pacijenti sa pritužbama na bol u leđima bez radioloških znakova sakroiliitisa zapravo ne spadaju u vidno polje reumatologa. Otkrivanje HLA-B27 u takvoj situaciji može biti dovoljan osnov za upućivanje na užeg specijaliste. Tipizacija je indicirana kod pregleda bolesnika sa pritužbama na upalni bol u leđima u odsustvu radioloških znakova sakroiliitisa ili kod pregleda bolesnika s asimetričnim oligoartritisom.
Prisustvo HLA-B27 povezano je sa povećanim rizikom od vanzglobnih manifestacija ankilozirajućeg spondilitisa. Najvažnija je povezanost alela HLA-B27 i akutnog prednjeg uveitisa, insuficijencije aortnog zalistka, akutne leukemije, IgA nefropatije i psorijaze. HLA-B27 pozitivni pacijenti su pod većim rizikom od tuberkuloze i malarije. S druge strane, prisustvo HLA-B27 ima i određenu „zaštitnu“ ulogu: neke virusne infekcije (gripa, herpes virus tip 2 infekcija, infektivna mononukleoza, hepatitis C i HIV) javljaju se u blažem obliku kod nosilaca HLA-a. B27.
Treba napomenuti da postoje i drugi, kako nasljedni tako i stečeni faktori rizika za nastanak spondilartroze. Odsustvo HLA-B27 nije u suprotnosti sa dijagnozom ankilozirajućeg spondilitisa, u kom slučaju se klasifikuje kao HLA-B27-negativan i razvija se u kasnijoj dobi od HLA-B27-pozitivnog spondilitisa.
Osim toga, HLA-B27 tipizacija se provodi u prognozi komplikacija reumatoidnog artritisa. Prisustvo HLA-B27 povezano je sa trostrukim povećanjem rizika od atlanto-aksijalne subluksacije.
Za šta se koristi istraživanje?
- Za diferencijalnu dijagnozu zglobnog sindroma (seronegativni spondiloartritis, reumatoidni i septički artritis, giht i dr.).
- Za skrining, dijagnozu i prognozu ankilozirajućeg spondilitisa.
- Za procjenu rizika od razvoja atlanto-aksijalne subluksacije kod reumatoidnog artritisa.
Kada je predviđeno učenje?
- Sa zglobnim sindromom: asimetrični oligoartritis, posebno u kombinaciji s bolovima u lumbalnoj regiji leđa upalne prirode (jutarnja ukočenost duže od 1 sat, poboljšanje nakon vježbanja, pogoršanje noću) i znaci entezitisa.
- Sa opterećenom nasljednom istorijom ankilozirajućeg spondilitisa.
- Sa reumatoidnim artritisom.
Šta znače rezultati?
Referentne vrijednosti: negativan.
Pozitivan rezultat:
- javlja se u 90-95% pacijenata sa ankilozirajućim spondilitisom i juvenilnim ankilozirajućim spondilitisom,
- u 60-90% pacijenata sa reaktivnim artritisom,
- u 50% sa psorijatičnom artropatijom,
- kod 7-8% ljudi evropske populacije.
Negativan rezultat:
- primećeno kod 92-93% ljudi evropske populacije,
- kod 10% pacijenata sa ankilozirajućim spondilitisom (HLA-B27-negativni spondilitis).
Šta može uticati na rezultat?
- Humani leukocitni antigen B27
- Imunogenetski marker HLA-B27
- Diferencijalna dijagnoza autoimunih bolesti
- HLA tipizacija, protočna citometrija (protočna citofluorometrija)
- Antigen histokompatibilnosti ankilozirajućeg spondilitisa
- Ankilozantni spondilitis Human Leukocite Antigen
Koji se biomaterijal može koristiti za istraživanje?
Kako se pravilno pripremiti za istraživanje?
- Uklonite alkohol iz prehrane 24 sata prije studije.
- Nemojte jesti 12 sati prije studije.
- Potpuno isključite upotrebu lijekova u roku od 24 sata prije studije (prema dogovoru s liječnikom).
- Uklonite fizičko i emocionalno prenaprezanje 24 sata prije studije.
- Nemojte pušiti 30 minuta prije studije.
Opće informacije o studiji
HLA-B27 antigen je specifičan protein koji se nalazi na površini imunih ćelija. Pripada proteinima glavnog kompleksa histokompatibilnosti čovjeka, koji pruža različite imunološke odgovore. Nošenje HLA-B27 antigena je povezano sa povećanim rizikom od razvoja bolesti iz grupe seronegativnih spondiloartritisa. Tako se ovaj antigen može otkriti kod 90-95% pacijenata sa ankilozirajućim spondilitisom (Bekhterevljeva bolest), 75% pacijenata sa reaktivnim artritisom (Reiterov sindrom), 50-60% pacijenata sa psorijatičnom artropatijom, 80-90% pacijenata. s juvenilnim ankilozirajućim spondilitisom i 60-90% pacijenata s enteropatskim artritisom. Prisustvo HLA-B27 antigena kod pacijenata sa drugim bolestima zglobova (giht, reumatoidni artritis, septički artritis) ne prelazi 7-8%. S obzirom na ovu osobinu, detekcija antigena HLA-B27 ima veliki dijagnostički značaj u klinici reumatoloških bolesti.
Određivanje HLA-B27 antigena je od najveće važnosti u dijagnozi ranog ankilozirajućeg spondilitisa. U većini slučajeva od pojave prvih znakova bolesti do konačne dijagnoze prođe 5-10 godina. To je zbog činjenice da su glavni dijagnostički kriterij za bolest radiološki znaci sakroiliitisa, koji se razvija tek nakon nekoliko godina upalnog procesa u sakroilijakalnim zglobovima. Pacijenti sa pritužbama na bol u leđima bez radioloških znakova sakroiliitisa zapravo ne spadaju u vidno polje reumatologa. Otkrivanje HLA-B27 u takvoj situaciji može biti dovoljan razlog da se pacijent uputi visokospecijaliziranom specijalistu.
Određivanje antigena HLA-B27 indicirano je kod pregleda bolesnika sa pritužbama na upalni bol u leđima u odsustvu radioloških znakova sakroiliitisa ili kod pregleda bolesnika s asimetričnim oligoartritisom.
Prisustvo HLA-B27 povezano je sa povećanim rizikom od vanzglobnih manifestacija ankilozirajućeg spondilitisa. Povezanost HLA-B27 antigena i akutnog prednjeg uveitisa, insuficijencije aortnog zalistka, akutne leukemije, IgA nefropatije i psorijaze su od najveće važnosti. HLAB27 - pozitivni pacijenti su u većem riziku od tuberkuloze i malarije. S druge strane, prisustvo HLA-B27 ima i određenu „zaštitnu“ ulogu: neke virusne infekcije (gripa, herpes virus tip 2 infekcija, infektivna mononukleoza, hepatitis C i HIV) javljaju se u blažem obliku kod nosilaca HLA-a. B27.
Određivanje antigena HLA-B27 provodi se radi predviđanja komplikacija reumatoidnog artritisa. Prisustvo HLA-B27 povezano je sa trostrukim povećanjem rizika od atlanto-aksijalne subluksacije.
Za određivanje HLA-B27 antigena mogu se koristiti različite laboratorijske metode: limfocitotoksični test, molekularne dijagnostičke metode (PCR), enzimski imunotest (ELISA) i protočna citometrija. Protočna citometrija je brz i pouzdan način otkrivanja HLA-B27 antigena. Međutim, on ima neka ograničenja koja treba uzeti u obzir prilikom tumačenja rezultata. Dakle, monoklonska antitela na HLA-B27 antigen korišćena u testu nisu apsolutno specifična, ali mogu da reaguju i sa drugim antigenima HLA-B porodice (prvenstveno HLA-B7, a u manjoj meri HLA-B40, 73, 22 , 42, 44). S obzirom na ovu osobinu, kako bi se izbjegle dijagnostičke greške, savremeni protokoli za određivanje antigena HLA-B27 koriste dvostruka antitela, koja omogućavaju diferencijaciju antigena HLA-B27 od drugih antigena iz porodice HLA-B. Ovaj pristup povećava specifičnost i osjetljivost testa na 97,6 odnosno 98,8%.
Unatoč postojanoj povezanosti antigena HLA-B27 i riziku od razvoja spondiloartritisa, pozitivan rezultat testa ne odražava uvijek stvarni rizik od bolesti kod određenog pacijenta. To je zbog činjenice da je antigen HLA-B27 zastupljen sa 49 različitih varijanti, koje karakteriziraju različiti stupnjevi povezanosti s ovom grupom bolesti. Dakle, varijanta HLA-B2708 ima najveću povezanost sa bolešću, dok se čini da varijante HLA-B2706 i HLA-B2709 uopće nisu povezane s rizikom od bolesti. Oko 7-8% zdravih ljudi u evropskoj populaciji su nosioci HLA-B27 antigena. Prilikom tumačenja pozitivnog rezultata, dodatni podaci o naslijeđu pacijenta mogu biti od pomoći.
Treba napomenuti da postoje i drugi, kako nasljedni tako i stečeni faktori rizika za nastanak seronegativnog spondiloartritisa. Odsustvo HLA-B27 ne proturječi dijagnozi ankilozirajućeg spondilitisa. U ovom slučaju, ankilozantni spondilitis je klasifikovan kao HLAB27-negativan.
Za šta se koristi istraživanje?
- Za diferencijalnu dijagnozu zglobnog sindroma (seronegativni spondiloartritis, reumatoidni i septički artritis, giht i dr.);
- za skrining, dijagnozu i prognozu ankilozirajućeg spondilitisa;
- za procjenu rizika od razvoja atlantoaksijalne subluksacije kod reumatoidnog artritisa.
Kada je predviđeno učenje?
- Sa zglobnim sindromom: asimetrični oligoartritis, posebno u kombinaciji s bolovima u lumbalnoj regiji upalne prirode (jutarnja ukočenost duže od 1 sata, poboljšanje nakon vježbanja, pogoršanje noću) i znaci entezitisa;
- sa opterećenom nasljednom istorijom ankilozirajućeg spondilitisa;
- sa reumatoidnim artritisom.
Prisustvo HLA-B27 antigena:
- opaženo kod 90-95% pacijenata s ankilozirajućim spondilitisom i juvenilnim ankilozirajućim spondilitisom, kao iu 60-90% s reaktivnim artritisom i 50% s psorijatičnom artropatijom;
- uočeno kod 7-8% zdravih ljudi evropske populacije.
Odsustvo HLA-B27 antigena:
- uočeno kod 10% pacijenata sa ankilozirajućim spondilitisom (HLAB27-negativni spondilitis);
- primećeno kod 92-93% ljudi evropske populacije.
- Detekcija HLA-B27 antigena povećava rizik od razvoja bilo koje bolesti iz grupe spondilartroze za 20 puta;
- odsustvo antigena HLA-B27 nije u suprotnosti s dijagnozom ankilozirajućeg spondilitisa.
Ko naručuje studiju?
Reumatolog, hirurg, lekar opšte prakse, kiropraktičar.
HLA-B27: prijatelj ili neprijatelj?
Danas predlažem da razgovaramo o ulozi HLA-B27 u razvoju spondiloartritisa. Često se vi, dragi čitaoci, pitate za ovu analizu 🙂 Vi pitate - mi odgovaramo...
Uočeno je da se među Indijancima antigen HLA-B27 javlja u 50% populacije, a ankilozantni spondilitis u samo 2-5%. U Japanu se antigen HLA-B27 javlja u samo 1% populacije, a ankilozantni spondilitis dijagnosticira se u nekim područjima i kod 25% populacije. Zašto se ovo dešava?
Općenito, prevalencija ankilozirajućeg spondilitisa u općoj populaciji je 1-2%, ali se povećava 10 puta kod rođaka pacijenata koji su nosioci HLA-B27 antigena.
Postoji mišljenje o direktnoj uključenosti HLA-B27 u nastanak spondiloartroze. Sada je poznato više od 9 podtipova ovog antigena. Na primjer, u populaciji Čukotke prevladava 5. podtip HLA-B27, među njima prevladavaju ankilozantni spondilitis, Reiterova bolest i sindrom; među crncima Južne Afrike uglavnom se nalazi 3. podtip antigena HLA-B27, a slučajevi otkrivanja ankilozirajućeg spondilitisa su prilično rijetki.
Eksperiment je sproveden na transgenim miševima koji su prebačeni na humani HLA-B27. Tokom eksperimenta uočeno je da su kod muškaraca preovladavale sljedeće kliničke manifestacije: crijevna upala, sinovitis stražnjih nogu, spondilitis, orhitis, uveitis, promjene crijevne mikroflore. Međutim, kada su držane u sterilnim uslovima, ove životinje NISU razvile spondiloartritis. Stoga, pored genetskih faktora, određenu ulogu imaju i faktori sredine.
Osim toga, postoje nesumnjivi dokazi o prisutnosti infektivnih aspekata u spondiloartritisu, na primjer, otkrivanje antigena infektivnih agenasa u zglobnoj tekućini. Glavne hipoteze za nastanak spondiloartitisa su sljedeće:
- "Hipoteza unakrsne tolerancije ili molekularne mimikrije". Postoji sličnost između mikrobnog antigena (Klebsiella) i antigena HLA-B27, te stoga tijelo razvija imuni odgovor kako na infekciju tako i na organe i tkiva samog tijela – autoagresiju.
- Komponente mikroba Klebsiella mogu se integrirati u antigen HLA-B27, izopačujući imunološki odgovor i uzrokujući autoagresiju.
- "Teorija jednog gena". Normalno, antigeni histokompatibilnosti klase I (HLA), u interakciji sa proteinima mikroorganizma, predstavljaju ga (prezentuju) T-limfocitima odgovornim za formiranje imunološkog odgovora na infekciju. Kada se ti odnosi promijene, nastaje bolest.
Osim toga, uočena je i povezanost spondilartroze sa drugim antigenima HLA sistema: B13, B36, DR3, CW3.
Kako proći analizu? Za analizu nije potrebna posebna priprema. HLA-B27 je kvalitativna analiza, rezultat je predstavljen u obliku "detektovano" (+) ili "nije otkriveno" (-) (odnosno, ne u brojevima). Detekcija HLA-B27 ako postoji kliničke manifestacije značajno povećava vjerovatnoću da pacijent ima spondiloartritis. Odsustvo antigena HLA-B27 uvelike smanjuje vjerovatnoću ove dijagnoze. Međutim, u svakom slučaju, rezultat mora protumačiti liječnik.
Određivanje alela 27 lokusa B (HLA B 27)
Spondiloartritis je grupa upalnih bolesti aksijalnog skeleta sa izraženim genetskim fokusom. To uključuje ankilozantni spondilitis (Bekhterevova bolest), reaktivni artritis (Reiterov sindrom), psorijatičnu artropatiju i neke druge bolesti. Većina pacijenata sa spondiloartritisom su nosioci određenog alela B lokusa ljudskog kompleksa glavne histokompatibilnosti, HLA-B27. Za skrining, dijagnozu i prognozu spondiloartritisa, genetska studija (tipizacija) se izvodi kako bi se identificiralo prisustvo ili odsustvo alela HLA-B27.
- Za diferencijalnu dijagnozu zglobnog sindroma (seronegativni spondiloartritis, reumatoidni i septički artritis, giht i dr.).
- Za skrining, dijagnozu i prognozu ankilozirajućeg spondilitisa.
- Za procjenu rizika od razvoja atlantoaksijalne subluksacije kod reumatoidnog artritisa.
Sa opterećenom nasljednom istorijom ankilozirajućeg spondilitisa.
Sa reumatoidnim artritisom.
- javlja se u % pacijenata sa ankilozirajućim spondilitisom i juvenilnim ankilozirajućim spondilitisom,
- u % pacijenata sa reaktivnim artritisom,
- u 50% sa psorijatičnom artropatijom,
- kod 7-8% ljudi evropske populacije.
- posmatrano u % ljudi evropske populacije,
- kod 10% pacijenata sa ankilozirajućim spondilitisom (HLA-B27-negativni spondilitis).
Šta može uticati na rezultat:
Hemoliza limfocita iz uzorka krvi rezultira lažno negativnim rezultatom.
Priprema za istraživanje: Nemojte pušiti 30 minuta prije davanja krvi.
Genetska studija za nošenje antigena kompatibilnosti tkiva HLA-B27
Glavne indikacije za genetsko testiranje na nošenje antigena kompatibilnosti tkiva HLA-B27:
- Diferencijalna dijagnoza artritisa
- Sumnja na ankilozantni spondilitis, reaktivni artritis, Reiterovu bolest
- Ponavljajući uveitis
Više o nekim od studija:
Telefon naše klinike: .
Konsultant klinike će izabrati pogodan dan i sat za Vašu posetu lekaru.
Ambulanta je otvorena 7 dana u nedelji od 9:00 do 21:00.
Ukoliko nemate mogućnost da dođete u ambulantu na drugu konsultaciju, po istoj ceni možete dobiti konsultaciju lekara putem Skypea.
Ako su prethodno rađene neke studije, svakako odnesite njihove rezultate na konsultacije. Ukoliko studije nisu obavljene, preporučujemo ih i izvršite na osnovu rezultata inspekcije, čime ćete izbjeći nepotrebne studije i uštedjeti novac.
Šta je HLA i zašto je HLA tipkanje potrebno
Zamjenjivost iste vrste tkanina različiti ljudi naziva histokompatibilnost (od grčkog hystos - tekstil).
Histokompatibilnost je važna prvenstveno za transplantaciju organa i tkiva drugoj osobi. Najjednostavniji primjer je transfuzija krvi, koja zahtijeva podudaranje između davaoca krvi i primaoca (primaoca) prema AB0 sistemu i Rh faktoru. U početku (1950-ih), za transplantaciju organa, vodili su se samo kompatibilnošću za AB0 i Rh eritrocitne antigene. Ovo je donekle poboljšalo preživljavanje, ali je i dalje dalo loše rezultate. Naučnici su bili suočeni sa zadatkom da smisle nešto efikasnije.
Šta je MHC i HLA
Kako bi izbjegli odbacivanje presađenog tkiva, organa ili čak crvene koštane srži, naučnici su počeli da razvijaju sistem genetske sličnosti kod kičmenjaka i ljudi. Dobila je uobičajeno ime - (engleski MHC, Glavni kompleks histokompatibilnosti).
Imajte na umu da je MHC glavni kompleks histokompatibilnosti, što znači da nije jedini! Postoje i drugi sistemi koji su značajni za transplantologiju. Ali na medicinskim univerzitetima oni se praktički ne proučavaju.
Pošto reakcije odbacivanja sprovodi imuni sistem, onda glavni kompleks histokompatibilnosti direktno povezan sa ćelijama imunog sistema, odnosno sa leukociti. Kod ljudi, glavni kompleks histokompatibilnosti se istorijski naziva humani leukocitni antigen (engleska skraćenica HLA se obično koristi svuda). Humani leukocitni antigen) i kodiran je genima koji se nalaze na 6. hromozomu.
Podsjetim da je antigen hemijsko jedinjenje (obično proteinske prirode) koje je sposobno da izazove reakciju imunog sistema (formiranje antitela i sl.), ranije sam pisao detaljnije o antigenima i antitelima.
HLA sistem je prilagođeni komplet razne vrste proteinski molekuli koji se nalaze na površini ćelija. Skup antigena (HLA-status) je jedinstven za svaku osobu.
Prva klasa MHC uključuje HLA-A, -B i -C molekule. Antigeni prve klase HLA sistema nalaze se na površini BILO KOJE ćelije. Poznato je oko 60 varijanti za HLA-A gen, 136 za HLA-B i 38 varijanti za HLA-C gen.
Lokacija HLA gena na hromozomu 6.
Izvor slike: http://ru.wikipedia.org/wiki/Human_leukocyte_antigen
Predstavnici MHC druge klase su HLA-DQ, -DP i -DR. Antigeni druge klase HLA sistema nalaze se na površini samo nekih ćelija IMUNOG sistema (uglavnom limfociti I makrofagi). Za transplantaciju, puna kompatibilnost za HLA-DR je od ključnog značaja (za druge HLA antigene nedostatak kompatibilnosti je manje značajan).
HLA kucanje
Iz školske biologije mora se imati na umu da je svaki protein u tijelu kodiran nekim genom u hromozomima, stoga svaki protein-antigen HLA sistema odgovara svom genu u genomu ( skup svih gena jednog organizma).
HLA tipizacija je identifikacija HLA varijeteta u subjektu. Imamo 2 načina da odredimo (tipkamo) HLA antigene koji nas zanimaju:
1) korištenjem standardnih antitijela prema njihovoj reakciji" antigen-antitelo(serološka metoda, od lat. Serum - serum). Serološkom metodom tražimo HLA antigen protein. HLA antigeni klase I se određuju radi praktičnosti na površini T-limfocita, klase II - na površini B-limfocita ( limfocitotoksični test).
Šematski prikaz antigena, antitijela i njihovih reakcija.
Izvor slike: http://evolbiol.ru/lamarck3.htm
Serološka metoda ima mnoge nedostatke:
- krv ispitivane osobe potrebna je za izolaciju limfocita,
- neki geni su neaktivni i nemaju odgovarajuće proteine,
- moguće su unakrsne reakcije sa sličnim antigenima,
- Željeni HLA antigeni mogu biti u preniskoj koncentraciji u tijelu ili slabo reagiraju s antitijelima.
2) molekularnom genetičkom metodom - PCR ( lančana reakcija polimeraze). Tražimo dio DNK koji kodira HLA antigen koji nam je potreban. Svaka ćelija u telu koja ima jezgro je pogodna za ovu metodu. Dovoljno često da se uzme struganje sa oralne sluznice.
Najpreciznija je druga metoda - PCR (ispostavilo se da se neki geni HLA sistema mogu otkriti samo molekularno genetskom metodom). HLA-tipizacija jednog para gena košta 1-2 hiljade rubalja. rublja. Ovo upoređuje postojeću varijantu gena kod pacijenta sa kontrolnom varijantom ovog gena u laboratoriji. Odgovor može biti pozitivan (podudaranje je pronađeno, geni su identični) ili negativan (geni su različiti). Da biste precizno odredili broj alelne varijante gena koji se ispituje, možda će biti potrebno sortirati sve moguće opcije (ako se sjećate, ima ih 136 za HLA-B). Međutim, u praksi niko ne provjerava sve alelne varijante gena od interesa, dovoljno je potvrditi prisustvo ili odsustvo samo jedne ili nekoliko najznačajnijih.
Dakle, HLA molekularni sistem ( Humani leukocitni antigeni) je kodiran u DNK kratkog kraka 6. hromozoma. Postoje informacije o proteinima koji se nalaze na ćelijskim membranama i dizajnirani da prepoznaju svoje i strane (mikrobne, virusne, itd.) antigene i da koordiniraju imune ćelije. Dakle, što je veća sličnost između dvije osobe u HLA sistemu, veća je vjerovatnoća dugoročnog uspjeha u transplantaciji organa ili tkiva (idealno, transplantacija od identičnog blizanca). Međutim, prvobitno biološko značenje MHC (HLA) sistema nije imunološko odbacivanje transplantiranih organa, već pružanje prijenos proteinskih antigena za prepoznavanje od strane različitih tipova T-limfocita odgovoran za održavanje svih vrsta imuniteta. Definicija HLA varijante naziva se kucanje.
Kada se vrši HLA tipizacija?
Ovaj pregled nije rutinski (masovni) i radi se radi dijagnostike samo u teškim slučajevima:
- procjena rizika od razvoja niza bolesti sa poznatom genetskom predispozicijom,
- razjašnjenje uzroka neplodnosti, pobačaja (ponavljajućih pobačaja), imunološke nekompatibilnosti.
HLA-B27
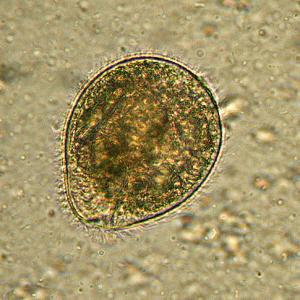
HLA-B27 tipkanje je možda najpoznatije od svih. Ovaj antigen pripada MHC-I ( molekule glavnog kompleksa histokompatibilnosti 1. klase), odnosno nalazi se na površini svih ćelija.
Prema jednoj teoriji, molekula HLA-B27 pohranjuje i prenosi do T-lifocita mikrobnih peptida(proteinske mikročestice) koje uzrokuju artritis (upalu zglobova), što dovodi do autoimunog odgovora.
Molekul B27 može sudjelovati u autoimunom procesu usmjerenom protiv vlastitih tkiva bogatih kolagenom ili proteoglikanima (kombinirajući proteine s ugljikohidratima). Autoimuni proces pokreće bakterijska infekcija. Najčešći bakterijski patogeni su:
- klebsiella pneumonija,
- crijevne bakterije: salmonela, yersinia, shigella,
- klamidija (Chlamydia trachomatis).
Kod zdravih Evropljana, antigen HLA-B27 javlja se u samo 8% slučajeva. Međutim, njegovo prisustvo dramatično povećava (do 20-30%) šanse za razvoj asimetričnog oligoartritisa ( upala više zglobova) i (ili) dobiti poraz sakroilijakalnog zgloba ( upala spoja sakruma i karličnih kostiju).
Utvrđeno je da se HLA-B27 javlja:
- kod pacijenata ankilozantni spondilitis (Bekhterevova bolest) u 90-95% slučajeva (ovo je upala intervertebralnih zglobova s naknadnim spajanjem pršljenova),
- at reaktivni (sekundarni) artritis u % (autoimuno-alergijska upala zglobova nakon nekih genitourinarnih i crijevnih infekcija),
- at Reiterova bolest (sindrom) u 70-85% (to je vrsta reaktivnog artritisa i manifestuje se trijadom koju čine artritis + upala mokraćnog kanala + upala sluzokože očiju),
- at psorijatični artritis u 54% (artritis kod psorijaze),
- at enteropatski artritis u 50% (artritis povezan s oštećenjem crijeva).
Ako se antigen HLA-B27 ne otkrije, Bechterewova bolest i Reiterov sindrom su malo vjerojatni, ali se u složenim slučajevima ipak ne mogu potpuno isključiti.
Ako imate HLA-B27, savjetujem vam da na vrijeme liječite bakterijske crijevne infekcije i izbjegavate seksualne infekcije (posebno klamidiju), inače ćete najvjerovatnije morati postati pacijent reumatologa i liječiti upalu zglobova.
HLA tipizacija za procjenu rizika od dijabetesa
Određeni tipovi HLA antigena su češći od drugih kod pacijenata sa dijabetesom, dok su drugi HLA antigeni rjeđi. Naučnici su došli do zaključka da neki alela(varijante jednog gena) mogu imati provokativni ili zaštitni učinak kod dijabetes melitusa. Na primjer, prisustvo B8 ili B15 u genotipu pojedinačno povećava rizik od dijabetesa za 2-3 puta, a zajedno - za 10 puta. Prisustvo određenih tipova gena može povećati rizik od razvoja dijabetesa tipa 1 sa 0,4% na 6-8%.
Sretni nosioci B7 imaju dijabetes 14,5 puta rjeđe od ljudi koji nemaju B7. "Zaštitni" aleli u genotipu također doprinose više blagi tok bolest ako se dijabetes ipak razvije (npr. DQB*0602 kod 6% pacijenata sa dijabetesom tipa 1).
Pravila za imenovanje gena u HLA sistemu:
Ekspresija gena je proces korištenja genetskih informacija, u kojem se informacije iz DNK pretvaraju u RNK ili protein.
HLA tipizacija vam omogućava da utvrdite rizik od razvoja dijabetes 1 tip. Najinformativniji antigeni su HLA klase II: DR3/DR4 i DQ. Kod 50% pacijenata sa dijabetesom tipa 1 otkriveni su HLA antigeni DR4, DQB*0302 i/ili DR3, DQB*0201. U ovom slučaju, rizik od razvoja bolesti se višestruko povećava.
HLA antigeni i pobačaj
Pitano u komentarima ovdje:
Moj muž i ja imamo potpuno podudaranje (6 od 6) za HLA tip 2. Postoje li načini za rješavanje pobačaja u takvim slučajevima? Kome da se obratim, imunologu?
Jedan od imunoloških faktora pobačaja je koincidencija 3 ili više uobičajenih antigena HLA klase II. Da vas podsjetim da se antigeni HLA klase II nalaze uglavnom na ćelijama imunog sistema ( leukociti, monociti, makrofagi, epitelne ćelije ). Dijete pola svojih gena prima od oca, a pola od majke. Za imuni sistem, svi proteini kodirani geni su antigeni i imaju potencijal da izazovu imuni odgovor. Na početku trudnoće (prvo tromjesečje), očevi antigeni fetusa, strani majčinom tijelu, uzrokuju da majka razvije zaštitna (blokirajuća) antitijela. Ova zaštitna antitela se vezuju za fetalne očinske HLA antigene, štiteći ih od ćelija imunog sistema majke (prirodne ćelije ubice) i doprinoseći normalnom toku trudnoće.
Ako roditelji imaju 4 ili više antigena HLA klase II, tada je stvaranje zaštitnih antitijela naglo smanjeno ili se ne događa. U tom slučaju fetus u razvoju ostaje bespomoćan protiv imunološkog sistema majke, koja, bez zaštitnih antitijela, smatra ćelije embrija nakupinom tumorskih ćelija i pokušava ih uništiti (ovo prirodni proces, jer se u svakom organizmu svakodnevno stvaraju tumorske ćelije koje eliminiše imuni sistem). Kao rezultat, dolazi do odbacivanja embrija i pobačaja. Dakle, za normalan tok trudnoće potrebno je da se supružnici razlikuju u HLA antigenima II klase. Postoje i statistički podaci o tome koji aleli (varijante) HLA gena žena i muškaraca češće dovode do pobačaja.
- Prije planirane trudnoće potrebno je izliječiti zarazne i upalne procese kod supružnika, jer se aktivira prisustvo infekcije i upale. imunološki sistem.
- U prvoj fazi menstrualnog ciklusa(5-8 dana) 2-3 mjeseca prije planiranog začeća ili programa vantjelesne oplodnje provodi se limfocitoimunoterapija (LIT) muževljevim limfocitima (supkutano se ubrizgavaju leukociti oca nerođenog djeteta). Ako je muž bolestan od hepatitisa ili druge virusne infekcije, koriste se donorski limfociti. Limfocitoimunoterapija je najefikasnija u prisustvu 4 ili više podudaranja u HLA sistemu i povećava šanse za uspješnu trudnoću za 3-4 puta.
- U drugoj fazi ciklusa (od 16 do 25 dana) provodi se liječenje hormonom didrogesteronom.
- U ranim fazama trudnoće koriste se metode aktivne i pasivne imunizacije: limfocitoimunoterapija svake 3-4 sedmice do sedmica trudnoće i intravenska kap po kap srednjih doza imunoglobulina (15 g u prvom trimestru). Ove aktivnosti doprinose uspješnom toku prvog tromjesečja i smanjuju rizik od placentne insuficijencije.
Stoga se liječenje imunološkog pobačaja treba odvijati samo u specijalizovanoj ustanovi (centru za pobačaje, odjelu patologije trudnica, itd.) pod nadzorom osoblja. ginekolog, imunolog, endokrinolog(ginekolog-endokrinolog). Skrećem vam pažnju da obični ginekolozi i imunolozi iz drugih zdravstvenih ustanova možda nemaju dovoljno kvalifikacija u ovoj oblasti.
Odgovor je pripremljen na osnovu materijala sa stranice http://bono-esse.ru/blizzard/Aku/AFS/abort_hla.html
Koncept ženske imunološke neplodnosti sada se dovodi u pitanje, ostaje predmet naučnih kontroverzi i ne preporučuje se za upotrebu u kliničku praksu. Za detalje pogledajte komentare ispod.
komentara 2 uz napomenu „Šta je HLA i zašto je potrebno HLA tipkanje”
Bole me zglobovi dugi niz godina, posebno na nogama, poslednjih godina ne mogu da hodam nikako. Ali svi doktori iz godine u godinu govore samo jedno: „Pa šta? Svi stariji ljudi imaju bolove u nogama. Mi takođe! Treba smršati! Stoga me sumnjiče za pretjerano kukanje. I niko mi nije savetovao da dam krv za HLA-B27! I sam sam, radeći samo-liječenje, prošao uz naknadu i rezultat je pozitivan. Sada su samo doktori saosećajno ućutali! Ružnoće! Kakav lek imamo.
Pročitao sam ovaj članak i sada želim da shvatim gde je istina?
HLA i neplodnost
HLA tipizacija je posebno popularna u kontekstu "imunološke neplodnosti". To nije iznenađujuće, pitanje reproduktivne funkcije, spoznaje sebe kao roditelja je veoma važno i uvijek duboko emotivno. Dakle, možete lako igrati (i zaraditi) na njemu. Postoje dokazi da se od 10 do 36% trudnoća prekida spontano ranih datuma at zdrave žene mlađi od 35 i stariji od 42 godine. Ako je trudnoća nakon IVF-a, onda je vjerovatnoća neuspjeha još veća. Odnosno, ako dođe do prekida jedne ili čak dvije trudnoće zaredom, bez obzira na porijeklo, to nije razlog za traženje problema. Štaviše, to nije razlog da se govori o "nespojivosti" supružnika.
Šta je porijeklo ove teorije? Studije na eksperimentalnim životinjama 60-ih godina pokazale su da se tokom parenja spermatozoidi češće kombinuju sa jajnom stazom sa izraženim razlikama u alelima gena za kompatibilnost tkiva (HLA). Sedamdesetih godina prošlog veka otkriveno je prisustvo HLA antigena na površini ljudskih spermatozoida. Postojala je pretpostavka da je dio prekinutih trudnoća kod ljudi povezan sa bliskom histokompatibilnošću supružnika i predložene su terapijske metode imunomodulacije. Najpopularniji pristup bila je transfuzija ispranih limfocita od muža ili donora prije planirane trudnoće, ili, kao opcija pasivne imunizacije, - intravenozno davanje imunoglobulini (IVIG) tokom trudnoće.
Nekoliko decenija, evropski i američki liječnici ne samo da su slijedili ove teorije, već su svoje rezultate generalizirali prema pravilima. klinička istraživanja. Najveća meta-analiza iz 1990-ih (Ober C, et al. 1999.) stavila je tačku na i: ova studija je uključivala 183 pacijenta, bila je randomizirana, prospektivna, dvostruko slijepa i multicentrična (svi uvjeti valjanosti!). Rezultat je bio neverovatan - u kontrolnoj grupi, tj. gde je ženama davan placebo, efikasnost "tretmana" bila je 48%, au grupi koja je primala imunoterapiju - samo 36%. Odnosno, teorija nije jednoznačno potvrđena.
Danas vodeće svjetske smjernice zasnovane na dokazima navode: "HLA tipizacija, otkrivanje citotoksičnih antitela protiv antigena muža i imunoterapija ne mogu se preporučiti za skrining parova sa pobačajem."
Ovo je razumljivo, s obzirom na broj alelnih oblika HLA kompleksa za koje sada znamo. Stvarni broj prekinutih trudnoća iz imunoloških razloga je vrlo, vrlo mali. A čak i da je postojao takav slučaj (iako to jednostavno nije moguće pouzdano dokazati), to nije pravilo za svaku trudnoću u datom paru. Pošto postoji izuzetno mnogo opcija za kombinacije alela! A za sljedeće dijete takva kombinacija može biti čak i vrlo povoljna.
Stoga je tužno gledati kako neutemeljene teorije cvjetaju. A pogotovo kada se uzme u obzir na osnovu kojih analiza se donose grandiozni zaključci o HLA utakmicama. Praktično je nemoguće sprovesti kompletnu HLA genotipizaciju supružnika, jer bi obim studije bio kolosalan. Rezultati koji se daju u laboratorijama su vrlo približni i vrlo skraćeno kucanje. Procjena podudarnosti genotipova supružnika prema takvim rezultatima je ekvivalentna pogađanju na talogu kafe. I bilo bi u redu da se ograničimo na glasnu teoriju o uzroku pobačaja, ali glavna opasnost od nepotrebnih pretraga je nepotrebna pseudoterapeutska intervencija.
Do ranih 2000-ih, sve imunološke teorije pobačaja i različite metode za njihovu korekciju su detaljno analizirane. Evo konačnog zaključka zasnovanog na brojnim statistički validnim studijama:
„Ni imunizacija muževljevim leukocitima, niti intravenski imunoglobulini, ne povećavaju stopu porođaja kod žena s neobjašnjivim ponavljajućim pobačajima. Takvi tretmani su skupi i imaju potencijalno opasne nuspojave. Neprihvatljivo je podvrgavati žene dodatnom gubitku povezanom s lažnim očekivanjima od neučinkovitog liječenja. Osim toga, laboratorijski testovi koji imaju za cilj identificirati indikacije za imunoterapiju ne predviđaju ishod trudnoće i ne bi se trebali koristiti.”
Poslušajmo zaključke koje donosi teško iskustvo drugih. Nemojmo gaziti na iste grablje.
Alternativni nazivi: HLA-B27 gene typing, engleski: Ankylosing spondilitis HistocompatibilityAntigen.
Određivanje imunogenetskog markera HLA-B27 je metoda molekularno genetskog istraživanja koja se sastoji u identifikaciji prisustva ili odsustva specifičnog alela 27 lokusa B u genotipu. Gen sa ovim alelom odgovoran je za sintezu jednog od antigeni histokompatibilnosti karakteristični za neke autoimune bolesti, odnosno spondiloartropatije (patologije aksijalnog skeleta).
Posebni slučajevi takvih bolesti su:
- Bechterewova bolest.
- Reiterov sindrom.
- Juvenilni reumatoidni artritis.
- Psorijatični artritis.
Najčešće se ovaj alel otkriva u takozvanim "seronegativnim" varijantama ovih bolesti, kada ih je nemoguće potvrditi drugim metodama, odnosno tipični testovi na reumatoidni faktor i autoantitijela daju negativan rezultat.
HLA geni se nalaze na kratkom kraku hromozoma VI. Oni su karakterizirani visok stepen polimorfizam - prisustvo veliki broj varijante alela. Konkretno, identificirano je 136 alela za HLA-B, od kojih se mnogi nalaze samo kod ljudi određene rase ili nacionalnosti.
Materijal za istraživanje: deoksigenirana krv u zapremini od 5 ml.
Metoda istraživanja: PCR - lančana reakcija polimeraze.
Nije potrebna posebna priprema za analizu. Ne preporučuje se pušenje neposredno prije davanja krvi.
Analiza se koristi za diferencijalnu dijagnozu tzv. zglobnog sindroma, koji uključuje sljedeće simptome:
- asimetrični oligoartritis (jedan ili dva zgloba su zahvaćena s jedne strane);
- bol u lumbalnoj regiji;
- jutarnja ukočenost zglobova duže od 1 sata;
- entezitis - bol u mjestima fiksacije ligamenata za kosti.
Preporučljivo je propisati analizu na reumatoidni artritis.
U širokoj praksi metoda se koristi za skrining, primarnu dijagnozu i procjenu prognoze ankilozirajućeg spondilitisa.
Analiza je kvalitativne prirode, odnosno, dati alel je ili određen ili ne.
Negativan rezultat se opaža kod većine ljudi i ukazuje na relativno nizak rizik od razvoja spondiloartropatija, iako ne isključuje u potpunosti mogućnost njihovog razvoja.
Pozitivan rezultat kod osoba sa zglobnim sindromom ukazuje na prisustvo jedne od autoimunih spondiloartropatija. U slučaju pozitivnog nalaza kod zdrave osobe tokom skrininga, smatra se da je rizik od razvoja gore navedenih bolesti približno 20 puta veći. Pozitivan rezultat kod zdravih ljudi javlja se kod 7-8% populacije. Međutim, to ne znači da će se osoba sigurno razboljeti.
Lažno pozitivni rezultati se javljaju kada su limfociti u uzorku krvi uništeni, pa se test mora obaviti u roku od 24 sata od uzimanja uzorka krvi.
HLA-B27 kucanje je veoma važno u rana dijagnoza ankilozantni spondilitis. Od trenutka ispoljavanja prvih znakova bolesti do pojave razvijenog kliničku sliku, koji vam omogućava da bez sumnje postavite dijagnozu, traje od 5 do 10 godina. To je zbog činjenice da su glavni kriterij za postavljanje dijagnoze radiološki znaci sakroiliitisa (produžena upala sakroilijakalnih zglobova).
Samo dostupnost sindrom bola u leđima primorava takve pacijente da se dugo liječe kod neurologa, a da ne dobiju pregled kod reumatologa. Zakazivanje u takvoj situaciji analize na HLA-B27 može biti dovoljna osnova za upućivanje pacijenta reumatologu u budućnosti. To će omogućiti započinjanje specifične terapije rana faza bolesti i smanjiti rizik od invaliditeta. Ovo je posebno važno u dijagnostici ovakvih bolesti kod djece.
- Lapin S.V., Mazina A.V., Bulgakova T.V. i dr. Metodološki vodič za laboratorijsku dijagnostiku autoimunih bolesti. St. Petersburg, ur. SPbGMU, 2011.
- McHugh K, Bowness P. Veza između HLA-B27 i SpA – nove ideje o starom problemu. Reumatologija (Oxford). 2012 Sep;51(9):1529-39.
medoblako.ru
HLA-B27 tipizacija: studije u laboratoriji KDLmed
Identifikacija genetske predispozicije za spondiloartritis, tokom koje se alel HLA-B27 određuje lančanom reakcijom polimeraze.
ruski sinonimi
Identifikacija alela 27 lokusa B kompleksa humane histokompatibilnosti, HLA-B 27 antigen.
engleski sinonimi
Antigen histokompatibilnosti ankilozirajućeg spondilitisa, antigen humanog leukocita protiv ankilozirajućeg spondilitisa.
Metoda istraživanja
Lančana reakcija polimeraze (PCR).
Koji se biomaterijal može koristiti za istraživanje?
Venska krv.
Kako se pravilno pripremiti za istraživanje?
Nemojte pušiti 30 minuta prije davanja krvi.
Opće informacije o studiji
Spondiloartritis je grupa upalnih bolesti aksijalnog skeleta sa izraženim genetskim fokusom. To uključuje ankilozantni spondilitis (Bekhterevova bolest), reaktivni artritis (Reiterov sindrom), psorijatičnu artropatiju i neke druge bolesti. Većina pacijenata sa spondiloartritisom su nosioci određenog alela B lokusa ljudskog kompleksa glavne histokompatibilnosti, HLA-B27. Za skrining, dijagnozu i prognozu spondiloartritisa, genetska studija (tipizacija) se izvodi kako bi se identificiralo prisustvo ili odsustvo alela HLA-B27.
Oko 8% ljudi su nosioci alela HLA-B27 (HLA-B27-pozitivan, u literaturi se može naći i izraz "nosioci HLA-B27 antigena"). Prevalencija ankilozirajućeg spondilitisa kod HLA-B27 pozitivnih osoba je 1,3%. Javlja se kod 15-20% HLA-B27-pozitivnih pacijenata kod krvnih srodnika sa ankilozirajućim spondilitisom, što odgovara 16-strukom povećanju rizika od ove bolesti u prisustvu opterećene anamneze. Pozitivan rezultat tipizacije HLA-B27 povećava rizik od razvoja bilo koje bolesti iz grupe spondiloartritis za 20 puta. Stoga se HLA-B27 tipizacija može koristiti za procjenu rizika od razvoja spondiloartritisa.
U diferencijalnoj dijagnozi artikularnog sindroma, prisustvo HLA-B27 je karakterističan znak spondiloartroze: ovaj alel je prisutan u 90-95% pacijenata sa ankilozirajućim spondilitisom, u 60-90% sa reaktivnim artritisom, u 50% sa psorijatičnim artropatija i 80-90% - s juvenilnim ankilozirajućim spondilitisom. Prisustvo HLA-B27 kod pacijenata sa drugim oboljenjima zglobova (giht, reumatoidni artritis, septički artritis) ne prelazi 7-8%. HLA-B27 tipizacija je posebno korisna kada se dijagnoza bolesti ne može postaviti na osnovu osnovnih dijagnostičkih kriterijuma.
HLA-B27 tipizacija je od najveće važnosti u dijagnozi ranog ankilozirajućeg spondilitisa. U većini slučajeva od pojave prvih znakova bolesti do konačne dijagnoze prođe 5-10 godina. To je zbog činjenice da su glavni dijagnostički kriterij radiološki znaci sakroiliitisa, koji se razvija tek nakon nekoliko godina upalnog procesa u sakroilijakalnim zglobovima. Pacijenti sa pritužbama na bol u leđima bez radioloških znakova sakroiliitisa zapravo ne spadaju u vidno polje reumatologa. Otkrivanje HLA-B27 u takvoj situaciji može biti dovoljan osnov za upućivanje na užeg specijaliste. Tipizacija je indicirana kod pregleda bolesnika sa pritužbama na upalni bol u leđima u odsustvu radioloških znakova sakroiliitisa ili kod pregleda bolesnika s asimetričnim oligoartritisom.
Prisustvo HLA-B27 povezano je sa povećanim rizikom od vanzglobnih manifestacija ankilozirajućeg spondilitisa. Najvažnija je povezanost alela HLA-B27 i akutnog prednjeg uveitisa, insuficijencije aortnog zalistka, akutne leukemije, IgA nefropatije i psorijaze. HLA-B27 pozitivni pacijenti su pod većim rizikom od tuberkuloze i malarije. S druge strane, prisustvo HLA-B27 ima i određenu „zaštitnu“ ulogu: neke virusne infekcije (gripa, herpes virus tip 2 infekcija, infektivna mononukleoza, hepatitis C i HIV) javljaju se u blažem obliku kod nosilaca HLA-a. B27.
Treba napomenuti da postoje i drugi, kako nasljedni tako i stečeni faktori rizika za nastanak spondilartroze. Odsustvo HLA-B27 nije u suprotnosti sa dijagnozom ankilozirajućeg spondilitisa, u kom slučaju se klasifikuje kao HLA-B27-negativan i razvija se u kasnijoj dobi od HLA-B27-pozitivnog spondilitisa.
Osim toga, HLA-B27 tipizacija se provodi u prognozi komplikacija reumatoidnog artritisa. Prisustvo HLA-B27 povezano je sa trostrukim povećanjem rizika od atlanto-aksijalne subluksacije.
Za šta se koristi istraživanje?
- Za diferencijalnu dijagnozu zglobnog sindroma (seronegativni spondiloartritis, reumatoidni i septički artritis, giht i dr.).
- Za skrining, dijagnozu i prognozu ankilozirajućeg spondilitisa.
- Za procjenu rizika od razvoja atlanto-aksijalne subluksacije kod reumatoidnog artritisa.
Kada je predviđeno učenje?
- Sa zglobnim sindromom: asimetrični oligoartritis, posebno u kombinaciji s bolovima u lumbalnoj regiji leđa upalne prirode (jutarnja ukočenost duže od 1 sat, poboljšanje nakon vježbanja, pogoršanje noću) i znaci entezitisa.
- Sa opterećenom nasljednom istorijom ankilozirajućeg spondilitisa.
- Sa reumatoidnim artritisom.
Šta znače rezultati?
Referentne vrijednosti: negativne.
Pozitivan rezultat:
- javlja se u 90-95% pacijenata sa ankilozirajućim spondilitisom i juvenilnim ankilozirajućim spondilitisom,
- u 60-90% pacijenata sa reaktivnim artritisom,
- u 50% sa psorijatičnom artropatijom,
- kod 7-8% ljudi evropske populacije.
Negativan rezultat:
- primećeno kod 92-93% ljudi evropske populacije,
- kod 10% pacijenata sa ankilozirajućim spondilitisom (HLA-B27-negativni spondilitis).
Šta može uticati na rezultat?
- Hemoliza limfocita iz uzorka krvi rezultira lažno negativnim rezultatom.
Važne napomene
- Prisustvo HLA-B27 povećava rizik od razvoja bilo koje bolesti iz grupe spondilartroze za 20 puta.
- Odsustvo HLA-B27 ne proturječi dijagnozi ankilozirajućeg spondilitisa.
Ko naručuje studiju?
Reumatolog, hirurg, lekar opšte prakse, kiropraktičar.
Književnost
- Sieper J. Kako pregledati aksijalni spondiloartritis u primarnoj zdravstvenoj zaštiti? Curr Opin Rheumatol. 2012. jul;24(4):359-62. recenzija.
- McHugh K, Bowness P. Veza između HLA-B27 i SpA-nove ideje o starom problemu. Reumatologija (Oxford). 2012 Sep;51(9):1529-39.
- Sheehan NJ. HLA-B27: šta je novo? Reumatologija (Oxford). 2010 Apr;49(4):621-31. Epub 2010, 18. januar.
- Sheehan NJ. Posljedice HLA-B27. JR Soc Med. 2004 Jan;97(1):10-4.
- Chernecky C. C. Laboratorijski testovi i dijagnostičke procedure / S.S. Chernecky, V.J. Berger; 5th ed. - Saunder Elsevier, 2008.
kdlmed.ru
Reaktivni artritis (Reiterov sindrom). Uzroci, simptomi, znakovi, dijagnoza i liječenje patologije
Reaktivni artritis se podrazumijeva kao specifična lezija zgloba, koja je rezultat infekcije. Unatoč činjenici da je mehanizam upale zglobova sličan kod svih reaktivnih artritisa, mikroorganizmi koji mogu izazvati patološki proces, Ima ih mnogo. U nekim slučajevima, karakteristični kompleksi simptoma izdvajaju se kao zasebna patologija. Tako se, na primjer, reaktivni artritis nakon klamidije, praćen oštećenjem oka, naziva Reiterov sindrom.Reaktivni artritis se odnosi na reumatološka oboljenja i leči se u odeljenjima ovog profila. Javljaju se u približno 2,5% slučajeva nakon crijevnih infekcija i u 0,8% slučajeva nakon genitourinarnih infekcija. Bolest uglavnom pogađa ljude između 20 i 40 godina. Muškarci, prema različitim studijama, obolijevaju oko 10 do 15 puta češće od žena (naročito velika razlika u prevalenciji Reiterovog sindroma). Uočena je i neujednačena distribucija incidencije u zavisnosti od geografske lokacije. To je zbog različite prevalencije infekcija koje mogu uzrokovati reaktivni artritis.
Predstavnici nekih naroda imaju određenu predispoziciju za razvoj reaktivnog artritisa i Reiterovog sindroma. To je zbog genetskih faktora. Gotovo 20% stanovništva skandinavskih zemalja, oko 4% stanovništva sjevernoafričkih zemalja i samo 0,5-2% Japanaca ima antigene koji povećavaju vjerojatnost ove patologije. U Evropi, u prosjeku, prevalencija ovih antigena iznosi 5 - 8%. Reaktivni artritis je upalni proces koji je uzrokovan aktivnošću vlastitog imunološkog sistema. Oštećenje zglobova se objašnjava djelovanjem antitijela koja napadaju ćelije vezivnog tkiva. Ova antitijela u zdravom tijelu nema, ali se pojavljuju kao posljedica zaraznih bolesti. Postoji niz infekcija kod kojih je rizik od razvoja reaktivnog artritisa posebno visok.
Veza između infekcije i stanica objašnjava se činjenicom da u strukturi bakterija i tjelesnih stanica postoje proteini slične strukture (ovaj fenomen se naziva i molekularna mimikrija). Na osnovu ovih proteina imuni sistem prepoznaje patogen i napada ga. Ćelije zglobova su napadnute greškom zbog sličnosti strukturnih proteina. Genetski faktor takođe igra ulogu. Do danas je nedvosmisleno utvrđeno da prisustvo specifičnih gena povećava rizik od razvoja artritisa nakon infekcije.
Kod Reiterovog sindroma nisu zahvaćeni samo zglobovi, već i sluznica očiju. U klasičnom toku postoje i znaci hronične genitourinarne infekcije. Mehanizam razvoja upale kod Reiterovog sindroma je isti kao i kod drugih reaktivnih artritisa. Budući da je imunološkom sistemu potrebno vrijeme da prepozna bolest i formira specifična antitijela, oštećenje zglobova nastaje neko vrijeme nakon pojave zarazne bolesti. Obično je ovaj period od 2 sedmice do 2 mjeseca.
Najčešće se reaktivni artritis razvija nakon sljedećih zaraznih bolesti:
Najčešći tipovi klamidije su:
- C. psittaci;
- C. pneumoniae;
- C. trachomatis.
Najvažniji antigeni klamidije su:
- termostabilni antigen;
- termolabilni antigen.
Urogenitalna klamidija je jedna od najčešćih infekcija urinarnog trakta i kod muškaraca i kod žena. Ovo dijelom objašnjava učestalost slučajeva reaktivnog artritisa u medicinskoj praksi (naime, Reiterov sindrom).
Pored klamidije, rijetki slučajevi bolest može biti izazvana infekcijom ureaplazmom ili mikoplazmom. Ovi mikroorganizmi su i nosioci antigena sposobnih da pokrenu patološki lanac koji vodi do razvoja reaktivnog artritisa. Za razliku od klamidije, u slučaju mikoplazmoze rijetko je zahvaćena sluznica očiju. Dakle, govorimo o porazu samo zglobova.
Grupa mikoplazmi koje mogu uzrokovati reaktivni artritis uključuje:
Sljedeće crijevne infekcije mogu dovesti do razvoja reaktivnog artritisa:
Tipično za Reiterov sindrom oštećenje oka nakon ovih infekcija, u pravilu se ne opaža. Ovi mikroorganizmi su u stanju da opstanu u tijelu dugo vremena, održavajući se upalni proces u zglobovima. S tim u vezi, neophodna je pažljiva dijagnoza i potpuno liječenje infekcije kako bi se postigao oporavak. U medicinskoj praksi postoje slučajevi razvoja reaktivnog artritisa nakon respiratornih (respiratornih) infekcija. Najčešće se radi o određenim vrstama gripe ili drugih virusnih bolesti. IN ukupna struktura reaktivni artritis, respiratorne infekcije ne čine više od 5-10% slučajeva. Proteini u virusima retko imaju mnogo sličnosti sa telesnim ćelijama. U pravilu je za razvoj artritisa neophodna i urođena genetska predispozicija. U rijetkim slučajevima nakon toga se može razviti reaktivni artritis virusni hepatitis, sa HIV-om ili drugim virusnim ili bakterijske infekcije. Mehanizam razvoja upale u ovom slučaju ostaje isti kao kod gore navedenih infekcija. Najvažnija karakteristika je da se pravi mikroorganizmi u reaktivnom artritisu nikada ne nalaze u zglobovima. Poraz vezivnog tkiva nastaje isključivo antitijelima. Mnogi liječnici žure s postavljanjem dijagnoze, zbog čega određuju reaktivni artritis ne isključujući uobičajenu septičku leziju (kada mikrob sam uđe u zglob s protokom krvi i izazove upalu).
Posebno razmotrite reaktivni artritis koji se razvio nakon vakcinacije kod djece. Oni su rijetka komplikacija koja se javlja u ne više od 0,2 - 0,5% slučajeva. Oštećenje zglobova u ovim slučajevima je uzrokovano unošenjem u organizam mikrobnih agenasa koji pokreću autoimunu reakciju. Prvi simptomi bolesti javljaju se u roku od mjesec dana nakon vakcinacije. Uz oštećenje zglobova obično se primjećuje umjerena temperatura, opća anksioznost i slab apetit. Obično je reaktivni artritis kod djece nakon vakcinacije blag, a spontani oporavak se često opaža u roku od 10 do 15 dana. Međutim, kako bi se izbjegao razvoj bolesti, potrebno je konzultirati se sa reumatologom za savjet.
Reaktivni artritis se rijetko razvija nakon vakcinacije protiv sljedećih infekcija:
Vakcinacija odraslih osoba za posebne indikacije također može izazvati autoimuni proces. Kod odraslih, artritis će biti nešto teži i zahtijevati poseban tretman. Pored infektivnih uzročnika, genetski faktori igraju ulogu u nastanku reaktivnog artritisa i Reiterovog sindroma. Prije svega, to je poseban antigen HLA-B27. To je protein koji se nalazi na površini ćelija koji predisponira nastanak autoimunih oštećenja zglobova. U prisustvu ovog antigena velika je mogućnost da infektivnog procesa komplikovano reaktivnim artritisom, povećava se 5-10 puta. Osim toga, bolest će u ovim slučajevima biti teže proći i lošije će reagirati na liječenje. Pretpostavlja se da postoje i drugi urođeni genetski faktori koji mogu predisponirati za razvoj reaktivnog artritisa. Prvi simptomi reaktivnog artritisa obično se javljaju 2 do 10 sedmica nakon početka infekcije. Za to vrijeme imuni sistem prepoznaje strane antigene i proizvodi dovoljnu količinu antitela na njih. Antitijela počinju napadati ne samo infekciju, već i vlastite stanice tijela, što dovodi do pojave prvih simptoma. U nekim slučajevima, reaktivni artritis se može razviti paralelno s infekciona zaraza. To se događa ako je tijelo pacijenta već prije bilo u kontaktu s ovom infekcijom. Na primjer, ako je pacijent u prošlosti imao hlamidiju, njegovo tijelo je zadržalo ćelijsku memoriju. Zatim, ako klamidija ponovo uđe u organizam, antitijela će se brže razvijati, a paralelno sa genitourinarnom infekcijom će se razviti i artritis.
Simptomi reaktivnog artritisa mogu se podijeliti u sljedeće grupe:
- opći simptomi;
- simptomi pridruženih infekcija;
- artikularne manifestacije;
- simptomi Reiterovog sindroma;
- kožni simptomi;
- specifične lezije drugih organa.
Paralelno sa oštećenjem zglobova, mogu se uočiti znakovi sljedećih vrsta infekcije:
- Urinarne infekcije. Znakovi infekcije urinarnog trakta su crvenilo otvora uretra(kod muškaraca), peckanje pri mokrenju, čest nagon za mokrenjem. Kod žena sa hroničnim tokom infekcije može se uočiti dismenoreja (menstrualni poremećaji) i pojačan bol tokom menstruacije. Osim toga, genitourinarne infekcije, kada se pogoršaju, dovode do iscjedka iz uretre ( ovaj simptom uočljiviji kod muškaraca).
- Intestinalne infekcije. Sa hroničnim crijevne infekcije simptomi su obično slabi. Međutim, pacijenti se mogu sjetiti epizoda proljeva (koji traju od nekoliko dana do nekoliko sedmica), povraćanja. Takođe tipični znaci su mučnina, umjereni bol u trbuhu, gubitak apetita, pojačano stvaranje plinova.
- Respiratorne infekcije. Glavni simptomi u respiratorne bolesti javlja se dugotrajan suhi kašalj, kihanje, promuklost, iscjedak iz nosa, umjereno crvenilo sluznice grla. Sve su to simptomi tipični za običnu prehladu. Međutim, kao što je već spomenuto, takve infekcije također mogu izazvati autoimuni proces s oštećenjem zglobova.
Zglobovi su uglavnom zahvaćeni u donjim ekstremitetima. Znakovi upale su asimetrični (to jest, ako je zahvaćen zglob koljena na desnoj nozi, onda se slični simptomi obično ne primjećuju na lijevoj). Istovremeno se pojavljuju znaci upale na 3-4 zgloba (oligoartritis). Lezija se javlja u uzlaznom tipu - od donjih zglobova prema gore. Često su prvi zahvaćeni zglobovi nožnih prstiju.
Tipične artikularne manifestacije reaktivnog artritisa su:
- Umjeren bol u zglobovima. U pravilu su izraženiji ujutro i mogu se povećati s kretanjem.
- Oticanje zglobova. Otok je ponekad uočljiv čak i golim okom. Pri palpaciji (palpaciji) tkiva oko zgloba nisu gusta, blago otečena.
- Crvenilo kože iznad zgloba. Crvenilo kože nastaje zbog upalnog procesa, u kojem krv juri u tkiva.
- Poraz periartikularnih struktura. Upalni proces kod reaktivnog artritisa nije ograničen na zglobne površine kostiju. Kako bolest napreduje, uočava se upala zglobne kapsule (burzitis), tetiva (tendinitis) i ovojnice tetiva (tenosinovitis). Ako se ovi upalni procesi razviju u području stopala (plantarni fasciitis), tada pacijent može osjetiti jake bolove pri hodu. Spolja se to manifestira primjetnom hromošću.
- Povećani limfni čvorovi. Sa izraženim upalnim procesom Limfni čvorovi povećava se zbog povećanog odliva tečnosti iz tkiva. Sa oštećenjem zglobova gornji udovi palpiraju se limfni čvorovi u pazuhu, a kod oštećenja zglobova donjih ekstremiteta- ingvinalni limfni čvorovi. Prilikom palpacije obično su bezbolni i pokretni (lako se pomiču ispod kože).
Kod reaktivnog artritisa mogu biti zahvaćeni sljedeći zglobovi (od najčešće zahvaćenih do rjeđih):
- koleno;
- gležanj;
- interfalangealni zglobovi prstiju i ruku;
- lakat;
- zglob (ruka);
- drugi (intervertebralni, sakroilijakalni, sternoklavikularni, mandibularni).
Glavni simptomi Reiterovog sindroma su:
- Očni simptomi. Mogu se uočiti u roku od 1-2 sedmice nakon egzacerbacije klamidije. Simptomi mogu biti jednostrani ili bilateralni. Prije svega, pacijenti se žale na crvenilo očiju, njihovu suhoću ili, obrnuto, suzenje, umjerenu reznu bol. Kod izraženog upalnog procesa može se pojaviti osjećaj stranog tijela u oku ili fotofobija. Međutim, konjuktivitis (upala sluznice oka) u nekim slučajevima može biti asimptomatski. Ako su manifestacije bolesti trajale 1-2 dana i nisu izazvale ozbiljnu nelagodu, pacijenti možda neće primijetiti patologiju.
- Kobasičasto zadebljanje nožnih prstiju posljedica je upalnog edema i otoka u području međufalangealnih zglobova.
- Znakovi oštećenja genitourinarnog trakta (opisani gore u odgovarajućem odjeljku). Osim toga, zbog kronične hlamidijske infekcije, prostatitis (kod muškaraca) i cervicitis ili vaginitis (kod žena) mogu se razviti paralelno.
U rijetkim slučajevima, kod reaktivnog artritisa, mogu se pojaviti simptomi oštećenja sljedećih organa i tkiva:
- Oštećenje bubrega. Može se manifestirati zadržavanjem urina i promjenama u njegovom biohemijskom i staničnom sastavu.
- Oštećenje srčanog mišića. Oštećenje miokarda se manifestuje periodičnim srčanim aritmijama. Specifični znaci se mogu uočiti na EKG (elektrokardiogramu).
- Oštećenje perikarda (srčane vrećice). Postinfekcijski perikarditis može uzrokovati blagi bol u grudima i trenje perikarda pri auskultaciji (slušanje).
- Polineuritis (upala perifernih nerava). Polineuritis se izuzetno rijetko razvija s uznapredovalim oblicima bolesti. Istovremeno, pacijent se može žaliti na umjerene migrirajuće bolove, senzorne smetnje i brzu utrnulost udova.
Ovisno o trajanju navedenih simptoma, razlikuju se sljedeći oblici reaktivnog artritisa:
- akutni tok reaktivnog artritisa - do šest mjeseci;
- produženi kurs - od šest mjeseci do godinu dana;
- hronični tok - više od 1 godine.
Tokom opšteg pregleda, lekar obraća pažnju na sledeće karakteristike:
- Priroda oštećenja zglobova. Kod reaktivnog artritisa, uključujući Reiterov sindrom, zglobovi su obično asimetrično zahvaćeni. Osim toga, za razliku od mnogih drugih bolesti, upalni proces utječe na zglobnu vrećicu i tetive mišića. Doktor otkriva odgovarajuće simptome upravo tokom objektivnog pregleda pacijenta.
- Erozije na oralnoj sluznici. Erozije na sluznicama usta (rijetko na genitalijama ili na koži) također povećavaju vjerovatnoću da pacijent ima reaktivni artritis. Često pacijenti primjećuju male čireve, ali im ne pridaju veliki značaj, jer ih ne mogu povezati s oštećenjem zglobova. Zbog toga sam liječnik mora pažljivo pregledati sluznicu.
- Očni simptomi. Oštećenje očiju i zglobova je karakteristično za Reiterov sindrom. Kod ostalih varijanti reaktivnog artritisa najčešće izostaje. Dakle, znaci upale oka ukazuju na to da treba uraditi dodatne testove kako bi se potražila genitourinarna infekcija.
- Znakovi hronične infekcije urinarnog trakta. Ako se sumnja na reaktivni artritis, liječnik mora pregledati vanjske genitalije. Crvenilo sluznice može ukazivati na hronični upalni proces. To će unaprijed odrediti smjer dijagnostičkih testova i pomoći u isključivanju drugih bolesti zglobova.
Za dijagnosticiranje reaktivnog artritisa koriste se sljedeće laboratorijske metode:
Krvni test za reaktivni artritis je od velike važnosti, jer se u njemu mogu otkriti mnoge karakteristične promjene. U zavisnosti od svrhe studije, može se uzeti i krv iz vene i krv iz prsta. Ukoliko je potrebno, tokom tretmana, krv će se vaditi još nekoliko puta kako bi se potvrdio pozitivan trend. Promjene u reaktivnom artritisu i Reiterovom sindromu će se uočiti kako općenito tako i u biohemijskom testu krvi. Prije svega, oni ukazuju na prisutnost upalnog procesa.
Kod reaktivnog artritisa u krvnom testu se mogu uočiti sljedeće promjene:
- Leukocitoza. Povećanje nivoa leukocita preko 9 miliona/ml znak je upalnog procesa. Uz reaktivni artritis, leukocitoza će biti umjerena, obično do 11-12 hiljada.
- Povećana brzina sedimentacije eritrocita (ESR). Ovaj pokazatelj je također znak upalnog procesa. Norma je do 10 mm / h kod muškaraca, do 15 mm / h kod žena. false povećanje ESR može se primijetiti tokom trudnoće ili kod starijih osoba (nakon 60 godina).
- umjerena anemija. Smanjenje nivoa eritrocita i hemoglobina (manje od 110 g/l).
- Detekcija C-reaktivnog proteina u krvi. Ovaj protein ukazuje na prisustvo akutnog upalnog procesa u tijelu. Njegova koncentracija je obično direktno proporcionalna intenzitetu upale. Osim C-reaktivnog proteina, mogu se otkriti i drugi znakovi upalnog procesa - sijalične kiseline, seromukoid.
Karakteristične promjene u analizi urina kod reaktivnog artritisa su:
- Proteinurija je izlučivanje povećane količine proteina krvi u urinu.
- Mikrohematurija je prisustvo male količine krvi u urinu. Obično je ta količina toliko mala da ne mijenja boju urina i ne može se vidjeti golim okom. Krv se otkriva posebnom biohemijskom analizom.
- Leukociturija - povećano izlučivanje leukocita u urinu. Može se primijetiti zbog leukocitoze, infektivnog ili upalnog procesa u bubrezima.
Analiza se provodi PCR (lančana reakcija polimeraze). Omogućava vam da precizno odredite prisustvo gena u DNK odgovornih za formiranje datog antigena. Za analizu je potrebna venska krv pacijenta. Prije davanja krvi nije preporučljivo pušiti (najmanje jedan sat prije analize), jer to može utjecati na konačni rezultat.
Ako je rezultat testa pozitivan, to povećava vjerovatnoću da pacijent ima reaktivni artritis za oko 20 puta. Drugim riječima, liječnik može biti gotovo siguran u tačnost dijagnoze već u ranoj fazi bolesti. Šansa da, uz pozitivan rezultat testa, upala zglobova još uvijek nije autoimuna po prirodi je otprilike 10 - 15%. Negativan rezultat HLA-B27 testa ne isključuje dijagnozu reaktivnog artritisa, ali uvelike smanjuje njegovu vjerovatnoću. Mikrobiološka studija se radi kako bi se otkrile različite infekcije koje mogu dovesti do razvoja reaktivnog artritisa ili oštećenja zglobova drugačije prirode. Prije svega traže genitourinarne i crijevne infekcije, jer su najčešće komplicirane upalom zglobova. U dijagnostici respiratornih infekcija mikrobiološke metode istraživanja se gotovo nikada ne koriste.
Da biste otkrili infekcije koje dovode do reaktivnog artritisa, možete pregledati sljedeće materijale od pacijenta:
- krv;
- urin;
- sinovijalna tečnost (tečnost dobijena iz zglobne šupljine tokom punkcije);
- bris sa sluzokože genitalnih organa.
Za otkrivanje infekcije kod pacijenata s reaktivnim artritisom koriste se sljedeće mikrobiološke metode:
- Mikroskopija. Mikroskopsko ispitivanje uključuje uobičajenu analizu uzorka pod mikroskopom. Istovremeno, liječnik obraća pažnju na oblik bakterija i njihovu osjetljivost na određene boje. Mikroskopija se može uraditi prilikom uzimanja brisa sa sluzokože genitalnih organa ili prilikom pregleda izmeta.
- Setva na hranljive podloge. Drugi način otkrivanja mikroba je inokulacija na posebne hranljive podloge. U povoljnim uslovima mikroorganizmi se razmnožavaju, formirajući čitave kolonije. Posmatrajući rast kolonija i njihove karakteristike, liječnik može odrediti vrstu patogena. Kulture se mogu napraviti od stolice, urina, krvi, sinovijalnu tečnost, bris sa sluzokože.
- Antibiotikogram. Antibiogram je mikrobiološka analiza koja se provodi nakon dobivanja kolonije patogena. U laboratoriji liječnici provjeravaju na koje je antibiotike patogen najosjetljiviji. Ovo pomaže da se dodijeli najviše efikasan tretman. Antibiotikogram se propisuje pacijentima sa hroničnim crijevnim ili urinarne infekcije koji su već bili na liječenju u prošlosti.
- PCR. Lančana reakcija polimeraze, koja je već spomenuta, također se može uspješno koristiti za otkrivanje raznih infekcija. U ovom slučaju se pretražuje DNK patogena. Studija je skupa, ali daje vrlo pouzdane rezultate. PCR otkriva znakove infekcije čak i kada je akutni period bolesti završen, a drugi mikrobiološki testovi nisu dali rezultate. Kod reaktivnog artritisa to je veoma važno, jer do oštećenja zglobova obično dolazi nekoliko sedmica nakon bolesti.
Instrumentalna dijagnostika potrebno je, prije svega, razjasniti prirodu oštećenja zglobova. Mnoge reumatološke bolesti povezane su s deformacijom zglobnih površina, koje se lako utvrđuju u toku posebnih studija. Kod reaktivnog artritisa karakteristične promjene se obično ne primjećuju. Stoga je u prvim stadijumima bolesti, s akutnim tokom, besmisleno propisivati instrumentalne studije. Međutim, ako je artritis dugotrajne ili kronične prirode (što nije baš tipično za reaktivne autoimune procese), postoji potreba za dodatnim dijagnostičkim postupcima. Produžena upala u ovom trenutku već dovodi do nekih strukturne promjene.
U dijagnostici reaktivnog artritisa koriste se sljedeće metode instrumentalnog pregleda:
- radiografija;
- ultrazvučni pregled (ultrazvuk);
- artroskopija.
U kroničnom toku artritisa na rendgenskom snimku se mogu uočiti sljedeće promjene:
- Periartikularna osteoporoza. Na slici se pojavljuje kao područje omekšavanja. koštanog tkiva blizu zgloba, ispod hrskavice.
- Suženje zglobnog prostora. Obično postoji određena udaljenost između kostiju na slici. Kod intenzivne upale zbog otoka i oticanja hrskavice, ona se smanjuje.
- Erozija zglobne površine. Ovaj defekt na slici izgleda kao neravna ili hrapava površina hrskavice u zglobnoj šupljini.
- Koštane mamuze. Koštane ostruge su male izrasline koje se obično nalaze na petnim kostima, ali se ponekad mogu pojaviti i na kostima ručnog zgloba ili na pršljenima.
- Znakovi oštećenja intervertebralnih zglobova.
Ultrazvuk može otkriti sljedeće znakove reaktivnog artritisa:
- burzitis;
- tendinitis;
- tendovaginitis.
Tokom artroskopije, lekar može proceniti stanje sledećih struktura kolenskog zgloba:
- zglobna hrskavica;
- sinovijalna membrana;
- ukršteni ligamenti;
- površina meniskusa.
Kriterijumi za isključivanje reaktivnog artritisa su sljedeći dijagnostički podaci:
- otkrivanje reumatoidnog faktora u krvi (tipično za druge reumatske lezije zglobova);
- detekcija tofusa - specifičnih čvorova sa solima mokraćne kiseline(tipično za giht);
- reumatski i reumatoidni čvorići na koži;
- psorijaza vlasišta;
- povišen titar antistreptolizina-O.
Liječenje reaktivnog artritisa i Reiterovog sindroma može se provoditi iu stacionarnim uvjetima (u bolnici) i kod kuće. U pravilu se u početku pacijent prima u bolnicu radi pravilnog pregleda i tačne dijagnoze. Kod umjerenog intenziteta simptoma hospitalizacija nije potrebna. Tada je odgovornost za provođenje svih dijagnostičkih procedura na samom pacijentu.
Za bezuslovnu hospitalizaciju pacijenta u prvim fazama postoje sljedeće indikacije:
- potreba za individualnim odabirom protuupalnih lijekova;
- pogoršanje bolesti tijekom liječenja osnovnim protuupalnim lijekovima;
- pojava atipičnih oblika bolesti (perikarditis, nefritis, vaskulitis - upalna lezija krvnih žila);
- sumnja na septički (bakterijski) artritis;
- potreba za artroskopijom ili drugim invazivnim studijama;
- toplota i teškog opšteg stanja pacijenta.
Liječenje reaktivnog artritisa lijekovima može se podijeliti u nekoliko glavnih područja:
- otklanjanje upalnog procesa;
- liječenje crijevne ili respiratorne infekcije;
- liječenje klamidije;
- liječenje konjuktivitisa kod Reiterovog sindroma.
Glavni protuupalni lijekovi koji se koriste kod reaktivnog artritisa
| Grupa droga | Droga | Preporučena doza | Terapeutski efekat |
| Nesteroidni protuupalni lijekovi (NSAID) | diklofenak | 100 - 300 mg dnevno u 2 - 3 doze, u zavisnosti od telesne težine pacijenta. | Lijekovi imaju protuupalno i analgetsko djelovanje. To je zbog inhibicije medijatora upalnog procesa i prekida biohemijskog lanca upale. Nuspojava nepravilne upotrebe je oštećenje želučane sluznice (gastritis, čir). Efikasnost određenog lijeka se procjenjuje 7-10 dana nakon početka njegove primjene. |
| Meloksikam | 0,3 - 0,5 mg lijeka na 1 kg tjelesne težine (mg / kg) 1 put dnevno. | ||
| Nimesulide | 5 mg/kg 2-3 puta dnevno. | ||
| Naproksen | 15 - 20 mg/kg dnevno, podijeliti dozu u 2 doze. | ||
| ibuprofen | 35 - 40 mg/kg tokom dana u 2 - 4 doze. | ||
| Imunosupresivi | Metotreksat | 7,5 - 15 mg, doza se uzima nekoliko puta nedeljno prema šemi koju je propisao lekar. | Ova kategorija lekova ne utiče na lanac upale, već direktno na imuni sistem. Oni uzrokuju njegovo ugnjetavanje, zbog čega je poremećena sinteza antitijela i upala jenjava. Ovi lijekovi se propisuju samo u većini teški slučajevi reaktivni artritis. |
| Azatioprin | 150 mg/dan | ||
| Sulfasalazin | 2 g / dan, period prijema određuje liječnik, ovisno o podnošljivosti lijeka. | ||
| Glukokortikoidi | Prednizolon, rjeđe njegovi analozi (u drugim dozama!) - kortizon, deksametazon | 30 - 60 mg / dan, doza se postepeno smanjuje, kako simptomi nestaju. | Ovi lijekovi imaju izraženije protuupalno djelovanje od NSAIL. Nuspojave su hormonalni poremećaji i oslabljen imuni sistem. |
| Methylprednisolone | 1000 mg tokom 3 dana, intravenozno kao kapaljka (kao dio pulsne terapije). |
Respiratorne infekcije obično su uzrokovane virusima. Ne postoji poseban tretman za njih. Dok se artritis razvije, simptomi respiratorne infekcije više ne postoje ili su u opadanju. Uz dugotrajan tok prehlade ili produktivan kašalj (sa sputumom), sputum se uzima za sjetvu. Ako se u njemu pronađu mogući uzročnici bolesti, propisuje se odgovarajući tretman.
Ako se kod pacijenta potvrdi klamidijska infekcija, neophodan je kurs liječenja. Upravo prisutnost patogenih bakterija u tijelu izaziva upalni proces. Postoje različite taktike za liječenje hlamidije, ali sve se, na ovaj ili onaj način, temelje na upotrebi antibiotika. Odabir lijeka i njegovu dozu vrši ljekar na osnovu dijagnostičke studije.
Main antibakterijski lijekovi koristi se u liječenju klamidije
| Farmakološka grupa | Lijek i njegovi analozi | Preporučena doza |
| makrolidi | eritromicin (ermiziran) | 0,5 g dva puta dnevno ili 0,25 g četiri puta dnevno tokom jedne sedmice. |
| azitromicin (Sumamed) | Frakcijski tretman. Prvog dana - 1 g lijeka jednom dnevno, sat vremena prije jela. Od drugog dana do kraja tretmana - 0,5 g jednom dnevno. Tok tretmana traje 5-10 dana. | |
| klaritromicin (klacid) | 0,25 g dva puta dnevno tokom 1 do 2 nedelje. | |
| roksitromicin (rulid) | 150 mg ujutro i uveče prije jela. Tok tretmana je 1-2 sedmice. | |
| midekamicin (makropjena) | 0,4 g tri puta dnevno najmanje 2 sedmice. | |
| jozamicin (vilprafen) | 0,5 g dva puta dnevno tokom 10-15 dana. | |
| Tetraciklin | Tetraciklin | 0,5 g 4 puta dnevno tokom 7-14 dana. |
| Doksiciklin | 0,1 g 2 puta dnevno tokom 7-14 dana. | |
| Fluorokinoloni | Ofloksacin | 200 mg 2 puta dnevno ili 400 mg 1 put dnevno, tok liječenja je 7-10 dana. |
Eritromicin ima sličnu efikasnost kao tetraciklini u liječenju razne forme urinarna klamidija. Uspješno čisti organizam čak i kod asimptomatske infekcije. Međutim, treba imati na umu da se u liječenju makrolida u 10-15% slučajeva ne postiže izražen klinički i mikrobiološki učinak. Mogući su i recidivi, kako rani (do 1 mjesec nakon završetka liječenja) tako i kasni. U tim slučajevima povećava se i rizik od ponovne reaktivne upale zglobova.
Osim toga, ako se nakon klamidijske infekcije otkrije reaktivni artritis, potrebno je suzdržati se od nezaštićenog spolnog odnosa. Ponovljeno izlaganje klamidiji će uzrokovati novo pogoršanje bolesti i zakomplicirati liječenje. Da biste to izbjegli, pacijentu ili pacijentu treba pronaći stalne seksualne partnere i obaviti preventivni pregled. Često će pronaći hroničnu klamidijsku infekciju u asimptomatskom obliku. Tada se propisuje paralelno liječenje seksualnih partnera. Vrijeme tretmana prikazano u tabeli je indikativno. U 30-40% slučajeva ovi tretmani ne iskorijene u potpunosti infekciju. To je zbog karakteristika strukture i životni ciklus klamidija. Jedini kriterij za oporavak je negativna konačna analiza. Ponekad to zahtijeva ponavljanje kurseva antibiotske terapije u trajanju od 2 do 3 mjeseca. Tačan termin i režim prijema utvrđuje ljekar koji prisustvuje. Ako konjuktivitis kao dio Reiterovog sindroma traje duže od 2 dana i praćen je teškim simptomima oka, potrebno je podvrgnuti posebnom liječenju ove bolesti. Podrazumijeva lokalnu primjenu protuupalnih lijekova koji će smanjiti upalni proces. Za pojašnjenje dijagnoze i kompletan tretman pacijenti s teškim simptomima oka obično se smještaju u bolnicu.
standardna šema Liječenje konjuktivitisa i uveitisa kod Reiterovog sindroma je:
- Ciklopentolat. Koristi se u obliku 1% rastvora, ukapava se u oči 1-2 kapi dva puta dnevno. Dodijelite u prvih 5 - 10 dana terapije.
- Deksametazon. Koristi se u obliku 0,1% rastvora, ukapavati 1-2 kapi 3 do 6 puta dnevno (u zavisnosti od intenziteta upale). Primjenjuje se 15 - 30 dana.
- Diklofenak. Koristi se u obliku 0,1% rastvora, 1-2 kapi dnevno tokom 2-4 nedelje.
- fenilefrin. Propisuje se samo s jakim upalnim procesom uz prijetnju komplikacija. Koristi se kao 1% rastvor od 0,2 ml u kombinaciji sa deksametazonom (0,25 ml) 1 put dnevno. Tok tretmana je 5 - 10 dana.
Fizioterapijski postupci za reaktivni artritis rijetko se propisuju. Uz izraženu leziju određenog zgloba, može se propisati njegova imobilizacija (imobilizacija) pomoću posebne udlage ili čak gipsa. Nakon završetka tretmana, zavoj se skida i fizioterapijske vežbe i masaža. To je neophodno kako bi se spriječilo okoštavanje zglobova, vratila njihova pokretljivost i vratio tonus mišića.
- Uzdržavanje od nezaštićenih seksualnih odnosa.
- Obavezna medicinska pomoć za respiratorne ili crijevne infekcije.
- Upozorenje ljekaru prije vakcinacije o epizodama reaktivnog artritisa u prošlosti.
- Usklađenost opšta pravila lična higijena (pranje ruku, kipuća voda itd.).
- Dijeta. Ova stavka nije potpuna komponenta liječenja, jer čak ni najstroža dijeta neće ublažiti simptome bez uzimanja odgovarajućih lijekova. Pogoršanje može izazvati obilje masne hrane i redovno konzumiranje alkohola.
Najčešće su sljedeće posljedice reaktivnog artritisa:
- kronizacija upalnog procesa;
- ograničenje pokretljivosti u zglobu;
- kronični bol u zglobovima;
- hronične bolesti unutrašnji organi;
- smanjenje vidne oštrine.
Uža specijalnost: mikrobiolog 2. kategorije
www.polismed.com
Genetsko testiranje na nošenje antigena kompatibilnosti tkiva HLA B27. šta to znači. Gdje uzeti HLA-B27
Konstantinov Vadim Borisovič doktor alergolog-imunolog Popov Vladimir Evgenievič doktor neurolog, pedijatrijski neurolog, lekar manualna terapija, specijalista regenerativne i restorativne terapije Andrukh Margarita Mikhailovna doktor - psihijatar, dječji psihijatar Olga Rašidov Iskanderova, medicinski psiholog Elena Petrovna Nazarenko, oftalmolog Čečulina Julija Konstantinov, viša medicinska sestra Kalysheva (Tkachenko) Elvira Ravavina Aleksandrog Leonidov, endokrinolog Lvira Ravkatov, endokrinolog traumatolog-ortoped, mikrohirurg, ručni hirurg Khanukaeva (Agaronova) Zoja Borisov, otorinolaringolog, somnolog Kyazimov Mushfig Khudashirinovich hirurg, doktor ultrazvučne dijagnostike Olga Sergeevshlenskaya, neurolog Prikhodko Vasilyy Vasilyevich, neurolog Ana Pavlov, epidoc. olog Miroshnik Elena Evgenev, neurolog, neurofiziolog Artyom Sergeevich Kostyuzhev, psihijatar, psihoterapeut Berezhnaya Tatyana Borisovnavrach neurolog, alergolog-imunolog Starkova Anna Sergeevnavr reumatolog, specijalista za ultrazvuk zglobova Strokovskaya Irina Afanasievnavrachist, gerontolog, specijalista za preventivnu i integrativnu medicinu, antiputaciona medicina K, kova, dermatovenerolog , kozmetolog Anton Vladimirovič Sadčenko, urolog, androlog, dr.
Opća analiza Možete li donirati krv tokom menstruacije?