Diferenciāldiagnoze locītavu sindroma gadījumā. Locītavu sindroms: simptomi un ārstēšana.
27. lapa no 72
VI NODAĻA
LOCĪTAVU SINDROMS
- Artralģijas raksturojums.
- Artralģijas diagnostiskā vērtība dažādu slimību gadījumos.
- Diferenciāldiagnostikas pazīmes slimībām, ko pavada artralģija.
Termins "artralģija" cēlies no diviem grieķu vārdiem: arthros — locītava un algos — sāpes, t.i. locītavu sāpes. Mēs bieži runājam par locītavu sāpēm. Artralģijas cēloņi var būt locītavas iekaisums, distrofiskas izmaiņas tajā, infekcijas vai infekciozi alerģiskas slimības, audzēja process jebkurā orgānā vai sistēmā, ko pavada locītavu sindroms, hemoblastoze, traumas, dažas somatiskas un ādas slimības. Tas ir tālu no pilnīga saraksta. iespējamie cēloņi artralģija, jo gandrīz visas reimatiskās slimības, kuru mūsdienu klasifikācijā ir aptuveni 100 veidu, pavada artralģija.
Artralģijas pēc savas būtības, rašanās laika, ilguma atšķiras ievērojamā daudzveidībā, kas ir saistīts ar stimula stiprumu, paša receptoru aparāta stāvokli un pacienta individuālo jutīgumu. Nosakot artralģijas cēloni, jāņem vērā šāds ļoti svarīgs apstāklis. Subjektīvi bērni pirmajos dzīves gados bieži sūdzas par vispārējām sāpēm ekstremitātēs vai norāda uz vietu, kas atrodas tālu no iekaisuma fokusa, uz kuru sāpes izstaro. No vienas puses, tas ir saistīts ar augošā organisma tendenci uz vispārinātām, ģeneralizētām reakcijām, no otras puses, bērna nespēju noteikt sāpju raksturu un lokalizāciju. Tā rezultātā bieži tiek pieļautas diagnostikas kļūdas.
GALVENĀS ARTRALĢIJAS IESPĒJAS BĒRNIEM
Īslaicīgas, "lidojošas", sāpes locītavās rodas galvenokārt naktīs, biežāk apakšējo ekstremitāšu locītavās – ceļgalā un potītē. To rašanās ir saistīta ar palielinātu bērna augšanu tā sauktajos stiepšanās periodos, ar intensīvām fiziskām aktivitātēm un sportu. Klīniski un radiogrāfiski locītavas parasti netiek mainītas, un laika gaitā sāpes pazūd bez jebkādas iejaukšanās. Izņēmums ir Osgood-Schlatter slimība, kurai raksturīgs stilba kaula apofīzes bojājums tās bumbuļu zonā. Šo slimību biežāk novēro zēniem vecumā no 13 līdz 17 gadiem. Iekaisuma nav. Bērni jūt sāpes ceļa locītava un stilba kaula bumbuļu zonā kustību, lēkāšanas un pastaigas laikā. Pietūkums dažkārt rodas tajā pašā vietā. Radioloģiski tiek atzīmēts mīksto audu sabiezējums virs stilba kaula apofīzes. Slimība izzūd 1-2 gadu laikā bez īpašas terapijas. Ar smagām sāpēm var ieteikt atpūtu, pretsāpju līdzekļus.
Galvenais artralģijas cēlonis bērniem ir artrīts – dažāda veida iekaisuma procesi gan tieši locītavās, gan ar tiem nesaistīti. Tas zināmā mērā ir saistīts ar faktu, ka locītavas sinoviālā membrāna ir viens no imunoloģisko reakciju tramplīniem. Tas ir bagāts ar limfoīdām šūnām un reaģē uz antigēniem stimuliem, piemēram, limfmezgliem. Bioloģiski atbrīvotais aktīvās vielas, kairina jutīgos nervu galus, var izraisīt sāpes locītavā. Attīstoties artrītam, sāpju palielināšanās ir saistīta ar mehāniskiem faktoriem - audu spiediena palielināšanos, izsvīduma parādīšanos locītavā, osmotiskā spiediena svārstībām utt. Artralģija, kas rodas no iekaisuma process locītavā sāpes visbiežāk rodas nakts otrajā pusē vai no rīta, t.i. pēc ilgas atpūtas. Tās ir tā sauktās rīta jeb “sākuma” sāpes, kas saistītas ar mīksto audu – locītavas šķiedru un sinoviālo membrānu – bojājumiem.
Šajā gadījumā artralģijas samazinās pēc kustībām un vakarā.
Ar reimatismu - reimatisko drudzi, intensīvas sāpes locītavās var parādīties pēc 2-3 nedēļām. pēc sāpēm kaklā vienlaikus ar subfebrīla temperatūru, visbiežāk bez klīniskām artrīta pazīmēm.
Tajā pašā laikā vai pēc 1-2 nedēļām. izmaiņas sirdī (reimatiskā sirds slimība) vai, retāk, nervu sistēma(horeja). Dažos gadījumos artralģija izzūd bez sekām pēc 7-10 dienām, citos attīstās īsts reimatoīdais artrīts. Sāpes pastiprinās, biežāk tiek skartas apakšējo ekstremitāšu lielās locītavas, un nav nepieciešama bojājuma simetrija. Šķiet, ka iekaisums pārvietojas no vienas locītavas uz otru. Vispirms tiek skartas ceļa un potītes locītavas, pēc tam plaukstas un elkoņa locītavas.
Dažreiz sāpes locītavās ar reimatismu pavada drudzis līdz 38-39 ° C. Bieži novērota poliartralģija bez redzamām izmaiņām locītavās. Locītavu reimatiskā procesa īpatnība ir tā akūtā daba, nepārvēršoties hroniskā gaitā. Tajā pašā laikā locītavas nav deformētas, un tajās tiek pilnībā saglabāta kustību amplitūda. Priekš diferenciāldiagnoze reimatiska poliartralģija, ir nepieciešams izmantot imunoloģiskos testus un instrumentālās metodes sirds un asinsvadu un nervu sistēmu pētīšanai.
Bieži saasinājumus pavada pastāvīgas artralģijas hronisks tonsilīts vai akūtu tonsilītu, var novērot ar infekcijas slimības(infekcijas ieejas vārti visbiežāk ir nazofarneks, uroģenitālie orgāni un zarnas), uz zarnu infekciju fona (jersīnija, salmonella, šigeloze utt.). Ar pēdējo sinoviālās membrānas iekaisums ir reaktīvs un var attīstīties pēc 1-1,5 nedēļām. no infekcijas sākuma. infekcijas izraisītājs V sinoviālais šķidrums parasti nav atrasts. Šāda veida locītavu izpausmes sauc par reaktīvo artrītu.
Hlamīdiju infekcija izraisa tā saukto uretro-okulosinovisko sindromu. Šajā gadījumā slimība bieži sākas ar asimptomātisku uretrītu, un tad pievienojas artralģija, artrīts un konjunktivīts. Šo simptomu kompleksu sauc par Reitera slimību. Locītavu bojājumi (ceļa, potītes, pēdas locītavas), kā likums, ir asimetriski. Raksturīga pastāvīga artralģija, artrīta attīstība. Visbiežāk tiek skarta lielā pirksta locītava. Ir zili purpursarkana pirksta ādas krāsa un tās "desai līdzīga" deformācija. Process stiepjas līdz sacroiliac locītavai (parasti vienā pusē). Diagnostiski, papildus triādei klīniskie simptomi, svarīgi ir atklāt hlamīdijas skrāpējumos no urīnizvadkanāla un no konjunktīvas, pozitīvas seroloģiskās reakcijas esamību, kā arī rentgena pazīmi - vienpusēju sakroilītu. Reitera slimība 65% gadījumu rodas bērniem ar B27 histocompatibility antigēnu.
Visbiežāk artralģija ar sekojošu artrītu rodas bērniem ar juvenīlo reimatoīdo artrītu (JRA). Šī ir sarežģīta neskaidras etioloģijas slimība ar autoimūnu patoģenēzi, kurai ir divas galvenās formas - locītavu un sistēmiska vai locītavu-viscerāla (biežāk tiek novērota locītavu forma). Slimība ir hroniska un progresējoša. 40-50% gadījumu pacienti kļūst invalīdi. Sāpes var rasties vienā, divās vai vairākās locītavās vienlaikus. Pastāvīgas sāpes vienā locītavā, visbiežāk labajā vai kreisajā potītē, var būt kopā ar acu bojājumiem – vienpusēju vai abpusēju reimatoīdo uveītu, bieži vien pilnīgs redzes zudums. Ar pastāvīgu monoartrītu, īpaši maziem bērniem, ir nepieciešams konsultēties ar oftalmologu. Iesaistoties iekaisuma procesā 2-3 (oligoartrīts) un vairāk (sākotnēji lielas) locītavas, raksturīga ir bojājuma simetrija. Artralģijas periods bez redzamām izmaiņām locītavā visbiežāk ir īslaicīgs (1-2 nedēļas). Pēc tam rodas tipiskas iekaisuma izmaiņas, pārkāpjot locītavas konfigurāciju un kustību apjoma ierobežojumus tajā muskuļu kontraktūru dēļ. Dažreiz ar alergoseptisko JRA variantu artralģijas ir īpaši intensīvas. No rīta tos parasti pavada temperatūras paaugstināšanās līdz 39-40 ° C un alerģisku izsitumu parādīšanās uz ekstremitāšu ekstensora virsmām.
Šai simptomu triādei šajā gadījumā ir liela diagnostiskā vērtība.
Kopumā diagnoze ir sarežģīta, un tiek izmantoti Amerikas un Austrumeiropas reimatisko asociācijas diagnostikas kritēriji. Agrīna slimības atklāšana un bērna novērošana reimatologam ir svarīga, jo JRA nepieciešama diezgan nopietna un ilgstoša terapija, ieskaitot nesteroīdos pretiekaisuma (“bāzes”) medikamentus, dažreiz arī kortikosteroīdus. Ārstēšana tiek veikta klīniskās laboratorijas un instrumentālo pētījumu kontrolē.
Ankilozējošais spondilīts jeb Behtereva slimība visbiežāk tiek novērota vīriešiem un zēniem. Sāpes rodas dažādās mugurkaula daļās (centrālā forma), lielajās "sakņu" (plecu, gūžas) locītavās (rizomieliskā forma) vienlaikus ar sāpēm mugurkaulā vai pirms tām, perifērajās locītavās (perifērā forma) vai mazajās locītavās ne tikai no mugurkaula, bet un otas (skandināvu forma). Slimība attīstās lēni, 15-20 gadu laikā, tāpēc bērniem to diagnosticē daudz retāk nekā pieaugušajiem. Slimības etioloģija nav zināma. Tiek atzīmēta iedzimta predispozīcija, kā arī saistība ar B27 histocompatibility antigēnu (HLA-B27). Agrīna zīme var būt sāpes papēžos - Ahileja cīpslas piestiprināšanas vietās pie kaļķakmens, kā arī citu cīpslu piestiprināšanas vietās pie kaula (entezopātija). Patoloģiskais process attiecas galvenokārt uz sacroiliac locītavu un mugurkaulu. Notiek progresējoša skrimšļa iznīcināšana ar ileosakrālās locītavas ankilozēšanu. Ankiloze ir galvenā slimības klīniskā pazīme. mazās locītavas. Pakāpeniski notiek starpskriemeļu disku un locītavu kapsulas deģenerācija ar hondroīdu metaplāziju un sekojošu šķiedru gredzena un kapsulas pārkaulošanos, skrimšļa lodēšanu - sinhondrozi. Rezultātā visi locītavu audi pārkaulojas un mugurkauls kļūst pilnīgi nekustīgs. Divpusējā sakroilīta rentgena noteikšana ir svarīga agrīnā diagnostikā. Pēc tam ar starpskriemeļu saišu pārkaulošanos mugurkauls rentgenogrammā atgādina “bambusa nūju”. Ja ir aizdomas par ankilozējošo spondilītu, pacients jānosūta uz konsultāciju pie reimatologa un oftalmologa, jo var attīstīties uveīts. Behtereva slimības gadījumā tiek izmantoti nespecifiski pretiekaisuma līdzekļi (NPL) un funkcionālās rehabilitācijas metodes. Ārstēšana ir neefektīva.
Difūzās saistaudu slimības bērniem (DBST). Pēc dažādu autoru domām, artralģija SLE sākumā, kas ir ievērojams DBST pārstāvis, rodas 80-100% gadījumu. SLE locītavu sindromam var būt vairāki varianti. Sākotnējo slimības periodu raksturo gaistoša poliartralģija un asimetrisks locītavu bojājums. Slimības augstumā locītavu bojājumu simetrija ir raksturīgāka ar vidēji smaga artrīta pazīmēm, periartikulāro audu pietūkumu un rīta stīvumu. Diferenciāldiagnozē svarīgi ir kritēriji agrīna diagnostika SLE.
Artralģijas bieži vien ir viena no sākotnējie simptomi sistēmiskā sklerodermija. Tie bieži pārvēršas par subakūtu vai hronisku artrītu, kas klīniski līdzinās reimatoīdajam artrītam. Locītavas tiek ietekmētas simetriski. Raksturīga ir iesaistīšanās plaukstas un plaukstas mazo locītavu procesā ar minimālām eksudatīvām izpausmēm, bet izteiktu mīksto audu sablīvēšanos, fleksijas kontraktūru attīstību, subluksācijām. Locītavu bojājumu diferenciāldiagnozei sklerodermijas gadījumā, pašā ādā un zemādas audos (pigmentācijas traucējumi, sacietējums, atrofija, raksturīgs spīdums) un radioloģiskām pazīmēm, piemēram, osteolīzei vai pirkstu gala falangu un dažreiz arī mīksto audu rezorbcijai. kalcifikācija (Tībjeres-Veisenbaha sindroms) ir ļoti svarīga.
Smagas artralģijas cēlonis var būt locītavu tuberkulozes bojājumi. Tuberkulozes fokuss parasti atrodas dziļi kaula porainajā daļā un epifīzes vai metafīzes reģionā. Visbiežāk tiek skartas mugurkaula un lielās locītavas – gūžas, ceļa. Sākotnējais procesa periods kaulā var attīstīties bez klīniskās izpausmes. Pacients sūdzas par vājumu, nogurumu, ir iespējami gaitas traucējumi. Ar procesa pāreju uz kaulu locītavu virsmām un sinoviālās membrānas un periartikulāro audu bojājumiem locītavā rodas asas sāpes, ko papildina sāpju kontraktūra; palielinās iekaisuma pazīmes. Tuberkulozo locītavu bojājumu rentgena attēls: smaga osteoporoze ar cauruļveida kaulu garozas slāņa retināšanu, iznīcināšanas perēkļu veidošanos, dobumiem, kas satur sekvestrus, un integumentāro locītavu skrimšļa kušanu. Diagnozei svarīga ir anamnēze, pozitīvi tuberkulīna testi, stāvoklis. iekšējie orgāni, īpaši krūškurvja limfātisko aparātu un vēdera dobums, Rentgena un tomogrāfijas dati, punkcijas biopsija. Nepieciešami arī mikrobioloģiskie pētījumi (floras stādīšana uz barotnēm, laboratorijas dzīvnieku inficēšana), taču, veicot pēdējo, jāpatur prātā, ka ilgstoša antibiotiku lietošana krasi samazina to rezultātu vērtību (līdz 15%). Labs rezultāts(100% gadījumu) tuberkulozes artrīta diagnostikā var iegūt tikai tad, ja biopsijas materiāls ir veiksmīgi ņemts no kaula fokusa.
Sāpes locītavas zonā bieži ir saistītas ar audzēju attīstību, jo īpaši ar sinoviju - audzēju, kas rodas no locītavas sinoviālās membrānas; hondroblastoma (Kodmaki audzējs), visbiežāk lokalizēta augšdelma kaula un stilba kaula proksimālajā epifīzē; osteoblastoklastoma jeb "mieloīdais audzējs", kas sastāv no milzīgām osteoblastu un osteoklastu šūnām. Audzēji ir labdabīgi vai ļaundabīgi. Audzēju diagnostikā īpaša nozīme ir radiācijas, radioloģiskiem un histoloģiskiem datiem.
Artralģija un artrīts var būt viena no audzēja procesa izpausmēm, kas lokalizējas ne tikai muskuļu un skeleta sistēmas ietvaros, bet arī ārpus tās, paraneoplastiska sindroma veidā. Šajā gadījumā ir pastāvīga artralģija, ko pavada pastāvīgs drudzis, mikroadenopātija, progresējoša distrofija un anēmija. No ļaundabīgi audzēji ko pavada locītavu sindroms, bērniem biežāk ir neiroblastoma ar izmaiņām mugurkaula krūšu un jostas daļā, garajos kaulos.
Dažās hematoloģiskajās slimībās tiek novērota smaga artralģija un artrīts. Tātad ar leikēmiju viens no paraneoplastiskajiem sindromiem ir locītavu, ko sākotnēji raksturo gaistoša artralģija ar asimetriskiem locītavu bojājumiem, bet pēc tam izteiktāks artrīts ar asām pastāvīgām sāpēm locītavās, eksudatīvu komponentu un sāpju kontraktūrām. Ar leikēmiju artralģiju bieži pavada osalģija. Šādos gadījumos galvenā diagnostiskā vērtība ir trefīna biopsijas materiāla izpēte, kaulu rentgenogrāfija, kas atklāj lielus iznīcināšanas perēkļus kaula metafīzes reģionos un iznīcināšanas vietas kompaktajā kaula vielā uzuru (kaula) formā. kode apēda"). Raksturīga ir mugurkaula ķermeņu saplacināšana - leikēmiskā brevispondiloze.
Locītavu bojājumi, kas izpaužas kā artralģija vai artrīts, var būt viena no hemorāģiskā vaskulīta (Šonleina-Henoha slimības) pazīmēm. Etioloģiski hemorāģisks vaskulīts tiek attiecināta uz infekciozi alerģiska rakstura slimībām, taču tās rašanās cēloņi ir pilnīgi neskaidri. Galvenais slimības simptoms ir polimorfi, pārsvarā hemorāģiski izsitumi, kas lokalizēti apakšējās ekstremitātēs, lielajās locītavās, sēžamvietā. 42-72% pacientu novēro arī locītavu sindromu, parasti artralģijas veidā, biežāk simetriskas, lielajās locītavās - ceļa, potītes. Dažreiz artrīts attīstās ar eksudatīvu komponentu periartikulārajos audos vai ar angioneirotisko tūsku locītavu rajonā (Kvinkes tūska). Locītavu sindroms, kā likums, ir nestabils un pāriet bez sekām dažu dienu laikā. Diagnoze tiek veikta, pamatojoties uz tipisku eksantēmu un tās kombināciju ar vēdera un nieru sindromiem.
Traumatisks locītavas bojājums. Traumas, īpaši ceļa locītavas, visbiežāk novēro bērniem. pusaudža gados sporta, āra spēļu laikā. Ar nelielām traumām ir iespējamas tikai sāpes, dažreiz ar ārējām izpausmēm nobrāzumu vai sasitumu veidā. Ar smagāku traumu attīstās posttraumatiskais sinovīts, locītavas dobumā uzkrājas izsvīdums, būtiski mainās locītavas kontūras, tiek traucēta tās darbība, kustību laikā rodas sāpes. Šādos gadījumos nepieciešama traumatologa palīdzība.
Slimību, ko pavada artralģija un artrīts, diferenciāldiagnostikas pazīmes ir norādītas tabulā. 7.
7. tabula Dažas diferenciāldiagnostikas pazīmes slimībām, ko pavada artrīts un artralģija
Slimība |
Diagnostikas funkcijas |
Reimatisms |
Poliartrīts mazo un lielas locītavas, artralģija un artrīts (negaistoša rakstura, ar pilnīgu procesa atgriezeniskumu), saistība ar infekciju |
Ilgums vairāk nekā 3 nedēļas, locītavu bojājuma simetrija, bojājumi dzemdes kakla mugurkauls, rīta stīvums, reimatoīdā acu slimība, epifīzes osteoporoze, locītavu telpas sašaurināšanās (rentgens) |
|
Juvenīlais ankilozējošais spondilīts |
Kāju locītavu monooligoartrīts, entezopātijas (sāpes cīpslu piestiprināšanas zonā), agrīns divpusējs sakroilīts, ankilozējošais tarsīts (pēdu locītavu un cīpslu-saišu aparāta bojājumi), HLA-B27 klātbūtne |
Reitera slimība |
Saistība ar uroģenitālo infekciju (bieži ar hlamīdijām), asimetrisks "kāpņu" tipa oligoartrīts, periostīts kaļķakmens rajonā, vienpusējs sakroilīts, konjunktivīts, uretrīts, HLA-B27 klātbūtne |
paraneoplastisks |
Asimetrisks monooligoartrīts, deformāciju un patoloģisku izmaiņu trūkums locītavās rentgenogrammā, rezistence pret pretiekaisuma terapiju, augsts drudzis, straujš ESR pieaugums |
Slimība |
Diagnostikas funkcijas |
Nespecifisks čūlainais kolīts |
Asimetrisks monooligoartrīts, locītavu bojājuma nepastāvīgs raksturs, mezglainā eritēma, locītavu izmaiņu nav rentgenogrammā, paralēla artrīta un kolīta gaita, HLA-B27 klātbūtne |
reaktīvs artrīts (saistīts ar zarnu infekcija) |
Asimetriskas artralģijas vai artrīts, kas rodas caurejas laikā vai pēc tās; pilnīga procesa regresija, bieža konjunktivīta saasināšanās, mezglainā eritēma, HLA-B27 klātbūtne |
tuberkulozais artrīts |
Limfadenopātija, pozitīvi tuberkulīna testi, skartās ekstremitātes nogurums ejot, gaitas traucējumi, rentgena starojums - nelielu epifīzes vai metafīzes kaulu struktūras retināšanas perēkļu klātbūtne |
Leikēmiskais artrīts |
Pastāvīga artralģija bez locītavu izsvīduma, osalģija, sāpju lēkmes naktī, augsts nepārejošs drudzis, izteikta paplašināšanās limfmezgli, specifiskie rādītāji kaulu smadzeņu biopsijas izpētē; Rentgens - iznīcināšana kompaktajā kaula vielā uzuru veidā ("kodes ēd") |
LOCĪTAVU SINDROMS
Ieguvums
Medicīnas fakultātes studentiem
un klīniskie rezidenti
GrGMU, Grodņa
Autori: Asoc. kafejnīca slimnīcas terapija, Ph.D. medus. Zinātnes I.R. Ruff; Asoc. kafejnīca slimnīcas terapija, Ph.D. medus. Zinātnes E.V. Mirončiks; palīgs kafejnīca slimnīcas terapija, Ph.D. medus. Zinātnes E.S. Peles; palīgs kafejnīca slimnīcas terapija D.V. Pitsko.
Recenzents: galva. kafejnīca Terapijas fakultātes izglītības iestāde "Grodņas Valsts medicīnas universitāte", Ph.D. medus. Zinātnes V.I. Šiško.
Locītavu sindroms iekšējo slimību klīnikā: rokasgrāmata medicīnas fakultātes studentiem un klīniskajiem rezidentiem / I.R. Eršs, E.V. Mirončiks, E.S. Pelesa, D.V. Pitsko. - Grodņa: GrGMU, 2011 - 191s.
Rokasgrāmatā sniegti aktuālie dati par locītavu sindroma etiopatoģenēzi, klīniku, diagnostiku un ārstēšanu visbiežāk sastopamajās muskuļu un skeleta sistēmas slimībās: reimatoīdais artrīts, osteoartrīts, Reitera slimība un sindroms, podagra, sistēmiskā sklerodermija (sistēmiskā skleroze), sistēmiskā sarkanā vilkēde, dermatomiozīts un akūts reimatiskais drudzis.
Šī rokasgrāmata ir paredzēta medicīnas fakultātes studentiem un klīniskajiem rezidentiem, kā arī var būt noderīga kā uzziņas līdzeklis ģimenes ārsta (reimatologa) praktiskajā darbā.
1. IEVADS………………………………………………………………….6
2. LOCĪTAVU SINDROMS (asociētais profesors I.R. Eršs)………………………….7
3. REIMATOĪDAIS POLIARTRĪTS
(asociētais profesors E.V. Mirončiks, asociētais profesors I.R. Ersh 13
4. OSTEOARTROZE (asociētais profesors I.R. Eršs)……………………………………..70
5. PODARA (palīdz D.V. Pitsko)………………………………………..101
6. SLIMĪBA UN RĪTERA SINDROMS (asociētais profesors I.R. Eršs)……………150
7. ARTIKULĀRĀ SINDROMA ĪPAŠĪBAS…
DIFFŪZĀS SAISTĪGO AUDU SLIMĪBAS…
(palīdz E.S. Peles)………….164
8. LITERATŪRA…………………………………………………………… 170
9. JAUTĀJUMI PAŠIZGLĪTĪBAI……………………………171
10. JAUTĀJUMI DATORA TESTĒŠANAI…….173
Saīsinājumu saraksts
ARA – Amerikas Reimatologu asociācija
ANF - antinukleārais faktors
AKE - angiotenzīnu konvertējošais enzīms
BAB - beta blokatori
CCB - kalcija kanālu blokatori
BR - Reitera slimība
ARB - angiotenzīna receptoru blokatori
GAG - glikozaminoglikāns
GCS - glikokortikosteroīdi
DRF - reimatoīdā faktora diagnostika
DBST - difūzās saistaudu slimības
DM - dermatomiozīts
GIT - kuņģa-zarnu trakts
IHD - išēmiska sirds slimība
IR - imūnkompleksi
IL - interleikīns
LT - lateksa tests
UA - urīnskābe
MT - metotreksāts
MUN - nātrija monourāts
NPL - nesteroīdie pretiekaisuma līdzekļi
OA – osteoartrīts
OMB - akūta urīnskābes blokāde
PAP - pirofosfāta artropātija
PG - prostaglandīni
PM - polimiozīts
CVD – no plūsmas atkarīga vazodilatācija
PFS - metatarsofalangeālā locītava
RA – reimatoīdais artrīts
RES - retikuloendoteliālā sistēma
RF - reimatoīdais faktors
ESR - eritrocītu sedimentācijas ātrums
CRP - C-reaktīvais proteīns
SSD — sistēmiskā sklerodermija(sistēmiskā skleroze)
TNF - audzēja nekrozes faktors
CRF - hroniska nieru mazspēja
CHF - hroniska sirds mazspēja
CEC – cirkulējošie imūnkompleki
COX - ciklooksigenāze
IgA, IgM, IgG - imūnglobulīni
IEVADS
Locītavu sindroms plašā nozīmē ir galvenā slimību izpausme muskuļu un skeleta sistēma un saistaudi. Locītavu, balsta un kustību aparāta struktūru bojājumu pazīmes var novērot zināmas un nezināmas etioloģijas artrīta, osteoartrīta, vielmaiņas un endokrīno traucējumu, infekcijas slimību, zāļu komplikāciju, audzēju (paraneoplastiskā sindroma) un citu slimību gadījumos. Locītavu sindroma izplatības iemesls mezenhimālas izcelsmes: muskuļu un skeleta sistēmas audu metabolisms balstās uz tiem pašiem principiem kā saistaudu metabolisms. Neatkarīgi no locītavu sindroma cēloņa, tā raksturīgās īpašības ir iekaisums un deģenerācija.
Šobrīd ir nepieciešama padziļināta apmācība 5-6 kursos medicīnas universitātes muskuļu un skeleta sistēmas slimības un viss to klīnisko izpausmju spektrs, klīniskā un laboratoriskā, radioloģiskā, imunoloģiskā diagnostika. Ņemot vērā saslimstības pieauguma tendenci, slimības gaitas rakstura izmaiņas, simptomu izplūšanu, nepārtrauktu jaunu medikamentu un protokolu ieviešanu locītavu sindroma ārstēšanai, tas kļūst par neatliekamu sistēmas uzdevumu. augstākā medicīniskā izglītība.
Pētot locītavu patoloģiju, metodiski lietderīgi izdalīt 6 galvenās sadaļas:
locītavu sindroms;
Reimatoīdais artrīts;
Osteoartrīts;
Reitera slimība un sindroms;
Podagra;
Locītavu sindroma iezīmes difūzās saistaudu slimībās.
LOCĪTAVU SINDROMS
Locītavu sindroms- tas ir simptomu komplekss, kas ir vairāku (vai lielāko daļu) šādu subjektīvo un objektīvo pazīmju kombinācija:
Sāpes locītavā (locītavās), mugurkaulā;
Sāpīgums locītavā (locītavās), mugurkaulā;
Stīvums locītavā (locītavās), mugurkaulā - nesāpīgas grūtības kustoties no rīta vai pēc atpūtas perioda;
locītavu pozīcija;
Locītavas(-u) deformācija pietūkuma (periartrīta vai artrīta) un/vai deformācijas dēļ;
Temperatūras maiņa locītavas zonā;
Ekstremitātes vai tās daļu garuma izmaiņas;
Rachiocampsis;
Ādas krāsas maiņa locītavu zonā;
Crepitus locītavu zonā;
Savienojuma "sastrēgšanas" sindroms, pamatojoties uz "locītavu peli";
Periartikulāra amiotrofija;
Mezgli locītavas zonā;
Locītavu disfunkcija.
Diagnostikas meklēšanas posmi:
1. posms - periartikulāro mīksto audu (tendovaginīts, periartrīts, epikondilīts, tenosinavīts utt.) vai kaulu patoloģijas izslēgšana. Periartikulāro mīksto audu un kaulu patoloģijai raksturīgās klīniskās izpausmes ir: lokālas sāpes, spontānas sāpes nav raksturīgas, pasīvās kustības tiek saglabātas pilnībā, kaulu sāpes (osteomielīts, Brodija abscess, mieloma, osteoporoze u.c.).
2. posms - muskuļu un skeleta sistēmas bojājuma rakstura noskaidrošana:
a) patstāvīga slimība (artrīts, artroze, osteohondropātija, reti locītavu bojājumi);
b) sekundārais locītavu sindroms.
Locītavu sindroma diagnostikā svarīga loma ir detalizētai kolekcijai vēsture, tostarp:
Vecums, dzimums, profesija;
Tipiskas atveres:
a) akūts monoartrīts (sepse, mikrokristālisks artrīts);
b) migrējošais artrīts (akūts reimatiskais drudzis, gonokoku artrīts);
c) intermitējošais artrīts (podagra, spondilīts, psoriātiskais artrīts, artrīts, kas saistīts ar zarnu infekciju);
d) izplatošs artrīts (reimatoīdais artrīts utt.).
Analīze sāpju sindroms:
Un kur? (lokalizācija, apstarošana, virspusēja vai dziļa, lokāla vai plaši izplatīta);
b) kad? (sāpju ilgums, to ritms dienas laikā, gaismas intervālu klātbūtne, sāpju noturība);
c) kāpēc? (savienojums ar kustībām, slodzi, laikapstākļiem, kāpšanu pa kāpnēm, bez redzami iemesli);
d) kā? (sāpes ir spēcīgas, vājas, pieaugošas, atkārtotas).
Citu orgānu un sistēmu pagātnes vai pašreizējās slimības (konjunktivīts, uveīts, iridociklīts, uretrīts, prostatīts, cistīts, sāpes vēderā, caureja, izsitumi uz ādas, psoriātiskās plāksnes, keratodermija utt.).
Ģimenes anamnēze (Heberdena mezgli, podagra, spondilīts, SLE, hemohromatoze).
Pēc detalizētas slimības vēstures ir nepieciešams veikt locītavu izmeklēšanu un fizisko izmeklēšanu (ādas krāsa pār skartajām locītavām, temperatūra locītavās, sāpju klātbūtne, pietūkums, locītavu kustīguma un deformācijas noteikšana) .
Otrā diagnostikas posma beigās tiek veikts iekšējo orgānu funkcionālā stāvokļa novērtējums. Konstatējot iekšējo orgānu patoloģiju, tiek noskaidrota tās saistība ar locītavu patoloģiju. Turklāt tiek veikti vienkāršākie laboratorijas un instrumentālie pētījumi: vispārēja asins analīze, vispārēja urīna analīze, akūtās fāzes indikatoru noteikšana, olbaltumvielu asins frakcijas; skarto un simetrisko locītavu elektrokardiogrammas ierakstīšana un radiogrāfija.
3. posms - slimības diagnozes noteikšana. Pēdējā diagnostikas posmā nosaka:
Reimatoīdais faktors;
Līmenis urīnskābe;
LE, šūnas;
Antivielas pret DNS;
HLA antigēns 27;
Papildinājuma līmenis;
Diagnostiskā locītavas punkcija sinovīta klātbūtnē;
Sinoviālā šķidruma izmeklēšana (viskozitāte, caurspīdīgums, krāsa, mucīna recekļa raksturs, šūnu sastāvs, reimatoīdais faktors, komplementa līmenis, ragocīti);
Artroskopija ar sinoviālās membrānas un skrimšļa biopsiju (lai izslēgtu tuberkulozi, audzējus).
Artrītam sinoviālā šķidruma izpētē raksturīgās pazīmes ir: sinoviālajam šķidrumam ir zems blīvums, irdens mucīna receklis; leikocītu skaits ir lielāks par 5x10 9 / l; neitrofilu skaits ir vairāk nekā 50%. Īpašas grūtības rodas monoartrīta diagnostikā, ko visbiežāk konstatē:
Reimatoīdais artrīts (30%);
Osteoartrīts ar reaktīvo sinovītu (10-15%);
psoriātiskais artrīts;
ankilozējošais spondilīts;
Infekciozais arterīts (tuberkulozs, gonorejas, sifilīts, strutains, bruceloze);
Reaktīvs artrīts (hlamīdijas, jersinija, salmonellas, šigeloze);
Intermitējoša hidratroze;
Traumatisks sinovīts.
Ar monoartrītu sāpes, pietūkums, locītavu darbības traucējumi, kā likums, ir nespecifiski. Izšķirošā nozīme monoartrīta diagnostikā tiek piešķirta pacienta dinamiskai uzraudzībai.
Artrīta atpazīšanas pamatā ir ideja par subhondrālā kaula, locītavu skrimšļa un sinoviālās membrānas bojājumiem. Iekaisums visspilgtāk izpaužas visvairāk vaskularizētajā daļā - sinoviālajā membrānā; process no sinoviālās membrānas pāriet uz skrimšļiem. Periartikulāro audu tūska, eksudāts locītavas dobumā var pilnībā uzsūkties bez sekām. Artrīts ar šādām iekaisuma pazīmēm beidzas pilnīga atveseļošanās visas struktūras. Reimatiskas izcelsmes artrīts var kalpot kā šāda veida artrīta piemērs. Erozīvā artrīta grupā ietilpst artrīts, raksturīga iezīme kas ir skrimšļa iznīcināšana (izmaiņas); rodas rētas, locītavu maisiņš zaudē savu elastību, skrimšļus nomaina saistaudi, attīstoties šķiedru un pēc tam kaulu ankilozei. Šāda artrīta piemērs ir reimatoīdais artrīts. Vispieejamākā un svarīgākā iekaisuma izcelsmes locītavu bojājuma pazīme ir sinovīts. Lai diagnosticētu sinovītu, nepieciešams noteikt pietūkumu, paaugstinātu jutību vai jutīgumu pret palpāciju, kā arī locītavu kustīguma ierobežojumus. Locītavas pietūkumu (locītavas ierastās formas izmaiņas, kas labi definētas izmeklēšanā) var izraisīt sinoviālās membrānas sabiezējums, izsvīdums locītavas dobumā un periartikulāro audu pietūkums. Svarīgas locītavu bojājuma klīniskās pazīmes ir krāsas un temperatūras izmaiņas skartajā locītavā, krepīts (klikšķis vai kraukšķēšana kustību laikā locītavu un ārpuslocītavu virsmu izmaiņu dēļ). Identifikācija kaulu sabiezējumu, izmežģījumu, subluksāciju, ankilozes izmeklēšanas laikā tiek apzīmēta ar terminu "deformācija", kas ir jāprecizē rentgena izmeklēšanas laikā. Mobilitātes ierobežojumus var noteikt, mainot katrai locītavai raksturīgo kustību amplitūdu.
Ar deģeneratīvām izmaiņām process sākas ar skrimšļiem. Kā fizioloģisks process ar vecumu samazinās skrimšļa turgors un tā elastība. Deģenerācijas procesa patoloģiskajā gaitā notiek progresējoša skrimšļa aizstāšana ar saistaudiem, tiek traucēta locītavu virsma, mainās slodze uz to, palielinās osifikācija ārpus locītavu virsmas, kas izraisa osteofītu parādīšanos. Sinoviālā membrāna, locītavu maisiņš jau otro reizi tiek iesaistīti patoloģiskajā procesā reaktīvā sinovīta formā.
Gandrīz visas slimības formas ar locītavu sindromu (izņemot audzējus) tiek samazinātas līdz šiem pamata patoloģiskajiem procesiem. Grūtības noteikt noteiktas nosoloģiskās formas diagnozi var būt saistītas ar biežu iekaisuma un deģeneratīvu procesu kombināciju. Iekaisuma pakāpi var novērtēt, kā minēts iepriekš, pēc datiem klīniskā analīze asins un nespecifiski testi, kas nepareizi apzīmēti ar terminu "reimatiskie testi" (paaugstināts fibrinogēna, seromukoīda, C-reaktīvā proteīna līmenis, disproteinēmija).
Galvenās atšķirības starp deģeneratīviem locītavu bojājumiem un iekaisuma izmaiņām, kas novērotas sinovīta gadījumā, ir norādītas tabulā Nr. 1:
1. tabula
Deģeneratīvas locītavu slimības atšķiršana no iekaisuma sinovīta
| Subjektīvi simptomi | 1. Simptomi slodzes laikā. 2. NPL ir neefektīvi 3. Pastāvīgi progresējoša stāvokļa pasliktināšanās 4. Nav iekaisuma pazīmju 5. Nav sistēmisku izpausmju 6. Nav rīta stīvuma | 1. Simptomi ir arī miera stāvoklī. 2. NPL ir efektīvi 3. Aktuāli uzbrukumu veidā 4. Paasinājums uzliesmojumu veidā. 5. Konsekvence. 6. Rīta stīvums |
| Objektīvie simptomi: | 1. Bojājumi locītavām, kurām ir svara slodze. 2. Roku kraukšķēšana un hipertrofija. 3. Vietēja skrimšļa defekta Ro-pazīmes, hiperostozes | 1. Rokas, elkoņi, metakarpofalangeālās locītavas. 2. Mīksto audu pietūkums. 3. Ro-zīmju var nebūt. Raksturīgs ar difūzu skrimšļa zudumu un jaunu kaulu veidojumu neesamību |
| Ārstēšana | Ķirurģiskā | Medicīnas |
Lai noteiktu diagnozi, jāiemācās identificēt būtiskākos simptomus, pēc kuriem var ieteikt diagnozi, to apstiprināt vai izslēgt, nozīmēt pareizu izmeklēšanu. Kā jau minēts iepriekš, diagnostikas darbības pirmajā posmā viss ir atkarīgs no spējas metodiski identificēt simptomus, sagrupēt tos mazos sindromos, izmantojot papildu izmeklēšanas metodes. Ir jāzina locītavu sindroma pazīmes noteiktās nosoloģiskās formās. Šajā gadījumā jāņem vērā: dzimums, vecums, profesija, dzīvesveids, iepriekšējais stāvoklis (infekcija, trauma, medikamenti, pārmērības), vielmaiņas traucējumu pazīmju esamība, ādas stāvoklis, nagi, ausīs utt.
Sāpes locītavā (vai locītavās) ir visizplatītākais iemesls, kāpēc pacients vēršas pie ārsta. Izslēdzot traumatisku artrītu, terapeitam (reimatologam) ir jālemj par locītavu procesa nozoloģisko piederību. Nav grūti noteikt artrīta sindromu diagnozi. Lai veiktu nosoloģisko diagnozi, jāņem vērā, kā minēts iepriekš, pirmo artrīta pazīmju izpausmes smagums, tā lokalizācija. Ņemot vērā sekojošo locītavu grupu iesaistīšanās secību, īpaša uzmanība jāpievērš locītavu bojājumu simetrijai.
Poliklīnikā vietējam ārstam bieži nākas saskarties ar locītavu sindromu un, likumsakarīgi, rodas grūtības noteiktas nosoloģiskās slimības formas diagnosticēšanā. Tāpēc turpmākajās rokasgrāmatas sadaļās ir detalizēti aprakstīti biežāk sastopamo locītavu slimību klīnikas, diagnostikas, diferenciāldiagnozes, ārstēšanas un profilakses jautājumi.
REIMATOĪDAIS POLIARTRĪTS
RA ir hroniska autoimūna slimība sistēmiska slimība saistaudi ar dominējošu locītavu bojājumu atbilstoši simetriskā erozīvi-destruktīva progresējoša poliartrīta veidam un sistēmiskiem iekšējo orgānu bojājumiem. RA ir viena no visizplatītākajām un "invalīdākajām" reimatiskajām slimībām. Tās biežums populācijā ir aptuveni 1%. Invaliditāte pirmajos 3 gados tiek novērota 27% pacientu, 10 gadu vecumā - 85%.
taustiņu RA raksturīgās pazīmes ir hronisks iekaisums un neatgriezeniska locītavu skrimšļa un kaulu iznīcināšana.
Attīstība reimatoīdais artrīts nosaka ģenētiski noteiktu un iegūto normālu imūnregulācijas mehānismu defektu (nelīdzsvarotības) sarežģīta kombinācija, kas ierobežo imūnsistēmas patoloģisko aktivāciju, reaģējot uz potenciāli patogēniem un bieži vien fizioloģiskiem stimuliem. Tas noved pie straujas fizioloģiskās (aizsardzības) akūtas iekaisuma reakcijas pārvēršanās hroniskā progresējošā iekaisumā ar neatgriezenisku izmaiņu attīstību locītavās.
RA cēloņi nezināms. Tiek apspriesti šādi etioloģiskie faktori:
1. Ģenētiskā. Pacientiem ar RA ir konstatēta iedzimta nosliece uz imunoloģiskās reaktivitātes sistēmas pārkāpumiem ar antigēniem. Ir pierādīta cieša korelācija starp RA attīstību un HLA DR 1 , DR 4 , DRW 4 , DW 4 , DW 14 . Šo antigēnu klātbūtne, kas kodē ķermeņa imūnreakciju, var mainīt šūnu un humorālo imūnreakciju pret dažādiem infekcijas izraisītājiem. Ģimenes ģenētisko predispozīciju pierāda palielināta saslimšanas biežums pacientu radinieku, īpaši monozigotisko dvīņu, vidū.
2. Infekcijas izraisītāji. Epšteina-Barra vīruss, retrovīrusi, masaliņas, herpes, parvovīruss B19, citomegalovīruss, mikoplazma un citas mikobaktērijas. Ir izolēti olbaltumvielas, kas var izraisīt artrītu izmēģinājumu dzīvniekiem.
Patoģenēze. Nezināms etioloģisks faktors izraisa imūnās atbildes veidošanos. Bojājumi sākas ar sinovītu, kas pēc tam iegūst proliferatīvu raksturu (pannus) ar skrimšļa un kaulu bojājumiem. Sinovijā tiek infiltrēti T-limfocīti - DM 4 (helpers), plazmas šūnas, makrofāgi.
Galvenā loma ir DM 4, kas stimulē "iekaisuma" citokīnu sintēzi ar makrofāgiem (atbilstoši Th 1 tipam). Makrofāgi kopā ar II klases DR HLA sistēmas molekulām uzrāda hipotētisku DM4 antigēnu, kas izraisa to aktivāciju. Pēdējie stimulē B-limfocītu proliferāciju, to diferenciāciju plazmas šūnās. Sinoviālās plazmas šūnas ražo izmainītu agregētu IgG. Viņš ir atpazīts imūnsistēma kā svešs antigēns un sinovijas plazmas šūnas, limfmezgli, liesa sāk ražot pret to antivielas (a / t) - reimatoīdā faktori (RF), 80% - I gM .; var būt IgG un IgA.
Atsevišķos gadījumos pacientiem ar RA tiek konstatēti citi a/t (uz DNS, šūnu kodoliem, asins šūnām utt.).
Agregētā IgG mijiedarbība ar RF izraisa imūnkompleksu (IK) veidošanos, kurus fagocitizē sinoviālās membrānas neitrofīli un makrofāgi. Fagocitozes procesu pavada neitrofilu bojājumi, lizosomu enzīmu, iekaisuma mediatoru izdalīšanās, kas izraisa iekaisuma, proliferatīvas un destruktīvas izmaiņas sinovijā un skrimšļos.
IC veidošanās veicina arī trombocītu agregāciju, mikrotrombu veidošanos un mikrocirkulācijas sistēmas traucējumus.
Locītavu IR audu bojājumi noved pie tālākas a/t veidošanās un iekaisuma procesa hroniskuma. Saistaudu un citu orgānu un sistēmu bojājumi ir saistīti ar IR-vaskulīta attīstību.
Citokīnu sintēzes nelīdzsvarotībai RA ir svarīga loma: tiek izjaukts “pro-iekaisuma” un “pretiekaisuma” citokīnu (Th 2 tips) sintēzes līdzsvars, pirmajam dominējot pār otro.
Starp “iekaisuma veicinošiem” citokīniem galveno vietu ieņem TNF-α un IL-1, kas inducē mediatoru sintēzi, kas koriģē iekaisumu un izraisa locītavu iznīcināšanu. IL-1-β un TNF-α strauji inducē IL-6 sintēzi, kas izraisa akūtās fāzes proteīnu (CRP, fibrinogēna) hiperprodukciju, piedalās periartikulāras osteoporozes attīstībā, veicina B-limfocītu diferenciāciju un RF sintēzi.
Hronisks iekaisums izraisa genotoksisko aģentu uzkrāšanos iekaisušās locītavas agresīvajā vidē, kā rezultātā notiek pannuss veidojošo sinoviocītu gēnu mutācijas (aktīvi proliferējoši fibroblasti, limfocīti, makrofāgi un jaunizveidoti asinsvadi). Pannas invazīvā augšana noved pie locītavu skrimšļa un subhondrālā kaula iznīcināšanas, šķiedru, tad attīstās kaulu ankiloze. Pannusam ir visas audzējam līdzīga orgāna pazīmes, un tā slikti reaģē uz zāļu iedarbību. Tādējādi tālāk agrīnās stadijas RA vadošā loma ir autoimūniem procesiem, un vēlākajos posmos dominē neimūnie mehānismi, kuru pamatā ir genotipiski izmainītu sinoviocītu klona veidošanās.
No tā izriet, ka optimālais ietekmes laiks uz slimības progresēšanu ir periods pirms gēnu mutāciju attīstības sinoviālajās šūnās, kas tiek aprēķināts tikai dažu mēnešu laikā.
patoloģiskā anatomija. Lielākajā daļā gadījumu patoloģiskais process sākas ar RA no locītavu sinoviālās membrānas. Agrākās izmaiņas tiek konstatētas mazos asinsvados, galvenokārt venulās - to paplašināšanās, asinsvadu sieniņu šūnu proliferācija, perivaskulāru infiltrātu veidošanās, kas sastāv galvenokārt no limfocītiem (saskaņā ar dažiem ziņojumiem galvenokārt no T-limfocītiem). Nākotnē attīstās sinoviālās membrānas pārklājošo šūnu proliferācija, šis audu slānis ievērojami palielinās, veidojas daudz mikrovillīšu. Tie veido plašu asinsvadu tīklu; mikrovilli audus infiltrē liels skaits mononukleāro šūnu, kļūst edematozi; saistaudi aug; fibrīns bieži tiek nogulsnēts uz bārkstiņu virsmas. Limfoīdie infiltrāti dažos gadījumos veido savdabīgus folikulus. Dažreiz tiek atzīmēti veidojumi, kas atgādina reimatoīdo mezgliņus - lielas šūnas atrodas ap fibrīna uzlikšanu uz sinoviālās membrānas virsmas palisādes veidā (“palisādes veida”), kuras, savukārt, ieskauj limfoīds infiltrāts.
Ir izmaiņas saistaudos un citos orgānos un sistēmās. To pamatā vairumā gadījumu ir vaskulīts. Piešķirt granulomatozo vaskulītu, nekrotizējošo vaskulītu un obliterējošu mazo asinsvadu endarterītu.
Klīnika. RA biežāk sastopama sievietēm. Slimības izplatība palielinās līdz ar vecumu.
Locītavu sindroms ir vadošā RA klīniskā izpausme. Tipisks RA ir divpusējs simetrisks locītavas bojājums. Slimības sākums ir saistīts ar nelabvēlīgiem laika apstākļiem, ķermeņa fizioloģiskās pārstrukturēšanas periodiem. RA attīstību var izraisīt infekcija, saaukstēšanās, trauma vai stresa situācija. Bieži tiek konstatēts slimības prodromālais periods: no vairākām nedēļām, mēnešiem, un to raksturo hronisks nogurums, artralģija, svara zudums, apetītes zudums, svīšana, subfebrīla ķermeņa temperatūra un 1/3 pacientu ar rīta stīvumu.
Sākums visbiežāk ir subakūts, retāk akūts vai smalks, ar pakāpenisku locītavu bojājuma progresēšanu bez būtiskiem traucējumiem. RA raksturīgākie ir roku, pēdu, plaukstu, ceļu un elkoņu locītavu bojājumi. Plecu, gūžas un mugurkaula locītavas tiek skartas reti.
Tiek uzskatīts, ka RA tipisks ir proksimālo starpfalangu locītavu artrīts, kas piešķir pirkstiem fusiformu formu, kā arī plaukstu un karpālo locītavu iekaisums. Izteikts distālo starpfalangu locītavu pietūkums nav raksturīgs RA, taču to sāpes bieži tiek novērotas. Bieži vien ir plaukstas locītavas, metakarpālo-karpālo un starpkarpālo locītavu iekaisums. Paralēli mazo locītavu artrītu jāatzīmē roku zonas muskuļu cīpslu bojājumi. Reimatoīdo mezgliņu parādīšanās pirkstu saliecēju muskuļu cīpslās var izraisīt krasi sāpīgu pirksta šķipsnu.
Viens no agrīnie simptomi RA (roku locītavu bojājuma gadījumā) ir starpkaulu muskuļu masas samazināšanās plaukstas aizmugurē, to funkcionālās aktivitātes samazināšanās dēļ, daudz retāk - tiešs bojājums (miozīts).
Cīpslu bojājumiem un izmaiņām muskuļos ir viena no galvenajām lomām pastāvīgu roku deformāciju veidošanā: pirkstu novirze uz sāniem, pirkstu deformācijas "pogas cilpas" tipa (proksimālās fleksijas kontraktūra un distālās starpfalangu hiperekstensija). locītavas) vai "gulbja kakla" tips (distālo locītavu fleksijas kontraktūra un proksimālo starpfalangu locītavu hiperekstensija). Šīs deformācijas notiek gandrīz tikai RA, definē jēdzienu " reimatoīdā roka un tiem ir kāda diagnostiska vērtība.
Elkoņa locītavu rajonā var konstatēt tādas diagnostikas pazīmes kā reimatoīdais zemādas vai subperiosteāls mezgliņš.
Sāpes, stīvuma sajūta mugurkaula kakla daļā ir biežas RA pacientu sūdzības. Raksturīgs ar to, ka nav tendences uz starpskriemeļu locītavu ankilozēšanu un sindesmofītu attīstību. Reta kakla mugurkaula bojājumu pazīme RA gadījumā ir iespēja attīstīt skriemeļu subluksāciju (parasti ar ilgu slimības laiku), jo īpaši subluksāciju atlanto-aksiālajā locītavā mīkstināšanas un retināšanas dēļ. šķērseniskā saite atlanta. Citu kakla skriemeļu subluksācijas (parasti C3-C4) var izraisīt kairinājumu muguras smadzenes, kas vieglos gadījumos izpaužas tikai ar nogurumu ejot, parestēziju, bet smagos gadījumos ar jušanas un kustību traucējumiem, līdz pat tetraplēģijai.
Krūškurvja bojājumi un jostas mugurkauls nav tipisks RA. Sakroilītu dažreiz var novērot RA, bet parasti tas tiek atklāts tikai vairākus gadus pēc slimības sākuma.
Mobilitātes traucējumi un sāpes gūžas locītavā pacientiem ar RA dažkārt ir saistītas ar aseptisku galvas nekrozi. augšstilba kauls, kas parasti attīstās uz ilgstošas kortikosteroīdu terapijas fona.
Ar ceļa locītavu bojājumiem četrgalvu augšstilba muskuļa atrofija sākas agri. Vairākiem pacientiem acīmredzama locītavas deformācija var būt saistīta nevis ar izsvīdumu locītavas dobumā, bet gan ar periartikulāro audu sabiezēšanu. Šķiedras izmaiņas kapsulas, muskuļu cīpslas, kas piestiprinātas ceļa locītavas rajonā, var izraisīt lieces kontraktūru attīstību. Dažreiz sinoviālais šķidrums uzkrājas galvenokārt locītavas aizmugurējās daļās, dažreiz sasniedzot lielus izmērus.
Metatarsofalangeālo locītavu artrīts ir gandrīz pastāvīga RA parādība. Dažreiz tas notiek bez skaidrām klīniskām izpausmēm. Šo locītavu noturīga artrīta sekas ir pirkstu āmurveida deformācija, pleznas kaulu galvas subluksācijas pret pēdas zoli, pirkstu novirzīšanās ārpusē. Šo izmaiņu rezultātā veidojas plakanās pēdas, rodas sāpīgas "varžacis", hallux valgus ar bursītu 1 metatarsofalangeālās locītavas rajonā. Šo izmaiņu kompleksu parasti sauc par "reimatoīdo pēdu". Bieži tiek atzīmēts potīšu locītavu iekaisums. Pastāvīgs artrīts šajās locītavās var izraisīt pēdas varus deformāciju.
Salīdzinoši reti attīstās sternoklavikulāro un temporomandibulāro locītavu artrīts. Aritenoidālo skrimšļu locītavu bojājumi var izraisīt aizsmakumu, bet dzirdes kauliņu locītavu bojājumi var izraisīt dzirdes zudumu.
Ekstraartikulāras (sistēmiskas) RA izpausmes. Sistēmisks slimības raksturs gandrīz visos RA gadījumos un klīniski izpaužas salīdzinoši reti. RA ekstraartikulāras izpausmes, tai skaitā iekšējo orgānu bojājumi, reti ir spilgti, izvirzoties slimības klīniskajā attēlā, tāpēc nepieciešama mērķtiecīga meklēšana. Sistēmisko pazīmju biežums palielinās, progresējot RA.
Biežāk nekā citi tiek konstatēti subkutāni (un subperiosteālie) mezgliņi - gandrīz patognomoniska RA pazīme - un polineuropatija. Pirmie tiek novēroti aptuveni 10-20% pacientu. Visbiežāk tie atrodas olecranon un elkoņa kaula proksimālajā daļā, retāk pirkstu locītavu rajonā. Mezgli parasti ir nesāpīgi, vidēji stingri un maza izmēra.
Polineuropatija ir perifēros nervus apgādājošo asinsvadu vaskulīta izpausme. Raksturīgi ir nervu stumbru distālo daļu, visbiežāk peroneālā nerva, bojājumi, attīstoties jušanas traucējumiem. Pacienti ir nobažījušies par nejutīgumu, dedzināšanu, vēsumu ekstremitāšu distālajās daļās, pārbaudot, palpējot ir sāpes ne tikai skartajās locītavās, bet arī audos, kas atrodas attālumā no tām, jutīguma samazināšanās vai palielināšanās. skartā nervu zona. Kustību traucējumi ir daudz retāk sastopami.
Kā likums, neiropātija tiek novērota pacientiem ar seropozitīvu RA vienlaikus ar zemādas mezgliņu klātbūtni.
Reimatoīdais vaskulīts (galvenokārt tiek skarti mazie un vidējie asinsvadi) ir pamatā lielākajai daļai citu, retāk sastopamu ārpuslocītavu izpausmju: precīzi nekrozes apgabali, kas visbiežāk atrodas nagu gultnē (tā sauktais digitālais arterīts); nesāpīgas čūlas, kas parasti atrodas uz apakšstilba; episklerīts; mikroinfarkti vai asinsizplūdumi plaušu, smadzeņu, koronāro vai mezenterisko asinsvadu baseinā.
Klīniskās pazīmes iekšējo orgānu (parasti sirds, plaušu, nieru) reimatiskie bojājumi ir reti. No sirds puses, papildus perikardītam, var būt izmaiņas miokardīta (galvenokārt fokusa) un endokardīta dēļ. Zināmi sirds defektu veidošanās gadījumi (gandrīz tikai izolētas mitrālā vai aortas vārstuļa nepietiekamības veidā); sirds defektu smagums parasti ir neliels, hemodinamikas traucējumi ir reti.
Reimatoīdā plaušu slimība ietver: difūzu fibrozējošu alveolītu, plaušu audu mezgliņu bojājumu (mezgli ir morfoloģiski identiski zemādas reimatoīdiem mezgliņiem), plaušu vaskulīts. Serozīts (biežāk pleirīts, perikardīts), kā likums, adhezīvs, tiek atklāts tikai ar rentgena pārbaudi (mērens adhezīvs process).
Reimatoīdā nieru slimība (glomerulonefrīts) ir retāk sastopama nekā amiloidoze un zāļu izraisītas nefropātijas, un to raksturo viegla proteīnūrija un mikrohematūrija.
RA kombinācija ar eksokrīno dziedzeru, galvenokārt siekalu un asaru dziedzeru bojājumiem, pēc vairāku autoru domām, tiek novērota 10–15% pacientu, un to sauc par Šegrena sindromu.
Viena no nopietnākajām RA komplikācijām ir amiloidoze. Tas attīstās 10-15% pacientu, kā likums, daudzus gadus pēc slimības sākuma, lai gan dažiem pacientiem tas notiek jau pirmajos gados.
Diagnostikas kritēriji reimatoīdais artrīts saskaņā ar Amerikas Reimatoloģijas asociācijas ieteikumiem (1987) ir parādīts 2. tabulā.
2. tabula
RA diagnostikas kritēriji
| Kritēriji | Definīcija |
| 1. Rīta stīvums 2. Trīs vai vairāku locītavu artrīts 3. Roku locītavu artrīts 4. Artrīta simetrija 5. Reimatoīdie mezgliņi 6. Serums RF 7. Rentgena izmaiņas | Rīta stīvums locītavā vai ap to, kas ilgst vismaz 1 stundu pirms maksimālā uzlabojuma. Vismaz trīs locītavu zonas vienlaikus, mīksto audu pietūkums (nevis kaulains izaugums) vai ārsta novērots izsvīdums; Tiek ņemtas vērā 14 zonas: proksimālās starpfalangu, metakarpofalangeālās, radiokarpālās, elkoņa, ceļa, potītes un metatarsofalangeālās locītavas (pa 7 labajā un kreisajā pusē). Pietūkums vismaz vienā zonā (kā noteikts iepriekš) plaukstas locītavā, metakarpofalangeālajā vai proksimālajā starpfalangu locītavā. Vienlaicīga vienu un to pašu locītavu zonu (kā noteikts 2. punktā) abās ķermeņa pusēs (ir pieļaujama nepilnīga proksimālo starpfalangu, metakarpofalangeālo un pleznas falangu locītavu iesaistīšanās simetrija). Zemādas mezgliņi virs kaulu izvirzījumiem vai ekstensoru virsmām vai periartikulārajās zonās, ko novēro ārsts. Paaugstinātu RF titru noteikšana asins serumā ar jebkuru metodi, kas dod mazāk nekā 5% pozitīvo rezultātu kontrolē. Reimatoīdā artrīta raksturīgās radioloģiskās izmaiņas roku anteroposteriorajā rentgenogrammā ar radiokarpālām locītavām, kurās jāiekļauj erozijas vai nevienmērīga atkaļķošanās, kas lokalizēta skartajās locītavās vai tieši to tuvumā (tikai osteoartrītam raksturīgās izmaiņas netiek ņemtas vērā). |
Starptautiskie kritēriji RA diagnosticēšanai ir mainījušies pirmo reizi kopš to publicēšanas 1987. gadā. IN jauna versija eksperti novērsa kritēriju nepietiekamo "jutību" pret slimības agrīnajām izpausmēm.
Vienprātību panāca Amerikas Reimatoloģijas koledžas (ACR, agrāk Amerikas Reimatisma asociācija) un Eiropas līgas pret reimatismu (EULAR) apvienotā darba grupa (3. tabula).
Darbs bija vērsts uz to, lai identificētu pacientus ar nesen sākušiem nediferencētiem sinovīta faktoriem, kas vislabāk atšķir tos, kuriem ir augsts risks saslimt ar pastāvīgām un/vai erozīvām slimības formām.
Tomēr, izmantojot šos kritērijus, vispirms ir jāizslēdz citi iespējamie sinovīta cēloņi, piemēram, sistēmiskā sarkanā vilkēde, psoriātiskais artrīts vai podagra. Sinovīta klātbūtnē un alternatīvas diagnozes neesamības gadījumā ir nepieciešams izmantot jaunos RA klasifikācijas kritērijus. Svarīgs jautājums ir arī eroziju klātbūtnes noteikšana, kas liecina par labu RA vēlīnai stadijai.
Locītavu sindroms - sekcija Izglītība, Iekšķīgo slimību propedeitika MĀCĪBU PALĪDZEKLIS MEDICĪNAS FAKULTĀTES STUDENTIEM Locītavu sakāvi pavada sāpes, pietūkums, konfigurācijas maiņa ...
Locītavu bojājumus pavada sāpes, pietūkums, izmaiņas locītavas konfigurācijā un kustību ierobežojumi tajā.
Sāpes locītavās var būt saistītas ar:
1) ar sinoviālās membrānas bojājumiem,
2) locītavu skrimslis vai
3) periartikulāri audi (cīpslas, saites).
Ar sinoviālās membrānas un locītavu skrimšļa bojājumiem sāpes rodas locītavā un palielinās kustībā. Ar periartikulāro audu bojājumu (periartrītu) sāpes var būt tādas pašas kā ar artrītu, bet sāpes tiek noteiktas, palpējot periartikulāros audus. Sāpju raksturs, to intensitāte, rašanās laiks dienas laikā var būt dažāds.
Jā, priekš reimatoīdais artrīts nemainīgs sāpošas sāpes, palielinās nakts otrajā pusē un samazinās pēc kustību sākuma.
Plkst osteoartrīts trulas sāpes, kas ir izteiktākas dienas beigās un nakts pirmajā pusē, palielinās pēc fiziskas slodzes un kustību sākumā pēc ilgstošas atpūtas, periodiskus paasinājumus aizstāj ar ilgstošiem remisijas periodiem.
Plkst podagra sāpes ir ļoti intensīvas, attīstās pēkšņi lēkmes veidā, biežāk naktī.
Pārbaudot locītavas, tiek novērots pietūkums, deformācijas, izmaiņas ādā, kas pārklāj locītavas un apkārtējos audos (piemēram, muskuļu atrofija vai locītavu maisiņa pietūkums).
Palpējot, jūs varat noteikt vietējās temperatūras paaugstināšanos, sāpīgumu, pietūkumu. Pietūkums var būt saistīts ar sinovijas sabiezēšanu vai izsvīdumu locītavas dobumā. Izsvīdumu locītavas dobumā var noteikt pēc fluktuācijas simptoma vai pēc locītavas maisiņa punkcijas.
Deformācija un kustību ierobežojumi locītavās. Akūtos gadījumos tie rodas intraartikulāras izsvīduma un periartikulāras infiltrācijas dēļ. Vēlāk - sakarā ar kapsulas sabiezēšanu, tās augšanu (proliferāciju), kaulu izaugumiem, kaulu locītavu galu iznīcināšanu, subluksācijām un ankilozi.
Locītavu nekustīgums akūtā periodā tas biežāk atkarīgs no muskuļu kontraktūrām, vēlāk - no locītavas dobuma aizaugšanas ar granulētiem rētaudiem vai kaulu saķeri pēc skrimšļa atrofijas.
Pēc artrīta klātbūtnes noteikšanas ir jānosaka locītavas bojājuma raksturs (vai sāpes ir saistītas ar sinovija iekaisumu vai destruktīvām neiekaisīgām izmaiņām). Sinovija iekaisums ( sinovīts ) ar pakāpeniskiem locītavu apkārtējo struktūru bojājumiem, īpaši izteikti reimatoīdā artrīta gadījumā. Sinoviālā membrāna ir sāpīga, sabiezējusi, āda virs locītavas ir karsta, bieži apsārtusi, var noteikt izsvīdumu. Vienmēr ir sāpes miera stāvoklī un kustībā. Parasti locītavu sāpes attīstās akūti.
Locītavu skrimšļa deģenerācija ir īpaši izteikta deformējošā osteoartrīta gadījumā. Raksturīga ir locītavas deformācija kaulu izaugumu rezultātā, locītavas kapsulas sabiezēšana un burzīšanās. Sāpes, kas saistītas ar skrimšļa izzušanu, izraisa divu neatbilstošu virsmu berze, tāpēc tās parasti rodas kustībā; simptomi parādās un progresē lēnām.
Atkarībā no skarto locītavu skaita, tiek runāts par monoartrīts (ietver vienu locītavu) vai poliartrīts (ietver daudzas locītavas). Ja ir iesaistītas ne vairāk kā 2-3 locītavas, termins " oligoartrīts ".
Monoartrīts var būt akūts vai hronisks. Ja locītavu bojājumi saglabājas vairāk nekā 3-6 mēnešus runājot par hronisks artrīts . Piešķirt migrējošais artrīts . To raksturo bojājuma samazināšanās vienā locītavā un bojājuma rašanās otrā. Tas ir ļoti funkciju ar reimatisko drudzi.
Monoartrīta cēloņi var būt infekcijas, sāls kristālu nogulsnes, traumas, audzēji, sarkoidoze u.c. Tomēr visi monoartrīti jāuzskata par infekcioziem, kamēr nav pierādīts pretējais, jo, piemēram, neatpazīts strutojošs artrīts var izraisīt pilnīgu locītavu funkciju zudumu.
Poliartrītu var iedalīt:
1) iekaisuma ,
2) deģeneratīvas ,
3) vielmaiņas .
Galvenie iekaisīgo poliartrītu veidi ir reimatoīdais artrīts, artrīts pie sistēmiskās sarkanās vilkēdes, vīrusu artrīts u.c. Jāņem vērā, ka dažās slimībās artrīts ir galvenā klīniskā izpausme, savukārt citās tā ir tikai viena no sistēmiskā bojājuma izpausmēm. .
Deģeneratīvā artrīta (artrozes) prototips ir primārais ģeneralizēts osteoartrīts.
Metabolisko artrītu parasti izraisa kristālu nogulsnēšanās locītavās vai ārpus tām; šīs nogulsnes var izraisīt neparastu deformāciju, kas uzreiz ir redzama fiziskajā pārbaudē. Urātu nogulsnēšanās kapsulā vai cīpslās piešķir locītavai gabaliņu izskatu, atšķirībā no parastā iekaisuma sinovīta gludās virsmas. Hroniska podagras artrīta gadījumā procesā biežāk tiek iesaistītas asimetriski mazas vai lielas locītavas, retāk simetriski.
Liela nozīme locītavu slimību diagnostikā ir sinoviālā šķidruma izpētei. Normāls sinoviālais šķidrums ir caurspīdīgs, ļoti viskozs, veido labu mucīna recekli, satur līdz 20 g/l proteīna, līdz 5 mmol/l glikozes; leikocītu saturs - 0,2x10 3 /ml; šūnu sastāvu pārstāv limfocīti (37-42%), sinoviocīti (34-37%), histiocīti (8-12%), nediferencētas šūnas (8-10%), monocīti (1-3%), neitrofīli (1 -2%)). Ar dažādiem patoloģiskiem procesiem samazinās sinoviālā šķidruma caurspīdīgums, samazinās tā viskozitāte, samazinās spēja veidot mucīna recekli. Olbaltumvielu saturs artrīta gadījumā palielinās 2-3 reizes, ievērojami palielinās leikocītu, īpaši neitrofilu, saturs, samazinās glikozes saturs. Podagras artrīta un hondrokalcinozes gadījumā sinoviālajā šķidrumā atrodami urātu un kalcija pirofosfātu kristāli.
Locītavu rentgena izmeklēšana ļauj noteikt:
1) skrimšļa atrofijas pakāpe, sašaurinot locītavu telpu;
2) izsvīduma stiepšanās pakāpe, ko nosaka kaulu galu novirzīšanās;
3) kaula retināšanas esamība, pakāpe un raksturs;
4) marginālu kaulu izaugumu klātbūtne spuru osteofītu veidā utt. un saišu aparāta pārkaulošanās;
5) kaula virsmas čūlas, īpašu vienlaicīgu izmaiņu klātbūtne kaulos - nekroze, metastāzes utt.
REIMATOĪDAIS ARTRĪTS
Reimatoīdais artrīts (RA)- hroniska autoimūna sistēmiska saistaudu iekaisuma slimība ar dominējošu locītavu bojājumu atbilstoši erozīvi-destruktīva progresējoša poliartrīta veidam.
RA etioloģija nav noskaidrota. IN pēdējie gadi atklājās ģenētisko faktoru loma slimības attīstībā. 52% RA pacientu tiek konstatēti HLA - DW4 sistēmas histokompatibilitātes antigēni, savukārt imūnreakciju ģenētiskā kontrole tiek mainīta. Starp iespējamiem cēloņiem tiek apspriesta infekcijas izraisītāju loma: streptokoki, mikoplazmas, galprovia, vīrusi.
Atdzišana, locītavu traumas, auksts un mitrs klimats veicina RA attīstību. Biežāk sievietēm.
RA patoģenēzes pamatā ir ģenētiski noteikti autoimūni procesi, kuru rašanos veicina limfocītu T-supresora funkcijas deficīts.
Hipotētisks etioloģiskais faktors bojā locītavas sinoviālo membrānu, veidojas lokāla imūnreakcija, un sinovija plazmas šūnas ražo izmainītu agregētu IgG. Savukārt imūnsistēma to atpazīst kā svešu antigēnu, un sinovija, limfmezglu un liesas plazmas šūnas sāk ražot pret to antivielas - reimatoīdā faktori (RF). Vissvarīgākais ir RF klases IgM, kas tiek konstatēts 70-80% pacientu ar RA. Ir pierādīta arī citu RF veidu - IgG un IgA - esamība. Nosakot klasisko RF IgM pacientu ar RA asinīs, runā par seropozitīvu RA variantu. Ir maigāka seronegatīvā RA gaita. RF var noteikt arī veseliem indivīdiem (titrā, kas nepārsniedz 1:64), ar SLE, CAH, Šegrena sindromu, hemoblastozi un audzējiem.
Dažos gadījumos pacientiem ar RA tiek konstatētas arī citas autoantivielas (pret DNS, šūnu kodoliem, kolagēnu, asins šūnām utt.).
Agregētā IgG mijiedarbība ar reimatoīdiem faktoriem izraisa imūnkompleksu veidošanos, ko fagocitē neitrofīli un sinovija makrofāgi. Fagocitozes procesu pavada neitrofilu bojājumi, lizosomu enzīmu, iekaisuma mediatoru (histamīna, serotonīna, kinīnu, prostaglandīnu uc) izdalīšanās, kas izraisa iekaisuma, destruktīvu un proliferatīvu izmaiņu attīstību sinovijā un skrimšļos. Imūnkompleksu veidošanās veicina arī trombocītu agregāciju, mikrotrombu veidošanos un traucējumus mikrocirkulācijas sistēmā. Imūnkompleksu bojājumi locītavas audos izraisa turpmāku autoantivielu veidošanos un iekaisuma procesa hroniskumu. Saistaudu un citu orgānu un sistēmu bojājumi ( sistēmiskas izpausmes RA) ir saistīti ar imūnkompleksa vaskulīta attīstību.
Klasifikācija
(Republikāniskā zinātniskā un praktiskā konference par reimatoloģiju, Minska, 2003)
Klīniskās un imunoloģiskās īpašības
Seropozitīvs reimatoīdais artrīts (M 05):
Poliartrīts (M 05)
Reimatoīdais vaskulīts (M 05.2)
Reimatoīdie mezgli (M 05.3)
Polineiropātija (M 05.3)
Reimatoīdā plaušu slimība (M 05.1)
Felty sindroms (M 05.1)
Seronegatīvs reimatoīdais artrīts (M 06.0):
Poliartrīts (M 06.0)
Pieaugušā Stilla sindroms (M 06.1)
27. tabula
Darbības pakāpe (ar saīsinājumiem)
Rentgena stadija (saskaņā ar Steinbroker)
I - periartikulāra osteoporoze
II - osteoporoze, locītavas spraugas sašaurināšanās (vienreizēja uzura)
III - vienādi + vairāki raksti
IV - tas pats + kaulu ankiloze
Funkcionālās klases (FC):
I - pilnībā saglabājies A, B, C.
II - konservēts: A, B, ierobežots: C.
III - konservēts A, ierobežots: B, C.
IV — ierobežots: A, B, C.
A - pašapkalpošanās: ģērbšanās, ēšana, personīgā aprūpe utt.
B - nē profesionālā darbība: atpūtas, atpūtas, sporta uc elementi, ņemot vērā dzimumu un vecumu
B - profesionālā darbība: darbs, mācības, mājturība.
klīniskā aina. Raksturīga ir roku mazo locītavu sakāve, lai gan var būt oligo- un monoartrīts. Traucēja sāpes, kas pastiprinās nakts 2. pusē, no rīta. Ļoti tipiski rīta stīvums. Līdz vakaram tiek atvieglotas kustības locītavās.
Vispārējas sūdzības: vispārējs vājums, nespēks, drudzis, apetītes zudums.
Pārbaude. Tipiska locītavu deformācija (86. att.):
1) pirkstu novirze elkoņa kaula virzienā ("valzirgu spura");
2) proksimālās un hiperekstensijas kontraktūra distālajās starpfalangu locītavās ("pogas cilpa");
3) ekstensora kontraktūra praksimālajā starpfalangu locītavā un fleksija kontraktūra distālajā starpfalangu locītavā (gulbja kakla deformācija). Ir "neaktivitātes atrofija" - starpkaulu atrofija.
Dažreiz zemādas audos, elkoņa locītavu rajonā, virs Ahileja cīpslas, pakauša muskuļu aponeirozē tiek noteikti blīvi 0,5-1,5 cm reimatoīdie mezgli. Tie nav lodēti, mobili - tā ir ļoti raksturīga iezīme.
Rīsi. 86. Rokas deformācija reimatoīdā artrīta gadījumā
Pacientiem ar juvenīlo RA var novērot limfadenopātija, spleno-, hepatomegālija.
20% gadījumu rodas locītavu-viscerālā forma. Tādējādi attīstās miokardīts, pleirīts, fibrozējošs alveolīts, glomerulonefrīts, dažādu orgānu, īpaši nieru, amiloidoze.
Laboratorijas dati
Vispārējā asins analīze: mērenas normohromas anēmijas pazīmes, ar augstu aktivitāti un ilgu slimības ilgumu, anēmija ir izteiktāka. Leikocītu skaits un ESR vērtība ir atkarīga no procesa aktivitātes pakāpes. Vissvarīgākais un regulāri mainīgais rādītājs ir ESR pieaugums.
Bioķīmiskie pētījumi ir nespecifiski un tiek izmantoti, lai noteiktu iekaisuma procesa aktivitātes pakāpi. Tiek konstatēta disproteinēmija - albumīnu līmeņa pazemināšanās un globulīnu, galvenokārt 1 - un 2 frakciju, palielināšanās, fibrinogēna, seromukoīda, haptoglobīna, sialskābju satura palielināšanās atkarībā no procesa aktivitātes, C-reaktīvā proteīna (CRP) parādīšanās asinīs.
Imūnās asins analīzes:
A) RF klātbūtne. To nosaka, izmantojot Volera-Rose reakciju, lateksa testu, dermatola testu. Wahlaire-Rose reakcija balstās uz RA pacienta seruma spēju izraisīt sensibilizētu aitu eritrocītu aglutināciju, tā tiek uzskatīta par pozitīvu ar titru 1:32. Lateksa tests un dermatola tests sastāv no RF spējas pielīmēt lateksa un dermatola daļiņas, kas ir piekrautas ar cilvēka globulīnu. Pozitīvs, sākot ar titru 1:20. Pašlaik ir ieteicams paralēli pētīt RF divās reakcijās;
V) citrulīna antivielas - Tās ir autoantivielas, kas vērstas pret proteīna (peptīda) daļu, kas satur nestandarta aminoskābi citrulīnu, kuras organismā parasti nav. Citrulīns parasti veidojas no citas aminoskābes – arginīna fermentatīvā procesa rezultātā. Citrulīna antivielu noteikšana asinīs ar lielu varbūtību norāda uz reimatoīdā artrīta klātbūtni pacientam, tostarp, ja debijas laikā nav "klasisko" klīnisko izpausmju un negatīva reimatoīdā faktora testa.
Instrumentālie pētījumi
Locītavu rentgenogrāfija. Galvenās pazīmes: periartikulāra epifīzes osteoporoze, locītavas spraugas sašaurināšanās, margināla erozija (uzura). Šīs izmaiņas ir progresīvas. Periartikulāra osteoporoze izpaužas kā liela cilpa kaulu struktūra (sakarā ar daļu no kaula staru rezorbcijas), garozas slāņa kontūru retināšana un akcentēšana, pakāpeniskas pārejas no sūkļveida vielas pelēkā toņa izzušanas. gaišāka garozas slāņa kontūra un epifīžu trabekulārā raksta “izpludināšana”. Locītavas telpas sašaurināšanās notiek skrimšļa iznīcināšanas dēļ. Erozijas (uzūras) vispirms parādās proksimālajās starpfalangu, metakarpofalangeālajās (biežāk II-III metakarpālo kaulu galvās) locītavās, plaukstas kaulos, plaukstas locītavā, pleznas kaulu galvās. Visvairāk smagi gadījumi veidojas ankiloze.
Interpretējot rentgena datus, jāņem vērā, ka normālais locītavas spraugas platums ir: ceļa locītavā - 4-8 mm, gūžā - 4-5 mm, plecā - 4 mm, in elkonis, potīte un sternoklavikulārs - 3-4 mm, plaukstas locītavā - 2-2,5 mm, metakarpofalangeālā un starpfalangā -1,5 mm.
Diagnostiski vissvarīgākaisšādi simptomi:
1) pastāvīgs poliartrīts ar simetrisku metakarpofalangeālo, proksimālo starpfalangu (īpaši II un III pirkstu) un metatarsofalangeālo locītavu bojājumu;
2) pakāpeniska locītavu sindroma progresēšana, iesaistot jaunas locītavas;
3) kaulu erozija rentgenogrāfijās;
4) pastāvīga RF klātbūtne asinīs;
5) zemādas reimatoīdie mezgliņi.
Amerikas Reimatologu asociācija ir ierosinājusi diagnostikas kritērijus (28. tabula).
Lai noteiktu reimatoīdā artrīta diagnozi, ir jāatbilst vismaz četriem no septiņiem kritērijiem. 1.–4. pazīmēm jāsaglabājas vismaz 6 nedēļas.
Magnētiskās rezonanses attēlveidošanas augstas izšķirtspējas savienojumi. Šī pētījuma metode ļauj noteikt eroziju nedaudz agrāk nekā veicot parasto locītavu rentgena pārbaudi.
28. tabula
Reimatoīdā artrīta diagnostikas kritēriji
(Amerikas Reimatologu asociācija, 1987)
| Kritēriji | Definīcija |
| 1. Rīta stīvums | Rīta stīvums (locītavu vai periartikulāro audu zonā), kas saglabājas vismaz 1 stundu |
| 2. Trīs vai vairāku locītavu artrīts | Pietūkums vai izsvīdums vismaz trīs locītavās, ko nosaka ārsts. Iespējami 14 locītavu bojājumi labajā un kreisajā ekstremitātē (metakarpofalangeālā, proksimālā starpfalangu, plaukstas, elkoņa kaula, potītes locītavas) |
| 3. Roku locītavu artrīts | Vismaz vienas šādu locītavu grupas pietūkums: plaukstas, metakarpofalangeālās, proksimālās starpfalangu locītavas |
| 4. Simetrisks artrīts | Līdzīga locītavu iesaistīšanās abās pusēs (bez absolūtas simetrijas ir iespējama proksimālo starpfalangu, metakarpofalangeālo vai metatarsofalangeālo locītavu divpusēja iesaistīšanās) |
| 5. Reimatoīdie mezgliņi | Zemādas mezgliņi, kas lokalizēti uz izvirzītajām ķermeņa daļām vai muguras virsmu pagarinājumiem vai periartikulārajās zonās, ko nosaka ārsts |
| 6. Reimatoīdais faktors (serumā) | Paaugstinātas reimatoīdā faktora koncentrācijas noteikšana serumā ar jebkuru metodi, kas dod pozitīvus rezultātus ne vairāk kā 5% veselu cilvēku |
| 7. Radioloģiskās izmaiņas | Reimatoīdā artrīta raksturīgas rentgena izmaiņas plaukstās un pēdās, tostarp erozijas vai neapšaubāma kaulu atkaļķošanās, lokalizētas vai visizteiktākās skartajās locītavās (tikai osteoartrīta izmaiņas netiek ņemtas vērā) |
plūsmas opcijas
Visbiežāk lēni progresējošs kurss kurā locītavu virsmu bojājumi attīstās lēni.
strauji progresējošs kurss parasti saistīta ar augstu slimības aktivitāti; locītavu bojājumi rodas diezgan agri. Pastāvīga invaliditāte attīstās vairākus gadus.
Kurss bez manāmas progresēšanas ko pavada viegls poliartrīts ar nelielu, bet noturīgu roku mazo locītavu deformāciju. Vairākus gadus slimība manāmi neprogresē. Locītavu deformācija ir neliela. Laboratoriskās aktivitātes pazīmes ir vāji izteiktas. Tomēr vairākiem pacientiem aprakstītie RA kursa veidi var pāriet no vienas formas uz otru.
Darba beigas -
Šī tēma pieder:
Iekšķīgo slimību propedeitika
UO GRODŅAS VALSTS MEDICĪNAS UNIVERSITĀTE... IEKŠĒJO SLIMĪBU PROPADEUTIKAS katedra... M A Lis...
Ja jums ir nepieciešams papildu materiāls par šo tēmu vai jūs neatradāt to, ko meklējāt, mēs iesakām izmantot meklēšanu mūsu darbu datubāzē:
Ko darīsim ar saņemto materiālu:
Ja šis materiāls jums izrādījās noderīgs, varat to saglabāt savā lapā sociālajos tīklos:
| čivināt |
Visas tēmas šajā sadaļā:
Iekšējo slimību propedeitika
MĀCĪBU LĪDZEKLIS MEDICĪNAS FAKULTĀTES STUDENTIEM Apstiprināts Baltkrievijas Republikas Izglītības Ministrijā kā mācību līdzeklis
PIEŅEMTO SAĪSINĀJUMU SARAKSTS
A-B - blokāde atrioventrikulārā blokāde AH - arteriālā hipertensija BP - arteriālais spiediens CABG - koronāro artēriju šuntēšana ASLO - antistreptolizīns O
Medicīniskās deontoloģijas pamati
Deontoloģija (grieķu deon, deontos due, pareiza + logos mācība) - ētikas standartu kopums izpildei medicīnas darbinieki savus profesionālos pienākumus
PACIENTA KLĪNISKĀS IZMEKLĒŠANAS METODES
Medicīnisko darbību vienkāršotā veidā var attēlot divu galveno darbību veidā: pareizas diagnozes noteikšana un adekvātas ārstēšanas nozīmēšana. Tomēr ārējai vienkāršībai
Pacienta sūdzības
Sūdzību apkopošana prasa lielas prasmes. Lai izvairītos no kļūdām un laika izšķiešanas, ir stingri jāievēro vairākas obligātas prasības. Pirmkārt, jāatceras, ka daudzi
Vispārēja pacientu pārbaude
Pacientu vispārējās izmeklēšanas secība: 1. Pacienta vispārējais stāvoklis. 2. Pacienta apziņas stāvoklis. 3. Pacienta ķermeņa uzbūve un uzbūve. 4. Izteikts
II. Ilgstoši kvalitatīvi apziņas traucējumi
Kvalitatīviem apziņas traucējumiem (apjukuma sindromiem, apjukuma stāvokļiem) raksturīgi dominējošie apziņas kvalitātes, satura traucējumi ar neskartāku vērtību.
Membranogēns - palielinātas šūnu membrānu caurlaidības dēļ (iekaisumi, angioneirotiskā tūska); sajaukts.
Tūskas diagnostika tiek veikta, izmantojot: 1) izmeklēšanu - tūskas ekstremitāte ir palielināta, tās kontūras ir izlīdzinātas, āda ir izstiepta, spīdīga; 2) palpācija - ar spiedienu
Sirds un nieru tūskas diagnostikas pazīmes
Pazīmes Sirds tūska Nieru tūska Sirds slimību anamnēzē: defekti, koronāro artēriju slimība, arteriālā hipertensija u.c.
Perkusiju skaņu raksturojums veseliem cilvēkiem
Skaņas īpašība Plaušu Blāvi Tympanic Intensitāte (skaļums) Skaļš
Pēdējo desmitgažu laikā ir notikusi "lavīnai līdzīga informācijas plūsma" par jaunāko instrumentālās metodes pētījumiem, kas būtiski mainījuši mūsu izpratni par daudzu diagnozes noteikšanas iespējām
Rentgena pētījumu metodes
Fluoroskopija ir rentgenstaru pārraide aiz rentgenstaru ekrāna. Radiogrāfija ir rentgena attēla fiksācija uz filmas. Šajā gadījumā uz filmas izrādās
Endoskopiskās izpētes metodes
Endoskopija (endos - iekšā, skopo - es skatos) - dobumu vai cauruļveida orgānu izpēte, tieši pārbaudot to iekšējo virsmu ar īpašu ierīču palīdzību
Radioizotopu izpētes metodes
Šī diagnostikas metožu sadaļa mūsdienu apstākļos ieņem vienu no vadošajām vietām. Pirmkārt, tas attiecas uz tādu metodi kā skenēšana (skia - ēna). Viņa būtība
Kodolmagnētiskās rezonanses attēlveidošana
(MRI tomogrāfija) Šī ir viena no visvairāk modernas metodes pētniecība, kas ļauj, kā gadījumā datortomogrāfija, "ieskatīties" jebkuras organizācijas dziļajās struktūrās
PACIENTU SŪDZĪBAS AR ELPOŠANAS SLIMĪBĀM
Galvenās sūdzības ir elpas trūkums, klepus, hemoptīze, sāpes krūtīs. Bieži vien ir arī drudzis, vājums, savārgums, apetītes zudums. Aizdusa
Krūškurvja pārbaude
Pirms pārbaudes laikā iegūtās informācijas uzrādīšanas krūtis, vēlams pakavēties pie tā sauktajiem "identifikācijas punktiem", orientieriem, topogrāfiskajām līnijām, kas ļauj
Krūškurvja palpācija
Palpācijas mērķi: 1) noskaidrot izmeklējuma datus par krūškurvja formu un elpošanas raksturu, 2) noteikt sāpju lokalizāciju un smagumu, 3) noteikt pretestību un elastību.
Plaušu perkusijas
Sitaminstrumentu kā objektīvas izpētes metodes pamatus prezentējam attiecīgajā sadaļā. Kas attiecas uz plaušu perkusiju, tai ir trīs galvenie mērķi: 1. Nodibināt korespondenci.
Plaušu apakšējo robežu atrašanās vieta pa vertikālajām topogrāfiskajām līnijām veseliem indivīdiem
Topogrāfiskās līnijas Labā plauša Kreisā plauša L. parasternalis V starpribu telpa -
PLAUSU AUSKULTĀCIJA
Auskultācijas fiziskie pamati, tās kā izpētes metožu īpašības ir sīki aprakstītas nodaļā "Pacientu izpētes metodes". Tāpēc mēs pievērsīsimies jautājumiem, kas tieši saistīti ar a
Bronhiālā elpošana
Tas rodas balsenē un trahejā, kad gaiss iet caur balss kauli. Šajā gadījumā rodas turbulentas gaisa plūsmas (virpuļi). Šī elpošana parasti ir dzirdama pār balsenes un traheju.
Nelabvēlīgas elpas skaņas
Tie ietver: 1) sēkšanu, 2) kreptu, 3) pleiras berzes troksni. Sēkšana tiek sadalīta: 1) sausā, 2) mitrā. Sēkšana rodas bronhos, trahejā un dobumos. Sausa sēkšana
Smalki burbuļojoši rales
Pazīmes pleiras berzes troksnis krepīts smalks, burbuļojošs rales Nosacījumi, lai klausītos iedvesmu un izelpu
Ārējās elpošanas FUNKCIJAS pārbaude
ārējā elpošana pētīta, izmantojot spirogrāfijas un pneimotahogrāfijas metodes. Spirogrāfijas metode pārbauda plaušu darbību, mērot plaušu elpošanas tilpumu,
PĒTĪJUMS PAR krēpu
Krēpas ir patoloģisks noslēpums, kas izdalās ar klepu no elpceļi. Ir svarīgi atcerēties noteikumus par materiālu savākšanu pētījumiem: krēpas tiek savāktas pēc rūpīgas grīdas skalošanas.
Klīniskā aina
Sūdzības: izelpas elpas trūkums, klepus ar apgrūtinātu krēpu izdalīšanos, viskozas krēpas, kas pacientam nesniedz atvieglojumus. Krūškurvja pārbaude un palpācija: krūtis
Paaugstināta plaušu audu gaisīguma sindroms
Plaušu gaisīguma palielināšanās tiek novērota ar emfizēmu. Šajā gadījumā alveolas tiek pārstieptas vai pat iznīcinātas, veidojot mazus dobumus (buļļus). Var būt emfizēma
Klīniskā aina
Sūdzības: elpas trūkums. Slimības sākumā tas notiek fiziskas slodzes laikā, kurā agrāk tā nebija. Tad, slimībai progresējot, tā notiek pat miera stāvoklī. intensīva
Ārstēšana
Emfizēmas ārstēšana nav iespējama neatgriezeniskuma dēļ strukturālās izmaiņas plaušu audi un to vienmērīga progresējoša gaita. Tāpēc emfizēmas ārstēšana ir vērsta uz apkarošanu
BRONHĪTS
Bronhīts - iekaisuma slimības bronhi. Lejup pa straumi bronhītu iedala akūtā un hroniskā. Saskaņā ar patoģenēzi primārais
Klīniskā aina
Slimības klīniskā aina ir atkarīga no slimības etioloģijas (cēloņa). Biežāk sastopams vienkāršs katarāls bronhīts. Galvenais iemesls ir vīrusu infekcija. UN
Ārstēšana
Vieglas un vidēji smagas neobstruktīvas akūta bronhīta formas ārstē ambulatori. Jo akūts bronhīts visbiežāk ir vīrusu slimība sarežģī augšējo elpceļu ARVI, tad b
HRONISKS BRONHĪTS
Hronisks bronhīts ir difūzs progresējošs bronhu koka iekaisuma bojājums, ko izraisa ilgstošs bronhu kairinājums dažādu kaitīgu vielu ietekmē. Pēc re
Klīniskā aina
Slimības klīniskā aina ir atkarīga no slimības ilguma, komplikāciju attīstības (emfizēma, elpošanas un sirds mazspēja), iekaisuma rakstura un traucējumu pazīmju klātbūtnes.
Ārstēšana
Ir svarīgi novērst visus faktorus, kas izraisa bronhu gļotādas kairinājumu (smēķēšana, kaitīgi darba apstākļi utt.). Terapeitiskajiem pasākumiem jābūt vērstiem uz iekaisuma likvidēšanu
BRONHIĀLĀ ASTMA
Saskaņā ar Valsts sirds, plaušu, asins institūta un Pasaules Veselības organizācijas kopīgā ziņojuma galvenajiem noteikumiem. Bronhiālā astma. Globālā stratēģija (1995) bronhu
Priekšvēstnešu periods, pīķa periods, apgrieztās attīstības periods.
vēstnešu periods. Dažas minūtes vai stundas pirms uzbrukuma var parādīties nākamā uzbrukuma vēstneši: pacients sūdzas par deguna nosprostojumu, šķaudīšanu, ādas niezi
Ārstēšana
Pacienta ar AD ārstēšana sastāv no: izglītības programma; medicīniskā un fizioterapeitiskā ārstēšana; faktoru izslēgšana, kas izraisa slimības saasināšanos. Vispārējās izglītības programma
Neatliekamā aprūpe
Vieglu astmas lēkmi var apturēt, uzņemot eufilīnu, teofedrīna tabletes, 30-60 pilienus solutāna. Efektīva uzmanības novēršana (saruna ar pacientu,
Etioloģija un patoģenēze
Sākotnēji dažādu aeropiesārņotāju ietekmē (galvenās no tām ir tabakas dūmu sastāvdaļas) predisponēti indivīdi piedzīvo konsekventu un tuvu
Klīniskā aina
Slimības gaitā tiek izdalītas attīstības stadijas: 0. stadija - paaugstināts HOPS attīstības risks. Raksturīgs ar profesionālo riska faktoru un/vai nikotīna klātbūtni
Pilnīga asins un krēpu analīze ir raksturīga hroniskam bronhītam (skatīt iepriekš).
Plaušu rentgenogrāfija: ir palielināts un deformēts plaušu modelis, pneimosklerozes un emfizēmas pazīmes. Bronhoskopija: gļotādas atrofija un/vai hipertrofija, tās
PLAUŠU AUDU FOKĀLĀS BĪVĒŠANAS SINDROMS
Plaušu audu sablīvēšanās notiek sakarā ar alveolu piepildīšanos ar fibrīnu eksudātu (ar pneimoniju), asinīm (ar plaušu infarktu), plaušu apvidus dīgtspēju ar saistaudiem (pneumosclerus).
PLEURĀLĀ ŠĶIDRUMA pārbaude
punkcija pleiras dobums parasti veidojas astotajā vai devītajā starpribu telpā starp aizmugures paduses un lāpstiņas līnijām (attiecīgi vislielākā blāvuma zonā) pacienta sēdus stāvoklī ar
Klīniskā aina
Klīnikā izšķir 3 posmus: sākuma stadiju, maksimumu un izšķirtspēju. Tajā pašā laikā slimības sākums sakrīt ar plūdmaiņas stadiju, augstuma stadija - ar sarkanās un pelēkās darbības stadiju.
Klīniskā aina
Sūdzības. Slimības sākumā pacientus galvenokārt satrauc sauss klepus, kas pēc 3-4 dienām tiek aizstāts ar mitru ar gļoturulentām krēpām; ķermeņa temperatūras paaugstināšanās līdz 38-3
Ārstēšana
Pacientiem ar lobāru (krupu) un fokālu pneimoniju ar infekciozi toksiskām parādībām, elpošanas un sirds mazspēju nepieciešama stacionāra ārstēšana. Visā drudža laikā
Baktērijas (pneimokoki, stafilokoki, gramnegatīvās baktērijas utt.),
2) tuberkuloze (20% pacientu), 3) vīrusi, riketsijas, mikoplazmas, 4) sēnītes. Neinfekcioza pleirīta cēloņi: audzēji, sistēmiskas slimības
EKSUDATĪVS PLEIRITS
Galvenā sūdzība ir elpas trūkums. Var būt smaguma sajūta eksudāta zonā, dažreiz sāpes. Ir ķermeņa temperatūras paaugstināšanās līdz subfebrīla skaitļiem. Ar strutojošu pleirītu temperatūra paaugstinās
Ārstēšana
Tā kā pleirīts vairumā gadījumu ir sekundāras slimības, ārstēšanai, pirmkārt, jābūt vērstai uz galvenā procesa, kas izraisīja tā attīstību, likvidēšanu. Ar eksudātu
Ārstēšana
Pacientu ar akūtu abscesu uzturam jābūt augstas kaloritātes, bagātinātam un saturam liels skaits vāvere. Tiek veikta masīva detoksikācijas infūzijas terapija (iekšpusē
BRONHIOEKTISKĀS SLIMĪBAS
Bronhektāzes slimība (BED) ir iegūta slimība, ko parasti raksturo lokalizēts hronisks strutains process (strutojošs endo
Klīniskā aina
Slimības klīniskā aina ietver simptomus, kas raksturīgi hroniskam bronhītam un hroniskai strutojošai plaušu slimībai. Turklāt klīniskajā attēlā tiek novēroti simptomi
Ārstēšana
Pirmkārt, ir jānosaka galvenā ārstēšanas metode - ķirurģiska vai konservatīva. Ķirurģija tiek rādīts, ja tas ir ierobežots atsevišķos segmentos
Etioloģija
AOD cēloņi var būt dažādas slimības un traumas, kuru gadījumā pēkšņi attīstās vai strauji progresē plaušu ventilācijas vai asins plūsmas traucējumi plaušās. viņiem par
ARF klīniskās izpausmes
Galvenās ARF klīniskās izpausmes ir elpas trūkums un difūzā cianoze, pret kuru hipoksijas dēļ ir dažādu orgānu un ķermeņa sistēmu darbības traucējumu simptomi.
HDN klīniskās izpausmes
Viena no pirmajām HDN pazīmēm ir elpas trūkums. Plkst elpošanas mazspēja organisms izmanto tos pašus kompensācijas mehānismus kā vesels cilvēks darot
Ārstēšana
Pacientu ar DN ārstēšanai jābūt visaptverošai, ieskaitot, ja nepieciešams, gāzu apmaiņas traucējumu korekciju, skābju-bāzes un elektrolītu līdzsvaru, etiotropo un patoģenētisko terapiju,
Sirds un asinsvadu sistēmas slimību pacientu izmeklēšanas metodes
galvenās sūdzības Pacientu sūdzības var iedalīt divās lielās grupās: galvenās un papildu (vispārēja rakstura). Galvenie no tiem ir: elpas trūkums, sāpes reģionā
SIRDS AUSKULTĀCIJA
Sirds auskulācijas pamatā ir fakts, ka ar sirds kontrakciju un tās galveno struktūru (vārstuļu, saraušanās miokarda, lielu asinsvadu) svārstībām rodas skaņas, kas ir parastajā medicīnas praksē.
SIRDS TONI
Veseliem cilvēkiem ir dzirdami divi toņi. I tonis rodas sistoles sākumā, tāpēc to sauc par sistolisko. II tonis rodas diastoles sākumā, tāpēc to sauc par diastolisko.
Toņu sonoritātes izmaiņas
Toņu skanīgumu (skaļumu) ietekmē ar sirdi nesaistīti un kardiāli cēloņi. Atšķiriet stiprinošus un vājinošus toņus. Ar sirdi nesaistīti cēloņi, kas ietekmē sirds skaņu skanējumu Osl
Faktori, kas ietekmē sonoritātes I toni.
1. I tonusu veidojošo galveno komponentu stāvoklis - vārstuļu, muskuļu, mazākā mērā - asinsvadu. Runājot par vārstuļu komponentu, vispirms jāpatur prātā atrioventrikulu nepietiekamība
Sirds skaņu šķelšanās un bifurkācija
Toņu sadalīšana tiek definēta kā divas īsas neatkarīgas skaņas viena vietā, bet sadalīšana tiek definēta kā viena no toņiem sadalīšana divās daļās, kas nav sasniegušas beigas. Atšķirība starp split un ra
Papildu sirds skaņas
(Trīs locekļu ritmi) Ir jānošķir papildu sirds skaņu parādīšanās no toņu bifurkācijas. "Paipalu ritms". Ar mitrālā stenozi virsotnē
Sirds murmina
Sirds auskultācijas laikā papildus toņiem var tikt dzirdamas papildu skaņas, ko sauc par trokšņiem. Veselam cilvēkam nav trokšņu vai funkcionālie trokšņi tiek auskultēti. Nav
Mitrālā vārstuļa nepietiekamība.
Regurgitācijas troksnis, ko izraisa asiņu aizplūšana kreisajā ātrijā kreisā kambara sistoles laikā. Sistoliskais troksnis, vislabākās klausīšanās punkts ir sirds virsotne, tiek veikts divos virzienos:
KUĢU IZPĒTE
ARTERIĀLAIS PULSS Perifēro artēriju izmeklēšana sākas ar izmeklēšanu, kuras laikā var konstatēt redzamu pulsāciju, piemēram, kakla miega artērijās. Parasti šī pulsācija
Artēriju auskultācija
To veic bez ievērojama spiediena uz artēriju ar stetoskopu, jo stenozējošais troksnis tiek mākslīgi radīts pie augsta spiediena. Tiek atzīmētas šādas galvenās klausīšanās vietas: miegs
ARTERIĀLAIS SPIEDIENS
Asinsspiediens (BP) ir spiediens, ko asinis iedarbojas uz asinsvadu sieniņām. Tas mainās saistībā ar sirds kontrakciju fāzēm. Sistoles laikā augstāks,
Korotkoff toņu fāzes
Fāzes Raksturīgās auskultācijas pazīmes I Pastāvīgu toņu parādīšanās, kuru intensitāte palielinās līdz ar to samazināšanos
Asinsspiediena MĒRĪŠANAS TEHNIKA
(no Krievijas ekspertu ziņojuma par pētījumu arteriālā hipertensija– DAG-1, 2000) 1. Sagatavošanās asinsspiediena mērīšanai. Asinsspiediens jāmēra klusā, mierīgā un ērtā stāvoklī
VĒNU PULSS UN VĒNU SPIEDIENS
Vēnu sistēma nodrošina asins plūsmu uz labo sirdi. Tāpēc, palielinoties spiedienam labajā ātrijā sirds mazspējas dēļ, perifēro orgānu paplašināšanās (pietūkums)
Papildu metodes asinsvadu sistēmas izpētei
Pletismogrāfija - ļauj pētīt tilpuma asins plūsmas intensitāti ekstremitātēs, izmantojot īpašu pletizmogrāfa ierīci. Reogrāfija - plaši izplatīta mūsdienu apstākļos
Asinsrites veidi (G.I. Sidorenko et al. 1994).
Cirkulācijas veids Indikators Sistoliskais indekss (SI) l/min m2 Vispārīgi perifērā pretestība(OPS)
ARTERIĀLĀS PERIFĒRĀS CIRKULĀCIJAS TRAUCĒJUMU SINDROMS
Akūtas arteriālās mazspējas cēlonis visbiežāk ir tromboze vai embolija, hroniska arteriāla mazspēja (CHAN) ir aterosklerozes rezultāts, kas smēķētājiem izslēdz endarterītu.
ELEKTROKARDIOGRĀFIJA
Elektrokardiogramma ir sirds integrālās elektriskās aktivitātes izmaiņu grafiska izpausme laikā. Izšķir šādas galvenās sirds funkcijas:
Kreisā kambara hipertrofija
1. R viļņa amplitūdas pieaugums: RI>RII>RIII vai avF, un Rv5-v6>Rv4. RI amplitūda pārsniedz 20 mm. Rv5.6
Labā kambara hipertrofija
1. RIII un Rv1 viļņa amplitūdas palielināšanās. Vizuāli R viļņa secība iekšā standarta vadi(dilstošā secībā pēc tās amplitūdas) RIII>RII>gt
Aritmiju etioloģija
Visus aritmiju cēloņus kopumā var apvienot 3 grupās: I. Neirogēnās, endokrīnās (humorālās) regulācijas izmaiņas, kas maina elektrisko procesu gaitu.
Aritmijas, kas pārkāpj SA-mezgla automatismu
Ja tiek traucēta sinusa mezgla automātisms, tiek traucēts impulsu ģenerēšanas temps paātrinājuma, palēninājuma vai neregulāritātes virzienā. Sinusa tahikardija - sirdsdarbība
Vadīšanas funkcijas pārkāpums. blokādes
Blokādes var būt pārejošas vai pastāvīgas. Pārejoša blokāde bieži saistīta ar parasimpātiskās nervu sistēmas pastiprinātu ietekmi. Gadījumā
Pilnīga AV blokāde (III pakāpes AV blokāde)
Impulsi no ātrijiem vispār nesasniedz sirds kambarus. Blokāde var notikt A-in mezgls, Viņa saišķis vai abās tā kājās. Tā rezultātā sāk darboties ārpusdzemdes (sekundārais) centrs.
Intraventrikulārā blokāde.
Visbiežāk tas notiek Viņa saišķa blokādes veidā - pa labi vai pa kreisi. Sūdzību nav. Auskulācijas laikā kuņģa asinhronās sistoles dēļ dažreiz tiek dzirdama I un II toņu bifurkācija vai šķelšanās.
Priekškambaru fibrilācija un plandīšanās (priekškambaru mirdzēšana)
Biežākie hroniskās (pastāvīgās) formas cēloņi priekškambaru fibrilācija Iepriekš tika apsvērta mitrālā stenoze, aterosklerozes kardioskleroze un tirotoksikoze. Uzlējums
Reimatiskā procesa aktivitātes kritēriji un pakāpe
Oficiālais darbības līmenis reimatisko drudzi ierosināja neņemt vērā (Krievijas Reimatologu asociācija, 2005), tomēr universitātes studentam un ārstam iesācējam jāsaprot, ka ak.
Akūta reimatiskā drudža diagnostikas kritēriji
(modificēti Džonsa kritēriji, kurus PVO pieņēma 1992. gadā) Galvenās izpausmes Nelielas izpausmes Kardīts Artrīts Horea Kols
Ārstēšana
Tam jābūt visaptverošam. Ar vieglu slimības gaitu pirmajās 7-10 dienās tiek novērots pusgultas režīms. Ar smagu kardītu gultas režīms tiek noteikts 2-3 nedēļas. Uzturs
MITRĀLĀ VĀSTA NEPIETIEKAMI
Šim defektam raksturīgs, ka kreisā kambara sistoles laikā kreisā kambara vārsts pilnībā neaizver atveri starp ātriju un kambari. Tāpēc sistolē arr
MITRĀLA stenoze
(Mitrālā stenoze) Rodas, kad vārstuļa bukleti tuvojas annulus fibrosus. Izmaiņas hemodinamikā. Normāla mitrālā atvere 4-6
Hemodinamiskie traucējumi.
Kreisā kambara sistolē asins plūsmas ceļā atrodas sašaurināta aortas atvere. Tas palielina kreisā kambara slodzi, īpaši, ja aortas atveres laukums sašaurinās par 40-5
Iegūto sirds defektu ārstēšana
Tas ir atkarīgs no konkrētās situācijas. Ja pacientam ir pilnībā kompensēta nepietiekamība mitrālais vārsts Pacientam nav nepieciešama medicīniska palīdzība. Ja uz esošā netikuma fona
MIOKARDĪTS
(iekaisuma kardiomiopātija) Miokardīts ir pārsvarā iekaisīga sirds muskuļa slimība, ko izraisa imūnsistēma
Klīniski nozīmīgi infekciozā miokardīta cēloņi
Visur Reti attīstītajās valstīs Enterovīrusi (Coxsackie A, B, ECHO) Trichinella spiralis (trihineloze
Saskaņā ar ICD-10 izšķir šādus miokardīta veidus
Koda nosaukums J40 Akūts miokardīts J40.0 Infekciozais miokardīts
Fiziskās apskates dati
Vispārējā pārbaude: ādas bālums, lūpu cianoze, akrocianoze. Ar smagu sirds mazspēju, ortopnijas stāvokli, kāju un pēdu pietūkumu. Pārbaude, palpācija un perkusijas
Papildu pētījumu metodes
EKG Sinusa tahikardija; · Saplacināti, divfāzu vai negatīvi T viļņi, ST segmenta depresija. Smagos gadījumos tiek reģistrēti dziļi "koronārie T viļņi un patols".
Etioloģija un patoģenēze
Šīs slimības iezīme ir tāda, ka infekcija ir lokalizēta uz sirds vai parietālā endokarda vārstiem, kam seko daudzu orgānu bojājumi. Infekciozā endokardīta rašanās
Ārstēšana
Pacients tiek hospitalizēts reimatoloģijas vai terapeitiskajā nodaļā. Gultas režīms tiek noteikts visam drudža periodam. Pacientam tiek nozīmēta diēta H ar sāls ierobežojumu līdz 5
Instrumentālās izpētes metodes
Rentgens: kreisā kambara hipertrofijas pazīmes, sirds aortas konfigurācija, aorta ir paplašināta, sablīvēta. EKG: Levogramma: RI>RII>R
Etioloģija un patoģenēze
EAH attīstības iemesli joprojām nav skaidri. Mēs varam tikai droši apgalvot, ka šī ir daudzfaktoru slimība, un starp predisponējošiem faktoriem ir: 1) neiropsihiatriskā slimība.
Arteriālās hipertensijas smagums
Hipertensijas pakāpes Sistoliskais asinsspiediens mm Hg Diastoliskais asinsspiediens mm Hg I pakāpe 140-159 90-99
Objektīvās izmeklēšanas dati pacientiem ar II slimības stadiju.
Vispārējās izmeklēšanas laikā var novērot sejas hiperēmiju, bet daļai pacientu, gluži pretēji, var būt ādas bālums. To izraisa arteriolu spazmas. Uz vietas apskati un palpāciju ar
Ārstēšana
Hipertensijas ārstēšanas principus reglamentē Baltkrievijas Republikas Veselības ministrijas 2001.gada 3.septembra rīkojums Nr.225, kā arī Republikāniskā zinātniski praktiskā centra "Kardioloģija" metodiskie ieteikumi (2001.g. Eiropas Hipertensijas biedrības ieteikumi un E
MAZĀS ASINSIRGULDĪBAS HIPERTENSIJAS SINDROMS
Atšķirt primāro un sekundāro pulmonālo hipertensiju (vidējā asinsspiediena paaugstināšanās plaušu artērijā par vairāk nekā 20 mm Hg miera stāvoklī un vairāk nekā 30 mm Hg slodzes laikā). PRIMĀRĀ PLAUŠU HIPERTE
Instrumentālās izmeklēšanas metodes
EKG: labā kambara un labā ātrija hipertrofijas pazīmes: augsts RIII un dziļš SI, augsts RV1, ja nav SV1, un dziļi SV5-6
Aterosklerozes etioloģija un patoģenēze
Līdz šim aterosklerozes etiopatoģenēze nav pilnībā izprasta. Ir liels skaits teoriju (ogļhidrātu, peroksīdu, infekciozo, ģenētisko, imunoloģisko un citu), taču viena un
Išēmisks, nekrotisks un sklerotisks.
Šāds sadalījums lielā mērā ir patvaļīgs, taču, atceroties šo vienkāršo klasifikāciju, nav grūti iedomāties aterosklerozes klīniskās izpausmes ar dominējošo lokalizāciju noteiktos traukos.
SIRDS IZĒMIJA
IHD ir grupa akūtu un hroniskas slimības sirds muskulis, kura morfoloģiskais pamats ir ateroskleroze koronārās artērijas. Uz patofizioloģiska pamata
STABILA stenokardija
Sūdzības: Galvenā sūdzība ir tipiskas sāpes aiz krūšu kaula vai pa kreisi no tā. Tas ir paroksizmāls, visbiežāk nospiežot vai saspiežot
Ārstēšana
Antianginālu zāļu lietošana ir galvenais ārstēšanas veids stabila stenokardija spriedzi, jo tiem ir spēcīgs koronārais efekts un tādējādi novērš neatbilstību
MIOKARDIA INFRAKTS
Miokarda infarkts (MI) ir akūts fokāls nekrotisks sirds muskuļa bojājums. Etioloģija. 90% gadījumu tas ir aterosklerozes poru sekas.
Ārstēšana
Medicīniskā palīdzība pacientiem ar MI jāveic stingri saskaņā ar "Protokoliem (standartiem) pacientu ar asinsrites sistēmas patoloģiju izmeklēšanai un ārstēšanai poliklīnikā
Ārstēšana
Ņemot vērā, ka koronāro asinsvadu aterosklerozes rezultātā attīstās gan difūzā, gan fokālā kardioskleroze, šīs slimības ārstēšana tiek veikta kā hroniskas. koronārā slimība sirdis
Ārstēšana
Pacientam tiek piešķirta daļēji sēdus pozīcija, izmantojot funkcionālo gultu. Lai mazinātu psihoemocionālo uzbudinājumu, nāves baiļu sajūtu, intravenozi lēnām ievada 1% morfīna šķīdumu 1 ml.
Ārstēšana
Ar plaušu emboliju (PE) neatliekamā aprūpe ir šāds: Sāpju mazināšana: 1-2 ml 0,005% fentanila šķīduma ievada intravenozi kopā ar 2 ml 0,25% pilinātāja šķīduma.
Klīniskās izpausmes
Sūdzības: elpas trūkums, ieelpas vai jauktas (atkarībā no stadijas var rasties kā ar fiziskā aktivitāte un miera stāvoklī). No elpošanas sistēmas puses: klepus (sākumā sauss, vēlāk
Instrumentālie pētījumi
Rentgens - sastrēguma pazīmes plaušās, hidrotorakss; izteiktas atsevišķu kambaru vai visas sirds palielināšanās pazīmes; Sirds ultraskaņa - defekta pazīmes, smaga mi hipertrofija
Ārstēšana
Pamatslimības ārstēšana: (hipertensija, išēmiska sirds slimība, iekaisuma process miokardā, anēmija, alkohola lietošanas pārtraukšana alkoholiskas miokarda distrofijas gadījumā, vārstuļu slimības ķirurģiska korekcija
AKŪTA Asinsvadu nepietiekamība
Etiopatoģenēze. Akūta asinsvadu mazspēja ir normālas attiecības starp asinsvadu gultnes kapacitāti un cirkulējošo asiņu tilpumu pārkāpums. Asinsvadu mazspēja
Ārstēšana
Lai nodrošinātu piekļuvi, pacientam jānovieto horizontāls stāvoklis ar galvu uz leju un paceltām kājām svaigs gaiss, bez pieguļoša apģērba, izsmidzināma seja auksts ūdens, forši
Ārstēšana
Neaizstājams nosacījums terapijas efektivitātei ir tās tūlītēja uzsākšana, nodrošinot pacienta atpūtu un sasilšanu. Vissvarīgākā etioloģiskā terapija: asiņošanas apturēšana, toksisko vielu noņemšana
Ārstēšana
To veic, ņemot vērā šoka etioloģiju, bet tās principi jebkuras etioloģijas šokam paliek nemainīgi. Atkarībā no situācijas tiek nozīmēta anestēzija (zāles - promedols, morfīns; nē
Kuņģa-zarnu trakta
PACIENTU AR KUŅĢZNESTINĀLĀ TRAKTA SLIMĪBĀM TIEŠĀS IZMEKLĒŠANAS METODOLOĢIJA UN ĪPAŠĪBAS Pacienta subjektīvā izmeklēšana
Kuņģa sulas pārbaude
1869. gadā Kussmauls ierosināja uzņemt kuņģa sulu. Pašlaik pētījums tiek veikts, izmantojot plānu zondi. Indikācijas: hronisks gastrīts, kuņģa čūla
Izkārnījumu pārbaude
Lieto aizkuņģa dziedzera, zarnu un aknu slimību diagnostikā un ārstēšanas rezultātu novērtēšanā. Tomēr fekāliju analīze vairumā gadījumu tiek veikta bez īpašas pacienta sagatavošanas
Klīniskā aina
Galvenās slimības izpausmes ir: grēmas, retrosternālas sāpes, disfāgija, skāba eruktācija. Pacienti var pamanīt grēmas parādīšanos, kad rumpis ir noliekts uz priekšu, horizontālā stāvoklī. Retrosternāls b
Ārstēšana
Racionāla uztura pamatprincips ir bieža, daļēja, mehāniski un ķīmiski saudzīga uztura. Kopējais dzīvnieku tauku daudzums, kas samazina LES (krēms, sviests, tauki
Kuņģa dispepsijas sindroms
Pašlaik termins "dispepsija" tiek plaši izmantots ārvalstu gastroenteroloģiskajā praksē. Dispepsija grieķu valodā
KUĢA-zarnu trakta asiņošana
Galvenais gastroduodenālās asiņošanas cēlonis (50-60%) ir hroniskas un akūtas čūlas. Plkst peptiska čūlas masīva asiņošana tiek novērota 5-10% pacientu. Visbiežāk sastopamā asiņošana
Ārstēšana
Ārstēšana jāveic ķirurģiskā slimnīcā. Ja slimam cilvēkam mājās rodas asiņošana, viņam tiek dota pirmā medicīniskā palīdzība- uz epigastas ielieciet burbuļu ar aukstu ūdeni vai ledu
Klīniskā aina
Slimība rodas akūti, 4-6 stundas pēc sliktas kvalitātes pārtikas uzņemšanas. Traucēja slikta dūša, pēc tam vemšana, sāpes epigastrālajā reģionā. Nākotnē daži pacienti var
Ārstēšana
Akūta vienkārša gastrīta ar vieglu gaitu ārstēšanu var veikt bez kuņģa skalošanas. Ieteicams 1-2 dienu badošanās un pēc tam šķidrās graudaugi, sulas, gaļas biezenis
HRONISKS GASTRĪTS
Hronisks gastrīts (CG) ir hronisks kuņģa gļotādas iekaisums ar tās struktūras pārstrukturēšanu un progresējošu atrofiju, sekrēcijas, motorās un endokrīnās sistēmas traucējumiem.
Klīniskā aina
Pacienti sūdzas par apetītes samazināšanos vai pat trūkumu, spiediena un pilnības sajūtu epigastrijā pēc ēšanas, atraugas ar gaisu, pārtiku ar bieži sapuvušu smaku, sliktu dūšu, retāk vemšanu. Tātad
Ārstēšana
Pacientu ar hronisku gastrītu ārstēšana tiek veikta ambulatorā veidā. Hospitalizācija ir indicēta tikai smagas saasināšanās gadījumos vai ja nepieciešama paplašināta izmeklēšana.
Etioloģija
Galvenā loma peptiskās čūlas attīstībā tagad ir piešķirta Helicobacter pylori. Ir vairāki mehānismi, ar kuriem šis mikroorganisms izraisa slimības attīstību. 1. Vozdejs
Klīniskā aina
Peptiskās čūlas slimības klīniskās izpausmes ir dažādas un ir atkarīgas no daudziem faktoriem, piemēram, vecuma, dzimuma, slimības ilguma un, pats galvenais, no čūlas lokalizācijas. Vadošais simptoms
Slimības gaita
Hroniskas peptiskās čūlas slimības gaitā var izšķirt trīs stadijas: I stadija - funkcionālie traucējumi(pirms čūla); II stadija - organiskas izmaiņas kuņģī, 12 divpadsmitpirkstu zarnas
Ārstēšana
Kuņģa čūlas un 12 divpadsmitpirkstu zarnas čūlas pacientu ārstēšana parasti tiek veikta ambulatorā veidā, tikai sarežģīta kursa gadījumā to vēlams veikt slimnīcā. Diēta P1A, P1 - nodrošina kažokādas
CAUREJAS SINDROMS
Caureja ir klīnisks sindroms, kam raksturīgs palielināts fekāliju daudzums, zarnu kustību skaits (trīs vai vairāk reizes dienā) un/vai neveidota vai šķidruma klātbūtne.
GREMOŠANAS SINDROMS
(Magremošanas traucējumu sindroms) Gremošanas procesu traucējumi tiek apvienoti vispārējā jēdzienā "maldigestijas sindroms". Tas ir balstīts uz traucējumiem
Fermentācijas un pūšanas procesu pārkāpums zarnās
Fermentācijas un pūšanas procesi ir normāli procesi, kas notiek zarnās. Fermentācija sastāv no nesagremojamu ogļhidrātu (šķiedrvielu) molekulu sadalīšanās, veidojot oglekļa dioksīdu
METEORIZMA SINDROMS
Palielināts gāzu saturs zarnās un ar to saistītie klīniskie traucējumi ir iekļauti jēdzienā "meteorisms". Gāzu palielināšanās zarnās var izraisīt sajūtu p
MALABOZIJAS SINDROMS
(Malabsorbcijas sindroms) Malabsorbcijas sindroms (malabsorbcijas sindroms) ir klīnisko izpausmju simptomu komplekss, kas rodas no procesa traucējumiem.
Ārstēšana
Visparīgie principi malabsorbcijas sindroma ārstēšana ietver atbilstošas diētas iecelšanu (biežas, daļējas ēdienreizes, ieskaitot ar kalciju bagātu pārtiku, augu taukus), vitamīnus A, K, D, E,
Klīniskā aina
Sūdzības: pacienti ir noraizējušies par sāpēm vēderā, diskomfortu vēderā un izkārnījumu traucējumiem. Sāpēm vēderā ir ļoti daudzveidīgs raksturs – no diskomfortu un sāpes
Ārstēšana
īpaša diēta nav paredzēts IBS pacientiem. Ar aizcietējumiem, graudaugiem (pektīniem, pārtikas šķiedra), sakņu dārzeņi (kāposti, burkāni, bietes), augļi (plūmes), graudaugi (griķi, auzu pārslas), o
Segmentālā kolīta gaitas iezīmes
Tiflīts - resnās zarnas aklo un augšupejošās daļas iekaisums. Sāpes ir lokalizētas labajā gūžas rajonā un vēdera labajā pusē. Tie pastiprinās, velkot pa labi
Instrumentālās izpētes metodes
Kolonoskopija. Pārbauda visas resnās zarnas gļotādu. Iekaisuma rakstura bojājumi var būt fokāli, segmentāli un difūzi. Kolīta pazīmes:
Ārstēšana
Hroniska kolīta saasināšanās periodā ar tendenci uz caureju tiek noteikta tabula ar resnās zarnas gļotādas mehānisku un ķīmisku saudzēšanu. Ar vēdera uzpūšanos ierobežojiet lietošanu
Pacientu ar aizkuņģa dziedzera slimībām izmeklēšana
Aptaujāšana.Pacientu galvenās sūdzības: sāpes, dispepsija (slikta dūša, vemšana), dažreiz dzelte, svara zudums un vispārējs nespēks. Sāpes lokalizētas kreisajā hipohondrijā, dažreiz epigastrijā
Etioloģija
1. Hroniska alkohola intoksikācija. 2. Žultsceļu slimības (holelitiāze, nekalkulārs holecistīts, žultsceļu anomālijas) un aknu (hronisks hepatīts
Klīniskā aina
Klīnika hronisks pankreatīts daudzveidīgs, kas ir saistīts, no vienas puses, ar etiopatoģenēzes daudzveidību un, no otras puses, ar iekaisuma procesa smaguma pakāpi un izplatību
Ārstēšana
Hroniska pankreatīta ārstēšana tiek veikta, ņemot vērā etiopatoģenēzi, paasinājuma fāzi, slimības klīnisko formu. Ar smagu paasinājumu ir norādīta hospitalizācija. Kuņģa nomākšanai
Sūdzības PACIENTIEM AR AKNU UN ŽULTS TRAKTU (GIT) SLIMĪBĀM Pacientiem, kuri cieš no hepatobiliārās sistēmas patoloģijām, var būt šādas sūdzības. 1. Sāpes, smaguma sajūta
Pacienta fiziskā pārbaude
Vispārējā pārbaude Vispārējā pacientu pārbaude tiek veikta saskaņā ar vispārpieņemto shēmu. Pievērsiet uzmanību ķermeņa tipam, apziņas traucējumu esamībai vai neesamībai, ādas stāvoklim un redzamām gļotām
Divpadsmitpirkstu zarnas ZONDĒŠANA
To lieto, lai diagnosticētu žultsceļu un žultspūšļa slimības. Turklāt divpadsmitpirkstu zarnas zondēšana veic arī ārstniecisku funkciju, jo samazina žults stagnācijas ietekmi žultī.
Aknu funkciju testi
1. Ogļhidrātu vielmaiņa. Glikogēns tiek sintezēts aknās. Kad tas ir bojāts, glikogēna daudzums samazinās, tomēr glikogēna saturu aknās iespējams novērtēt tikai ar biopsiju un tālāku hipertrofiju.
INSTRUMENTĀLĀS IZPĒTES METODES
Aknu, žultspūšļa ultraskaņa Pēdējā laikā liela diagnostiskā vērtība ir piešķirta ultraskaņas metodēm aknu un žultspūšļa izmeklēšanā. Ultraskaņa var novērtēt
Mehāniskās (subhepatiskās) dzeltes sindroms
Rašanās cēloņi: visbiežāk holelitiāze ar kopējā žultsvada aizsprostojumu, Vatera sprauslas vēzis, holestāze. Sūdzības: ar holelitiāze dzelte
Hemolītiskās (subhepatiskās) dzeltes sindroms
Rašanās cēloņi: visbiežāk nesaderīga asins pārliešana, iedzimta un iegūta hemolītiskā dzelte, DIC. Objektīvi: ādas krāsa ir citrondzeltena, bāla
Parenhīmas (aknu) dzeltes sindroms
Parādīšanās cēloņi: vīrusu hepatīts, aknu ciroze, toksiski aknu bojājumi (saindēšanās ar svinu, tetrahlorogleklis u.c.). Objektīvi: ādas krāsa ir dzeltena ar
Klīniskā aina
Smagos portāla hipertensijas gadījumos pacienti sūdzas par smaguma sajūtu labajā hipohondrijā, vēdera uzpūšanos un vēdera palielināšanos. Objektīvi: priekšējās daļas varikozas vēnas
Ārstēšana
Aknu komas ārstēšana tiek veikta intensīvās terapijas nodaļā, sistemātiski kontrolējot hemodinamiskos parametrus, diurēzi, ūdens-elektrolītu rādītājus, skābju-bāzes stāvokli, koagulāciju.
holecistīts
Holecistīts ir žultspūšļa iekaisuma slimība. Saskaņā ar klīnisko gaitu holecistīts ir sadalīts akūtā un hroniskā.
Klīniskā aina
Slimība sākas akūti ar izskatu stipras sāpes labajā hipohondrijā, epigastrālajā reģionā, izstaro uz krūškurvja labo pusi, labo lāpstiņu un atslēgas kaulu. Bol
Ārstēšana
Pacienta ar akūtu holecistītu ārstēšana tiek veikta konservatīvi, smagos gadījumos, īpaši kombinācijā ar holelitiāzi, ķirurģiska ārstēšana. Ir parakstītas antibiotikas
Hronisks holecistīts
Šī slimības forma var būt turpinājums akūts holecistīts, bet biežāk attīstās pakāpeniski un nemanāmi. Tajā pašā laikā hronisks žultspūšļa sienas iekaisums tiek kombinēts ar motoru toniku
Ārstēšana
Paasinājuma fāzē hronisks holecistīts rekomendējama daļēja bieža (5-6 reizes dienā) ēdiena uzņemšana ar tās tilpuma un kaloriju satura samazināšanos, izņemot treknus, ceptus, kūpinātus ēdienus, olu.
hronisks hepatīts
Hepatīts ir aknu iekaisuma slimība, kas izpaužas kā stromas iekaisuma šūnu infiltrācija, distrofija un hepatocītu nekroze. Saskaņā ar klīnisko gaitu hepatīts ir sadalīts
Klīniskā aina
Hroniska hepatīta klīniskā aina izpaužas ar vairākiem sindromiem: 1) dispeptisks, 2) ikterisks, 3) hepatolienāls, 4) astenoveģetatīvs (astenoneirotiskais), 5) hepatīta citolīzes sindroms.
Ārstēšana
Izvēloties hroniska hepatīta terapiju, jāņem vērā tā etioloģija, aktivitāte, gaitas raksturs un pavadošās slimības. Diēta (P5) izslēdz treknus, pikantus ēdienus, pārtiku
Aknu ciroze
Aknu ciroze ir progresējoša difūza hroniska polietioloģiska aknu slimība, kurai raksturīga distrofija, tās parenhīmas nekroze, funkcionējošās masas samazināšanās.
Klīniskā aina
Atkarīgs no etioloģijas, cirozes morfoloģiskās formas, slimības stadijas. 20%-30% pacientu slimība sākas nemanāmi, bez acīmredzamām sūdzībām. Sāpju sindroms. Reti dēmons
CIROZES ĪPAŠĪBAS ATKARĪBĀ NO ETIOLOĢIJAS
Alkoholiskā aknu ciroze Bieži vien ir nervu sistēmas bojājumi (polineirīts, polineiropātija, miopātija). Tas attīstās 15-30% cilvēku ar hronisku alkoholismu (lietojot 80 g alkohola dienā).
Klīniskā aina
PBC klīniskās izpausmes ir atkarīgas no slimības stadijas. IN sākuma stadija galvenā sūdzība ir ādas nieze, kas ir ne tikai pirmā, bet arī par
Ārstēšana
Aknu cirozes ārstēšanas taktiku nosaka raksturs, aktivitāte patoloģisks process, galvenie slimības klīniskie sindromi un funkcionālo traucējumu pakāpe. Obligāti
Urinēšanas orgāni
Nieres organismā veic unikālas funkcijas: - ir iesaistītas osmotiskās homeostāzes uzturēšanā; normālas nieru darbības dēļ saglabājas ķermeņa iekšējās vides gradients
Tūskas sindroms
Nieru tūskas rašanās mehānisms ir sarežģīts, tāpēc nav pareizi to parādīšanos skaidrot tikai ar plazmas onkotiskā spiediena samazināšanos proteīna zuduma dēļ urīnā. Pēc tās izcelsmes
Arteriālās hipertensijas sindroms
Tas var attīstīties gan pašas nieres parenhīmas bojājuma rezultātā (ar glomerulozi vai pielonefrītu, nefrosklerozi), gan nieres barojošo asinsvadu patoloģijā. Pirmajā gadījumā hipertensija
nefrotiskais sindroms
Nefrotiskais sindroms (NS) ir klīnisks un laboratorisks komplekss, kas sastāv no masīvas proteīnūrijas, hipo- un disproteinēmijas, hiperlipidēmijas, smagas tūskas (dažreiz ar ūdens pūtēm).
Klīniskā aina
Pēkšņi, parasti pēc pastaigas, kratīšanas braukšanas, parādās spēcīgas, krampjveida sāpes, kas lokalizējas tajā jostas daļā, kur atrodas akmens. Sāpes izstaro pa kursu
urīnceļu sistēma
Diagnostikas pazīmes Akūts glomerulonefrīts Hronisks glomerulonefrīts Hronisks pielonefrīts Nieru amiloidoze
Akūtas nieru mazspējas sindroms
Akūta nieru mazspēja ir stāvoklis, kad pēkšņi tiek traucētas nieru homeostatiskās pamatfunkcijas. To raksturo oligoanūrija, hiperazotēmija, ūdens-elektrolītu traucējumi
Akūtas nieru mazspējas oligoanūriskā fāze
Šajā stadijā pacienti visbiežāk mirst no šādiem cēloņiem: pārmērīga hidratācija (plaušu tūska, smadzeņu tūska); hiperkaliēmija (sirds apstāšanās); metaboliskā acidoze ar elpošanas un asinsrites traucējumiem;
Hroniskas nieru mazspējas sindroms
Uz hronisku nieru mazspēja(CRF) izraisa dažādas hroniskas difūzas nieru slimības, kas izraisa progresējošu difūzu nefrosklerozi. Sākotnējās hroniskas nieru mazspējas pazīmes parādās tikai pēc
UZ. Lopatkins un I.N. Kučinskis
1. Latentā stadija - ir glomerulārās filtrācijas samazināšanās līdz 50-60 ml / min. Zimnitsky testa parametri ir normas robežās. 2. Kompensēts ar
Ārstēšana
Lai pareizi izvēlētos adekvātas ārstēšanas metodes, ir jāņem vērā CRF nosacīts sadalījums divos posmos: 1. Konservatīvs ar glomerulārās filtrācijas samazināšanos līdz 40-15 ml / min.
Akūts glomerulonefrīts
Akūts difūzs proliferatīvs glomerulonefrīts (AGN) ir slimība, kas rodas pēc infekcijas (agrāk uzskatīta par koku raksturu), izraisot imūniekaisuma bojājumu.
Klīniskā aina
AGN raksturo četri galvenie sindromi: urīna izmaiņas, palielināts asinsspiediens, pietūkums. Retos gadījumos attīstās nefrotiskais sindroms. Atkarībā no šo pazīmju kombinācijas akūtā
Ārstēšana
Ar izteiktu akūta glomerulonefrīta klīniku pacienti tiek hospitalizēti, viņiem tiek noteikts stingrs gultas režīms 2-4 nedēļas (līdz tūskas likvidēšanai un asinsspiediena normalizēšanai). Diēta H – ierobežota
Hronisks glomerulonefrīts
Hronisks glomerulonefrīts ir kombinēta slimību grupa, kuras izcelsme un morfoloģiskās izpausmes atšķiras un kam raksturīgi bojājumi. glomerulārais aparāts nieres, kanāls
CGN klīniskās izpausmes
Tos raksturo trīs galveno sindromu kombinācija: urīnceļu, tūskas un hipertensijas. Izmaiņas urīnā ir tipiskākās un tiek konstatētas stabili. Sv
Ārstēšana
Hroniska glomerulonefrīta (CGN) pacientu ārstēšanas metodi nosaka morfoloģisko izmaiņu raksturojums nierēs, klīnika, slimības progresēšana un komplikācijas. slims
Pielonefrīts
Pielonefrīts ir gļotādas infekcijas un iekaisuma slimība urīnceļu(kausiņi, iegurnis) un nieru tubulointersticiālie audi. Šī slimība ir
Ārstēšana
Slimnieku ārstēšana akūts pielonefrīts sākas ar viņu hospitalizāciju uroloģijas vai nefroloģijas nodaļās. Gultas režīma ilgums ir atkarīgs no slimības smaguma pakāpes, gaitas īpašībām.
Ārstēšana
Pacienta režīmu nosaka stāvokļa smagums, slimības fāze, klīniskās pazīmes, intoksikācijas esamība vai neesamība, hroniska pielonefrīta komplikācijas un CRF pakāpe.
Hematoloģisko pacientu izmeklēšanas metodes
Pacientu nopratināšana Daudzu asins slimību iezīme ir tāda, ka slimības sākuma stadijā pacientiem dominē vispārēja rakstura sūdzības: pieaug vispārējs vājums.
Punkcijas metodes hematopoētisko orgānu izpētei
1. Sternālā punkcija (1928. gadā ierosināja M.I. Arinkins) - tiek veikta ar speciālu adatu ar uzsvaru (Kassirska adata). Pēc vietējās anestēzijas tiek veikta priekšējās plāksnes punkcija krūškurvja ķermenī
Akūta posthemorāģiska anēmija
Ar akūtu posthemorāģisku anēmiju saprot anēmiju, kas attīstās, strauji zaudējot ievērojamu asins daudzumu no liela asinsvada. Galvenie iemesli:
Ārstēšana
Akūtas posthemorāģiskās anēmijas ārstēšanas sākuma posms ir asiņošanas apturēšana un cirkulējošo asiņu apjoma atjaunošana (pretšoka pasākumi). Ja nepieciešams apstāties
Dzelzs deficīta anēmija
Šī ir visizplatītākā anēmijas forma (75% no visām anēmijas formām). Anēmijas slimības pamatā ir dzelzs deficīts, kas iet uz hemoglobīna veidošanos. Organisms parasti zaudē dzelzi vairāk nekā
Dzelzs deficīta anēmijas klīniskās izpausmes
Sūdzības: vispārējs vājums, nogurums, galvassāpes, reibonis, sirdsklauves, elpas trūkums slodzes laikā. Var būt arī sūdzības par dedzinošu sajūtu mēlē, garšas izkropļojumu (vēlams
Ārstēšana
Ārstēšana dzelzs deficīta anēmija sastāv no etioloģisko faktoru ietekmēšanas - asiņošanas avota likvidēšana, pretvēža terapija, infekciju ārstēšana, iedzimta deficīta profilakse
B12 vitamīna (folija) deficīta anēmija
B12 vitamīna (folija) deficīta anēmija ir liela megaloblastisku anēmiju grupa, kas saistīta ar DNS un RNS sintēzes traucējumiem B12 vitamīna vai folijskābes deficīta dēļ.
Ārstēšana
B12 deficīta anēmijas ārstēšana tiek veikta, ņemot vērā etioloģiju, slimības smagumu un neiroloģiskus traucējumus. Diētai jābūt bagāts ar olbaltumvielām un vitamīni. Pilnīgi izslēgts
Hemoblastozes
Hemoblastoze ir sistēmiska slimība, kas saistīta ar hematopoētisko audu audzējiem, kuras galvenā klīniskā un morfoloģiskā pazīme ir nekontrolēta hiperplāzija.
Akūtas leikēmijas klīniskās izpausmes
Neatkarīgi no OL formas tās attīstībā var izdalīt šādus "lielākos sindromus". 1. Hiperplastisks jeb leikēmijas proliferācijas sindroms, ko izraisa audzēja augšana kā kaulos
OL dziedzeru forma.
Biežāk to novēro jaunībā ar tā limfoblastisko variantu, un to raksturo ģeneralizēta submandibulārā, supraclavicular, paduses, cirkšņa, mezenteriskā, retroperitoneālā vai
Ārstēšana
Akūtas leikēmijas terapija balstās uz programmas ārstēšanas ieviešanu, ieskaitot leikēmisko šūnu pakāpenisku iznīcināšanu ar dažādu kombināciju citostatiskiem līdzekļiem un manis kompleksu.
Hroniska mieloleikoze
1845. gadā R. Virčovs aprakstīja 55 gadus vecu pacientu, kurš nomira no asins slimības. Autopsijas laikā viņš atklāja strauji palielinātu liesu un sirdī un asinsvados dzeltenīgi pelēcīgu masu, kas atgādina
Klīniskās izpausmes
Šīs slimības laikā izšķir trīs stadijas: 1. stadija – sākotnējais. To raksturo mieloīdo proliferācija tikai kaulu smadzenēs un nelielas izmaiņas
Ārstēšana
Hroniskas mieloleikozes sākuma stadijā pacientam jāiesaka vispārēja stiprinoša terapija, racionāls uzturs, darba un atpūtas režīma ievērošana, izvairīšanās no insolācijas. Reizi 3-6 mēnešos
Ārstēšana
Ja pacientiem nav limfoleikozes klīnisko izpausmju, tiek veikti vispārēja rakstura terapeitiskie pasākumi: pareizs darba režīms, dzīve, kaloriju saturs, bagātināts uzturs, izvairīšanās.
leikēmoīdu reakcijas
Leikemoīdās reakcijas (l.r.) ir patoloģiskas asins reakcijas, kas līdzīgas leikēmiskām izmaiņām asinīs, bet atšķiras no tām patoģenēzē. Par l.r. nav raksturīgi dabiskai leikēmijas sasilšanai
Hemorāģiskā diatēze
Hemostāzes sistēma ir funkcionālu, morfoloģisku un bioķīmisku mehānismu kopums, kas aptur asiņošanu un tajā pašā laikā uztur asinis šķidrumā.
Asins recēšanas fāzes
Mūsdienu fermentatīvās asins koagulācijas teorijas pamatus lika pašmāju zinātnieks, Tartu Universitātes profesors A.A. Šmits savos 1861. – 1895. gada darbos, ko papildināja P. Moravics
Autoimūna trombocitopēnija
Saskaņā ar S. Muller-Eckhardt (1976) uz 1000 iedzīvotājiem ir 4,5 vīrieši un 7,5 sievietes, kas slimo ar autoimūnu trombocitopēnisko purpuru. Vēl nesen bija
Klīniskā aina
Dažreiz slimība sākas pakāpeniski, bet biežāk akūti, un tai vienmēr ir raksturīga vai nu atkārtota, vai ilgstoša gaita. Idiopātiskā slimības forma attīstās bez acīmredzamas saiknes ar citiem.
Hemorāģiskais vaskulīts
Sinonīmi: hemorāģisks imūno mikrotrombovaskulīts, Henoha-Šonleina slimība. Visizplatītākā un pazīstamākā slimība, kas saistīta ar paaugstinātas jutības vaskulītu, apmēram
Klīniskā aina
Ierasts izšķirt šādus galvenos B hepatīta sindromus: ādas, locītavu, vēdera ar kolikām un zarnu asiņošanu, nieru, akūtu glomerulonefrītu, dažreiz ar nefrotisku sinoviju.
Ārstēšana
Nepieciešama hospitalizācija un gultas režīms vismaz 3 nedēļas. Ir izslēgti alerģiski pārtikas produkti: kakao, kafija, šokolāde, citrusaugļi, svaigas ogas. Jāizvairās
ENDOKRINOLOĢISKO PACIENTU IZMEKLĒŠANAS ĪPAŠĪBAS
Pacienti ar slimībām Endokrīnā sistēma uzrāda lielu skaitu dažādu sūdzību no dažādiem orgāniem un sistēmām. Tas ir saistīts ar faktu, ka šajās slimībās
DIABĒTS
Cukura diabēts (DM) ir slimība, ko izraisa absolūts vai relatīvs insulīna deficīts un visu veidu vielmaiņas traucējumi, galvenokārt ogļhidrātu.
Klīniskā aina
Galvenie simptomi: pastiprinātas slāpes (polidipsija), palielināta ēstgriba, poliūrija, svara zudums, vājums, samazināta veiktspēja, ādas nieze. Tā kā ar šo slimību
Ārstēšana
pozitīva ietekme uz pacientiem cukura diabēts(SD) jau atveido pašu režīmu fiziskā aktivitāte (rīta vingrinājumi, dozētas pastaigas pa līdzenu reljefu līdz 2-3 km, riteņbraukšana,
Klīniskā aina
Ketoacidēmiskā koma attīstās lēni, pakāpeniski. Pirmkārt, attīstās ketoacidozes parādības. No pirmo ketoacidozes pazīmju parādīšanās līdz samaņas zudumam paiet vairākas dienas. Di
Ārstēšana
Ārstēšana tiek veikta tikai slimnīcā pastāvīgi laboratorijas kontrole glikozes, nātrija, kālija, hlorīdu, kreatinīna, urīnvielas, skābju-bāzes līdzsvara indikatori. Ir nepieciešams pārbaudīt glikēmiju ik pēc 1-2 stundām
Klīniskā aina
Hipoglikēmiskais stāvoklis attīstās ar cukura līmeņa pazemināšanos asinīs, kas mazāks par 2,75 mmol / l, un tas notiek biežāk akūti. Pacientam ir vispārējs vājums, izsalkums,
Ārstēšana
Nepieciešama ātra, enerģiska medicīniskā personāla rīcība, jo ar šo komu smadzenēs veidojas izteikts enerģijas deficīts. Pie pirmajām komas pazīmēm
Vairogdziedzera palpācija
Palpācijas ceļvedis vairogdziedzeris ir cricoid skrimslis. Vairogdziedzera izciļņa palpācijai īkšķis kreisā vai labā roka atrodas zem cricoid skrimšļa, un atlikušie četri pas
DIFŪZS TOKSĪGS GŪTA
(Tireotoksikoze) Difūzā toksiskā struma ir autoimūna slimība, kuras pamatā ir vairogdziedzera hiperfunkcija, ko pavada tā hiperplāzija. Etio
Klīniskā aina
Galvenās tirotoksikozes pazīmes ir goiter (vairogdziedzera palielināšanās), izspiedušās acis, tahikardija. Pacienti ir nobažījušies par vispārēju vājumu
Ārstēšana
Difūzās ārstēšanas programma toksisks goiter pirmkārt, tas ietver tireostatisko zāļu - mercazolila - iecelšanu (30 mg dienā vieglai un 40-60 mg dienā barotnes tirotoksikozei
HIPOTIROZE
Hipotireoze ir slimība, ko izraisa vairogdziedzera nepietiekama vairogdziedzera hormonu sekrēcija. Etioloģija un patoģenēze. Hipotireoze var būt
Klīniskā aina
Pacienti sūdzas par vispārēju vājumu, nogurumu, galvassāpes, apetītes zudums, bieži aizcietējumi, nomākts garastāvoklis, krasa efektivitātes samazināšanās, pastiprināta miegainība,
Ārstēšana
Hipotireozes etioloģiskā ārstēšana ne vienmēr ir efektīva. Tikai iekšā reti gadījumi savlaicīga pretiekaisuma terapija, piemēram, ar infekciozu un iekaisīgu hipotalāma-hipofīzes bojājumu
Aptaukošanās
Aptaukošanās (adipositas) - pārmērīga taukaudu nogulsnēšanās organismā. Tā var būt patstāvīga slimība (primārā aptaukošanās) vai sindroms, kas attīstās ar dažādiem
Etioloģija un patoģenēze.
1. Primārā aptaukošanās attīstās ar enerģijas pārpalikumu, kas organismā nonāk ar pārtiku, salīdzinot ar nepieciešamo enerģijas patēriņu. Vadošais aptaukošanās attīstībā ir a
Klīniskā aina
Slimība attīstās pakāpeniski. Sākotnēji pacienta pašsajūta nemainās; pēc tam parādās nogurums, vājums, dažreiz apātija, elpas trūkums, miegainība, palielināta ēstgriba, polidipsija. Cha
Ārstēšana
Pirmkārt, ārstēšanai jābūt vērstai uz likvidēšanu vai nomākšanu etioloģiskie faktori. Protams, pilnīga etioloģiskā ārstēšana ir iespējama tikai ar sekundāru aptaukošanos (hipotalāmu
kaheksija
Kaheksija (grieķu kachexia — slikts stāvoklis, sāpīgums) ir sāpīgs stāvoklis, kas saistīts ar nepietiekamu uzturvielu uzņemšanu vai to uzsūkšanās pārkāpumu.
Klīniskās izpausmes
Pacientu ar kaheksiju sūdzības galvenokārt ir saistītas ar slimību, pret kuru tā attīstās. Galvenais fons ir ass vispārējs vājums, apātija, dažreiz pastāvīgs bezmiegs, apetītes trūkums
Ārstēšana
Taktika medicīniskie pasākumi Kaheksijas gadījumā, tāpat kā visu citu slimību gadījumā, tā tiek veidota atkarībā no etioloģiskajiem faktoriem un patoģenētiskajām saitēm izsīkuma attīstībā. Kad ek
Ārstēšana
Akūtas nātrenes ārstēšanai jābūt sarežģītai: tiek noteikts piena-veģetārs uzturs, izņemot ēstgribas stimulatorus; zarnu attīrīšanai - klizmas, caurejas līdzekļi (sulfa
POLLINOZE
Pollinoze (no angļu valodas rollen - pollen) ir atopiskās grupas alerģiska slimība, ko izraisa augu ziedputekšņi un ko raksturo akūts iekaisums.
Etioloģija un patoģenēze
ASV, kā arī dažos Francijas, Ungārijas, Dienvidslāvijas apgabalos galvenais iemesls šī slimība- ambrozijas putekšņi, Eiropas valstīs - koku (biežāk platānas) un labības stiebrzāļu ziedputekšņi. IN
Klīniskā aina
Visizplatītākais ir rinokonjunktīvas sindroms. Tas izpaužas ar plakstiņu niezi un apsārtumu, "smilšu acīs" sajūtu, fotofobiju, asarošanu, smagos gadījumos - blefarospazmu. Tajā pašā laikā
Ārstēšana
Visefektīvākā ir specifiska hiposensibilizācija. Šiem nolūkiem tiek izmantoti standarta ziedputekšņi, pārtika, putekļi, epidermas alergēni, kurus ievada subkutāni pieaugošās devās un
ANAFILAKTISKAIS šoks
Anafilaktiskais šoks (AS) ir akūta ģeneralizēta tūlītēja alerģiska reakcija, kas rodas, atkārtoti ievadot alergēnu organismā, kā rezultātā m
Klīniskā aina
Šoks var būt viegls, mērens vai smags. Vieglu AS gaitu raksturo īss prodromālais periods (no
Zāļu izraisīta anafilaktiskā šoka ārstēšana
(“Klīniskie protokoli pacientu diagnostikai un ārstēšanai”, Baltkrievijas Republikas Veselības ministrijas 2005. gada 19. maija rīkojuma Nr. 274 pielikums Nr. 1). 1) To veic anafilaktiskā šoka vietā. Visas narkotikas
Ārstēšana
Ar pārsvarā locītavu RA formu vienu no ātras darbības nehormonālajiem (nesteroīdajiem) pretiekaisuma līdzekļiem lieto kombinācijā ar ilgstošas darbības līdzekļiem. Nesteroīds
Ārstēšana
Osteoartrīta ārstēšanas mērķi ir sāpju sindroma likvidēšana; vielmaiņas procesu normalizācija, t.i. pirmkārt, svara zudums, vielmaiņas procesu normalizēšana locītavu skrimšļos; funkciju uzlabošana
HIV INFEKCIJA
(IEGŪTĀ IMUNDEFICĪCES SINDROMS (AIDS) HIV infekcija - infekcijas process cilvēka organismā, ko raksturo lēna gaita, imūnsistēmas un nervu bojājumi
Klīniskā aina
HIV infekcijas klīniskajā attēlā izšķir 5 slimības stadijas. es Akūta infekcija(iepriekš bija inkubācijas periods). 3-5 nedēļu laikā no inficēšanās brīža
II. Asimptomātiska infekcija (nesējs).
Šajā posmā var būt mērens limfmezglu pieaugums. Posms ilgst 1-5 gadus. III. Pastāvīga ģeneralizēta limfadenopātija. Pieaug
Ārstēšana
Pašlaik medicīnā vēl nav līdzekļu, ar kuriem cilvēku varētu izārstēt no HIV infekcijas. Galvenie HIV infekcijas ārstēšanas mērķi ir: pirmo izpausmju stadijā
ĀRKĀRTAS
klīniskā nāve. Reanimācijas un intensīvās terapijas principi. Atgādiniet, ka klīniskā nāve ir viens no termināla stāvokļa attīstības posmiem. termināļa cos
Algoritms palīdzības sniegšanai klīniskas nāves gadījumā
Vienīgais veids, kā glābt pacientu, kurš atrodas terminālā stāvoklī (ieskaitot klīniskā nāve) - reanimācijas pasākumu veikšana. Reanimācija ir
Netiešās sirds masāžas metode
Cietušajam jāatrodas horizontālā stāvoklī uz muguras, uz cieta un līdzena pamata; viņa galva nedrīkst būt augstāka par krūšu līmeni; pirms netiešās sirds masāžas sākuma tas jāpaceļ
Universāls darbību algoritms pieaugušo pēkšņas nāves gadījumā
(saskaņā ar 2000. gada vadlīnijām par CPR un ECC). 1. Pamata atdzīvināšanas pasākumi (pamata CPR): Pārliecinieties, vai cietušais ir bezsamaņā; Atjaunot caurlaidību
ASINSRECĒŠANA
Indikatora norma SI vienībās Asiņošanas ilgums: - saskaņā ar Duke - pēc Ivy 1-4 min 1-7 min
ELPOŠANAS SISTĒMAS
Sūdzības pacientiem ar elpceļu slimībām ....... 62 Krūškurvja izmeklēšana ................................ ..............................................
Sirds un asinsvadu sistēmas
Sirds un asinsvadu slimību pacientu izmeklēšanas metodes asinsvadu sistēma.......................................................................................................... 143
Aknu un žults ceļu pārbaude
Sūdzības pacientiem ar aknu un žults ceļu slimībām, to patoģenēze………………………………………………………………………………………………… ……………………………………………………………………………………………………………………………………… ……………………………………………………………………………………………… …..363 Sitamie instrumenti, palp
Endokrīnā sistēma
Endokrinoloģisko pacientu izmeklēšanas iezīmes ................................................ ... 502 Cukura diabēts .... ................................................ ......................................
1122 0
Locītavu sindromu (SS) parasti sauc par kompleksu, muskuļu un skeleta sistēmas slimību vai slimību pazīmju kopumu, kas attīstās kopā.
Turklāt šo sindromu raksturo ne tikai sāpes, kas lokalizētas vienā vai vairākās locītavās vienlaikus, bet arī:
- stīvums, arī no rīta vai pēc atpūtas;
- locītavas deformācija vai deformācija;
- nepareiza vai neparasta poza.
Tāpat var papildus mainīties ādas krāsa akūtā locītavu sindroma zonā, var novērot sastrēgumu, mezgliņu klātbūtni un citas disfunkcijas.
Locītavu sindroms ir kopīgs cēlonis cilvēku aicinājumi oficiālajās ārstniecības iestādēs. Tas notiek kopā ar 70 procentiem no visām slimībām, tostarp locītavu un mugurkaula slimībām. Tieši tā sāpes piespiest cilvēku meklēt palīdzību pie ārsta.
Par ko liecina locītavu sindroms, par kādu slimību norāda, jānoskaidro pēc papildu pazīmēm, pacienta slimības vēstures, viņa noslieces, iedzimtības un blakusslimībām.
Biežākais spēcīgo, kam nepieciešama palīdzība un hospitalizācija, cēlonis ir neveselīgi procesi, kas notiek locītavu saistaudos, kā arī to slimības.
Visbiežāk diagnosticēto OSS (akūta locītavu sindroma) cēloņu saraksts:
- vai blakus esošie audi;
- sekundārā SS, kas ir hroniskas, atkārtotas sekas autoimūnas slimības;
- (gan primārais, gan sekundārais);
- locītavu, muskuļu un skeleta audu traumu sekas;
- problēmas iekšā vielmaiņas procesi mugurkauls;
- iedzimtas locītavu vai mugurkaula slimības.
Lai noskaidrotu locītavu sindroma cēloņus, ir nepieciešama diferenciāldiagnoze.

Diferenciāldiagnoze
Veicot tik sarežģītu diagnozi, kas saistīta ar locītavu sindromu, un, ja ir aizdomas par reimatisko slimību (), diagnostikas procesā rodas problēma, kā atšķirt šo slimību no apmaiņas-distrofiskiem traucējumiem.
Tā kā slimību vislabāk diagnosticēt un ārstēt pirmajā slimības attīstības gadā, tad tieši agrīnā stadijā ir svarīgi organizēt nepieciešamo izmeklējumu nokārtošanu, lai noteiktu pareizu diagnozi.
Artrīts ietver šādas šķirnes:
Šajā sarakstā jāiekļauj arī nepārbaudīts artrīts, kā arī tas, kas rodas kopā ar autoimūnām slimībām.
Savukārt vielmaiņas-distrofiskās slimības ietver visu veidu primārās, tai skaitā. Kad rodas sekundāra artroze, parasti slimības atkārtotas attīstības cēlonis un uz tās fona - locītavu sindroms - ir iekaisuma procesi, kas rodas slimās locītavas rajonā.
Un, visbeidzot, vēl divi procesi var izraisīt CC, kas saistīti ar vielmaiņas traucējumi- šī (starp uzbrukumiem) un mugurkaula vielmaiņas-distrofiskas slimības.
Lai palīdzētu noteikt pareizu diagnozi vai sāktu attiecināt slimību uz pirmo vai otro no iepriekš minētajām grupām, var Papildus informācija sekojošais raksturs.
Vai no rīta ir locītavu stīvums ilgāk par vienu stundu? Ja jā, šī ir pirmā slimību kategorija. Vēl viena pazīme, kas norāda uz artrīta grupu: simetriski locītavu bojājumi, bieži vien tā ir metakarpofalangeālā zona.
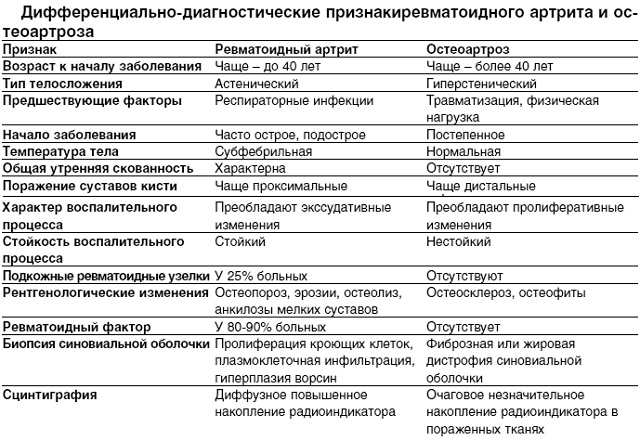
Jāatceras, ka, pārbaudot agrīnā stadijā, tie var vēl nebūt noderīgi, jo nevienā attēlā nekas nebūs redzams. Citos sāpīgo izmaiņu gaitas posmos pēc rentgena tiek konstatētas locītavu struktūras izmaiņas, to pārvietošanās, cistas un citi veidojumi, arī erozīvi.
Infekcijas saknes
Ar skaidru saikni starp locītavu sāpēm un iepriekšēju infekciju tiek veikta postinfekcioza artrīta diagnoze. Ir svarīgi pārliecināties, ka akūta locītavu sindroma attīstības laikā nav infekcijas.
Patiešām, pretējā gadījumā sāpju sindroms būs tikai tieša izpausme un pavisam cita slimība, nevis sekundārs faktors, kas parādījās tikai pēc noteikta laika pēc primārā cēloņa. Kādas ir locītavu sindroma infekciozās “saknes”?

Ar podagru, kas ir ļoti izplatīta slimība, pastāv saikne starp izmaiņām un sāpju rašanos locītavās.
Šīs slimības iezīme ir bieža asimetrija, sākums nāk no falangas daļas, attīstība izpaužas citu ķermeņa locītavu sakāvē.
Ja ir aizdomas par Šēnleina-Dženoha slimību, vēl viena papildu pazīme parasti ir nelieli punktēti izsitumi, kas lokalizēti apakšstilba apakšdaļā.
Ja artrīts rodas uz citu slimību fona – piemēram, autoimūnām slimībām, tad to sauc – “autoimūnais artrīts”. Šī pacienta stāvokļa atšķirīgā iezīme ir sūdzību buķetes klātbūtne par dažādiem orgāniem un ķermeņa daļām: sirdi, nierēm, ādu, muskuļiem.
Ja to ir grūti diagnosticēt, viņi apstājas pie slimības pagaidu definīcijas - nediferencēta artrīta. Pēc noteikta reimatologa novērojumu skaita ir iespējama precīzāka diagnoze.
Ja artroze skar attiecīgi vienu locītavu, OSS lokalizējas vienā vietā un slimību sauc: “” - gūžas locītavai, “” - ceļgalam. Ja vairākas locītavas “saslimst” vienlaikus, tas ir.
Klīniskā attēla analīze
Katrai locītavu sindromam raksturīgajai slimībai ir vairākas klīniskas izpausmes, saskaņā ar kurām konkrētas slimības gaita atšķiras, lai gan ne vienmēr:
Spondiloartrītu novēro, nepadarot tā diskus nekustīgus vai invalīdus.
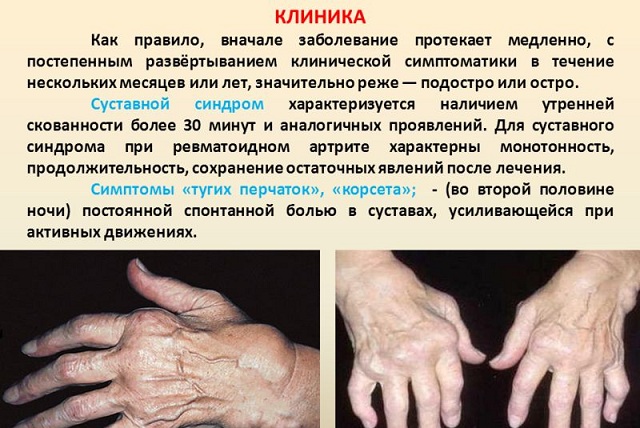
Papildus ārējam stāvoklim un analīzēm, kā arī to medicīniskajai interpretācijai, pētījumu rezultāti tiek interpretēti kopā, ņemot vērā sūdzības un sāpju raksturu, locītavu sindromu. Tiek veikta arī goniometrija, tiek izmantotas vizualizācijas un indikatoru metodes.
Instrumentālās diagnostikas metodes
 Goniometrija ir nesāpīga diagnostikas metode, ko īsteno, mērot leņķus, kurus ekstremitātes vai ķermeņa daļas var pagriezt locītavu un disku dēļ. Šī locītavu funkciju un spēju diagnostika tiek veikta, izmantojot speciāli šim nolūkam paredzētus instrumentus.
Goniometrija ir nesāpīga diagnostikas metode, ko īsteno, mērot leņķus, kurus ekstremitātes vai ķermeņa daļas var pagriezt locītavu un disku dēļ. Šī locītavu funkciju un spēju diagnostika tiek veikta, izmantojot speciāli šim nolūkam paredzētus instrumentus.
Ko nozīmē termins “indikatoru” pētniecības metodes? Tās ir procedūras, kas paredzētas, lai jebkurā ērtā veidā parādītu informāciju par orgāna vai organisma veselības stāvokli.
Indikatora metodes ietver pētījumus par iekaisuma procesa klātbūtni un vispārējiem faktoriem tā gaitā. Tas palīdz ārstiem laboratorijas pētījumi. Piemēram, asins analīzi un slimībām atbilstošas vielas un daļiņas, kas ar savu esamību, neesamību vai daudzumu parāda organismā notiekošo.
Tiek izsaukta ārējā stāvokļa novērtēšana ar vizuālu pārbaudi. Šis rūpīgas detalizētas izmeklēšanas process ar vizuālā aparāta palīdzību arī pievieno lielu informācijas apjomu slima cilvēka anamnēzei.
Agrīna iekaisuma procesa diagnostika kā viens no biežākajiem locītavu sindroma faktoriem ir viens no galvenajiem soļiem ceļā uz. pareiza diagnoze un atveseļošanās.
Bieži vien ir svarīgi visaptverošs pētījums pārbaudiet locītavas sinoviālo šķidrumu. Tas ļauj jums pateikt, kas ir daļa no šī svarīgā veselīgas normālas eksistences elementa. cilvēka ķermenis. Novērojot attēlos laikā medicīniskā diagnostika saišu pārkaļķošanās, tas runā.
Dažkārt var palīdzēt termiskā attēlveidošana (termogrāfija) - metode audu izmeklēšanai ar infrasarkano starojumu, kad tiek veikti attālināti temperatūras mērījumi locītavas iekšpusē vai tās nepieejamā vietā.
Uz kartes skeleta, ko veido uz speciāla papīra uzlikts temperatūras indikatoru kopums, viņi izdara secinājumus par slimības gaitu vai veic diagnozes korekcijas un precizējumus.

Pieeja terapijai
No dažādām locītavu sindroma ārstēšanas metodēm izšķir divas lielas grupas:
- pamata;
- simptomātiska ārstēšana.
Pēdējā grupā ietilpst pretiekaisuma līdzekļi, pretsāpju līdzekļi, gan tabletēs, gan injekcijās, uz kurām  ķērās gadījumos, kad nepieciešama akūtā sindroma atvieglošana. Pirmie ir šādi: Celekoksibs, Aceklofinaks, Diklovits,.
ķērās gadījumos, kad nepieciešama akūtā sindroma atvieglošana. Pirmie ir šādi: Celekoksibs, Aceklofinaks, Diklovits,.
Pārtraucot spēcīgu sāpju sindromu, tiek lietoti arī specifiski medikamenti, kurus var lietot citu slimību un stāvokļu gadījumā, dažāda rakstura pretsāpju līdzekļi.
Glikosteroīdu zāles, ko lieto locītavu sindromā: Prednizolons, Deksametazons, Triamcialons.
Kad ārsts izraksta šīs vai citas zāles, pacients kādu laiku ir jānovēro speciālistam un jāveic visi nepieciešamie pētījumi, ieskaitot analīzi un instrumentālos pētījumus.