Diferenciální diagnostika u kloubního syndromu. Kloubní syndrom: příznaky a léčba.
Strana 27 ze 72
KAPITOLA VI
KLOUBNÍ SYNDROM
- Charakteristika artralgie.
- Diagnostický význam artralgie u různých onemocnění.
- Diferenciálně diagnostické příznaky onemocnění doprovázených artralgií.
Termín "artralgie" pochází ze dvou řeckých slov: arthros - kloub a algos - bolest, tzn. bolest kloubů. Často mluvíme o bolestech kloubů. Příčinou artralgie může být zánět kloubu, dystrofické změny v něm, infekční nebo infekčně-alergická onemocnění, nádorový proces v jakémkoli orgánu nebo systému, doprovázený kloubním syndromem, hemoblastózou, traumatem, některými somatickými a kožní choroby. Toto není zdaleka úplný seznam. možné příčiny artralgie, protože téměř všechna revmatická onemocnění, kterých je podle moderní klasifikace asi 100 forem, jsou doprovázena artralgií.
Artralgie se svou povahou, dobou výskytu, trváním liší ve značné rozmanitosti, což je způsobeno silou stimulu, stavem samotného receptorového aparátu a individuální citlivostí pacienta. Při určování příčiny artralgie je třeba vzít v úvahu následující velmi důležitou okolnost. Subjektivně si děti prvních let života často stěžují na celkovou bolest končetin nebo indikují místo vzdálené od ohniska zánětu, do kterého bolest vyzařuje. Jednak je to dáno tendencí rostoucího organismu k generalizovaným, generalizovaným reakcím a jednak neschopností dítěte určit povahu a lokalizaci bolesti. V důsledku toho často dochází k diagnostickým chybám.
HLAVNÍ MOŽNOSTI ARTRALGIE U DĚTÍ
Krátkodobé, „ulétavé“, bolesti kloubů se objevují především v noci, častěji v kloubech dolních končetin – kolena a kotníku. Jejich výskyt je spojen se zvýšeným růstem dítěte v tzv. obdobích protahování, s intenzivní fyzickou aktivitou a sportem. Klinicky a rentgenologicky se klouby většinou nemění a postupem času bolest mizí bez jakéhokoli zásahu. Výjimkou je Osgood-Schlatterova choroba, která se vyznačuje poškozením tibiální apofýzy v oblasti její tuberosity. Toto onemocnění je pozorováno častěji u chlapců ve věku 13-17 let. Neexistuje žádný zánět. Děti cítí bolest kolenní kloub a v oblasti tuberosity holenní kosti při pohybech, skákání a chůzi. Ve stejné oblasti se někdy vyskytuje otok. Radiologicky je zaznamenáno ztluštění měkkých tkání nad tibiální apofýzou. Nemoc bez speciální terapie zmizí za 1-2 roky. Při silné bolesti lze doporučit klid, léky proti bolesti.
Hlavní příčinou artralgie u dětí je artritida - různé druhy zánětlivých procesů, a to jak přímo v kloubech, tak s nimi nesouvisející. Je to do jisté míry dáno tím, že synoviální membrána kloubu je jedním z odrazových můstků pro imunologické reakce. Je bohatý na lymfoidní buňky a reaguje na antigenní podněty jako lymfatické uzliny. Biologicky uvolněné účinné látky, dráždí citlivá nervová zakončení, může způsobit bolest v kloubu. S rozvojem artritidy je nárůst bolesti způsoben mechanickými faktory - zvýšením tkáňového tlaku, výskytem výpotku v kloubu, kolísáním osmotického tlaku atd. Artralgie vyplývající z zánětlivý proces v kloubu se bolest objevuje nejčastěji v druhé polovině noci nebo ráno, tzn. po dlouhém odpočinku. Jedná se o tzv. ranní neboli „startovací“ bolesti spojené s poškozením měkkých tkání – vazivových a synoviálních membrán kloubu.
V tomto případě se artralgie snižují po pohybu a večer.
Při revmatismu - revmatické horečce se po 2-3 týdnech mohou objevit intenzivní bolesti kloubů. po angíně současně se subfebrilní teplotou, nejčastěji bez klinických příznaků artritidy.
Současně nebo po 1-2 týdnech. změny na srdci (revmatické srdeční onemocnění) nebo, méně často, nervový systém(chorea). V některých případech artralgie vymizí bez následků po 7-10 dnech, v jiných se rozvine pravá revmatoidní artritida. Bolest zesiluje, častěji jsou postiženy velké klouby dolních končetin a není nutná symetrie léze. Zdá se, že zánět přechází z jednoho kloubu do druhého. Nejprve jsou postiženy kolenní a hlezenní klouby, poté zápěstí a loketní klouby.
Někdy je bolest kloubů s revmatismem doprovázena horečkou až do 38-39 ° C. Často pozorovaná polyartralgie bez viditelných změn v kloubech. Charakteristickým rysem revmatického procesu v kloubech je jeho akutní povaha, aniž by přecházela do chronického průběhu. Klouby se přitom nedeformují a rozsah pohybu je v nich plně zachován. Pro diferenciální diagnostika revmatická polyartralgie, je nutné použít imunologické testy a instrumentální metody pro studium kardiovaskulárního a nervového systému.
Často exacerbace doprovázejí přetrvávající artralgie chronická tonzilitida nebo akutní tonzilitida, lze pozorovat s infekční choroby(vstupními branami infekce jsou nejčastěji nosohltan, urogenitální orgány a střeva), na pozadí střevních infekcí (yersinie, salmonely, šigelózy aj.). U posledně jmenovaného je zánět synoviální membrány reaktivní povahy a může se vyvinout po 1-1,5 týdnech. od počátku infekce. infekční agens PROTI synoviální tekutina obvykle nenalezen. Tento druh kloubních projevů se nazývá reaktivní artritida.
Chlamydiová infekce vyvolává tzv. uretro-okulosynoviální syndrom. V tomto případě onemocnění často začíná asymptomatickou uretritidou a poté se připojí artralgie, artritida a konjunktivitida. Tento komplex příznaků se nazývá Reiterova choroba. Poškození kloubů (koleno, kotník, klouby chodidel) je zpravidla asymetrické. Charakterizováno přetrvávající artralgií, rozvojem artritidy. Nejčastěji je postižen kloub palce nohy. Kůže prstu je modrofialová a její „klobásová“ defigurace. Proces se rozšiřuje na sakroiliakální kloub (obvykle na jedné straně). Diagnosticky kromě triády klinické příznaky, důležité je zjištění chlamydií ve seškrabech z močové trubice a ze spojivky, přítomnost pozitivní sérologické reakce a také rentgenový příznak - jednostranná sakroiliitida. Reiterova nemoc se v 65 % případů vyskytuje u dětí s histokompatibilním antigenem B27.
Nejčastěji se artralgie s následnou artritidou vyskytuje u dětí s juvenilní revmatoidní artritidou (JRA). Jedná se o komplexní onemocnění nejasné etiologie s autoimunitní patogenezí, které má dvě hlavní formy - kloubní a systémovou nebo kloubně-viscerální (častěji je pozorována kloubní forma). Onemocnění je chronické a progresivní. Ve 40–50 % případů se pacienti stanou invalidními. Bolest se může objevit v jednom, dvou nebo více kloubech najednou. Přetrvávající bolesti v jednom kloubu, nejčastěji v pravém nebo levém kotníku, mohou být doprovázeny poškozením oka – jednostrannou nebo oboustrannou revmatoidní uveitidou, často úplnou ztrátou zraku. Při perzistující monoartróze, zejména u malých dětí, je nutná konzultace s oftalmologem. Při zapojení do zánětlivého procesu 2-3 (oligoartróza) a více (zpočátku velkých) kloubů je typická symetrie léze. Období artralgie bez viditelných změn na kloubu je nejčastěji krátkodobé (1-2 týdny). Následně dochází k typickým zánětlivým změnám s porušením konfigurace kloubu a omezením rozsahu pohybu v něm v důsledku svalových kontraktur. Někdy u alergoseptické varianty JRA jsou artralgie obzvláště intenzivní. Vyvstávající ráno jsou obvykle doprovázeny zvýšením teploty až na 39-40 ° C a výskytem alergických vyrážek na extenzorových plochách končetin.
Tato triáda symptomů má v tomto případě velkou diagnostickou hodnotu.
Obecně je diagnostika obtížná a využívá diagnostická kritéria Americké a Východoevropské revmatické asociace. Důležitá je včasná detekce onemocnění a pozorování dítěte revmatologem, protože JRA vyžaduje poměrně závažnou a dlouhodobou terapii, včetně nesteroidních antiflogistik („základních“) léků, někdy i kortikosteroidů. Léčba se provádí pod kontrolou klinických laboratorních a instrumentálních studií.
Ankylozující spondylitida neboli Bechtěrevova nemoc je nejčastěji pozorována u mužů a chlapců. Bolest se vyskytuje v různých částech páteře (centrální forma), velkých „kořenových“ (ramenní, kyčelní) kloubech (rhizomyelická forma) současně s bolestí páteře nebo jim předcházející, v periferních kloubech (periferní forma) nebo v malých kloubech nejen páteře, ale a kartáčů (skandinávská forma). Nemoc se vyvíjí pomalu, v průběhu 15-20 let, takže děti jsou diagnostikovány mnohem méně často než dospělí. Etiologie onemocnění není známa. Je zaznamenána dědičná predispozice a také asociace s histokompatibilním antigenem B27 (HLA-B27). Rané znamení může se objevit bolest v patách - v místech úponu Achillovy šlachy na kalkaneu, stejně jako v místech úponu jiných šlach na kost (entezopatie). Patologický proces se rozšiřuje především na sakroiliakální kloub a páteř. Dochází k progresivní destrukci chrupavky s ankylozací ileosakrálního kloubu. Ankylóza je hlavním klinickým příznakem onemocnění. malé klouby. Postupně dochází k degeneraci meziobratlových plotének a kloubního pouzdra s chondroidní metaplazií a následnou osifikací vazivového prstence a pouzdra, pájením chrupavky – synchondróza. V důsledku toho všechny kloubní tkáně osifikují a páteř se stává zcela nehybnou. Rentgenová detekce oboustranné sakroiliitidy je důležitá v časné diagnostice. Následně, s osifikací intervertebrálních vazů, páteř na rentgenovém snímku připomíná „bambusovou hůl“. Při podezření na ankylozující spondylitidu by měl být pacient odeslán ke konzultaci s revmatologem a oftalmologem, protože se může rozvinout uveitida. U Bechtěrevovy choroby se používají nespecifická protizánětlivá léčiva (NSAID) a metody funkční rehabilitace. Léčba je neúčinná.
Difuzní onemocnění pojivové tkáně u dětí (DBST). Podle různých autorů se artralgie na počátku SLE, prominentního představitele DBST, vyskytuje v 80–100 % případů. Kloubní syndrom u SLE může mít několik variant. Počáteční období onemocnění je charakterizováno těkavou polyartralgií a asymetrickým kloubním poškozením. Ve vrcholu onemocnění je typičtější symetrie kloubního poškození se známkami středně těžké artritidy, otokem periartikulárních tkání a ranní ztuhlostí. V diferenciální diagnostice jsou důležitá kritéria včasná diagnóza SLE.
Artralgie jsou často jednou z počáteční příznaky systémová sklerodermie. Často přecházejí v subakutní nebo chronickou artritidu, klinicky podobnou revmatoidní artritidě. Klouby jsou postiženy symetricky. Charakteristické je zapojení do procesu malých kloubů ruky a zápěstí s minimálními exsudativními projevy, ale výrazným zhutněním měkkých tkání, rozvojem flekčních kontraktur a subluxací. Pro diferenciální diagnostiku poškození kloubů u sklerodermie, změn na kůži a podkoží (porucha pigmentace, indurace, atrofie, charakteristický lesk) a radiologických známek jako je osteolýza nebo resorpce terminálních článků prstů a někdy i měkkých tkání velmi důležité jsou kalcifikace (Thiebjerge-Weissenbachův syndrom).
Těžká artralgie může být způsobena tuberkulózními lézemi kloubů. Tuberkulózní ohnisko se obvykle nachází hluboko v houbovité části kosti a v oblasti epifýzy nebo metafýzy. Nejčastěji bývá postižena páteř a velké klouby – kyčel, koleno. Počáteční období procesu v kosti se může vyvíjet bez klinické projevy. Pacient si stěžuje na slabost, únavu, jsou možné poruchy chůze. S přechodem procesu na kloubní povrchy kostí a poškozením synoviální membrány a periartikulárních tkání dochází k ostré bolesti v kloubu, doprovázené kontrakturou bolesti; zvyšující se známky zánětu. RTG snímek tuberkulózního kloubního poškození: těžká osteoporóza se ztenčením kortikální vrstvy tubulárních kostí, tvorbou ložisek destrukce, kavern obsahujících sekvestry a tavení kožní kloubní chrupavky. Pro diagnostiku je důležitá anamnéza, pozitivní tuberkulínové testy, kondice. vnitřní orgány, zejména lymfatický aparát hrudníku a břišní dutina, RTG a tomografická data, punkční biopsie. Mikrobiologické studie jsou také nezbytné (výsadba flóry na médiích, infekce laboratorních zvířat), ale při jejich provádění je třeba mít na paměti, že dlouhodobé užívání antibiotik prudce snižuje hodnotu jejich výsledků (až o 15 %). Dobrý výsledek(ve 100 % případů) v diagnóze tuberkulózní artritidy lze získat pouze tehdy, pokud je bioptický materiál úspěšně odebrán z kostního ložiska.
Bolest v oblasti kloubu je často spojena s vývojem novotvarů, zejména synoviomu - nádoru vycházejícího ze synoviální membrány kloubu; chondroblastom (Kodmakiho tumor), lokalizovaný nejčastěji v proximální epifýze humeru a tibie; osteoblastoklastom nebo "myeloidní nádor", sestávající z obrovských buněk osteoblastů a osteoklastů. Nádory jsou buď benigní nebo maligní. Při diagnostice nádorů mají zvláštní význam radiační, radiologická a histologická data.
Artralgie a artritida mohou být jedním z projevů nádorového procesu, který je lokalizován nejen uvnitř pohybového aparátu, ale i mimo něj v podobě paraneoplastického syndromu. V tomto případě jsou přetrvávající artralgie doprovázené přetrvávající horečkou, mikroadenopatií, progresivní dystrofií a anémií. Z zhoubné nádory doprovázený kloubním syndromem, děti mají častěji neuroblastom se změnami v hrudní a bederní páteři, dlouhých kostech.
Závažná artralgie a artritida jsou pozorovány u některých hematologických onemocnění. Takže u leukémie je jeden z paraneoplastických syndromů kloubní, charakterizovaný zpočátku těkavou artralgií s asymetrickým poškozením kloubu a poté výraznější artritidou s ostrou konstantní bolestí kloubů, exsudativní složkou a kontrakturami bolesti. U leukémie je artralgie často doprovázena ossalgií. V těchto případech je hlavní diagnostickou hodnotou studium materiálu trepanové biopsie, kostní radiografie, která odhaluje velká ložiska destrukce v metafýzových oblastech kosti a oblasti destrukce v kompaktní kostní látce ve formě uzur (kost " sežraný molem“). Charakteristické je zploštění obratlových těl - leukemická brevispondylóza.
Poškození kloubů, projevující se formou artralgie nebo artritidy, může být jedním z příznaků hemoragické vaskulitidy (Schonlein-Henochova choroba). Etiologicky hemoragická vaskulitida připisováno onemocněním infekčně-alergické povahy, ale příčiny jeho vzniku jsou zcela nejasné. Hlavním příznakem onemocnění je polymorfní, převážně hemoragická vyrážka lokalizovaná na dolních končetinách, velkých kloubech, hýždích. U 42–72 % pacientů je také pozorován kloubní syndrom, obvykle ve formě artralgie, častěji symetrické, u velkých kloubů – koleno, kotník. Někdy se artritida vyvíjí s exsudativní složkou v periartikulárních tkáních nebo s angioedémem v oblasti kloubu (Quinckeho edém). Kloubní syndrom je zpravidla nestabilní a během několika dnů projde bez následků. Diagnóza je stanovena na základě typického exantému a jeho kombinace s abdominálními a renálními syndromy.
Traumatické poranění kloubu. Poranění, zejména kolenního kloubu, se nejčastěji vyskytuje u dětí. dospívání při sportu, venkovních hrách. U drobných poranění je možná pouze bolest, někdy s vnějšími projevy v podobě oděrek nebo modřin. Při těžším poranění vzniká poúrazová synovitida, hromadí se výpotek v kloubní dutině, výrazně se mění kontury kloubu, je narušena jeho funkce, při pohybech dochází k bolesti. V takových případech je nutná pomoc traumatologa.
Diferenciálně diagnostické příznaky onemocnění doprovázených artralgií a artritidou jsou uvedeny v tabulce. 7.
Tabulka 7. Některé diferenciálně diagnostické příznaky onemocnění doprovázených artritidou a artralgií
Choroba |
Diagnostické vlastnosti |
Revmatismus |
Polyartróza malých a velké klouby, artralgie a artritida (prchavé povahy, s úplnou reverzibilitou procesu), spojení s infekcí |
Doba trvání více než 3 týdny, symetrie poškození kloubů, poškození krční páteř, ranní ztuhlost, revmatoidní oční onemocnění, epifyzární osteoporóza, zúžení kloubní štěrbiny (rentgen) |
|
Juvenilní ankylozující spondylitida |
Monooligoartróza kloubů nohou, entezopatie (bolest v oblasti úponu šlach), časná bilaterální sakroiliitida, ankylozující tarzitida (poškození kloubního a šlachovo-vazivového aparátu nohou), přítomnost HLA-B27 |
Reiterova nemoc |
Asociace s urogenitální infekcí (často s chlamydiemi), asymetrická oligoartritida typu „žebřík“, periostitis v oblasti kalkanea, jednostranná sakroiliitida, konjunktivitida, uretritida, přítomnost HLA-B27 |
paraneoplastický |
Asymetrická monooligoartróza, absence deformací a patologických změn v kloubech na rentgenovém snímku, rezistence na protizánětlivou léčbu, vysoká horečka, prudké zvýšení ESR |
Choroba |
Diagnostické vlastnosti |
Nespecifická ulcerózní kolitida |
Asymetrická mono-oligoartróza, těkavý charakter poškození kloubu, erythema nodosum, beze změn na kloubech na RTG snímku, paralelní průběh artritidy a kolitidy, přítomnost HLA-B27 |
reaktivní artritida (spojená s střevní infekce) |
Asymetrické artralgie nebo artritida vyskytující se během nebo po průjmu; kompletní regrese procesu, častá exacerbace konjunktivitidy, erythema nodosum, přítomnost HLA-B27 |
tuberkulózní artritidy |
Lymfadenopatie, pozitivní tuberkulinové testy, únava postižené končetiny při chůzi, porucha chůze, RTG - přítomnost malých ložisek řídnutí kostní struktury epifýzy nebo metafýzy |
Leukemická artritida |
Přetrvávající artralgie bez kloubního výpotku, ossalgie, záchvaty bolesti v noci, vysoká přetrvávající horečka, výrazné zvětšení lymfatické uzliny, specifické ukazatele při studiu biopsie kostní dřeně; RTG - destrukce kompaktní kostní hmoty ve formě uzrů ("sežraných moly") |
KLOUBNÍ SYNDROM
Výhoda
pro studenty lékařské fakulty
a klinické obyvatele
GrGMU, Grodno
Autoři: doc. kavárna nemocniční terapie, Ph.D. Miláček. Sciences I.R. Ruff; Doc. kavárna nemocniční terapie, Ph.D. Miláček. Vědy E.V. Mironchik; asistent kavárna nemocniční terapie, Ph.D. Miláček. Sciences E.S. Peles; asistent kavárna nemocniční terapie D.V. Pitsko.
Recenzent: vedoucí. kavárna Fakultní terapeutické vzdělávací zařízení "Státní lékařská univerzita v Grodnu", Ph.D. Miláček. Vědy V.I. Shishko.
Kloubní syndrom na klinice interních nemocí: příručka pro studenty lékařské fakulty a klinické rezidenty / I.R. Ersh, E.V. Mironchik, E.S. Pelesa, D.V. Pitsko. - Grodno: GrGMU, 2011 - 191s.
Příručka uvádí aktuální údaje o etiopatogenezi, klinice, diagnostice a léčbě kloubního syndromu u nejčastějších onemocnění pohybového aparátu: revmatoidní artritida, osteoartróza, Reiterova choroba a syndrom, dna, systémová sklerodermie (systémová skleróza), systémový lupus erythematodes, dermatomyozitida a akutní revmatická horečka.
Tato příručka je určena pro studenty lékařské fakulty a klinické rezidenty a může být užitečná i jako referenční pomůcka v praktické práci praktického lékaře (revmatologa).
1. ÚVOD………………………………………………………………………..6
2. SPOLEČNÝ SYNDROM (docent I.R. Ersh)……………………….7
3. REUMATOIDNÍ POLYARTRITIDA
(docent E.V. Mironchik, docent I.R. Ersh 13
4. OSTEOARTRÓZA (docent I.R. Ersh)………………………………………..70
5. DNA (asistence D.V. Pitsko)…………………………………………..101
6. ONEMOCNĚNÍ A REUTEROVÝ SYNDROM (docent I.R. Ersh)……………150
7. RYSY KLOUBNÍHO SYNDROMU V…..
DIFUZNÍ ONEMOCNĚNÍ POJIVOVÉ TKÁNĚ…
(asistence E.S. Peles)………….164
8. LITERATURA……………………………………………………………… 170
9. OTÁZKY PRO SEBEVZDĚLÁVÁNÍ………………………………171
10. OTÁZKY PRO TESTOVÁNÍ POČÍTAČE…….173
Seznam zkratek
ARA – Americká revmatologická asociace
ANF - antinukleární faktor
ACE – angiotenzin-konvertující enzym
BAB - beta-blokátory
CCB - blokátory vápníkových kanálů
BR - Reiterova nemoc
ARB – blokátory receptorů pro angiotenzin
GAG - glykosaminoglykan
GCS - glukokortikosteroidy
DRF - diagnostika revmatoidního faktoru
DBST - difuzní onemocnění pojivové tkáně
DM - dermatomyozitida
GIT – gastrointestinální trakt
IHD – ischemická choroba srdeční
IR - imunitní komplexy
IL - interleukin
LT - latexový test
UA – kyselina močová
MT - methotrexát
MUN - monourát sodný
NSAID – nesteroidní protizánětlivé léky
OA – artróza
OMB – akutní blokáda kyseliny močové
PAP – pyrofosfátová artropatie
PG - prostaglandiny
PM - polymyozitida
CVD – průtokově závislá vazodilatace
PFS - metatarzofalangeální kloub
RA - revmatoidní artritida
RES - retikuloendoteliální systém
RF - revmatoidní faktor
ESR - rychlost sedimentace erytrocytů
CRP – C-reaktivní protein
SSD - systémová sklerodermie(systémová skleróza)
TNF - tumor necrosis factor
CRF - chronické selhání ledvin
CHF - chronické srdeční selhání
CEC - cirkulující imunitní komplexy
COX - cyklooxygenáza
IgA, IgM, IgG - imunoglobuliny
ÚVOD
Kloubní syndrom v širokém slova smyslu je hlavním projevem nemocí pohybového aparátu a pojivové tkáně. Známky poškození kloubů, muskuloskeletálních struktur lze pozorovat u artritidy známé i neznámé etiologie, osteoartrózy, metabolických a endokrinních poruch, infekčních onemocnění, lékových komplikací, nádorů (paraneoplastický syndrom) a dalších onemocnění. Důvod prevalence kloubního syndromu mezenchymálního původu: metabolismus tkání pohybového aparátu je založen na stejných principech jako metabolismus pojivové tkáně. Bez ohledu na příčinu kloubního syndromu jsou jeho inherentními charakteristikami zánět a degenerace.
V současné době je potřeba hlubší studium na 5-6 kurzech lékařské univerzity onemocnění pohybového aparátu a celé spektrum jejich klinických projevů, klinická a laboratorní, radiologická, imunologická diagnostika. Vezmeme-li v úvahu trend ke zvýšení incidence, změny v povaze onemocnění, rozostření symptomů, neustálé zavádění nových léků a protokolů pro léčbu kloubního syndromu, stává se to naléhavým úkolem systému vyšší lékařské vzdělání.
Při studiu patologie kloubů je metodicky účelné vyčlenit 6 hlavních částí:
artikulární syndrom;
Revmatoidní artritida;
osteoartrózy;
Reiterova nemoc a syndrom;
Dna;
Vlastnosti kloubního syndromu u difuzních onemocnění pojiva.
KLOUBNÍ SYNDROM
Kloubní syndrom- jedná se o komplex příznaků, který je kombinací několika (nebo většiny) následujících subjektivních a objektivních příznaků:
Bolest v kloubu (klouby), páteře;
Bolestivost kloubů (klouby), páteře;
Ztuhlost v kloubu (klouby), páteř - není bolestivá obtíž při ranním pohybu nebo po období klidu;
postavení kloubu;
Defigurace kloubu (kloubů) v důsledku otoku (periartritida nebo artritida) a/nebo deformace;
Změna teploty v oblasti kloubu;
Změna délky končetiny nebo jejích částí;
Rachiocampsis;
Změna barvy kůže v oblasti kloubu;
Crepitus v oblasti kloubu;
Syndrom "zaseknutí" kloubu na základě "kloubní myši";
periartikulární amyotrofie;
Uzliny v oblasti kloubu;
Dysfunkce kloubů.
Fáze diagnostického vyhledávání:
Fáze 1 - vyloučení patologie periartikulárních měkkých tkání (tendovaginitida, periartritida, epikondylitida, tenosinavitida atd.) nebo kostí. Pro patologii periartikulárních měkkých tkání a kostí jsou charakteristické klinické projevy: lokální bolestivost, spontánní bolest není typická, pasivní pohyby jsou zachovány v plném rozsahu, kostní bolest (osteomyelitida, Brodieho absces, myelom, osteoporóza aj.).
Fáze 2 - objasnění povahy léze pohybového aparátu:
a) nezávislé onemocnění (artritida, artróza, osteochondropatie, vzácné kloubní léze);
b) sekundární kloubní syndrom.
V diagnostice kloubního syndromu hraje důležitou roli podrobný sběr Dějiny, počítaje v to:
Věk, pohlaví, povolání;
Typické otvory:
a) akutní monoartritida (sepse, mikrokrystalická artritida);
b) stěhovavá artritida (akutní revmatická horečka, gonokoková artritida);
c) intermitentní artritida (dna, spondylitida, psoriatická artritida, artritida spojená se střevní infekcí);
d) šířící se artritida (revmatoidní artritida atd.).
Analýza syndrom bolesti:
A kde? (lokalizace, ozáření, povrchové nebo hluboké, místní nebo rozšířené);
b) kdy? (trvání bolesti, její rytmus během dne, přítomnost světelných intervalů, stálost bolesti);
c) proč? (souvislost s pohyby, zátěží, počasím, šplháním po schodech, bez viditelné důvody);
d) jak? (bolest je silná, slabá, narůstající, opakující se).
Minulá nebo současná onemocnění jiných orgánů a systémů (konjunktivitida, uveitida, iridocyklitida, uretritida, prostatitida, cystitida, bolesti břicha, průjem, kožní vyrážka, psoriatické plaky, keratoderma atd.).
Rodinná anamnéza (Heberdenovy uzliny, dna, spondylitida, SLE, hemochromatóza).
Po podrobné anamnéze je nutné provést vyšetření a fyzikální vyšetření kloubů (barva kůže na postižených kloubech, teplota v kloubech, přítomnost bolesti, otoky, stanovení pohyblivosti a deformity kloubů) .
Na konci druhé diagnostické fáze se provádí posouzení funkčního stavu vnitřních orgánů. Když je detekována viscerální patologie, je objasněna její souvislost s patologií kloubů. Kromě toho se provádějí nejjednodušší laboratorní a instrumentální studie: obecný krevní test, obecná analýza moči, stanovení indikátorů akutní fáze, proteinové krevní frakce; záznam elektrokardiogramu a radiografie postižených a symetrických kloubů.
Fáze 3 - stanovení diagnózy onemocnění. V závěrečné diagnostické fázi určete:
revmatoidní faktor;
Úroveň kyselina močová;
LE, buňky;
Protilátky proti DNA;
HLA antigen Ve 27;
Úroveň doplňku;
Diagnostická punkce kloubu v přítomnosti synovitidy;
Vyšetření synoviální tekutiny (viskozita, průhlednost, barva, povaha mucinové sraženiny, buněčné složení, revmatoidní faktor, hladina komplementu, ragocyty);
Artroskopie s biopsií synoviální membrány a chrupavky (k vyloučení tuberkulózy, nádorů).
Pro artritidu při studiu synoviální tekutiny jsou charakteristické znaky: synoviální tekutina má nízkou hustotu, volná mucinová sraženina; počet leukocytů je více než 5x10 9 / l; počet neutrofilů je více než 50 %. Zvláštní obtíž vzniká při diagnóze monoartritidy, která se nejčastěji vyskytuje u:
revmatoidní artritida (30 %);
Osteoartróza s reaktivní synovitidou (10-15 %);
psoriatická artritida;
ankylozující spondylitida;
Infekční arteritida (tuberkulózní, kapavka, syfilitická, purulentní, brucelóza);
Reaktivní artritida (chlamydie, yersinie, salmonela, shigelóza);
Intermitentní hydrartróza;
Traumatická synovitida.
U monoartritidy jsou bolesti, otoky, dysfunkce kloubů zpravidla nespecifické. Rozhodující význam v diagnostice monoartrózy má dynamické sledování pacienta.
Rozpoznání artritidy je založeno na myšlence poškození subchondrální kosti, kloubní chrupavky a synoviální membrány. Zánět je nejvýraznější v nejvíce vaskularizované části – v synoviální membráně; proces ze synoviální membrány přechází do chrupavky. Edém periartikulárních tkání, exsudát v kloubní dutině může být zcela resorbován bez následků. Artritida s takovými rysy zánětu končí plné zotavení všechny struktury. Artritida revmatického původu může sloužit jako příklad tohoto druhu artritidy. Do skupiny erozivních artritid patří artritida, charakteristický rys což je destrukce chrupavky (změna); dochází k zjizvení, kloubní vak ztrácí pružnost, chrupavka je nahrazena pojivovou tkání s rozvojem vazivové a následně kostní ankylózy. Příkladem takové artritidy je revmatoidní artritida. Nejdostupnějším a nejdůležitějším znakem kloubního poškození zánětlivého původu je synovitida. K diagnostice synovitidy je nutné detekovat otok, zvýšenou citlivost nebo citlivost na palpaci a omezení kloubní pohyblivosti. Otok kloubu (změna obvyklého tvaru kloubu, dobře patrná při vyšetření) může být způsoben ztluštěním synoviální membrány, výtokem do kloubní dutiny a otokem periartikulárních tkání. Mezi důležité klinické příznaky kloubního poškození patří změny barvy a teploty na postiženém kloubu, krepitus (cvakání nebo křupání během pohybu v důsledku změn kloubních a mimokloubních povrchů). Identifikace při vyšetření kostních ztluštění, dislokací, subluxací, ankylóz se označuje termínem „deformace“, což vyžaduje upřesnění při RTG vyšetření. Omezení pohyblivosti může být určeno změnou amplitudy pohybů charakteristických pro každý kloub.
Při degenerativních změnách začíná proces u chrupavky. Jako fyziologický proces se s věkem snižuje turgor chrupavky a její elasticita. V patologickém průběhu degeneračního procesu dochází k progresivní náhradě chrupavky vazivem, narušuje se kloubní plocha, mění se její zatížení, zvyšuje se osifikace mimo kloubní plochu, což vede ke vzniku osteofytů. Synoviální membrána, kloubní vak se účastní patologického procesu již podruhé, a to ve formě reaktivní synovitidy.
Téměř všechny formy onemocnění s kloubním syndromem (s výjimkou nádorů) jsou redukovány na tyto základní patologické procesy. Obtížnost stanovení diagnózy určité nosologické formy může být způsobena častou kombinací zánětlivých a degenerativních procesů. Stupeň zánětu lze posoudit, jak je uvedeno výše, podle údajů klinická analýza krevní a nespecifické testy, nesprávně označené termínem „revmatické testy“ (zvýšené hladiny fibrinogenu, seromukoidu, C-reaktivního proteinu, dysproteinémie).
Hlavní rozdíly mezi degenerativními kloubními lézemi a zánětlivými změnami pozorovanými u synovitidy jsou uvedeny v uvedené tabulce č. 1:
stůl 1
Rozlišení degenerativního onemocnění kloubů od zánětlivé synovitidy
| Subjektivní příznaky | 1. Příznaky při cvičení. 2. NSA jsou neúčinná 3. Neustále progresivní zhoršování 4. Žádné známky zánětu 5. Žádné systémové projevy 6. Žádná ranní ztuhlost | 1. Příznaky jsou přítomny i v klidu. 2. NSAID jsou účinná 3. Aktuální ve formě záchvatů 4. Exacerbace ve formě vzplanutí. 5. Konzistence. 6. Ranní ztuhlost |
| Objektivní příznaky: | 1. Poškození kloubů, které jsou zatíženy hmotností. 2. Křupání a hypertrofie rukou. 3. Ro-příznaky lokálního defektu chrupavky, hyperostózy | 1. Ruce, lokty, metakarpofalangeální klouby. 2. Otoky měkkých tkání. 3. Značky Ro mohou chybět. Charakterizováno difúzním úbytkem chrupavky a absencí nových kostních výrůstků |
| Léčba | Chirurgický | Lékařský |
Pro stanovení diagnózy je nutné naučit se identifikovat nejvýznamnější příznaky, pomocí kterých lze diagnózu navrhnout, potvrdit nebo vyloučit, předepsat správné vyšetření. Jak jsme uvedli výše, v první fázi diagnostické činnosti vše závisí na schopnosti metodicky identifikovat příznaky, seskupit je do malých syndromů pomocí dalších vyšetřovacích metod. Je nutné znát rysy kloubního syndromu u určitých nosologických forem. V tomto případě je třeba vzít v úvahu: pohlaví, věk, povolání, životní styl, předchozí stav (infekce, trauma, léky, excesy), přítomnost známek zhoršeného metabolismu, stav kůže, nehtů, boltců atd.
Bolest kloubu (nebo kloubů) je nejčastějším důvodem, proč pacient navštíví lékaře. S vyloučením traumatické artritidy musí o nozologické příslušnosti kloubního procesu rozhodnout terapeut (revmatolog). Syndromickou diagnózu artritidy není těžké stanovit. Pro stanovení nosologické diagnózy je třeba vzít v úvahu, jak již bylo uvedeno výše, závažnost projevu prvních příznaků artritidy, její lokalizaci. Vzhledem k posloupnosti zapojení do procesu následujících skupin kloubů je třeba věnovat zvláštní pozornost symetrii poškození kloubu.
V poliklinice se místní lékař často musí potýkat s kloubním syndromem a přirozeně nastávají potíže s diagnostikou určité nosologické formy onemocnění. Proto je v následujících částech příručky podrobně popsána problematika kliniky, diagnostiky, diferenciální diagnostiky, léčby a prevence nejčastějších kloubních onemocnění.
REUMATOIDNÍ POLYARTRITIDA
RA je chronické autoimunitní onemocnění systémové onemocnění pojivové tkáně s převládající lézí kloubů podle typu symetrické erozivně-destruktivní progresivní polyartritidy a systémového poškození vnitřních orgánů. RA je jedním z nejčastějších a „zneschopňujících“ revmatických onemocnění. Jeho frekvence v populaci je přibližně 1 %. Postižení během prvních 3 let je pozorováno u 27% pacientů, 10 let - u 85%.
klíč Charakteristickými znaky RA jsou chronický zánět a nevratná destrukce kloubní chrupavky a kosti.
Rozvoj revmatoidní artritida je determinována komplexní kombinací geneticky podmíněných a získaných defektů (nerovnováha) normálních imunoregulačních mechanismů, které omezují patologickou aktivaci imunitního systému v reakci na potenciálně patogenní, a často fyziologické podněty. To vede k rychlé přeměně fyziologické (ochranné) akutní zánětlivé reakce na chronický progresivní zánět s rozvojem nevratných změn v kloubech.
Příčiny RA neznámý. Diskutovány jsou následující etiologické faktory:
1. Genetické. U pacientů s RA byla prokázána dědičná predispozice k narušení systému imunologické reaktivity antigeny. Byla prokázána úzká korelace mezi rozvojem RA a HLA DR 1 , DR 4 , DRW 4 , DW 4 , DW 14. Přítomnost těchto antigenů, kódujících imunitní odpověď těla, může modifikovat buněčnou a humorální imunitní odpověď na různá infekční agens. Rodinnou genetickou predispozici dokazuje zvýšený výskyt onemocnění u příbuzných pacientů, zejména u jednovaječných dvojčat.
2. Infekční agens. Virus Epstein-Barrové, retroviry, zarděnky, herpes, parvovirus B 19, cytomegalovirus, mykoplazma a další mykobakteria. Izolují se proteiny, které mohou způsobit artritidu u pokusných zvířat.
Patogeneze. Neznámý etiologický faktor způsobuje rozvoj imunitní odpovědi. Poškození začíná synovitidou, která pak získává proliferační charakter (pannus) s poškozením chrupavek a kostí. Synovium je infiltrováno T-lymfocyty - DM 4 (pomocníci), plazmatickými buňkami, makrofágy.
Zásadní roli má DM 4 stimulující syntézu „prozánětlivých“ cytokinů makrofágy (podle typu Th 1). Makrofágy spolu s molekulami II. třídy systému DR HLA představují hypotetický antigen DM 4, což vede k jejich aktivaci. Posledně jmenované stimulují proliferaci B-lymfocytů, jejich diferenciaci na plazmatické buňky. Synoviální plazmatické buňky produkují změněný agregovaný IgG. Je uznáván imunitní systém jako cizí antigen a plazmatické buňky synovie, lymfatické uzliny, slezina začnou produkovat protilátky proti němu (a / t) - revmatoidní faktory (RF), 80% - I gM .; mohou být IgG a IgA.
V některých případech jsou u pacientů s RA detekovány další a/t (k DNA, buněčným jádrům, krvinkám atd.).
Interakce agregovaného IgG s RF vede k tvorbě imunitních komplexů (IC), které jsou fagocytovány neutrofily a makrofágy synoviální membrány. Proces fagocytózy je doprovázen poškozením neutrofilů, uvolňováním lysozomálních enzymů, zánětlivých mediátorů, které způsobují zánětlivé, proliferativní a destruktivní změny v synoviu a chrupavce.
Tvorba IC také přispívá k agregaci krevních destiček, tvorbě mikrotrombů a narušení mikrocirkulačního systému.
Poškození IR tkání kloubů vede k další tvorbě a/t a chronicitě zánětlivého procesu. Poškození pojivové tkáně a dalších orgánů a systémů je spojeno s rozvojem IR-vaskulitidy.
Důležitou roli hraje nerovnováha v syntéze cytokinů u RA: je narušena rovnováha syntézy „prozánětlivých“ a „protizánětlivých“ cytokinů (typ Th 2), přičemž první převažují nad druhými.
Mezi „prozánětlivými“ cytokiny zaujímají centrální místo TNF-α a IL-1, které indukují syntézu mediátorů, které korigují zánět a způsobují destrukci kloubů. IL-1-β a TNF-α prudce indukují syntézu IL-6, což způsobuje hyperprodukci proteinů akutní fáze (CRP, fibrinogen), podílí se na rozvoji periartikulární osteoporózy, podporuje diferenciaci B-lymfocytů a syntézu RF.
Chronický zánět způsobuje hromadění genotoxických látek v agresivním prostředí zaníceného kloubu, což má za následek genové mutace synoviocytů, které tvoří pannus (aktivně proliferující fibroblasty, lymfocyty, makrofágy a nově vytvořené cévy). Invazivní růst pannu vede k destrukci kloubní chrupavky a subchondrální kosti, vazivové, pak vzniká kostní ankylóza. Pannus má všechny znaky orgánu podobného nádoru a nereaguje dobře na léčivé účinky. Tedy na raná stadia U RA hrají prim autoimunitní procesy a v pozdějších stádiích dominují neimunitní mechanismy, které jsou založeny na tvorbě klonu genotypicky změněných synoviocytů.
Z toho vyplývá, že optimálním načasováním dopadu na progresi onemocnění je období před rozvojem genových mutací v synoviálních buňkách, které se počítá jen na několik měsíců.
patologická anatomie. V naprosté většině případů začíná patologický proces RA ze synoviální membrány kloubů. Nejčasnější změny jsou detekovány na malých cévách, hlavně venulách - jejich dilatace, proliferace buněk cévní stěny, tvorba perivaskulárních infiltrátů, skládajících se převážně z lymfocytů (podle některých zpráv především z T-lymfocytů). V budoucnu se rozvíjí proliferace krycích buněk synoviální membrány, tato vrstva tkáně výrazně roste, tvoří se četné mikroklky. Tvoří rozsáhlou cévní síť; tkáň mikroklků je infiltrována velkým počtem mononukleárních buněk, stává se edematózní; pojivová tkáň roste; fibrin se často ukládá na povrchu klků. Lymfoidní infiltráty v některých případech tvoří zvláštní folikuly. Někdy jsou zaznamenány útvary připomínající revmatoidní uzliny - velké buňky se nacházejí kolem uložení fibrinu na povrchu synoviální membrány ve formě palisády („palisádovité“), které jsou zase obklopeny lymfoidním infiltrátem.
Dochází ke změnám pojivové tkáně a dalších orgánů a systémů. Jejich základem je ve většině případů vaskulitida. Přidělte granulomatózní vaskulitidu, nekrotizující vaskulitidu a obliterující endarteritidu malých cév.
Klinika. RA je častější u žen. Prevalence onemocnění se zvyšuje s věkem.
Kloubní syndrom je hlavní klinickou manifestací RA. Typická pro RA je oboustranná symetrická kloubní léze. Nástup onemocnění je spojen s nepříznivými povětrnostními podmínkami, obdobími fyziologické restrukturalizace těla. Rozvoj RA může být vyvolán infekcí, nachlazením, traumatem nebo stresovou situací. Prodromální období onemocnění je často detekováno: od několika týdnů, měsíců a je charakterizováno chronická únava artralgie, ztráta hmotnosti, ztráta chuti k jídlu, pocení, subfebrilie tělesné teploty a u 1/3 pacientů s ranní ztuhlostí.
Začátek je nejčastěji subakutní, méně často akutní nebo jemný, s postupnou progresí kloubního poškození bez výrazné dysfunkce. Nejtypičtější pro RA je poškození kloubů rukou, nohou, zápěstí, kolenních a loketních kloubů. Ramenní, kyčelní a páteřní klouby jsou postiženy zřídka.
Za typické pro RA se považuje artritida proximálních interfalangeálních kloubů, která dává prstům vřetenovitý tvar, a zánět karpometakarpálních kloubů. Výrazný otok distálních interfalangeálních kloubů není pro RA typický, ale často je pozorována jejich bolestivost. Často dochází k zánětu zápěstí, metakarpálních-karpálních a interkarpálních kloubů. Spolu s artritidou malých kloubů je třeba upozornit na poškození šlach svalů v oblasti ruky. Vzhled revmatoidních uzlů ve šlachách flexorových svalů prstů může způsobit ostře bolestivé lusknutí prstu.
Jeden z rané příznaky RA (v případě poškození kloubů rukou) je úbytek hmoty mezikostních svalů na hřbetu ruky v důsledku snížení jejich funkční aktivity, mnohem méně často - přímá léze (myositida).
Poškození šlach a změny ve svalech hrají jednu z hlavních rolí při vzniku přetrvávajících deformit rukou: laterální deviace prstů, deformity prstů typu „knoflíková klička“ (flekční kontraktura proximálního a hyperextenze distálního interfalangeálního kloubů) nebo typu „labutí krk“ (flekční kontraktura distálního a hyperextenze proximálních interfalangeálních kloubů). Tyto deformace se vyskytují téměř výhradně v RA, definují pojem „ revmatoidní ruka a mají nějakou diagnostickou hodnotu.
V oblasti loketních kloubů lze nalézt takové diagnostické příznaky, jako jsou revmatoidní subkutánní nebo subperiostální uzliny.
Bolest, pocit ztuhlosti krční páteře jsou častými stížnostmi pacientů s RA. Vyznačuje se absencí tendence k ankylozaci meziobratlových kloubů a rozvojem syndesmofytů. Vzácným rysem lézí krční páteře u RA je možnost rozvoje subluxací obratlů (obvykle s dlouhým trváním onemocnění), zejména subluxace v atlanto-axiálním kloubu v důsledku měknutí a ztenčení příčný vaz Atlanta. Subluxace jiných krčních obratlů (obvykle C3-C4) může vést k podráždění mícha, která se projevuje v lehčích případech pouze únavou při chůzi, parsteziemi, v těžkých případech poruchami čití a poruchami hybnosti až tetraplegií.
Poškození hrudníku a bederní páteř není pro RA typická. Sakroiliitida může být někdy zaznamenána u RA, ale obvykle je detekována až několik let po nástupu onemocnění.
Poruchy hybnosti a bolesti kyčelního kloubu u pacienta s RA jsou někdy spojeny s aseptickou nekrózou hlavy. stehenní kost, který se obvykle vyvíjí na pozadí dlouhodobé terapie kortikosteroidy.
Při poškození kolenních kloubů začíná brzy atrofie m. quadriceps femoris. U řady pacientů může být zjevná defigurace kloubu spojena nikoli s výpotkem do kloubní dutiny, ale se ztluštěním periartikulárních tkání. Vláknité změny kapsle, šlachy svalů připojené v oblasti kolenního kloubu, mohou vést k rozvoji ohybových kontraktur. Někdy se synoviální tekutina hromadí hlavně v zadních částech kloubu, někdy dosahuje velkých rozměrů.
Artritida metatarzofalangeálních kloubů je u RA téměř konstantní výskyt. Někdy probíhá bez jasných klinických projevů. Důsledkem perzistující artritidy těchto kloubů jsou kladívkovitá deformita prstů, subluxace hlaviček metatarzálních kůstek směrem k ploskám nohou, odchylky prstů v mimo. V důsledku těchto změn se tvoří ploché nohy, bolestivé „kuří oka“, hallux valgus s bursitidou v oblasti 1 metatarzofalangeálního kloubu. Komplex těchto změn se běžně nazývá „revmatoidní noha“. Často je zaznamenán zánět hlezenních kloubů. Přetrvávající artritida v těchto kloubech může vést k varózní deformitě chodidla.
Poměrně vzácně se rozvine artritida sternoklavikulárního a temporomandibulárního kloubu. Poškození kloubů arytenoidních chrupavek může vést k chrapotu a poškození kloubů sluchových kůstek může vést ke ztrátě sluchu.
Mimokloubní (systémové) projevy RA. Systémová povaha onemocnění téměř ve všech případech RA a nachází klinickou expresi relativně zřídka. Mimokloubní projevy RA včetně poškození vnitřních orgánů jsou vzácně světlé, vystupují do popředí v klinickém obrazu onemocnění, vyžadují tedy cílené vyhledávání. Četnost systémových příznaků se zvyšuje s progresí RA.
Častěji než ostatní se nacházejí podkožní (a subperiostální) uzliny – téměř patognomický znak RA – a polyneuropatie. První z nich jsou pozorovány u přibližně 10–20 % pacientů. Nejčastěji se nacházejí v oblasti olekranonu a proximální části ulny, méně často v oblasti kloubů prstů. Uzliny jsou obvykle nebolestivé, středně pevné a malé velikosti.
Polyneuropatie je projevem vaskulitidy cév zásobujících periferní nervy. Charakteristické je poškození distálních částí nervových kmenů, nejčastěji peroneálního nervu, s rozvojem senzorických poruch. Pacienti mají obavy z necitlivosti, pálení, zimnice v distálních částech končetin, při vyšetření se objevuje bolest při palpaci nejen postižených kloubů, ale i tkání umístěných ve vzdálenosti od nich, snížení nebo zvýšení citlivosti v postižená oblast nervů. Poruchy hybnosti jsou mnohem méně časté.
Neuropatie je zpravidla zaznamenána u pacientů se séropozitivní RA současně s přítomností podkožních uzlů.
Revmatoidní vaskulitida (postiženy jsou především malé a středně velké cévy) je základem většiny ostatních, méně častých mimokloubních projevů: přesné oblasti nekrózy lokalizované nejčastěji v nehtovém lůžku (tzv. digitální arteritida); nebolestivé vředy, obvykle lokalizované na bérci; episkleritida; mikroinfarkty nebo hemoragie v bazénu plicních, cerebrálních, koronárních nebo mezenterických cév.
Klinické příznaky revmatoidní léze vnitřních orgánů (obvykle srdce, plíce, ledviny) jsou vzácné. Na straně srdce se kromě perikarditidy mohou vyskytovat změny v důsledku myokarditidy (hlavně fokální) a endokarditidy. Známé případy vzniku srdečních vad (téměř výhradně ve formě izolované insuficience mitrální nebo aortální chlopně); závažnost srdečních vad je obvykle malá, hemodynamické poruchy jsou vzácné.
Revmatoidní plicní onemocnění zahrnuje: difuzní fibrotizující alveolitidu, nodulární léze plicní tkáně (uzlíky jsou morfologicky totožné s podkožními revmatoidními uzly), plicní vaskulitida. Serozitidy (častěji pleurisy, perikarditida), zpravidla adhezivní, jsou detekovány pouze rentgenovým vyšetřením (střední adhezivní proces).
Revmatoidní onemocnění ledvin (glomerulonefritida) je méně časté než amyloidóza a nefropatie vyvolané léky a je charakterizováno mírnou proteinurií a mikrohematurií.
Kombinace RA s poškozením exokrinních žláz, především slinných a slzných, je podle řady autorů pozorována u 10–15 % pacientů a nazývá se Sjögrenův syndrom.
Jednou z nejzávažnějších komplikací RA je amyloidóza. Vyvíjí se u 10-15% pacientů zpravidla mnoho let po nástupu onemocnění, i když u některých pacientů se vyskytuje již v prvních letech.
Diagnostická kritéria revmatoidní artritidu v souladu s doporučeními American Rheumatological Association (1987) jsou uvedeny v tabulce 2.
tabulka 2
Diagnostická kritéria pro RA
| Kritéria | Definice |
| 1. Ranní ztuhlost 2. Artritida tří a více kloubů 3. Artritida kloubů rukou 4. Symetrie artritidy 5. Revmatoidní uzliny 6. RF sérum 7. RTG změny | Ranní ztuhlost v kloubu nebo jeho okolí trvající alespoň 1 hodinu před maximálním zlepšením. Nejméně tři kloubní oblasti současně, otok (ne kostní výrůstky) měkkých tkání nebo výpotek pozorovaný lékařem; V úvahu se bere 14 oblastí: proximální interfalangeální, metakarpofalangeální, radiokarpální, loketní, kolenní, hlezenní a metatarzofalangeální klouby (po 7 vpravo a vlevo). Otok alespoň v jedné oblasti (jak je definováno výše) v zápěstí, metakarpofalangeálním nebo proximálním interfalangeálním kloubu. Současné postižení stejných kloubních oblastí (jak je definováno v odstavci 2) na obou stranách těla (je povolena neúplná symetrie postižení proximálního interfalangeálního, metakarpofalangeálního a metatarzofalangeálního kloubu). Podkožní uzliny nad kostními výčnělky nebo povrchy extenzorů nebo v periartikulárních oblastech pozorované lékařem. Stanovení zvýšených RF titrů v krevním séru jakoukoli metodou, která dává méně než 5 % pozitivních výsledků v kontrole. Radiologické změny charakteristické pro revmatoidní artritidu na anteroposteriorním rentgenovém snímku rukou s radiokarpálními klouby, které by měly zahrnovat eroze nebo nerovnoměrné odvápnění lokalizované v postižených kloubech nebo těsně v jejich blízkosti (změny charakteristické pouze pro osteoartrózu se neberou v úvahu). |
Mezinárodní kritéria pro diagnostiku RA se poprvé od jejich zveřejnění v roce 1987 změnila. V nová verze odborníci eliminovali nedostatečnou „citlivost“ kritérií na časné projevy onemocnění.
Konsensu bylo dosaženo společnou pracovní skupinou American College of Rheumatology (ACR, dříve American Rheumatism Association) a Evropské ligy proti revmatismu (EULAR) (tabulka 3).
Práce byla zaměřena na identifikaci mezi pacienty s nedávno vzniklými faktory nediferencované synovitidy, které nejlépe odlišují ty, kteří jsou ve vysokém riziku rozvoje perzistentních a/nebo erozivních forem onemocnění.
Při použití těchto kritérií je však třeba nejprve vyloučit jiné možné příčiny synovitidy, jako je systémový lupus erythematodes, psoriatická artritida nebo dna. V případě synovitidy a nepřítomnosti alternativní diagnózy je nutné použít nová klasifikační kritéria pro RA. Důležitou otázkou je také stanovení přítomnosti erozí, které svědčí ve prospěch pozdního stadia RA.
Kloubní syndrom - Sekce Edukace, Propedeutika vnitřních nemocí UČEBNÁ POMŮCKA PRO STUDENTY LÉKAŘSKÉ FAKULTY Porážka kloubů je provázena bolestí, otoky, změnou konfigurace ...
Poškození kloubů je doprovázeno bolestí, otoky, změnami konfigurace kloubu a omezením pohybu v něm.
Bolest v kloubech může být spojeno s:
1) s poškozením synoviální membrány,
2) kloubní chrupavka popř
3) periartikulární tkáně (šlachy, vazy).
Při poškození synoviální membrány a kloubní chrupavky dochází k bolesti v kloubu a zvyšuje se pohybem. Při poškození periartikulární tkáně (periartritida) může být bolest stejná jako u artritidy, ale bolest je určena palpací periartikulární tkáně. Povaha bolestí, jejich intenzita, doba výskytu během dne mohou být různé.
Ano, pro revmatoidní artritida konstantní bolestivá bolest, zvyšující se v druhé polovině noci a klesající po začátku pohybů.
Na artróza tupé bolesti, výraznější na konci dne a v první polovině noci, se zvyšují po fyzické námaze a na začátku pohybu po dlouhém odpočinku, periodické exacerbace jsou nahrazeny dlouhými obdobími remise.
Na dna bolesti jsou velmi intenzivní, rozvíjejí se náhle ve formě záchvatu, častěji v noci.
Při vyšetření kloubů jsou pozorovány otoky, deformity, změny kůže pokrývající klouby a okolní tkáně (například svalová atrofie nebo otok kloubního vaku).
Při palpaci můžete určit přítomnost zvýšení místní teploty, bolestivosti, otoku. Otok může být způsoben ztluštěním synovie nebo výpotkem do kloubní dutiny. Výpotek v kloubní dutině lze zjistit příznakem fluktuace nebo propíchnutím kloubního vaku.
Deformace a omezení pohybu v kloubech. V akutních případech k nim dochází v důsledku intraartikulárního výpotku a periartikulární infiltrace. Později - v důsledku ztluštění pouzdra, jeho růstu (proliferace), kostních výrůstků, destrukce kloubních konců kostí, subluxací a ankylózy.
Nehybnost kloubů v akutním období závisí častěji na svalových kontrakturách, později - na přerůstání kloubní dutiny granulační jizvou nebo adhezí kostí po atrofii chrupavky.
Po zjištění přítomnosti artritidy by měla být stanovena povaha kloubní léze (zda je bolest spojena se zánětem synovie nebo s destruktivními nezánětlivými změnami). Zánět synovie ( synovitida ) s postupným poškozením struktur obklopujících kloub, zvláště výrazné u revmatoidní artritidy. Synoviální membrána je bolestivá, ztluštělá, kůže nad kloubem je horká, často zarudlá, lze stanovit výpotek. Bolest je vždy v klidu a při pohybu. Obvykle se bolest kloubů vyvíjí akutně.
Degenerace kloubní chrupavky je zvláště výrazná u deformující se osteoartrózy. Charakteristická je deformace kloubu v důsledku kostních výrůstků, ztluštění a vrásnění kloubního pouzdra. Bolest spojená s vymizením chrupavky je způsobena třením dvou nesourodých povrchů, takže k ní obvykle dochází při pohybu; příznaky se objevují a postupují pomalu.
Podle počtu postižených kloubů se mluví o monoartróza (zahrnující jeden kloub) popř polyartritida (zahrnující mnoho kloubů). Pokud se nejedná o více než 2-3 klouby, výraz „ oligoartróza ".
Monoartróza může být akutní nebo chronická. Pokud poškození kloubu přetrvává více než 3-6 měsíců mluvit o chronická artritida . Přidělit stěhovavá artritida . Je charakterizována poklesem léze v jednom kloubu a výskytem léze v druhém. Toto je velmi Vlastnosti s revmatickou horečkou.
Příčinou monoartrózy mohou být infekce, usazeniny solných krystalů, trauma, nádory, sarkoidóza atd. Všechny monoartrózy by však měly být považovány za infekční, dokud se neprokáže opak, protože například nerozpoznaná hnisavá artritida může vést k úplné ztrátě funkce kloubu.
Polyartrózu lze rozdělit na:
1) zánětlivé ,
2) degenerativní ,
3) metabolické .
Hlavními typy zánětlivých polyartritid jsou revmatoidní artritida, artritida u systémového lupus erythematodes, virová artritida atd. Je třeba poznamenat, že u některých onemocnění je artritida hlavním klinickým projevem, zatímco u jiných je pouze jedním z projevů systémové léze .
Prototyp degenerativní artritidy (artrózy) je primárně generalizovaná osteoartróza.
Metabolická artritida je obvykle způsobena ukládáním krystalů v kloubech nebo mimo ně; tato ložiska mohou způsobit neobvyklou deformaci, která je okamžitě patrná při fyzikálním vyšetření. Ukládání urátu do pouzdra nebo šlach dává kloubu hrudkovitý vzhled, na rozdíl od hladkého povrchu normální zánětlivé synovitidy. U chronické dnavé artritidy se do procesu častěji zapojují asymetricky malé nebo velké klouby, méně často symetricky.
Velký význam v diagnostice onemocnění kloubů má studium synoviální tekutiny. Normální synoviální tekutina je průhledná, velmi viskózní, tvoří dobrou mucinovou sraženinu, obsahuje do 20 g/l bílkovin, do 5 mmol/l glukózy; obsah leukocytů - 0,2x103/ml; buněčné složení je zastoupeno lymfocyty (37-42 %), synoviocyty (34-37 %), histiocyty (8-12 %), nediferencovanými buňkami (8-10 %), monocyty (1-3 %), neutrofily (1 -2 %)). Při různých patologických procesech se snižuje průhlednost synoviální tekutiny, snižuje se její viskozita a snižuje se schopnost tvořit mucinovou sraženinu. Obsah bílkovin se u artritidy zvyšuje 2-3krát, obsah leukocytů, zejména neutrofilů, se výrazně zvyšuje, obsah glukózy klesá. U dnavé artritidy a chondrokalcinózy se v synoviální tekutině nacházejí krystaly urátů a pyrofosfátů vápenatých.
Rentgenové vyšetření kloubů umožňuje stanovit:
1) stupeň atrofie chrupavky zúžením kloubní štěrbiny;
2) stupeň natažení výpotku, který je detekován divergenci konců kostí;
3) přítomnost, stupeň a povaha vzácnosti kosti;
4) přítomnost okrajových kostních výrůstků ve formě ostruhových osteofytů atd. a osifikace vazivového aparátu;
5) ulcerace povrchu kosti, přítomnost zvláštních průvodních změn v kostech - nekrózy, metastázy atd.
REVMATOIDNÍ ARTRITIDA
Revmatoidní artritida (RA)- chronické autoimunitní systémové zánětlivé onemocnění pojiva s převažujícím postižením kloubů podle typu erozně-destruktivní progresivní polyartritidy.
Etiologie RA nebyla stanovena. V minulé roky byla odhalena role genetických faktorů ve vývoji onemocnění. U 52 % pacientů s RA jsou detekovány histokompatibilní antigeny systému HLA - DW4, zatímco genetická kontrola imunitních odpovědí je pozměněna. Z možných příčin je diskutována role infekčních agens: streptokoky, mykoplazmata, galprovia, viry.
Chlazení, poranění kloubů, chladné a vlhké klima predisponují k rozvoji RA. Častější u žen.
Patogeneze RA je založena na geneticky podmíněných autoimunitních procesech, jejichž vznik je usnadněn deficitem T-supresorové funkce lymfocytů.
Hypotetický etiologický faktor poškozuje synoviální membránu kloubu, vyvíjí se lokální imunitní odpověď a plazmatické buňky synovie produkují změněný agregovaný IgG. Na druhé straně je imunitním systémem rozpoznán jako cizí antigen a plazmatické buňky synovie, lymfatických uzlin a sleziny proti němu začnou produkovat protilátky - revmatoidní faktory (RF). Nejdůležitější je RF třída IgM, která se nachází u 70–80 % pacientů s RA. Byla prokázána i existence dalších typů RF – IgG a IgA. Při průkazu klasického RF IgM v krvi pacientů s RA se hovoří o séropozitivní variantě RA. Existuje mírnější průběh séronegativní RA. RF lze detekovat i u zdravých jedinců (v titru nepřesahujícím 1:64), se SLE, CAH, Sjögrenovým syndromem, hemoblastózami a nádory.
V některých případech jsou u pacientů s RA detekovány i další autoprotilátky (proti DNA, buněčným jádrům, kolagenu, krvinkám atd.).
Interakce agregovaného IgG s revmatoidními faktory vede k tvorbě imunitních komplexů, které jsou fagocytovány neutrofily a makrofágy synovie. Proces fagocytózy je doprovázen poškozením neutrofilů, uvolňováním lysozomálních enzymů, zánětlivých mediátorů (histamin, serotonin, kininy, prostaglandiny atd.), což způsobuje rozvoj zánětlivých, destruktivních a proliferačních změn v synovii a chrupavce. Tvorba imunitních komplexů také přispívá k agregaci krevních destiček, tvorbě mikrotrombů a poruchám mikrocirkulačního systému. Poškození tkání kloubu imunitními komplexy vede k další tvorbě autoprotilátek a chronicitě zánětlivého procesu. Léze pojivové tkáně a dalších orgánů a systémů ( systémové projevy RA) jsou spojeny s rozvojem imunitní komplexní vaskulitidy.
Klasifikace
(Republikánská vědecká a praktická konference o revmatologii, Minsk, 2003)
Klinické a imunologické charakteristiky
Séropozitivní revmatoidní artritida (M 05):
Polyartritida (M 05)
Revmatoidní vaskulitida (M 05.2)
Revmatoidní uzliny (M 05.3)
Polyneuropatie (M 05.3)
Revmatoidní onemocnění plic (M 05.1)
Feltyho syndrom (M 05.1)
Seronegativní revmatoidní artritida (M 06.0):
Polyartritida (M 06.0)
Stillův syndrom (M 06.1)
Tabulka 27
Stupeň aktivity (se zkratkami)
Rentgenové stadium (podle Steinbrokera)
I - periartikulární osteoporóza
II - osteoporóza, zúžení kloubní štěrbiny (jediná uzura)
III - stejné + více vzorů
IV - totéž + kostní ankylóza
Funkční třídy (FC):
I - plně zachovalé A,B,C.
II - zachovalé: A, B, omezeno: C.
III - zachovalé A, limitováno: B, C.
IV - omezeno: A, B, C.
A - samoobsluha: oblékání, stravování, osobní péče atd.
B - ne odborná činnost: prvky volného času, rekreace, sportu atd. s přihlédnutím k pohlaví a věku
B - odborné činnosti: práce, studium, péče o domácnost.
klinický obraz. Charakteristická je porážka malých kloubů rukou, i když může existovat oligo- a monoartritida. Narušeno bolestí, která zesílí ve 2. polovině noci, ráno. Velmi typické ranní ztuhlost. Do večera jsou usnadněny pohyby v kloubech.
Obecné stížnosti: celková slabost, únava, horečka, ztráta chuti k jídlu.
Inspekce. Typická deformita kloubů (obr. 86):
1) odchylka prstů v ulnárním směru („mroží ploutev“);
2) flekční kontraktura proximálního a hyperextenze v distálních interfalangeálních kloubech („knoflíková smyčka“);
3) kontraktura extenzoru v praximálním interfalangeálním kloubu a flekční kontraktura v distálním interfalangeálním kloubu (deformita labutího krku). Dochází k „atrofii nečinnosti“ – mezikostní atrofii.
Někdy se v podkoží, v oblasti loketních kloubů, přes Achillovu šlachu, v aponeuróze okcipitálních svalů, určují husté 0,5-1,5 cm revmatoidní uzliny. Nejsou pájené, mobilní - to je velmi charakteristická vlastnost.
Rýže. 86. Deformace ruky u revmatoidní artritidy
U pacientů s juvenilní RA lze pozorovat lymfadenopatii, spleno-, hepatomegalii.
Kloubně-viscerální forma se vyskytuje ve 20 % případů. Vzniká myokarditida, pohrudnice, fibrotizující alveolitida, glomerulonefritida, amyloidóza různých orgánů, zejména ledvin.
Laboratorní data
Obecný rozbor krve: známky středně těžké normochromní anémie, s vysokou aktivitou a dlouhým trváním onemocnění, anémie je výraznější. Počet leukocytů a hodnota ESR závisí na stupni aktivity procesu. Nejdůležitějším a pravidelně se měnícím ukazatelem je nárůst ESR.
Biochemický výzkum jsou nespecifické a používají se ke stanovení stupně aktivity zánětlivého procesu. Zjišťuje se dysproteinémie - snížení hladiny albuminů a zvýšení globulinů, především 1- a 2-frakcí, zvýšení obsahu fibrinogenu, seromukoidu, haptoglobinu, sialových kyselin v závislosti na aktivitě procesu, výskyt C-reaktivního proteinu (CRP) v krvi.
Imunitní krevní testy:
A) přítomnost RF. Stanovuje se pomocí Volera-Rose reakce, latexového testu, dermatolového testu. Wahlaire-Roseova reakce je založena na schopnosti séra pacienta s RA způsobit aglutinaci senzibilizovaných ovčích erytrocytů, je považována za pozitivní s titrem 1:32. Latexový test a dermatolový test spočívá ve schopnosti RF lepit částice latexu a dermatolu nabité lidským globulinem. Pozitivní od titru 1:20. V současnosti se doporučuje studovat RF paralelně ve dvou reakcích;
PROTI) citrulinové protilátky - Jedná se o autoprotilátky namířené proti části bílkoviny (peptidu), která obsahuje nestandardní aminokyselinu citrulin, která se v těle obvykle nevyskytuje. Citrulin se obvykle tvoří z jiné aminokyseliny – argininu jako výsledek enzymatického procesu. Detekce protilátek proti citrulinu v krvi s vysokou pravděpodobností ukazuje na přítomnost revmatoidní artritidy u pacienta, včetně nepřítomnosti „klasických“ klinických projevů v debutu a negativního testu na revmatoidní faktor.
Instrumentální výzkum
Rentgenový snímek kloubů. Hlavní znaky: periartikulární epifyzární osteoporóza, zúžení kloubní štěrbiny, marginální eroze (usura). Tyto změny jsou progresivní. Periartikulární osteoporóza se projevuje velkosmyčkovitou kostní strukturou (v důsledku resorpce části kostních trámců), ztenčením a zvýrazněním kontur kortikální vrstvy, vymizením pozvolného přechodu od šedého tónu houbovité hmoty do světlejší obrys kortikální vrstvy a „rozostření“ trabekulárního vzoru epifýz. K zúžení kloubní štěrbiny dochází v důsledku destrukce chrupavky. Eroze (usury) se nejprve objevují v proximálních interfalangeálních, metakarpofalangeálních (častěji v hlavách II-III záprstních kostí) kloubech, karpálních kostech, v zápěstním kloubu, hlavách metatarzálních kostí. V nejvíce těžké případy vzniká ankylóza.
Při interpretaci rentgenových dat je třeba vzít v úvahu, že normální šířka kloubní štěrbiny je: v kolenním kloubu - 4-8 mm, v kyčli - 4-5 mm, v rameni - 4 mm, v loket, kotník a sternoklavikulární - 3-4 mm, v zápěstí - 2-2,5 mm, v metakarpofalangeální a interfalangeální -1,5 mm.
Diagnosticky nejdůležitější následující příznaky:
1) perzistující polyartritida se symetrickou lézí metakarpofalangeálních, proximálních interfalangeálních (zejména II a III prstů) a metatarzofalangeálních kloubů;
2) postupná progrese kloubního syndromu zahrnující nové klouby;
3) kostní eroze na rentgenových snímcích;
4) přetrvávající přítomnost RF v krvi;
5) podkožní revmatoidní uzliny.
Americká revmatologická asociace navrhla diagnostická kritéria (tabulka 28).
Pro stanovení diagnózy revmatoidní artritidy musí být splněna alespoň čtyři ze sedmi kritérií. Příznaky 1-4 by měly přetrvávat alespoň 6 týdnů.
Magnetická rezonance spoje s vysokým rozlišením. Tato výzkumná metoda umožňuje odhalit erozi o něco dříve než při běžném standardním rentgenovém vyšetření kloubů.
Tabulka 28
Diagnostická kritéria pro revmatoidní artritidu
(Americká revmatologická asociace, 1987)
| Kritéria | Definice |
| 1. Ranní ztuhlost | Ranní ztuhlost (v oblasti kloubů nebo periartikulárních tkání), která přetrvává alespoň 1 hodinu |
| 2. Artritida tří nebo více kloubů | Otok nebo výpotek minimálně ve třech kloubech, stanovený lékařem. Možné poškození 14 kloubů na pravé a levé končetině (metakarpofalangeální, proximální interfalangeální, karpální, ulnární, hlezenních kloubů) |
| 3. Artritida kloubů rukou | Otok alespoň jedné skupiny následujících kloubů: klouby zápěstí, metakarpofalangeální, proximální interfalangeální klouby |
| 4. Symetrická artritida | Oboustranně podobné postižení kloubů (bez absolutní symetrie je možné oboustranné postižení proximálního interfalangeálního, metakarpofalangeálního nebo metatarzofalangeálního kloubu) |
| 5. Revmatoidní uzliny | Podkožní uzliny lokalizované na vyčnívajících oblastech těla nebo rozšíření dorzálních ploch nebo v periartikulárních oblastech, stanovené lékařem |
| 6. Revmatoidní faktor (v séru) | Detekce zvýšené koncentrace revmatoidního faktoru v séru jakoukoli metodou, která dává pozitivní výsledky u ne více než 5 % zdravých lidí |
| 7. Radiologické změny | Rentgenové změny typické pro revmatoidní artritidu na rukou a nohou, včetně erozí nebo nepochybného odvápnění kostí, lokalizované nebo nejvýraznější v postižených kloubech (neuvažují se pouze osteoartrotické změny) |
možnosti toku
Nejčastější pomalu progresivní průběh při kterém se poškození kloubních ploch vyvíjí pomalu.
rychle progresivní průběh obvykle spojena s vysokou aktivitou onemocnění; k poškození kloubů dochází poměrně brzy. Trvalé postižení se vyvíjí během několika let.
Průběh bez znatelné progrese provázená mírnou polyartrózou s mírnou, ale přetrvávající deformitou drobných kloubů rukou. Onemocnění neprogreduje znatelně několik let. Deformace kloubu je malá. Laboratorní známky aktivity jsou špatně vyjádřeny. U řady pacientů však mohou popsané typy průběhu RA přecházet z jedné formy do druhé.
Konec práce -
Toto téma patří:
Propedeutika vnitřních nemocí
STÁTNÍ LÉKAŘSKÁ UNIVERZITA UO GRODNO... ODDĚLENÍ PROPADEUTIKA VNITŘNÍCH NEMOC... M A Lis...
Pokud potřebujete další materiál k tomuto tématu nebo jste nenašli to, co jste hledali, doporučujeme použít vyhledávání v naší databázi prací:
Co uděláme s přijatým materiálem:
Pokud se tento materiál ukázal být pro vás užitečný, můžete jej uložit na svou stránku na sociálních sítích:
| tweet |
Všechna témata v této sekci:
Propedeutika vnitřních nemocí
UČEBNÁ POMŮCKA PRO STUDENTY LÉKAŘSKÉ FAKULTY Schváleno Ministerstvem školství Běloruské republiky jako učební pomůcka
SEZNAM AKCEPTOVANÝCH ZKRATEK
A-B - blokáda atrioventrikulární blokáda AH - arteriální hypertenze BP - arteriální tlak CABG - bypass koronární artérie ASLO - antistreptolyzin O
Základy lékařské deontologie
Deontologie (řecky deon, deontos due, vlastní + logos výuka) – soubor etických standardů pro výkon zdravotnických pracovníků jejich profesní povinnosti
METODY KLINICKÉHO VYŠETŘENÍ PACIENTA
Lékařská činnost ve zjednodušené podobě může být reprezentována ve formě dvou hlavních akcí: stanovení správné diagnózy a předepsání adekvátní léčby. Nicméně pro vnější jednoduchost
Stížnosti pacienta
Shromažďování stížností vyžaduje velkou dovednost. Aby se předešlo chybám a ztrátě času, je nutné přísně dodržovat několik povinných požadavků. Především je třeba připomenout, že mnoho
Celkové vyšetření pacientů
Posloupnost celkového vyšetření pacientů: 1. Celkový stav pacienta. 2. Stav vědomí pacienta. 3. Postava a konstituce pacienta. 4. Vyjádřeno
II. Dlouhodobé kvalitativní poruchy vědomí
Kvalitativní poruchy vědomí (syndromy zmatenosti, stavy zmatenosti) jsou charakterizovány převládající poruchou kvality, obsahu vědomí s intaktnějším aktivem
Membraneogenní - v důsledku zvýšené permeability buněčných membrán (zánětlivé, angioedém); smíšený.
Diagnostika edému se provádí pomocí: 1) vyšetření - edematózní končetina je zvětšená, její obrysy jsou vyhlazené, kůže je napnutá, lesklá; 2) palpace - s tlakem
Diagnostické příznaky srdečního a renálního edému
Příznaky Srdeční edém Renální edém Srdeční onemocnění v anamnéze: defekty, ischemická choroba srdeční, arteriální hypertenze atd.
Charakteristika bicích zvuků u zdravých lidí
Zvuková charakteristika Pulmonary Dull Tympanic Intensity (hlasitost) Hlasitý
Během posledních desetiletí došlo k „lavinovému toku“ informací o nejnovějších instrumentální metody studie, které zásadně změnily naše chápání možností diagnostiky mnoha
Rentgenové metody výzkumu
Fluoroskopie je přenos rentgenového záření za rentgenovou clonou. Radiografie je fixace rentgenového snímku na film. V tomto případě to na filmu dopadá
Endoskopické metody výzkumu
Endoskopie (endos - inside, scopeo - I look) - studium dutin nebo tubulárních orgánů přímým zkoumáním jejich vnitřního povrchu pomocí speciálních přístrojů
Metody výzkumu radioizotopů
Tato sekce diagnostických metod v moderních podmínkách zaujímá jedno z předních míst. Především se jedná o takovou metodu, jako je skenování (skia - stín). Podstata jeho
Nukleární magnetická rezonance
(MRI tomografie) To je jedna z nejvíce moderní metody výzkum, který umožňuje, jako v případě počítačová tomografie, „podívejte se“ do hlubokých struktur jakékoli organizace
STÍŽNOSTI PACIENTŮ S ONEMOCNĚNÍMI DÝCHACÍCH OMOCÍ
Mezi hlavní potíže patří dušnost, kašel, hemoptýza, bolest na hrudi. Často se také objevuje horečka, slabost, malátnost, nechutenství. Dušnost
Vyšetření hrudníku
Před předložením informací získaných při kontrole hruď, je vhodné se pozastavit nad tzv. „identifikačními body“, orientačními body, topografickými liniemi, které umožňují
Palpace hrudníku
Cíle palpace: 1) objasnit vyšetřovací údaje týkající se tvaru hrudníku a charakteru dýchání, 2) určit lokalizaci a intenzitu bolesti, 3) určit odpor a elas
Perkuse plic
Základy perkuse jako objektivní výzkumné metody uvádíme v příslušné sekci. Pokud jde o poklep plic, má tři hlavní cíle: 1. Ustavit korespondenci
Umístění dolních hranic plic podél vertikálních topografických linií u zdravých jedinců
Topografické linie Pravá plíce Levá plíce L. parasternalis V mezižeberní prostor -
AUSKULTACE PLIC
Fyzikální základy auskultace, její charakteristiky jako výzkumné metody jsou podrobně popsány v kapitole "Metody výzkumu pacientů." Proto se zaměříme na otázky související přímo s a
Bronchiální dýchání
Vyskytuje se v hrtanu a průdušnici, když vzduch prochází glottis. V tomto případě vznikají turbulentní proudění vzduchu (víry). Toto dýchání je normálně slyšet přes hrtan a průdušnici.
Nepříznivé zvuky dechu
Patří mezi ně: 1) sípání, 2) krepitus, 3) hluk z pleurálního tření. Sípání se dělí na: 1) suché, 2) mokré. Sípání se objevuje v průduškách, průdušnici a dutinách. Suché sípání
Jemné bublání
Známky pleurálního tření hluk krepitus jemné bublání Podmínky pro poslech při nádechu a výdechu
Vyšetření FUNKCE zevního dýchání
vnější dýchání studováno pomocí metod spirografie a pneumotachografie. Metoda spirografie vyšetřuje plicní funkce měřením plicních dechových objemů,
STUDIE Sputa
Sputum je patologické tajemství vylučované kašlem dýchací trakt. Je důležité si pamatovat pravidla pro sběr materiálu pro výzkum: sputum se shromažďuje po důkladném opláchnutí podlahy
Klinický obraz
Potíže: dušnost výdechového charakteru, kašel se ztíženým vykašláváním, vazké sputum, které pacientovi nepřináší úlevu. Vyšetření a prohmatání hrudníku: hrudník
Syndrom zvýšené vzdušnosti plicní tkáně
U emfyzému je pozorováno zvýšení vzdušnosti plic. V tomto případě jsou alveoly přetaženy nebo dokonce zničeny s tvorbou malých dutin (býků). Emfyzém může být
Klinický obraz
Stížnosti: dušnost. Na začátku onemocnění se vyskytuje při fyzické námaze, ve které dříve nebyla. Poté, jak nemoc postupuje, dochází k ní i v klidu. intenzivní
Léčba
Vyléčení emfyzému je nemožné z důvodu nevratnosti strukturální změny plicní tkáň a její ustálený progresivní průběh. Proto je léčba emfyzému zaměřena na boj
BRONCHITIDA
Bronchitida - zánětlivá onemocnění průdušky. Po proudu se bronchitida dělí na akutní a chronickou. Podle patogeneze je primární
Klinický obraz
Klinický obraz onemocnění závisí na etiologii (příčině) onemocnění. Častější je prostá katarální bronchitida. Hlavním důvodem je virová infekce. A
Léčba
Lehké a středně těžké neobstrukční formy akutní bronchitidy jsou léčeny ambulantně. Protože akutní zánět průdušek nejčastěji je virové onemocnění komplikující ARVI horních cest dýchacích, pak b
CHRONICKÁ BRONCHITIDA
Chronická bronchitida je difuzní progresivní zánětlivá léze bronchiálního stromu, způsobená dlouhodobým drážděním průdušek různými škodlivými činiteli. Od re
Klinický obraz
Klinický obraz onemocnění závisí na délce trvání onemocnění, vývoji komplikací (emfyzém, respirační a srdeční selhání), povaze zánětu a přítomnosti známek poruch.
Léčba
Je důležité eliminovat všechny faktory, které způsobují podráždění bronchiální sliznice (kouření, škodlivé pracovní podmínky atd.). Terapeutická opatření by měla být zaměřena na odstranění zánětlivého
BRONCHIÁLNÍ ASTMA
Podle hlavních ustanovení Společné zprávy Národního institutu srdce, plic, krve a Světové zdravotnické organizace " Bronchiální astma. Globální strategie (1995) bronchiální
Období předzvěstí, vrcholné období, období zpětného vývoje.
období předzvěstí. Několik minut nebo hodin před záchvatem se mohou objevit předzvěsti budoucího záchvatu: pacient si stěžuje na ucpaný nos, kýchání, svědění kůže v okolí
Léčba
Léčba pacienta s AD se skládá z: vzdělávací program; lékařské a fyzioterapeutické ošetření; vyloučení faktorů provokujících exacerbaci onemocnění. Obecný vzdělávací program
Urgentní péče
Mírný astmatický záchvat lze zastavit požitím eufillinu, tablet theofedrinu, 30-60 kapek solutanu. Efektivní rozptýlení (mluvení s pacientem,
Etiologie a patogeneze
Zpočátku, pod vlivem různých aeropolutantů (z nichž hlavní jsou složky tabákového kouře), prožívají predisponovaní jedinci konzistentní a blízkost
Klinický obraz
V průběhu onemocnění se rozlišují stadia vývoje: Stádium 0 - zvýšené riziko rozvoje CHOPN. Vyznačuje se přítomností rizikových faktorů z povolání a/nebo nikotinu
Kompletní analýza krve a sputa je charakteristická pro chronickou bronchitidu (viz výše).
Rentgenové vyšetření plic: Zvětšení a deformace plicního vzoru, známky pneumosklerózy a emfyzému. Bronchoskopie: atrofie a / nebo hypertrofie sliznice, její
SYNDROM FOKÁLNÍHO UTĚSNĚNÍ PLICNÍ TKÁNĚ
Ke zhutnění plicní tkáně dochází v důsledku plnění alveol fibrinózním exsudátem (se zápalem plic), krví (při infarktu plic), klíčením oblasti plic pojivovou tkání (pneumosklerus
Vyšetření PLEURÁLNÍ TEKUTINY
propíchnout pleurální dutina obvykle vzniká v osmém nebo devátém mezižeberním prostoru mezi zadní axilární a lopatkovou linií (respektive oblastí největší tuposti) v sedě pacienta s
Klinický obraz
Na klinice se rozlišují 3 stadia: stadium nástupu, vrchol a vyřešení. Počátek onemocnění se přitom shoduje se stádiem přílivu, stádiem výšky – se stádiem červené a šedé operace.
Klinický obraz
Stížnosti. Na počátku onemocnění mají nemocní obavy především ze suchého kašle, který po 3-4 dnech vystřídá vlhký s hlenohnisavým sputem; zvýšení tělesné teploty až na 38-3
Léčba
Pacienti s lobární (krupózní) a fokální pneumonií s infekčně toxickými jevy, respiračním a srdečním selháním potřebují hospitalizaci. Po celou dobu horečky
Bakterie (pneumokoky, stafylokoky, gramnegativní bakterie atd.),
2) tuberkulóza (20 % pacientů), 3) viry, rickettsie, mykoplazmata, 4) plísně. Příčiny neinfekční pleurisy: nádory, systémová onemocnění
EXUDATIVNÍ PLEURITIDA
Hlavní stížností je dušnost. V oblasti exsudátu může být pocit těžkosti, někdy bolest. Dochází ke zvýšení tělesné teploty na subfebrilní postavy. Při hnisavé pleuritě teplota stoupá
Léčba
Vzhledem k tomu, že zánět pohrudnice jsou ve většině případů sekundárními chorobami, léčba by měla být zaměřena především na odstranění hlavního procesu, který vedl k jejímu rozvoji. S exsudátem
Léčba
Výživa pacientů s akutním abscesem by měla být vysoce kalorická, obohacená a obsahovat velký počet veverka. Provádí se masivní detoxikační infuzní terapie (uvnitř
BRONCHIOEKTATICKÉ ONEMOCNĚNÍ
Bronchiektázie (BED) je získané onemocnění charakterizované zpravidla lokalizovaným chronickým hnisavým procesem (purulentní endo
Klinický obraz
Klinický obraz onemocnění zahrnuje příznaky charakteristické pro chronickou bronchitidu a chronické hnisavé onemocnění plic. Kromě toho jsou v klinickém obrazu pozorovány příznaky
Léčba
Nejprve je nutné určit hlavní způsob léčby - chirurgický nebo konzervativní. Chirurgická operace zobrazeno při omezení v rámci jednotlivých segmentů
Etiologie
Příčiny AOD mohou být různé nemoci a poranění, při kterých se poruchy plicní ventilace nebo průtoku krve do plic rozvinou náhle nebo rychle postupují. jim o
Klinické projevy ARF
Hlavními klinickými projevy ARF jsou dušnost a difúzní cyanóza, proti níž se objevují příznaky poruch činnosti různých orgánů a tělesných systémů v důsledku hypoxie.
Klinické projevy HDN
Jedním z prvních příznaků HDN je dušnost. Na respirační selhání tělo využívá stejné kompenzační mechanismy jako v zdravý člověk tím, že dělá
Léčba
Léčba pacientů s DN by měla být komplexní, včetně případné korekce poruch výměny plynů, acidobazické a elektrolytové rovnováhy, etiotropní a patogenetické terapie,
Metody vyšetření pacientů s onemocněním kardiovaskulárního systému
hlavní stížnosti Stížnosti pacientů lze rozdělit do dvou velkých skupin: hlavní a doplňkové (obecné povahy). Mezi hlavní patří: dušnost, bolest v regionu
ASKULTACE SRDCE
Auskultace srdce je založena na tom, že se stahem srdce a kolísáním jeho hlavních struktur (chlopně, kontraktilní myokard, velké cévy) vznikají zvuky, které jsou v běžné lékařské praxi.
SRDEČNÍ TÓNY
U zdravých lidí jsou slyšet dva tóny. I tón se vyskytuje na začátku systoly, proto se nazývá systolický. II tón se vyskytuje na začátku diastoly, proto se nazývá diastolický.
Změny ve znělosti tónů
Zvukovost (hlasitost) tónů je ovlivněna nekardiálními a srdečními příčinami. Rozlišujte mezi posilujícími a oslabujícími tóny. Nekardiální příčiny ovlivňující sonoritu srdečních ozvů Osl
Faktory ovlivňující zvučnost I tón.
1. Stav hlavních složek, které tvoří I tón - chlopňový, svalový, v menší míře - cévní. Hovoříme-li o chlopenní složce, musíme mít především na paměti nedostatečnost atrioventrikul
Rozdělení a bifurkace srdečních ozvů
Rozdělení tónů je definováno jako dva krátké nezávislé zvuky namísto jednoho a rozdělení je definováno jako rozdělení jednoho z tónů na dvě části, které nedosáhly konce. Rozdíl mezi split a ra
Další srdeční ozvy
(Tříčlenné rytmy) Je třeba odlišit výskyt přídavných srdečních ozvů od rozdvojení tónů. „Rytmus křepelky“. S mitrální stenózou na vrcholu
Srdeční šelesty
Kromě tónů mohou být při poslechu srdce slyšet další zvuky, nazývané šelesty. Zdravý člověk nemá žádné zvuky nebo jsou funkční zvuky auskultovány. Ne
Insuficience mitrální chlopně.
Regurgitační šelest v důsledku zpětného toku krve do levé síně při systole levé komory. Systolický šelest, bodem nejlepšího poslechu je hrot srdce, probíhá ve dvou směrech:
VÝZKUM NÁDOB
TEPENSOVÝ PULS Vyšetření periferních tepen začíná vyšetřením, při kterém lze zjistit viditelnou pulsaci např. na krčních tepnách na krku. Normálně tato pulzace
Auskultace tepen
Provádí se bez výrazného tlaku na tepnu stetoskopem, protože stenózový šum je uměle způsoben vysokým tlakem. Zaznamenají se následující hlavní místa poslechu: spánek
ARTERIÁLNÍ TLAK
Krevní tlak (BP) je tlak, kterým krev působí na stěny krevních cév. Mění se v souvislosti s fázemi stahů srdce. Během systoly vyšší,
Fáze Korotkoffových tónů
Fáze Charakteristické auskultační znaky I Vzhled konstantních tónů, jejichž intenzita se se snižující se zvyšuje
TECHNIKA MĚŘENÍ KREVNÍHO TLAKU
(ze zprávy ruských odborníků o studii arteriální hypertenze– DAG-1, 2000) 1. Příprava na měření krevního tlaku. Krevní tlak by měl být měřen v klidu, pohodě a pohodlí
ŽILNÍ PULZ A ŽILNÍ TLAK
Žilní systém zajišťuje průtok krve do pravého srdce. Proto se zvýšením tlaku v pravé síni v důsledku srdečního selhání, expanze (otoku) periferie
Další metody studia cévního systému
Pletysmografie - umožňuje studovat intenzitu objemového průtoku krve v končetinách pomocí speciálního pletysmografu. Reografie - rozšířená v moderních podmínkách
Typy krevního oběhu (G.I. Sidorenko et al. 1994).
Typ oběhu Indikátor Systolický index (SI) l/min m2 Všeobecně periferní odpor(OPS)
SYNDROM PORUCHY ARTERIÁLNÍ PERIFERNÍ CIRKULACE
Příčinou akutní arteriální insuficience je nejčastěji trombóza nebo embolie, chronická arteriální insuficience (CHAN) je důsledkem aterosklerózy, obliterující endarteritidy u kuřáků
ELEKTROKARDIOGRAFIE
Elektrokardiogram je grafické vyjádření změn v čase integrální elektrické aktivity srdce. Rozlišují se následující hlavní funkce srdce:
Hypertrofie levé komory
1. Zvýšení amplitudy vlny R: RI>RII>RIII nebo avF a Rv5-v6>Rv4. Amplituda RI přesahuje 20 mm. Rv5.6
Hypertrofie pravé komory
1. Zvýšení amplitudy vlny RIII a Rv1. Vizuálně, sekvence vlny R dovnitř standardní vedení(v sestupném pořadí jeho amplitudy) RIII>RII>gt
Etiologie arytmií
Všechny příčiny arytmií lze obecně sloučit do 3 skupin: I. Posuny v neurogenní, endokrinní (humorální) regulaci, které mění průběh elektrických procesů
Arytmie v rozporu s automatismem SA-uzlu
Pokud je narušen automatismus sinusového uzlu, je narušeno tempo generování impulsů ve směru zrychlení, zpomalení nebo nepravidelnosti. Sinusová tachykardie – srdeční frekvence
Porušení funkce vedení. blokády
Blokády mohou být přechodné nebo trvalé. Přechodná blokádačasto spojena se zvýšeným vlivem parasympatického nervového systému. V případě
Kompletní AV blokáda (AV blokáda III. stupně)
Impulzy ze síní se do komor vůbec nedostanou. Blokáda může proběhnout A-in uzel, svazek Jeho nebo v obou jeho nohách. V důsledku toho začíná působit mimoděložní (sekundární) centrum.
Intraventrikulární blokáda.
Nejčastěji se vyskytuje ve formě blokády svazku Jeho svazku - vpravo nebo vlevo. Nejsou žádné stížnosti. Při auskultaci je někdy slyšet bifurkace nebo rozdělení tónů I a II v důsledku asynchronní systoly žaludku.
Fibrilace a flutter síní (fibrilace síní)
Nejčastější příčiny chronické (trvalé) formy fibrilace síní Dříve byla zvažována mitrální stenóza, aterosklerotická kardioskleróza a tyreotoxikóza. Infuze
Kritéria a stupeň aktivity revmatického procesu
Oficiální úroveň činnosti revmatická horečka navrženo nezohlednit (Ruská asociace revmatologů, 2005), nicméně vysokoškolský student a začínající lékař by měl pochopit, že stupeň ak.
Kritéria pro diagnostiku akutní revmatické horečky
(upravená Jonesova kritéria přijatá WHO v roce 1992) Hlavní projevy Menší projevy Carditis Arthritis Chorea Cole
Léčba
Musí být komplexní. Při mírném průběhu onemocnění je v prvních 7-10 dnech pozorován odpočinek v polovině lůžka. Při těžké karditidě je předepsán odpočinek na lůžku po dobu 2-3 týdnů. Výživa
NEDOSTATEČNOST MITRÁLNÍHO VENTILU
Pro tuto vadu je charakteristické, že levá atrioventrikulární chlopeň při systole levé komory zcela neuzavře otvor mezi síní a komorou. Proto v systole arr
MITRÁLNÍ STENOZA
(Mitrální stenóza) Vzniká, když se cípy chlopně přiblíží k anulus fibrosus. Změna hemodynamiky. Normální mitrální ústí 4-6
Hemodynamické poruchy.
V systole levé komory se v dráze průtoku krve nachází zúžený aortální otvor. To zvyšuje zatížení levé komory, zejména pokud se oblast aortálního otvoru zužuje o 40-5
Léčba získaných srdečních vad
Záleží na konkrétní situaci. Pokud má pacient plně kompenzovanou insuficienci mitrální chlopeň Pacient nepotřebuje lékařské ošetření. Pokud na pozadí stávající neřesti
MYOKARDITIDA
(zánětlivá kardiomyopatie) Myokarditida je převážně zánětlivé onemocnění srdečního svalu způsobené imunitně zprostředkovanými
Klinicky významné příčiny infekční myokarditidy
Všudypřítomný Vzácný ve vyspělých zemích Enteroviry (Coxsackie A, B, ECHO) Trichinella spiralis (trichinelóza
Podle MKN-10 se rozlišují následující typy myokarditidy
Kód Název J40 Akutní myokarditida J40.0 Infekční myokarditida
Údaje o fyzikálním vyšetření
Celkové vyšetření: bledost kůže, cyanóza rtů, akrocyanóza. Při těžkém srdečním selhání, poloze ortopnoe, otoku nohou a chodidel. Inspekce, palpace a perkuse
Další výzkumné metody
EKG sinusová tachykardie; · Zploštělé, dvoufázové nebo negativní vlny T, deprese segmentu ST. V těžkých případech jsou zaznamenány hluboké "koronární T vlny a patol".
Etiologie a patogeneze
Charakteristickým rysem tohoto onemocnění je lokalizace infekce na srdečních chlopních nebo parietálním endokardu s následným poškozením mnoha orgánů. Výskyt infekční endokarditidy
Léčba
Pacient je hospitalizován na revmatologickém nebo terapeutickém oddělení. Po celou dobu horečky je předepsán klid na lůžku. Pacientovi je předepsána dieta H s omezením soli na 5
Metody instrumentálního výzkumu
RTG: Známky hypertrofie levé komory, aortální konfigurace srdce, aorta je dilatovaná, zhutněná. EKG: Levogram: RI>RII>R
Etiologie a patogeneze
Důvody vývoje EAH jsou stále nejasné. S jistotou můžeme říci, že se jedná o multifaktoriální onemocnění a mezi predisponující faktory patří: 1) neuropsychiatrické
Závažnost arteriální hypertenze
Stupně hypertenze Systolický krevní tlak mm Hg Diastolický krevní tlak mm Hg Třída I 140-159 90-99
Údaje objektivního vyšetření u pacientů s II. stádiem onemocnění.
Při celkovém vyšetření může být pozorována hyperémie obličeje, u řady pacientů však může být naopak bledost kůže. Je způsobena spasmem arteriol. Při vyšetření a prohmatání oblasti s
Léčba
Zásady léčby hypertenze upravuje nařízení Ministerstva zdravotnictví Běloruské republiky č. 225 ze dne 3. září 2001 a dále metodická doporučení Republikového vědecko-praktického centra „kardiologie“ (2001) a doporučení Evropské společnosti pro hypertenzi a E
SYNDROM HYPERTENZE MALÉHO OBĚHU
Rozlišujte primární a sekundární plicní hypertenzi (zvýšení středního krevního tlaku v plicnici o více než 20 mm Hg v klidu a o více než 30 mm Hg při zátěži). PRIMÁRNÍ PLICNÍ HYPERTHISE
Instrumentální vyšetřovací metody
EKG: známky hypertrofie pravé komory a pravé síně: vysoký RIII a hluboký SI, vysoký RV1 při absenci SV1 a hluboký SV5-6
Etiologie a patogeneze aterosklerózy
Dosud nebyla etiopatogeneze aterosklerózy zcela objasněna. Existuje velké množství teorií (sacharidová, peroxidová, infekční, genetická, imunologická a další), ale jedna a
Ischemická, nekrotická a sklerotická.
Takové rozdělení je do značné míry libovolné, ale při zapamatování této jednoduché klasifikace není obtížné si představit klinické projevy aterosklerózy s převládající lokalizací v určitých cévách.
ISCHÉMIE SRDCE
IHD je skupina akutních a chronická onemocnění srdečního svalu, jehož morfologickým podkladem je ateroskleróza Koronární tepny. Na patofyziologickém základě
STABILNÍ ANGINA
Stížnosti: Hlavní stížností je typická bolest za hrudní kostí nebo vlevo od ní. Je záchvatovitá, nejčastěji lisuje nebo mačká
Léčba
Základem léčby je použití antianginózních léků stabilní angina pectoris napětí, protože mají silný koronární účinek a tím eliminují nesoulad
INFARKT MYOKARDU
Infarkt myokardu (IM) je akutní fokální nekrotická léze srdečního svalu. Etiologie. V 90 % případů se jedná o důsledek aterosklerotických pórů.
Léčba
Lékařské ošetření u pacientů s IM by měla být prováděna v přísném souladu s „Protokoly (standardy) pro vyšetření a léčbu pacientů s patologií oběhového systému v ambulanci
Léčba
Vzhledem k tomu, že v důsledku aterosklerózy koronárních cév se rozvíjí jak difuzní, tak fokální kardioskleróza, léčba tohoto onemocnění probíhá jako u chronické koronární onemocnění srdce
Léčba
Pacient je uveden do polosedu pomocí funkčního lůžka. Ke zmírnění psycho-emocionálního vzrušení, pocitů strachu ze smrti se pomalu intravenózně používá 1% roztok morfinu 1 ml.
Léčba
S plicní embolií (PE) urgentní péče je následující: Úleva od bolesti: intravenózně se podávají 1-2 ml 0,005% roztoku fentanylu s 2 ml 0,25% roztoku droperi
Klinické projevy
Stížnosti: dušnost, inspirační nebo smíšené (v závislosti na fázi se může objevit jako u fyzická aktivita a v klidu). Na straně dýchacího systému: kašel (na začátku suchý, později
Instrumentální výzkum
RTG - známky městnání v plicích, hydrothorax; výrazné známky nárůstu jednotlivých komor nebo celého srdce; Ultrazvuk srdce - známky defektu, těžká mi hypertrofie
Léčba
Léčba základního onemocnění: (hypertenze, ischemická choroba srdeční, zánětlivý proces v myokardu, anémie, ukončení konzumace alkoholu u alkoholické dystrofie myokardu, chirurgická korekce chlopenního postižení
AKUTNÍ CÉVNÍ NEDOSTATEK
Etiopatogeneze. Akutní cévní insuficience je porušením normálního poměru mezi kapacitou cévního řečiště a objemem cirkulující krve. Cévní nedostatečnost
Léčba
Pacient by měl být ve vodorovné poloze se sklopenou hlavou a zvednutými nohami, aby byl zajištěn přístup čerstvý vzduch, bez těsného oblečení, sprej na obličej studená voda, chladný
Léčba
Nepostradatelnou podmínkou účinnosti terapie je její okamžité zahájení, zajištění odpočinku a prohřátí pacienta. Nejdůležitější etiologická terapie: zastavení krvácení, odstranění toxických
Léčba
Provádí se s přihlédnutím k etiologii šoku, ale její principy pro šok jakékoli etiologie zůstávají stejné. V závislosti na situaci je předepsána anestezie (léky - promedol, morfin; ne
Gastrointestinální trakt
METODIKA A VLASTNOSTI PŘÍMÉHO VYŠETŘENÍ PACIENTŮ S ONEMOCNĚNÍMI GASTROINTESTINÁLNÍHO TRAKTU Subjektivní vyšetření pacienta
Vyšetření žaludeční šťávy
V roce 1869 Kussmaul navrhl příjem žaludeční šťávy. V současné době se studie provádí pomocí tenké sondy. Indikace: chronická gastritida, žaludeční vřed
Vyšetření trusu
Používá se při diagnostice a hodnocení výsledků léčby onemocnění slinivky břišní, střev a jater. Fekální analýza se však ve většině případů provádí bez speciální přípravy pacienta
Klinický obraz
Hlavními projevy onemocnění jsou: pálení žáhy, retrosternální bolest, dysfagie, kyselá říhání. Pacienti si mohou všimnout výskytu pálení žáhy, když je trup nakloněn dopředu, ve vodorovné poloze. Retrosternální b
Léčba
Základním principem racionální stravy je častá, frakční, mechanicky a chemicky šetrná výživa. Celkové množství živočišných tuků, které snižují tonus LES (smetana, máslo, Tlustý
Syndrom žaludeční dyspepsie
V současné době se v zahraniční gastroenterologické praxi hojně používá termín „dyspepsie“. dyspepsie v řečtině
GASTROINTESTINÁLNÍ KRVÁCENÍ
Hlavní příčinou (50–60 %) gastroduodenálního krvácení jsou chronické a akutní vředy. Na peptický vřed masivní krvácení je pozorováno u 5-10 % pacientů. Nejčastější krvácení
Léčba
Léčba by měla být prováděna v chirurgické nemocnici. Dojde-li ke krvácení u nemocného doma, je mu podáno první zdravotní asistence- na epigast dejte bublinku se studenou vodou nebo ledem
Klinický obraz
Onemocnění se vyskytuje akutně, 4-6 hodin po požití nekvalitního jídla. Narušeno nevolností, pak zvracením, bolestí v epigastrické oblasti. V budoucnu možná někteří pacienti
Léčba
Léčba akutní prosté gastritidy s mírným průběhem může být provedena bez výplachu žaludku. Doporučuje se 1-2denní půst a poté tekuté cereálie, džusy, pyré z masa
CHRONICKÁ GASTRITIDA
Chronická gastritida (CG) je chronický zánět žaludeční sliznice s restrukturalizací její struktury a progresivní atrofií, poruchami sekrečního, motorického a endokrinního systému.
Klinický obraz
Pacienti si stěžují na pokles až nedostatek chuti k jídlu, pocit tlaku a plnosti v epigastriu po jídle, říhání vzduchem, jídlo často s hnilým zápachem, nevolnost, méně často zvracení. Tak
Léčba
Léčba pacientů s chronickou gastritidou se provádí ambulantně. Hospitalizace je indikována pouze v případech těžké exacerbace nebo je-li nutné rozšířené vyšetření.
Etiologie
Hlavní role ve vývoji peptického vředu je nyní přiřazena Helicobacter pylori. Existuje několik mechanismů, kterými tento mikroorganismus způsobuje rozvoj onemocnění. 1. Vozdej
Klinický obraz
Klinické projevy vředové choroby jsou různorodé a závisí na mnoha faktorech, jako je věk, pohlaví, délka onemocnění a hlavně na lokalizaci vředu. Vedoucí symptom
Průběh onemocnění
V průběhu chronické vředové choroby lze rozlišit tři stadia: Stádium I - funkční poruchy(předvřed); Stádium II - organické změny v žaludku, 12 duodenální
Léčba
Léčba pacientů se žaludečním vředem a 12 duodenálním vředem se zpravidla provádí ambulantně, pouze v případě komplikovaného průběhu je žádoucí provádět v nemocnici. Dieta P1A, P1 - poskytuje srst
SYNDROM PRŮJMU
Průjem je klinický syndrom charakterizovaný zvýšením objemu stolice, počtem stolic (třikrát nebo vícekrát denně) a/nebo přítomností nezformovaných nebo tekutých
TRÁVICÍ SYNDROM
(Syndrom maldigesce) Poruchy procesů trávení sdružujeme pod obecný pojem "syndrom maldigesce". Vychází z poruchy
Porušení fermentačních a hnilobných procesů ve střevech
Procesy fermentace a hniloby jsou normální procesy probíhající ve střevech. Fermentace spočívá v rozkladu molekul nestravitelných sacharidů (vláknina) za vzniku oxidu uhličitého
SYNDROM METEORISMU
Zvýšený obsah plynů ve střevech a klinické poruchy s tím spojené jsou zahrnuty pod pojem „nadýmání“. Zvýšení střevních plynů může vést k pocitu p
MALABOZNÍ SYNDROM
(Malabsorpční syndrom) Malabsorpční syndrom (malabsorpční syndrom) je symptomový komplex klinických projevů vznikajících při poruchách procesu
Léčba
Obecné zásady léčba malabsorpčního syndromu zahrnuje jmenování vhodné stravy (častá, dílčí jídla, včetně potravin bohatých na vápník, rostlinné tuky), vitamíny A, K, D, E,
Klinický obraz
Stížnosti: pacienti mají obavy z bolesti břicha, břišního nepohodlí a poruch stolice. Bolesti břicha mají velmi různorodý charakter – od nepohodlí a bolavý
Léčba
speciální dieta ne pro pacienty s IBS. Při zácpě, obiloviny (pektiny, alimentární vláknina), kořenová zelenina (zelí, mrkev, řepa), ovoce (švestky), obiloviny (pohanka, ovesné vločky), o
Charakteristiky průběhu segmentální kolitidy
Tyflitida – zánět slepé a vzestupné části tlustého střeva. Bolest je lokalizována v pravé ilické oblasti a na pravé straně břicha. Při pravém tahu zesílí
Metody instrumentálního výzkumu
Kolonoskopie. Vyšetří se sliznice celého tlustého střeva. Léze zánětlivé povahy mohou být fokální, segmentální a difúzní. Příznaky kolitidy:
Léčba
V období exacerbace chronické kolitidy s tendencí k průjmu je předepsána tabulka s mechanickým a chemickým šetřením sliznice tlustého střeva. Při nadýmání omezte používání
Vyšetření pacientů s onemocněním slinivky břišní
Hlavní stížnosti pacientů: bolest, dyspepsie (nevolnost, zvracení), někdy žloutenka, ztráta hmotnosti a celková slabost. Bolest lokalizovaná v levém hypochondriu, někdy v epigastriu
Etiologie
1. Chronická intoxikace alkoholem. 2. Onemocnění žlučových cest (cholelitiáza, nekalkulózní cholecystitida, anomálie žlučových cest) a jater (chronická hepatitida
Klinický obraz
Klinika chronická pankreatitida různorodá, což je spojeno na jedné straně s různorodostí etiopatogeneze a na druhé straně se stupněm závažnosti a prevalence zánětlivého procesu v
Léčba
Léčba chronické pankreatitidy se provádí s přihlédnutím k etiopatogenezi, fázi exacerbace, klinické formě onemocnění. Při těžké exacerbaci je indikována hospitalizace. Na potlačení žaludku
Stížnosti PACIENTŮ S ONEMOCNĚNÍMI JATER A ŽLUČOVÝCH CEST (GIT) Pacienti trpící patologií hepatobiliárního systému mohou mít následující obtíže. 1. Bolest, pocit tíhy
Fyzikální vyšetření pacienta
Všeobecné vyšetření Celkové vyšetření pacientů se provádí podle obecně uznávaného schématu. Věnujte pozornost typu těla, přítomnosti nebo nepřítomnosti poruchy vědomí, stavu kůže a viditelnému hlenu
DUODENÁLNÍ SNÍMÁNÍ
Používá se k diagnostice onemocnění žlučových cest a žlučníku. Kromě toho plní duodenální sondáž také terapeutickou funkci, protože snižuje účinky stagnace žluči ve žluči
Testy jaterních funkcí
1. Metabolismus sacharidů. Glykogen je syntetizován v játrech. Při jeho poškození se množství glykogenu snižuje, nicméně obsah glykogenu v játrech je možné posoudit až biopsií a další hypertrofií.
METODY INSTRUMENTÁLNÍHO VÝZKUMU
Ultrazvuk jater, žlučníku V poslední době mají ultrazvukové metody vyšetření jater a žlučníku velký diagnostický význam. Ultrazvuk může posoudit
Syndrom mechanické (subhepatické) žloutenky
Příčiny výskytu: nejčastěji cholelitiáza s obstrukcí společného žlučovodu, rakovina Vaterské bradavky, cholestáza. Reklamace: s cholelitiázažloutenka
Hemolytický (subhepatální) syndrom žloutenky
Příčiny výskytu: nejčastěji inkompatibilní krevní transfuze, vrozená a získaná hemolytická žloutenka, DIC. Objektivně: barva kůže je citrónově žlutá, bledá
Syndrom parenchymální (jaterní) žloutenky
Příčiny výskytu: virová hepatitida, cirhóza jater, toxické poškození jater (otrava olovem, tetrachlormethan atd.). Objektivně: barva kůže je žlutá s
Klinický obraz
V závažných případech portální hypertenze si pacienti stěžují na pocit tíhy v pravém hypochondriu, nadýmání a zvětšení břicha. Objektivně: křečové žíly přední
Léčba
Léčba jaterního kómatu se provádí na jednotce intenzivní péče, systematicky se monitorují hemodynamické parametry, diuréza, ukazatele voda-elektrolyt, acidobazický stav, koagul
cholecystitidu
Cholecystitida je zánětlivé onemocnění žlučníku. Podle klinického průběhu se cholecystitida dělí na akutní a chronickou.
Klinický obraz
Onemocnění začíná akutně s výskytem silná bolest v pravém hypochondriu, epigastrické oblasti, vyzařující do pravé poloviny hrudníku, pravé lopatky a klíční kosti. Bol
Léčba
Léčba pacienta s akutní cholecystitidou se provádí konzervativně, v těžkých případech, zejména v kombinaci s cholelitiázou, chirurgická léčba. Antibiotika jsou předepsána
Chronická cholecystitida
Tato forma onemocnění může být pokračováním akutní cholecystitida, ale častěji se vyvíjí postupně a neznatelně. Chronický zánět stěny žlučníku se zároveň kombinuje s motorotonikem
Léčba
Ve fázi exacerbace chronická cholecystitida doporučuje se frakční častý (5-6krát denně) příjem potravy se snížením jejího objemu a kalorického obsahu, s výjimkou tučných, smažených, uzených jídel, vajec
chronická hepatitida
Hepatitida je zánětlivé onemocnění jater, které se projevuje zánětlivou buněčnou infiltrací stromatu, dystrofií a nekrózou hepatocytů. Podle klinického průběhu se hepatitida dělí
Klinický obraz
Klinický obraz chronické hepatitidy se projevuje řadou syndromů: 1) dyspeptický, 2) ikterický, 3) hepatolienální, 4) asthenovegetativní (astenoneurotický), 5) syndrom cytolýzy hepatitidy
Léčba
Při výběru terapie chronické hepatitidy je nutné vzít v úvahu její etiologii, aktivitu, povahu průběhu a doprovodná onemocnění. Dieta (P5) vylučuje tučná, kořeněná jídla, jídlo
Cirhóza jater
Cirhóza jater je progresivní difuzní chronické polyetiologické onemocnění jater charakterizované dystrofií, nekrózou jejich parenchymu, úbytkem funkční hmoty
Klinický obraz
Závisí na etiologii, morfologické formě cirhózy, stadiu onemocnění. U 20%-30% pacientů začíná onemocnění nepostřehnutelně, bez zjevných stížností. Bolestivý syndrom. Zřídka démon
VLASTNOSTI CIRRHOZE V ZÁVISLOSTI NA ETIOLOGII
Alkoholická cirhóza jater Často dochází k poškození nervového systému (polyneuritida, polyneuropatie, myopatie). Rozvíjí se u 15–30 % osob s chronickým alkoholismem (při příjmu 80 g alkoholu denně).
Klinický obraz
Klinické projevy PBC závisí na stadiu onemocnění. V počáteční fáze hlavní stížností je svědění kůže, které není jen první, ale také pro
Léčba
Taktika léčby cirhózy jater je určena povahou, aktivitou patologický proces, hlavní klinické syndromy onemocnění a stupeň funkčních poruch. Požadované
Orgány močení
Ledviny plní v těle jedinečné funkce: - podílejí se na udržování osmotické homeostázy; v důsledku normální činnosti ledvin zůstává gradient vnitřního prostředí těla zachován
Edémový syndrom
Mechanismus vzniku renálních edémů je složitý, proto není správné vysvětlovat jejich vznik pouze poklesem plazmatického onkotického tlaku v důsledku ztráty bílkovin v moči. Podle jeho původu
Syndrom arteriální hypertenze
Může se vyvinout v důsledku poškození jak samotného parenchymu ledvin (s glomerulo - nebo pyelonefritidou, nefrosklerózou), tak v patologii cév, které krmí ledviny. V prvním případě hypertenze
nefrotický syndrom
Nefrotický syndrom (NS) je klinický a laboratorní komplex sestávající z masivní proteinurie, hypo- a dysproteinemie, hyperlipidemie, těžkých otoků (někdy s vodnatelností
Klinický obraz
Náhle, obvykle po chůzi, roztřesené jízdě, se objeví silné, křečovité bolesti, lokalizované v té polovině bederní oblasti, kde se kámen nachází. Bolest vyzařuje v průběhu
močového systému
Diagnostické znaky Akutní glomerulonefritida Chronická glomerulonefritida Chronická pyelonefritida Renální amyloidóza
Syndrom akutního selhání ledvin
Akutní selhání ledvin je stav, kdy jsou náhle narušeny základní homeostatické funkce ledvin. Je charakterizována oligoanurií, hyperazotémií, poruchou vodního elektrolytu
Oligoanurická fáze akutního selhání ledvin
V tomto stadiu pacienti nejčastěji umírají z následujících příčin: přehydratace (plicní edém, cerebrální edém); hyperkalémie (zástava srdce); metabolická acidóza s poruchami dýchání a krevního oběhu;
Syndrom chronického selhání ledvin
K chronickým selhání ledvin(CRF) vedou k různým chronickým difuzním onemocněním ledvin, které způsobují progresivní difuzní nefrosklerózu. Prvotní známky chronického selhání ledvin se objevují až po
NA. Lopatkin a I.N. Kuchinsky
1. Latentní stadium - dochází k poklesu glomerulární filtrace na 50-60 ml / min. Parametry Zimnitského testu jsou v normálním rozmezí. 2. Kompenzováno s
Léčba
Pro správnou volbu adekvátních metod léčby je nutné počítat s podmíněným rozdělením CRF do dvou stupňů: 1. Konzervativní s poklesem glomerulární filtrace na 40-15 ml/min.
Akutní glomerulonefritida
Akutní difuzní proliferativní glomerulonefritida (AGN) je onemocnění, ke kterému dochází po infekci (dříve považované za kokální povahu), vedoucí k imunozánětlivé lézi.
Klinický obraz
AGN je charakterizována čtyřmi hlavními syndromy: změna moči, zvýšená krevní tlak, otok. Vzácně se rozvíjí nefrotický syndrom. V závislosti na kombinaci těchto příznaků při akutní
Léčba
S výraznou klinikou akutní glomerulonefritidy jsou pacienti hospitalizováni, je jim předepsán přísný klid na lůžku po dobu 2-4 týdnů (do odstranění edému a normalizace krevního tlaku). Dieta H – omezená
Chronická glomerulonefritida
Chronická glomerulonefritida je kombinovaná skupina onemocnění různého původu a morfologických projevů, charakterizovaná lézemi glomerulární aparát ledvina, kanál
Klinické projevy CGN
Vyznačují se kombinací tří hlavních syndromů: močového, edematózního a hypertenzního. Změny v moči jsou nejtypičtější a jsou detekovány stabilně. slunce
Léčba
Způsob léčby pacientů s chronickou glomerulonefritidou (CGN) je dán charakteristikou morfologických změn ledvin, klinikou, progresí a komplikacemi onemocnění. nemocný
Pyelonefritida
Pyelonefritida je infekční a zánětlivé onemocnění sliznice močové cesty(kalichy, pánev) a tubulointersticiální tkáň ledvin. Tato nemoc je
Léčba
Léčba nemocných akutní pyelonefritida začíná jejich hospitalizací na urologickém či nefrologickém oddělení. Délka odpočinku na lůžku závisí na závažnosti, charakteristikách průběhu onemocnění.
Léčba
Režim pacienta je určen závažností stavu, fází onemocnění, klinickými rysy, přítomností nebo nepřítomností intoxikace, komplikacemi chronické pyelonefritidy a stupněm CRF.
Metody vyšetření hematologických pacientů
Výslech pacientů Charakteristickým rysem mnoha krevních onemocnění je, že v počáteční fázi onemocnění u pacientů dominují stížnosti obecné povahy: zvyšující se celková slabost
Punkční metody pro studium krvetvorných orgánů
1. Sternální punkce (navrhl ji v roce 1928 M.I. Arinkin) - provádí se speciální jehlou s důrazem (Kassirského jehla). Po lokální anestezii se provede punkce přední ploténky v těle hrudníku
Akutní posthemoragická anémie
Akutní posthemoragická anémie je chápána jako anémie, která vzniká v důsledku rychlé ztráty významného množství krve z velké cévy. Hlavní důvody:
Léčba
Počáteční fází léčby akutní posthemoragické anémie je zástava krvácení a obnovení objemu cirkulující krve (protišoková opatření). V případě potřeby zastavit
Anémie z nedostatku železa
Jedná se o nejčastější formu anémie (75 % všech forem anémie). Základem anémie je nedostatek železa, který vede k tvorbě hemoglobinu. Tělo obvykle ztrácí železo více než
Klinické projevy anémie z nedostatku železa
Stížnosti: celková slabost, únava, bolesti hlavy, závratě, bušení srdce, dušnost při cvičení. Mohou se také objevit stížnosti na pocit pálení v jazyku, zvrácení chuti (žádoucí
Léčba
Léčba anémie z nedostatku železa spočívá v ovlivnění etiologických faktorů - odstranění zdroje krvácení, protinádorová terapie, léčba infekcí, prevence vrozeného nedostatku
Anémie z nedostatku vitamínu B12 (listová).
Vitamin B12 – (listová) anémie z nedostatku je velká skupina megaloblastických anémií spojených s poruchou syntézy DNA a RNA v důsledku nedostatku vitaminu B12 nebo kyseliny listové.
Léčba
Léčba anémie s nedostatkem B12 se provádí s ohledem na etiologii, závažnost onemocnění a neurologické poruchy. Dieta by měla být bohaté na bílkoviny a vitamíny. Zcela vyloučeno
Hemoblastózy
Hemoblastóza je systémové onemocnění související s nádory krvetvorné tkáně, jehož hlavním klinickým a morfologickým znakem je nekontrolovaná hyperplazie (v
Klinické projevy akutní leukémie
Bez ohledu na formu OL v jejím vývoji lze rozlišit následující „velké syndromy“. 1. Hyperplastický nebo leukemický proliferační syndrom, způsobený růstem nádoru jako v kosti
Žlázová forma OL.
Častěji je pozorován v mladém věku se svou lymfoblastickou variantou a je charakterizován generalizovaným zvýšením submandibulárního, supraklavikulárního, axilárního, inguinálního, mezenterického, retroperitoneálního popř.
Léčba
Terapie akutní leukémie je založena na zavedení programové léčby včetně postupné destrukce leukemických buněk cytostatiky různých kombinací a komplexem me
Chronická myeloidní leukémie
V roce 1845 popsal R. Virchow 55letého pacienta, který zemřel na onemocnění krve. Při pitvě objevil ostře zvětšenou slezinu a přítomnost v srdci a cévách žlutošedou hmotu připomínající
Klinické projevy
Během tohoto onemocnění se rozlišují tři stadia: 1. stadium - počáteční. Je charakterizována myeloidní proliferací pouze v kostní dřeni a mírnými změnami v
Léčba
V počáteční fázi chronické myeloidní leukémie je třeba pacientovi doporučit celkovou posilující terapii, racionální výživu, dodržování režimu práce a odpočinku a vyhýbání se slunečnímu záření. Jednou za 3-6 měsíců
Léčba
Při absenci klinických projevů lymfocytární leukémie u pacientů se provádějí terapeutická opatření obecné povahy: správný způsob práce, život, vysoce kalorická, obohacená výživa, vyhýbání se
leukemoidní reakce
Leukemoidní reakce (l.r.) jsou patologické krevní reakce podobné leukemickým změnám v krvi, ale liší se od nich patogenezí. Pro l.r. není charakteristické pro přirozené oteplování leukémie
Hemoragická diatéza
Systém hemostázy je souborem funkčních, morfologických a biochemických mechanismů, které zastavují krvácení a zároveň udržují krev v tekutině.
Fáze srážení krve
Základy moderní enzymatické teorie srážení krve položil domácí vědec, profesor univerzity v Tartu A.A. Schmidt ve svých dílech z let 1861-1895, doplněné P. Morawitzem
Autoimunitní trombocytopenie
Podle S. Muller-Eckhardta (1976) na 1000 obyvatel připadá 4,5 mužů a 7,5 žen trpících autoimunitní trombocytopenickou purpurou. Donedávna bylo
Klinický obraz
Onemocnění začíná někdy pozvolna, častěji však akutně a vždy je charakterizováno buď recidivujícím nebo prodlouženým průběhem. Idiopatická forma onemocnění se vyvíjí bez zjevné souvislosti s ostatními.
Hemoragická vaskulitida
Synonyma: hemoragická imunitní mikrotrombovaskulitida, Henochova-Schonleinova choroba. Nejčastější a nejznámější onemocnění související s hypersenzitivní vaskulitidou, v cca
Klinický obraz
Je zvykem rozlišovat tyto hlavní syndromy hepatitidy B: kožní, kloubní, břišní s kolikou a střevním krvácením, renální, probíhající jako akutní glomerulonefritida, někdy s nefrotickou synovií.
Léčba
Je nutná hospitalizace a klid na lůžku po dobu minimálně 3 týdnů. Alergické potraviny jsou vyloučeny: kakao, káva, čokoláda, citrusové plody, čerstvé bobule. Je třeba se vyhnout
VLASTNOSTI VYŠETŘENÍ ENDOKRINOLOGICKÝCH PACIENTŮ
Pacienti s nemocemi endokrinní systém představují velké množství různých stížností z různých orgánů a systémů. To je způsobeno tím, že u těchto nemocí
CUKROVKA
Diabetes mellitus (DM) je onemocnění způsobené absolutním nebo relativním nedostatkem inzulínu a porušením všech typů metabolismu, především sacharidů.
Klinický obraz
Hlavní příznaky: zvýšená žízeň (polydipsie), zvýšená chuť k jídlu, polyurie, hubnutí, slabost, snížená výkonnost, svědění kůže. Protože s touto nemocí
Léčba
pozitivní vliv na pacienty cukrovka(SD) vykresluje již samotný režim fyzická aktivita (ranní cvičení, dávkovaná chůze po rovném terénu do 2-3 km, cyklistika,
Klinický obraz
Ketoacidemické kóma se vyvíjí pomalu, postupně. Nejprve se vyvinou jevy ketoacidózy. Od objevení se prvních příznaků ketoacidózy do ztráty vědomí uplyne několik dní. Během di
Léčba
Léčba se provádí pouze v nemocnici za stálého laboratorní kontrola glukóza, sodík, draslík, chloridy, kreatinin, močovina, indikátory acidobazické rovnováhy. Je nutné kontrolovat glykémii každé 1-2 hodiny
Klinický obraz
Hypoglykemický stav se rozvíjí při poklesu krevního cukru pod 2,75 mmol/l a vyskytuje se častěji akutně. Pacient má pocit celkové slabosti, hlad,
Léčba
Vyžaduje se rychlé, energické jednání zdravotnického personálu, protože s tímto kómatem se v mozku vyvíjí výrazný energetický deficit. Při prvních známkách kómatu
Palpace štítné žlázy
Palpační průvodce štítná žláza je kricoidní chrupavka. Pro palpaci isthmu štítné žlázy palec levá nebo pravá ruka se nachází pod kricoidní chrupavkou a zbývající čtyři pas
DIFUZNÍ TOXICKÁ STRUMA
(Tyreotoxikóza) Difuzní toxická struma je autoimunitní onemocnění, jehož podkladem je hyperfunkce štítné žlázy, doprovázená její hyperplazií. Etio
Klinický obraz
Hlavními příznaky tyreotoxikózy jsou struma (zvětšení štítné žlázy), vypoulené oči, tachykardie. Pacienti mají obavy z obecné slabosti
Léčba
Difuzní léčebný program toxická struma v první řadě zahrnuje jmenování tyreostatických léků - mercazolil (30 mg denně pro mírnou a 40-60 mg denně pro tyreotoxikózu média
HYPOTYROISA
Hypotyreóza je onemocnění způsobené nedostatečnou sekrecí hormonů štítné žlázy štítnou žlázou. Etiologie a patogeneze. Hypotyreóza může být
Klinický obraz
Pacienti si stěžují na celkovou slabost, únavu, bolest hlavy, ztráta chuti k jídlu, častá zácpa, depresivní nálada, prudký pokles výkonnosti, zvýšená ospalost, pocit
Léčba
Etiologická léčba hypotyreózy není vždy účinná. Jedině v vzácné případy včasná protizánětlivá léčba, například s infekční a zánětlivou lézí hypotalamo-hypofýzy
Obezita
Obezita (adipositas) – nadměrné ukládání tukové tkáně v těle. Může to být nezávislé onemocnění (primární obezita) nebo syndrom, který se vyvíjí s různými
Etiologie a patogeneze.
1. Primární obezita vzniká s přebytkem energie vstupujícím do těla s jídlem ve srovnání s nezbytným energetickým výdejem. Vedoucí postavení ve vývoji obezity je a
Klinický obraz
Nemoc se vyvíjí postupně. Zpočátku se pacientova pohoda nemění; následně se objevuje únava, slabost, někdy apatie, dušnost, ospalost, zvýšená chuť k jídlu, polydipsie. Cha
Léčba
Léčba by měla být zaměřena především na odstranění nebo potlačení etiologické faktory. Plná etiologická léčba je přirozeně možná pouze u sekundární obezity (hypotalamus
kachexie
Kachexie (řecky kachexie - špatný stav, bolestivost) je bolestivý stav spojený s nedostatečným příjmem živin nebo porušením jejich vstřebávání.
Klinické projevy
Stížnosti pacientů s kachexií jsou primárně způsobeny onemocněním, proti kterému se vyvíjí. Hlavním pozadím je ostrá celková slabost, apatie, někdy přetrvávající nespavost, nedostatek chuti k jídlu
Léčba
Taktika lékařská opatření v případě kachexie, stejně jako u všech ostatních onemocnění, je budována v závislosti na etiologických faktorech a patogenetických vazbách ve vývoji vyčerpání. Když ek
Léčba
Léčba akutní kopřivky by měla být komplexní: předepisuje se mléčně-vegetariánská strava s výjimkou stimulantů chuti k jídlu; k čištění střev - klystýry, projímadla (sulfa
POLLINÓZA
Pollinóza (z anglického rollen - pollen) je alergické onemocnění ze skupiny atopiků, způsobené pylem rostlin a charakterizované akutním zánětem
Etiologie a patogeneze
V USA, stejně jako v některých oblastech Francie, Maďarska, Jugoslávie, hlavní důvod tuto nemoc- pyl ambrózie, v evropských zemích - pyl stromů (častěji platanů) a obilných trav. V
Klinický obraz
Nejčastější je rinokonjunktivální syndrom. Projevuje se svěděním a zarudnutím očních víček, pocitem „písku v očích“, světloplachostí, slzením, v těžkých případech blefarospazmem. Ve stejnou dobu
Léčba
Nejúčinnější je specifická hyposenzibilizace. K těmto účelům se používají standardní pyly, potraviny, prach, epidermální alergeny, které se podávají subkutánně ve zvyšujících se dávkách a k
ANAFYLAKTICKÝ ŠOK
Anafylaktický šok (AS) je akutní generalizovaná okamžitá alergická reakce, ke které dochází při opakovaném zavedení alergenu do organismu, v důsledku čehož m
Klinický obraz
Šok může být mírný, střední nebo těžký. Mírný průběh AS je charakterizován přítomností krátkého prodromálního období (od
Léčba anafylaktického šoku vyvolaného léky
(„Klinické protokoly pro diagnostiku a léčbu pacientů“, Příloha č. 1 k nařízení Ministerstva zdravotnictví Běloruské republiky č. 274 ze dne 19. května 2005). 1) Provádí se v místě anafylaktického šoku. Všechny drogy
Léčba
U převážně kloubní formy RA se používá jedno z rychle působících nehormonálních (nesteroidních) antiflogistik v kombinaci s dlouhodobě působícími látkami. Nesteroidní
Léčba
Cíle léčby osteoartrózy jsou odstranění syndromu bolesti; normalizace metabolických procesů, tzn. především úbytek hmotnosti, normalizace metabolických procesů v kloubní chrupavce; zlepšení funkce
HIV INFEKCE
(SYNDROM ZÍSKANÉ IMUNODEFICIENCE (AIDS) Infekce HIV - infekční proces v lidském těle, vyznačující se pomalým průběhem, poškozením imunitním a nervovým
Klinický obraz
V klinickém obrazu HIV infekce se rozlišuje 5 stadií onemocnění. já Akutní infekce(dříve byla inkubační doba). Do 3-5 týdnů od okamžiku infekce
II. Asymptomatická infekce (přenašeč).
V této fázi může dojít k mírnému zvýšení lymfatických uzlin. Etapa trvá 1-5 let. III. Přetrvávající generalizovaná lymfadenopatie. Vzrůstající
Léčba
V současné době medicína ještě nemá prostředky, kterými by se člověk mohl vyléčit z infekce HIV. Hlavní cíle léčby infekce HIV jsou: ve fázi prvních projevů
NOUZE
klinická smrt. Principy resuscitace a intenzivní terapie. Připomeňme, že klinická smrt je jednou z fází vývoje terminálního stavu. terminál cos
Algoritmus pro poskytování pomoci v případě klinické smrti
Jediný způsob, jak zachránit pacienta, který je v terminálním stavu (včetně klinická smrt) - provádění resuscitačních opatření. Resuscitace je
Metoda nepřímé srdeční masáže
Oběť musí být ve vodorovné poloze na zádech, na pevném a rovném podkladu; jeho hlava by neměla být výše než úroveň hrudníku; před zahájením nepřímé srdeční masáže je třeba ji zvednout
Univerzální algoritmus akcí v případě náhlé smrti dospělých
(podle pokynů 2000 pro KPR a ECC). 1. Základní resuscitační opatření (základní KPR): Ujistěte se, že je oběť v bezvědomí; Obnovte průchodnost
KAGULACE KRVE
Indikátor Norm v jednotkách SI Délka krvácení: - podle Duke - podle Ivy 1-4 min 1-7 min
DÝCHACÍ SYSTÉM
Stížnosti pacientů s onemocněním dýchacích cest ....... 62 Vyšetření hrudníku ................................ ..............................................
KARDIOVASKULÁRNÍ SYSTÉM
Metody vyšetření pacientů s kardiovaskulárními chorobami cévní systém.......................................................................................................... 143
Vyšetření jater a žlučových cest
Stížnosti pacientů s onemocněním jater a žlučových cest, jejich patogeneze……………………………………………………………………………………………………… ………………………………………………………………………………………………………………………………………… ………………………………………………………………………………………………………… …..363 Perkuse, palp
Endokrinní systém
Vlastnosti vyšetření endokrinologických pacientů .................................................. ... 502 Diabetes mellitus .................................................... ..........................................
1122 0
Kloubní syndrom (SS) se obvykle nazývá komplex, soubor příznaků onemocnění nebo onemocnění pohybového aparátu, které se vyvíjejí společně.
Kromě toho je tento syndrom charakterizován nejen bolestí lokalizovanou v oblasti jednoho z kloubů nebo několika najednou, ale také:
- ztuhlost, a to i ráno nebo po obdobích odpočinku;
- deformace nebo deformace kloubu;
- nesprávné nebo neobvyklé držení těla.
Také barva kůže v oblasti akutního kloubního syndromu se může dodatečně změnit, lze pozorovat zasekávání, přítomnost uzlů a další dysfunkce.
Kloubní syndrom je běžná příčina výzvy lidí k oficiálním lékařským institucím. Vyskytuje se spolu se 70 procenty všech onemocnění, včetně onemocnění kloubů a páteře. Přesně bolest donutit člověka vyhledat pomoc lékaře.
O čem kloubní syndrom svědčí, jaké onemocnění svědčí, je třeba zjistit podle dalších znaků, anamnézy pacienta, jeho predispozice, dědičnosti a doprovodných onemocnění.
Nejčastější příčinou silných, vyžadujících úlevu a hospitalizaci, jsou nezdravé procesy probíhající v pojivových tkáních kloubů, stejně jako jejich onemocnění.
Seznam nejčastěji diagnostikovaných příčin OSS (akutní kloubní syndrom):
- nebo sousední tkáně;
- sekundární SS, která je důsledkem chronické, opakující se autoimunitní onemocnění;
- (primární i sekundární);
- následky poranění kloubů, muskuloskeletální tkáně;
- problémy v metabolické procesy páteř;
- vrozená onemocnění kloubů nebo páteře.
K objasnění příčin kloubního syndromu je nutná diferenciální diagnostika.

Diferenciální diagnostika
Při stanovení tak složité diagnózy, která je spojena s kloubním syndromem, a pokud existuje podezření na revmatické onemocnění (), diagnostický proces čelí problému rozlišení mezi tímto onemocněním a poruchami výměnně-dystrofické povahy.
Vzhledem k tomu, že je nejlepší diagnostikovat a léčit v prvním roce vývoje onemocnění, je důležité zorganizovat absolvování nezbytných vyšetření pro stanovení správné diagnózy v raných fázích.
Artritida zahrnuje následující odrůdy:
Tento seznam by měl také zahrnovat neověřenou artritidu, stejně jako artritidu, která se vyskytuje spolu s autoimunitními onemocněními.
Metabolicko-dystrofická onemocnění zase zahrnují všechny typy primárních, včetně. Když dojde k sekundární artróze, obvykle příčinou opětovného rozvoje onemocnění a na jeho pozadí - kloubního syndromu - jsou zánětlivé procesy, které se vyskytují v oblasti nemocného kloubu.
A konečně, dva další procesy mohou způsobit CC související s metabolické poruchy- toto (mezi záchvaty) a metabolicko-dystrofická onemocnění páteře.
Pomoci stanovit správnou diagnózu nebo začít připisovat onemocnění první nebo druhé z výše uvedených skupin může dodatečné informace následující znak.
Vyskytuje se po ránu nějaká ztuhlost kloubů déle než jednu hodinu? Pokud ano, jedná se o první kategorii nemocí -. Další příznak indikující skupinu artritid: symetrické léze kloubů, často se jedná o metakarpofalangeální zónu.
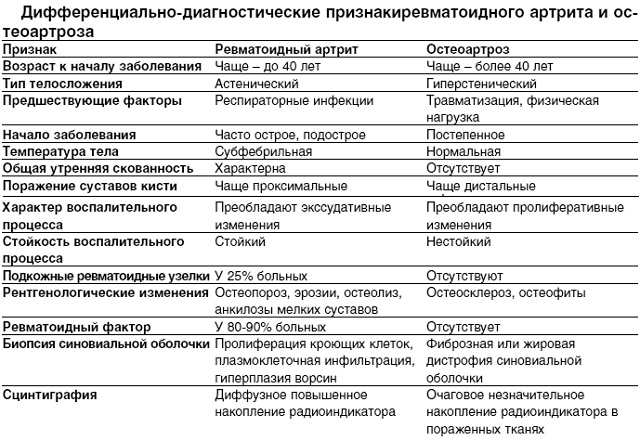
Je třeba si uvědomit, že při zkoumání v raných fázích nemusí být ještě užitečné, protože na žádném obrázku nebude nic vidět. V dalších fázích průběhu bolestivých změn se po rentgenovém snímku zjišťují změny ve struktuře kloubů, jejich posunutí, cysty a další útvary, včetně erozivních.
Infekční kořeny
Při jasné souvislosti mezi bolestí kloubů a předchozí infekcí je stanovena diagnóza postinfekční artritidy. Je důležité se ujistit, že v době rozvoje akutního kloubního syndromu nedošlo k infekci.
V opačném případě bude syndrom bolesti pouze přímým projevem a zcela jiným onemocněním, nikoli sekundárním faktorem, který se objevil až po určité době po primární příčině. Jaké jsou infekční „kořeny“ kloubního syndromu?

U dny, velmi častého onemocnění, existuje souvislost mezi změnami a výskytem bolestí v kloubech.
Charakteristickým rysem tohoto onemocnění je častá asymetrie, začátek pochází z falangeální části, vývoj se projevuje porážkou jiných kloubů těla.
Při podezření na Schönlein-Genochovu chorobu je dalším příznakem obvykle malá tečkovitá vyrážka lokalizovaná v dolní části bérce.
Pokud se artritida vyskytuje na pozadí jiných onemocnění - například autoimunitních onemocnění, nazývá se to - "autoimunitní artritida". Charakteristickým rysem tohoto stavu věcí pacienta je přítomnost kytice stížností na různé orgány a části těla: srdce, ledviny, kůže, svaly.
Pokud je obtížné diagnostikovat, zastaví se u dočasné definice onemocnění - nediferencované artritidy. Po určitém počtu pozorování revmatologem je možná přesnější diagnóza.
Když artróza postihuje jeden kloub, OSS je lokalizována na jednom místě a onemocnění se nazývá: „“ - pro kyčelní kloub, „“ - pro koleno. Pokud několik kloubů najednou „onemocní“, je to tak.
Analýza klinického obrazu
Pro každé onemocnění charakteristické pro kloubní syndrom existuje řada klinických projevů, podle kterých se průběh konkrétního onemocnění liší, i když ne vždy:
Spondylartritida je pozorována, aniž by její ploténky byly nepohyblivé nebo invalidní.
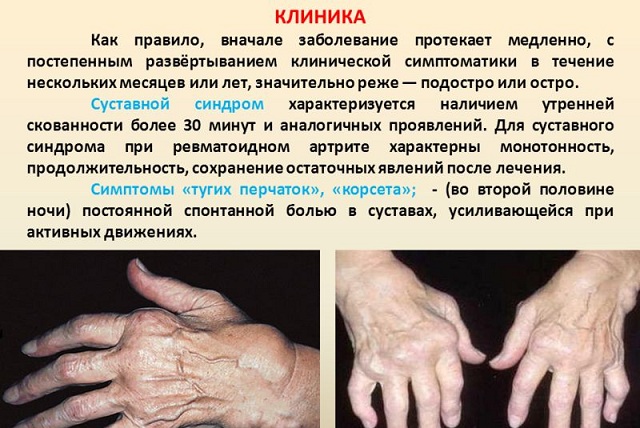
Kromě vnějšího stavu a analýz, jakož i jejich lékařské interpretace, jsou výsledky studií interpretovány společně s přihlédnutím ke stížnostem a povaze bolesti, kloubnímu syndromu. Provádí se také goniometrie, používají se vizualizační a indikační metody.
Instrumentální diagnostické metody
 Goniometrie je bezbolestná diagnostická metoda, která se provádí měřením úhlů, které mohou končetiny nebo části těla otáčet v důsledku jejich kloubů a plotének. Tato diagnostika funkcí a schopností kloubů se provádí pomocí nástrojů speciálně určených k tomuto účelu.
Goniometrie je bezbolestná diagnostická metoda, která se provádí měřením úhlů, které mohou končetiny nebo části těla otáčet v důsledku jejich kloubů a plotének. Tato diagnostika funkcí a schopností kloubů se provádí pomocí nástrojů speciálně určených k tomuto účelu.
Co znamená pojem „indikátorové“ výzkumné metody? Jedná se o postupy, které jsou navrženy tak, aby jakýmkoli vhodným způsobem zobrazovaly informace o zdravotním stavu orgánu nebo organismu.
Mezi indikátorové metody patří studie o přítomnosti zánětlivého procesu a obecných faktorech jeho průběhu. To pomáhá lékařům laboratorní výzkum. Například krevní test a látky a částice odpovídající nemocem, které svou přítomností, nepřítomností nebo množstvím ukazují, co se v těle děje.
Posouzení vnějšího stavu vizuální kontrolou se nazývá. Tento proces pečlivého podrobného vyšetření pomocí zrakového aparátu také přidává velké množství informací do anamnézy nemocného člověka.
Včasná diagnostika zánětlivého procesu, jako jednoho z častých faktorů kloubního syndromu, je jedním z hlavních kroků k správná diagnóza a zotavení.
Často důležité v komplexní studie zkontrolujte synoviální tekutinu kloubu. To vám umožní říci, co je součástí tohoto důležitého prvku zdravé normální existence. Lidské tělo. Při pozorování na snímcích během lékařská diagnostika zvápenatění vazů, to mluví o.
Někdy může pomoci termovize (termografie) – metoda vyšetření tkání infračerveným zářením, kdy se dálkově měří teplotu uvnitř kloubu nebo na jeho nepřístupném místě.
Na kostře mapy, tvořené souborem teplotních ukazatelů položených na speciální papír, vyvozují závěry o průběhu onemocnění nebo upravují a upřesňují diagnózu.

Přístup k terapii
Z různých metod léčby kloubního syndromu se rozlišují dvě velké skupiny:
- základní;
- symptomatická léčba.
Do druhé skupiny patří protizánětlivé léky, léky proti bolesti, a to jak v tabletách, tak v injekcích, ke kterým  uchýlil se v případech akutní potřeby úlevy od syndromu. Mezi první patří následující:, Celecoxib, Aceklofinac, Diclovit,.
uchýlil se v případech akutní potřeby úlevy od syndromu. Mezi první patří následující:, Celecoxib, Aceklofinac, Diclovit,.
Při zastavení syndromu silné bolesti se také používají specifické léky, které lze použít pro jiná onemocnění a stavy, analgetika jiné povahy.
Glukosteroidní léky používané u kloubního syndromu: Prednisolon, Dexamethason, Triamcialon.
Když lékař předepíše tento nebo ten lék, musí být pacient nějakou dobu pozorován odborníkem a podstoupit všechny potřebné studie, včetně analýzy a instrumentálních studií.







